Чем лечат угревую сыпь
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Для лечения различных форм угревой сыпи применяют разнообразные методики, выбор которых зависит от конкретного больного.
Пищевые факторы, различные виды питания, диета не имеют значения для развития угревой сыпи и подбора терапии.
Наружная терапия не влияет на образование кожного сала. Различные косметические средства могут только временно уменьшать количество кожного сала. Однако при использовании очищающих средств не следует прибегать к отшелушивающим препаратам, которые могут вызывать раздражение кожных покровов, травму.
Раннее лечение
Лечение на раннем этапе, как правило, является профилактическим, и включает наружные средства, уменьшающие образование угревой сыпи и подавляющие развитие патогенной флоры.
Средства выбора – препараты салициловой кислоты, средства, содержащие серу, азелаиновая кислота, ретинола пальмитат, третиноин, адапален, изотретиноин, бензоилпероксид.
Как третиноин, так и азелаиновую кислоту применяют в течение нескольких месяцев до достижения клинической ремиссии.
Лечение воспалительных форм угревой сыпи
Легкая форма
При лечении легкой формы угревой сыпи с незначительным количеством гнойничков на лице целесообразно использовать наружно спиртовые растворы, содержащие салициловую кислоту, резорцин, антибиотики, бензоилпероксид, мази с антибиотиками.
Препараты серы, салициловой кислоты, резорцина обладают отшелушивающим и антибактериальным действием. Средства, включающие ниацинамид и a–гидроксикислоты, также достаточно эффективны в наружной терапии.
Наружная антибактериальная терапия включает эритромициновую, тетрациклиновую, линкомициновую мази, клиндамицин. Антибиотики в виде мазей наносят 2 раза в сутки. Они подавляют размножение P.acne и других бактерий.
Ретиноевую мазь наносят также длительно на участки, пораженные акне. Следует помнить: различные производные третиноина и ретинола нельзя использовать с отшелушивающими средствами и при повышенной инсоляции, в сочетании с УФО–облучением. При жирной себорее проводят профилактическую терапию, включающую криомассаж, очищающие и отшелушивающие средства, экстракцию комедонов.
Тяжелая форма
Для лечения тяжелых форм угревой сыпи с деструкцией тканей, тяжелым кистозным и нагноительным процессом применяется комбинация системной и наружной терапии.
К системным средствам, влияющим на образование кожного сала, относятся эстрогены, андрогены, спиронолактон, изотретиноин.
Женщинам с длительно протекающей угревой сыпью, при неэффективности антибактериальной терапии и наружного применения третиноина, назначают эстрогены и андрогены. При этом определяющими факторами являются нарушение менструального цикла, гирсутизм, гипертрихоз, надпочечниковая или яичниковая гиперандрогения. Андрогены и эстрогены оказывают терапевтический эффект путем влияния на выработку кожного сала и состояние сальных желез.
Спиронолактон используют, как антиандроген, по 100–200 мг в сутки. Он может оказывать эффект и в небольших дозах – 25–50 мг. Курс лечения угревой сыпи таким способом проводят несколько месяцев и также применяют только у женщин. При этом резко уменьшается количество кожного сала и патологических элементов. При беременности терапия спиронолактоном противопоказана.
Лечение угревой сыпи эстрогенами и антиандрогенами длится от нескольких месяцев до нескольких лет.
Антибактериальная терапия имеет немаловажное значение в терапии угревой сыпи. Однако не все антибиотики способны проникать в фолликулярный аппарат, сальную железу, от чего зависит их эффективность.
Системная антибактериальная терапия угревой сыпи предполагает применение доксициклина, клиндамицина, ко–тримоксазола, эритромицина, тетрациклина. Доксициклин, миноциклин, ко–тримоксазол лучше растворимы в жирах; доказано, что они наиболее эффективны по сравнению с другими антибактериальными средствами.
Для достижения стойкой, продолжительной ремисии необходимо применение антибиотиков прерывистыми курсами в течение длительного времени.
Источник

Дорогие друзья, здравствуйте!
Полагаю, что к женским проблемам, о которых мы говорили в последнее время, мы еще вернемся, и не раз.
А сегодня я хочу побеседовать с вами об акне.
И хотя я довольно подробно разбираю эту проблему в своей книге «Повышаем средний чек», которую приобрели многие из вас, и привожу там алгоритм рекомендаций при разных формах акне, заявки рассказать об угревой болезни продолжают поступать.
Ну, что ж, давайте вникнем в суть этой проблемы и разберем:
- Что называют «угревой болезнью»?
- Как образуются угри?
- Какими они бывают?
- Как их лечить в зависимости от формы и степени тяжести?
- Каким может быть комплексное решение этой проблемы?
Но сначала вспомним анатомию и физиологию сальных желез.
Строение сальных желез
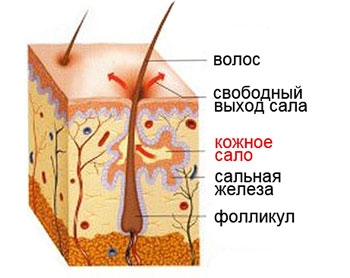
Сальные железы являются придатками кожи. По телу они распределены неравномерно.
На ладонях, подошвах и тыле стопы они отсутствуют.
Больше всего их на лице и волосистой части головы: 400-900 на 1 квадратный сантиметр. Меньше (но все равно много) на верхней части туловища: грудь, спина.
Сальные железы вырабатывают кожное сало, которое попадает в устье волосяного фолликула (а волосы покрывают почти все наше тело), представляющее собой что-то вроде футляра для части волоса, сокрытой от наших глаз. Этот футляр покрыт многослойным ороговевающим эпителием. Это означает, что в нижних его слоях зарождаются новые клетки, которые по мере своего роста и развития продвигаются вверх, уплотняются, превращаются в роговые чешуйки, которые смешиваются с секретом сальных желез.
А дальше, благодаря сокращениям маленьких мышц, поднимающих волос, этот состав выходит на поверхность кожи. Роговые чешуйки удаляются естественным путем в процессе гигиенических процедур, а сало распределяется по ней, образуя тонкую пленку толщиной 7-10 микрон. Одновременно сюда попадает секрет потовых желез, который вместе с кожным салом формирует на поверхности тела водно-липидную мантию.
Она придает коже эластичность, предупреждает ее пересушивание, поддерживает постоянную температуру тела, подавляет размножение бактерий, грибов.
В норме за сутки вырабатывается примерно 20 грамм кожного сала.
Этот процесс регулируется гормонами на четырех уровнях: гипоталамус, гипофиз, надпочечники, половые железы. Поэтому многие болезни эндокринной системы могут сопровождаться появлением прыщей.
А теперь внимание:
Основным гормоном, усиливающим продукцию кожного сала, является тестостерон. К нему на мембранах клеток сальных желез имеются рецепторы. Тестостерон взаимодействует с ними и под действием фермента 5-альфа-редуктазы преобразуется в свой активный метаболит – дигидротестостерон, который непосредственно увеличивает продукцию кожного сала.
Чувствительность рецепторов клеток сальных желез к нему и активность 5-альфа-редуктазы передаются по наследству, поэтому во многих случаях проблема акне прослеживается из поколения в поколение.
Интересно, что сальные железы разной локализации имеют разное количество рецепторов к тестостерону.
Поэтому если у вас прыщи вскакивают все время на одних и тех же местах, например, на подбородке или спине, значит, расположенные здесь сальные железы богаты этими самыми рецепторами.
А вот эстрогены, напротив, подавляют салоотделение, но этот эффект выражен меньше, чем салообразующий эффект тестостерона.
У кого-то угри появляются перед критическими днями, и это тоже объяснимо: прогестерон, который в эту фазу менструального цикла командует парадом, обладает андрогенным и антиэстрогенным действием на сальные железы.
В регуляции салоотделения участвует еще и вегетативная нервная система, поэтому стрессы тоже могут влиять на появление прыщей.
Как образуются угри?
Угревая болезнь, или акне – это ХРОНИЧЕСКОЕ РЕЦИДИВИРУЮЩЕЕ заболевание, сопровождающееся закупоркой и воспалением волосяных фолликулов.
Один прыщ – это еще не болезнь, и два прыща – не болезнь, и появление угрей за 1-2 дня до менструации – это тоже не болезнь.
«Болезнью» прыщи становятся, когда одни из них пропадают, другие появляются, причем, это не просто черные точки, а красные уплотнения в коже, местами с нагноениями.
Но все начинается с образования комедонов. Что это такое?
Комедон по своей сути представляет собой кисту – полость, заполненную неким содержимым. В случае с прыщами содержимым кисты становятся кожное сало, роговые клетки, частички пыли и косметических средств.
Как они там оказались? — спросите вы.
Во-первых, кожного сала у некоторых людей вырабатывается зачастую больше, чем нужно, и оно не успевает удаляться из волосяного фолликула.
Во-вторых, при угревой болезни отмечается гиперкератоз, поэтому имеется не только избыток кожного сала, но и роговых чешуек, которые тоже вносят свой вклад в образование пробки.
Частички пыли – результат плохого очищения кожи, а косметические средства бывают комедоногенные и некомедоногенные. Комедоногенные забивают поры и препятствуют выходу кожного сала наружу. Они содержат ланолин, кокосовое, льняное масло, масло зародышей пшеницы. По этой причине людям, склонным к образованию угрей, нужно выбирать косметику, на которой указано: «некомедоногенно».
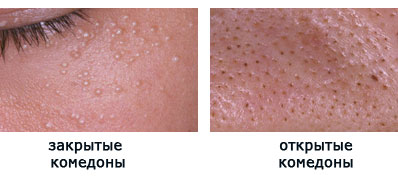
Пока вся эта смесь находится ниже поверхности кожи, ничего не видно. Но со временем пробка становится все больше, и в один день она достигает поверхности кожи, начиная ее выпячивать. Становятся видны маленькие белые точки – закрытые комедоны. Их еще называют «милиумы», что в переводе с латинского означает «просо».
Что происходит дальше? Пробка продолжает увеличиваться в размерах и, в конце концов, прорывает кожу. Выбравшись наружу, она под действием кислорода окисляется и чернеет. Так образуются «черные точки», или открытые комедоны.
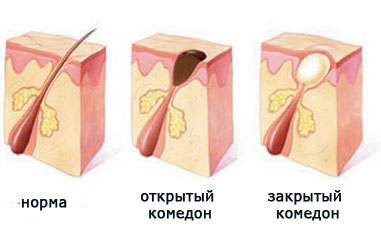
Чаще всего комедоны можно видеть на коже лба, носа, подбородка.
Вот как это выглядит «живьем»:
Закупоренный волосяной фолликул – идеальная среда для размножения пропионбактерий акне, которые являются анаэробами (т.е. живут без доступа кислорода). Они начинают усиленно размножаться и выделять биологически активные вещества, которые вызывают воспаление как самого волосяного фолликула, так и окружающих его тканей.
Но микроорганизмы — ребята дружные и очень любят объединяться со своими братьями по разуму. К пропионбактериям присоединяются эпидермальные стафилококки, стрептококки и грибы, обитающие на поверхности кожи. Воспаление усиливается.
Теперь понятно, что в развитии угревой болезни могут быть повинны 4 фактора:
- Избыток секрета сальных желез.
- Фолликулярный (происходящий в волосяном фолликуле) гиперкератоз, т.е. утолщение рогового слоя.
- Размножение бактерий в сально-роговой пробке.
- Воспаление внутри волосяного фолликула и окружающих его тканях.
Отсюда следует, что для лечения угревой болезни нужно:
- снизить выработку кожного сала,
- уменьшить толщину рогового слоя,
- при наличии воспалительных элементов (узелков, гнойничков на гиперемированном фоне) подключить антибиотики.
Причины акне
Свою лепту в появление акне вносят:
- Гормональные эксцессы: гормональная перестройка у подростков, гормональный дисбаланс с повышением уровня мужских половых гормонов, беременность, эндокринные заболевания надпочечников, гипофиза, прием гормональных препаратов и пр.
- Дефицит витамина А (ведет к гиперкератозу).
- Стрессы.
- Неправильная косметика.
- Недостаточный уход за кожей.
- Избыточный уход за кожей.
- Жара и влажный климат.
- Выдавливание прыщей.
- Трение, давление на отдельные участки, что вызывает защитную реакцию кожи в виде усиленного размножения рогового слоя, в том числе, в волосяных фолликулах.
Замечено также, что на развитие угревой болезни оказывают влияние некоторые продукты питания и проблемы с ЖКТ.
Степени тяжести акне
Лечение угревой болезни зависит от ее степени тяжести.
Выделяют 4 степени тяжести акне.
1 ст. Есть закрытые комедоны (белые высыпания, напоминающие просо). Воспаленные узелки и гнойнички отсутствуют.
2 ст. Есть открытые (черные точки), закрытые комедоны, узелки (воспаленные уплотнения) и единичные гнойнички. Узелков и гнойничков не больше 20 элементов.
3 ст. Множественные узелки и гнойнички (20-40 штук).
4 ст. Больше 40 элементов: гнойнички, узелки и крупные уплотнения в коже (узлы).
Лечение угревой болезни
При 1 и 2 степени достаточно наружных средств.
При 3 и 4 степени назначают системную терапию.
Разберем чуть подробнее.
- Если на лице есть только комедоны, лечение начинают с препаратов, содержащих Адапален (торговые названия: Дифферин, Адаклин, Клензит) или Азелаиновую кислоту (Скинорен, Азелик, Азикс-Дерм).
Адапален (Дифферин и аналоги) – структурный аналог витамина А. Он рассасывает пробки, убирает комедоны, уменьшает воспаление.
Показан с 12 лет. Беременным нельзя, кормящим можно (по крайней мере, так написано в инструкции к препарату Дифферин).
Улучшение заметно только через 4-8 недель применения, а стойкое улучшение наступает через 3 мес.
Есть в виде геля и крема.
Гель предназначен для жирной кожи, крем – для сухой и чувствительной кожи, т.к. он содержит увлажняющие компоненты. Пусть вас это не смущает. Угри не всегда бывают на жирной коже.
Адапален наносится вечером, 1 раз в сутки, иначе может вызвать солнечный ожог.
Азелаиновая кислота (Скинорен и аналоги) – разрыхляет роговой слой, открывает поры, удаляет пробку, уменьшает жирность кожи, уничтожает пропионбактерии акне и оказывает противовоспалительное действие.
Казалось бы, препарат действует на все звенья патогенеза акне и со всех сторон хорош, только почему-то отзывы говорят о его меньшей эффективности по сравнению с Дифферином.
А что скажете вы?
При беременности и лактации его применение возможно (пишут, правда, что по согласованию с врачом). Детям с 12 лет.
Наносят его 2 раза в день, утром и вечером. Пребывание на солнце на фоне лечения им НЕ противопоказано.
По аналогии с Адапаленом – гель идет для комбинированной и жирной кожи, крем – для нормальной и сухой.
Видимое улучшение – через 4 недели. Применять его нужно несколько месяцев.
Оба препарата наносятся на все проблемные участки, а не только на отдельные прыщики.
- Если комедоны чередуются с воспалительными элементами (узелками, гнойничками), но последних немного, то подойдут либо комбинированные препараты, содержащие Адапален и антибиотик Клиндамицин (Клензит С), либо средство на основе Бензоил пероксида (Базирон АС). Оно обеспечивает более выраженный антибактериальный эффект. В последнем случае лучше его чередовать с Адапаленом: утром Базирон АС, вечером Дифферин, т.к. Дифферин будет работать с комедонами, а Базирон – с воспалительными элементами.
Чем примечателен Базирон АС: он уничтожает не только пропионбактерии акне, но и эпидермальный стафилококк. Плюс размягчает пробку, плюс подавляет продукцию кожного сала.
Кстати, вы не знаете, что означает аббревиатура «АС»? Мне что-то ничего в голову не приходит.
Показан тоже с 12 лет. Беременным и кормящим не рекомендуется, хотя системного действия практически не оказывает.
Наносится 1-2 раза в день на высыпания.
Эффект виден через 4 недели, применять его следует не менее 3 мес.
Гель Базирон АС есть в разной концентрации действующего вещества: 2,5% и 5%. Если берут его впервые, рекомендуйте меньшую концентрацию (2,5%). При недостаточном эффекте от первого – 5%.
Важно! Врачи не рекомендуют использовать Базирон АС, если на коже есть только комедоны, чтобы не сформировать к нему резистентность бактерий.
При его применении не следует долго находиться на солнце.
Лаборатория Галдерма не остановилась на разработке Дифферина и Базирона. Она их соединила в одном препарате Эффезел, который содержит Адапален и Бензоила Пероксид.
Если кожу украшают комедоны, узелки, гнойнички, можно не заморачиваться использованием двух средств, а приобрести одно.
Гель Эффезел наносится 1 раз в сутки вечером. Но он рецептурный.
- При множественных воспалительных элементах на коже назначаются антибактериальные наружные средства: Далацин 1%, Клиндовит, Зинерит и др.
Далацин и Клиндовит применяют 2 раза в день. Детям с 12 лет.
Лосьон Зинерит содержит эритромицин и цинк, поэтому подсушивает кожу, оказывает противовоспалительное действие, уничтожает бактерии (пропионбактерии акне и эпидермальный стрептококк).

Другие его преимущества:
- Можно использовать на солнце.
- Можно беременным и кормящим.
- Можно под макияж.
- Не имеет возрастных ограничений.
Курс лечения 10-12 недель.
- При тяжелых формах угревой болезни, при неэффективности местных средств врач назначает системную терапию. Чаще всего это Юнидокс Солютаб, Клиндамицин, Тетрациклин, Эритромицин.
- А если и это не сработало, в ход идет последнее, самое убойное средство: Изотретиноин (Роаккутан). У него «миллион» противопоказаний и побочных. И самое, пожалуй, страшное – это тератогенный эффект. Посему при его применении женщине рекомендуют использовать 2 средства контрацепции. А если его принимает мужчина, тоже не исключены пороки развития у ребенка. Так что… тоже пусть использует два средства контрацепции.

Но зато, как говорят доктора и пациенты, эффект волшебный. Роаккутан подавляет активность сальных желез и даже уменьшает их размеры. Назначают его 1-2 раза в день длительно (16-24 недели, бывает дольше).
Что еще?
Если угревая болезнь развилась у женщины на фоне гиперандрогении, обязательно назначаются КОК с антиандрогенным эффектом: Диане-35, Хлое, Ярина и др.
В комплексном лечении угревой болезни важен правильный уход за кожей. Вы можете посоветовать средства лечебной косметики Avene (серия Клинанс), Bioderma (линейка Себиум), Ла Рош Позе (Эфаклар) и др.
На этом все. Как вам понравилась статья, друзья? Что бы вы могли к этому добавить?
Все свои комментарии, вопросы, дополнения пишите внизу в окошечке комментариев.
И очень вас прошу: если вам понравилась статья, не забывайте, пожалуйста, кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться со своими коллегами.
Если вы еще не являетесь подписчиком блога, то вы можете подписаться на рассылку, и я буду присылать вам уведомления о выходе новых статей. В благодарность за подписку вы сразу получите на почту сборник ценных для работы шпаргалок.
Форма подписки находится под каждой статьей и в правой колонке.
Если что-то непонятно, вот здесь инструкция.
А если письма со ссылкой на скачивание шпаргалок вы по какой-то причине не получили, пишите, не стесняйтесь!
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Источник
От угревой сыпи на лице страдают почти 80 % молодёжи и 10 % взрослых людей. Причины образования угрей у каждой возрастной категории разные, соответственно и лечение подбирается индивидуально.
Причины угревой сыпи
Из-за воспалительных процессов в сальных железах кожи, происходит закупорка каналов, по которым сало поступает на поверхность кожного покрова. Это и является основной причиной возникновения угрей. Бактерии, существующие на коже, не справляются с утилизацией большого потока кожного сала.
Микроорганизмы начинают размножаться и попадать в сальный канал, на что следует реакция иммунной системы. В результате уничтожения организмов вирулентной микрофлоры, образуется гной и покраснение.
Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения
Основные причины появления угрей:
- Сбой гормонального фона;
- Нарушения иммунной системы;
- Стресс;
- Заболевания ЖКТ;
- Влажность, солнце и жара.
- Неправильное питание.
Разновидности угревой сыпи
В медицине угревую сыпь различают таких видов:
- Вульгарные угри (акне). Ими, как правило, страдают подростки до 20 лет. Затем они исчезают. У взрослых такой вид сыпи появляется в связи с болезнями ЖКТ, печени, гипофизарными нарушениями.
- На вид — это красные гнойные узелки. Также они возникают из-за паразитов, находящихся под кожей, неправильным уходом за лицом, гормонального сбоя, генетической предрасположенности и нездорового питания;
- Белые угри (милиум). Это кожное сало, закупоренное в поре. Не контактирует с воздухом, поэтому эти образования имеют белый или слегка желтоватый цвет. Появляются в результате гиперактивности сальных желез. Основная локализация – щёки, виски, нос. Вредная пища и переизбыток солнечных лучей, климатические условия, неправильный гигиенический уход за лицом становятся главными предпосылками для возникновения милиумов;
- Розовые угри (розацея). Это красные гнойные узелки, появляющиеся из-за расширения кровеносных сосудов. Чаще ими страдают женщины после 30 лет. Алкоголь, курение, чрезмерное нахождение под солнцем или переохлаждение, стрессовые ситуации могут стать причиной их появления;
- Чёрные угри (комедоны). Это сыпь без воспалений в виде маленьких чёрных точек, которые являются забитыми сальными железами, покрытыми пробкой из грязи и пыли. Углеводосодержащая пища, проблемы со щитовидной железой и с яичниками – основные причины для их распространения. Комедоны удаляются либо дома самостоятельно, либо в специализированных салонах при регулярной чистке лица;
- Лекарственные угри (стероидные). Это маленькие гнойнички красного цвета, которые вызывают сильный зуд и жжение. Появляются в результате приёма специфических препаратов. Это глюкокортикоды, анаболики и мужские гормоны;
- Подкожные угри. Это плотные узелки, наполненные гноем. Такие прыщи очень болезненные. Их нельзя выдавливать самостоятельно, так как существует большой риск сильного повреждения кожи. Причины для их возникновения – слабый иммунитет, нарушения ЖКТ, плохое питание, чрезмерное потоотделение, хронические заболевания и генетическая предрасположенность;
- Конглобатные угри. Они образуются из-за воспалительных процессов в подкожной жировой клетчатке и имеют вид шаровидных сине-багровых прыщей. Склонны сливаться друг с другом, формируя группы из воспалённых кист. Подвержены им чаще мужчины. Причиной появления могут стать сахарный диабет, инфекционные заболевания, курение, стрессы, излишки брома и йода в пище.
Причины появления сыпи у подростков
Во время пубертатного периода происходят глобальные изменения молодого организма. Особенно это касается эндокринной системы, которая отвечает за гормоны.
Причины:
- Дигидротестостерон, тестостерон и дегидроэпиандростерон резко увеличиваются при половом созревании, что даёт толчок к активной выработке кожного сала. На этом фоне размножаются микробы, провоцирующие появление угревой сыпи;
- Стрессы. Идентичные проблемы возникают и при эмоциональных расстройствах;
- Неправильное питание. Из-за вредных пищевых пристрастий накапливается огромное количество шлаков, которые потом ищут и находят выход наружу;
- Не соблюдение правил гигиены;
- Дефицит витаминов;
- Использование спиртосодержащих средств, которые сильно сушат кожный покров. На нём появляются трещины, куда попадают микробы и бактерии.
Вследствие этих причин и появляется угревая сыпь на лице. Причины и лечение угрей определяют специалисты в косметологии и медицине, которые помогут и вылечить их и избежать возможных шрамов. Особенно это актуально для подростков.
Причины образования угрей у взрослых женщин
По статистическим данным, каждая 5 женщина до 50 лет страдает угревой сыпью.
Инициаторами этой проблемы называют:
- Гормональный сбой. Например, при отмене приёма контрацептивов, когда организм, привыкший к определённой дозе гормонов, недополучает ее;
- Менструальный цикл, менопауза и первый триместр беременности также становятся причиной для высыпания угрей;
- Косметические средства низкого качества или содержащие изопропилы миристата и пальмитата;
- Аллергия на продукты, косметику или лекарства;
- Повышение уровня мужских гормонов;
- Стрессовые ситуации;
- Гинекологические нарушения. Например, гирсутизм или поликистоз яичников;
- Демодекс – это кожный клещ. Обитает в волосяных фолликулах;
- Наследственность;
- Нарушения ЖКТ;
- Миндалины.
Причины образования угрей у взрослых мужчин
Мужчины менее подвержены этому заболеванию, угревая сыпь у них появляется в подростковом периоде и уже в старшем возрасте.
И хотя гормональный фон уже стабилизировался, появлению сыпи служат и другие факторы:
- Приём анаболических стероидов, которыми часто злоупотребляют бодибилдеры и атлеты. Такую угревую сыпь лечить трудно. Но она может исчезнуть и сама, как только прекратится приём препаратов;
- При бритье мужчины часто режутся, что становится причиной для развития угрей. Так как в раны и порезы попадают бактерии, вызывающие воспаление;
- Генетическая предрасположенность;
- Слабый сон и питание;
- Курение и алкоголь.
Виды и стадии угревой сыпи
Угревая сыпь на лице подразделяется на 4 вида и имеет 4 стадии развития. Причины не всегда можно точно обозначить, но лечение нужно начать вовремя, так как это позволит избежать серьёзных последствий.
Виды:
- Папулы – маленькие плотные пузырьки, возвышающиеся над эпидермисом;
- Пустулы – прыщики, наполненные гноем;
- Киста – болезненный бугорок над кожей синевато-красного оттенка;
- Узлы – прыщики увеличенного размера. Воспаление проходит глубже, чем на ранних стадиях. После себя оставляют рубцы.
Стадии:
- Закупорка пор. На избыточное кожное сало прилипают грязь, пыль и микробы. Всё это попадает в поры, образуя немногочисленные открытые и закрытые комедоны;
- Развитие сыпи. Характеризуется многочисленными комедонами и папулами с воспалительными признаками. Распространяются гнойные пастулы;
- Усиленный воспалительный процесс. Положение усугубляется появлением узелков. Прыщи и угри сливаются. Болезненные ощущения усиливаются при нажатии;
- Тяжёлая стадия. На коже лица все виды угрей. Образуются фурункулы. Кожа гиперемирована. Папулы и комедоны увеличиваются в размерах.
Лечение подростковых угрей
Если подросток страдает угревой сыпью, не стоит ждать, когда пройдёт «опасный» возраст, чтобы такая серьёзная эмоциональная проблема, как ухудшение внешности, не усложнила течение болезни. Врач-дерматолог может направить подростка к диетологу. Он обозначит линию продуктов, которые следует исключить или добавить в пищу.
В зависимости от стадии заболевания, назначаются препараты для очищения кожи. Мази, лосьоны и крема, которые сочетаются с антибиотиками. Внешние препараты используют локально, так как они сушат здоровую кожу.
Также врач может применить дезинкрустацию, когда удаляется жировой стержень угря с помощью тока. При тяжёлой стадии, рекомендуется ультразвук. Он безболезненно открывает сальные протоки, избавляет от лишнего сала и мёртвых клеток.
Лечение угрей у взрослых женщин
Первый шаг – поход в поликлинику, где есть возможность обследоваться и у разных врачей. Это гинеколог, эндокринолог, гастроэнтеролог и др. Делаются анализы крови, мочи, УЗИ щитовидной железы, яичников и матки. Также биохимический анализ крови. Для более точных результатов анализов, необходимо сдавать их рано утром в первой неделе цикла.
Далее, в зависимости от причин, назначается соответствующее лечение. При нарушениях ЖКТ, назначаются антибиотики и пребиотики для восстановления микрофлоры кишечника. Если проблемы в миндалинах, то лор назначает антибактериальные препараты.
В крайнем случае – удаление миндалин.
- Лечебные препараты. Дерматологом назначаются лекарства местного применения – кремы, мази, лосьоны.
- Пилинг, чистка лица, озонотерапия и мезотерапия также помогут избавиться от сыпи.
- Эффективно борются с угрями ретиноиды. Это препараты группы витаминов А. Однако, принимать их следует только по назначению врача в рекомендуемых дозах. Они влияют на состояние печени и суставов. Могут вызвать головную боль. Нельзя принимать при планировании беременности.
- Ультразвук. После него кожа омолаживается, очищается и тонизируется.
- Эффективны при акне и народные средства. Маски из натуральных компонентов не только помогут избавиться от угревой сыпи на лице, но и окажут общее лечение всего организма, независимо от причин появления сыпи.
Лечение угрей у взрослых мужчин
Аналогичные способы подходят и мужчинам. Назначаются гормональные препараты. Тем, кто страдает угрями из-за приёма стероидов, достаточно перестать их принимать.
Если развился фолликулит из-за бритья, то необходимо сменить бритву на электрический станок. Лечится он салициловой или гликолевой кислотой для очищения пор, в совокупности с ретиноидами. При совсем запущенной стадии, назначаются кортикостероиды. Вводят их в очаг воспаления.
Лечение угрей у детей
Когда угревая сыпь на лице появляется у маленького ребёнка, сложно выявить истинные причины. Соответственно и лечение ограничивается профилактическими действиями.
Это:
- Ежедневное купание с детским мылом. Если купать малыша после прогулки (во избежание усиленного потоотделения) — не использовать моющие средства;
- Не смазывать сыпь кремами на жирной или спиртосодержащей основе;
- Маме нельзя нервничать в период грудного вскармливания.
Дошкольнику нужно сбалансировать питание. Протирать 1 раз в день кожу лица 3 % раствором салицилового спирта. По назначению врача применять антибактериальные крема или мази с антибиотиками. Нельзя пользоваться антисептиками.
Лечение угрей у беременных женщин
Беременным женщинам рекомендуются:
- Фруктовые пилинги или настойки на травах;
- Маски из глины;
- Безопасная косметика;
- Правильное питание;
- Щадящая и регулярная чистка лица.
Медицинские препараты против угревой сыпи
Препараты для наружного применения:
- Мази и крема – мягко воздействуют и не сильно сушат кожу;
- Гели, растворы, лосьоны – быстро впитываются, проникая глубоко в слои кожи;
- Антибиотики – применяются при запущенном воспалительном процессе;
- Ретиноиды – сильнодействующие препараты. Имеют много побочных эффектов. Принимаются для восстановления микрофлоры кишечника. Принимать под строгим наблюдением врача. Сильно сушат кожу;
- Гормональные средства – снижают активность андрогенов;
- Сорбенты – очищающие препараты. Собирают токсины и выводят их из организма.
Бензоил пероксид от угрей
Препарат с антибактериальными и антикомедонными свойствами. Снимая воспалительные процессы, отшелушивает кожу, что способствует её восстановлению. Входит в состав кремов, лосьонов и мазей.
Применение: наносить точечно 2 раза в сутки.
Побочные эффекты: сухость кожи, шелушение, отёчность.
Препараты с витамином А от угрей
Витамин А или ретинол – антиоксидант. Контролирует выделение кожного сала, и способствует регенерации кожного покрова. Содержится в сливочном масле, сливках и желтках яиц. Также в красных, оранжевых и зелёных плодах, в листьях. Применяется вместе с жирами.Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.
Азелаиновая кислота от угрей
Другое название – карбоновая кислота.
Свойства:
- Противовоспалительное;
- Антибактериальное;
- Укрепляет эпидермис;
- Насыщает кислородом;
Входит в состав кремов:
- Азелик.
- Скинорен;
- Азогель.
Применение: наносится на поврежденные участки. Побочные эффекты: возможно жжение и покраснение.
Салициловая кислота от угрей
Свойства:
- Противовоспалительное;
- Кератолическое;
- Антисептическое.
Применение: раствором протирать кожу лица.
Побочные эффекты: сушит кожу.
Антибиотики от угрей
Нейтрализуют болезнетворные бактерии. При воспалении снижают подвижность нейтрофилов.
Наружные: кремы, мази, лосьоны, болтушки. Внутренние: инъекции и таблетки.
Применяют при тяжёлых стадиях или если предыдущие препараты не помогли.
Наружные антибиотики применяются при местном лечении. Воздействуют на поражённые участки.
Внутренние антибиотики влияют на весь организм. Часто негативно сказываются на работе ЖКТ. Поэтому их заменяют внутривенными или внутримышечными инъекциями.
Дифферин от угрей
Гель или крем французского производства.
Свойства:
- Регулирует обмен веществ в клетках эпидермиса;
- Очищает протоки от загрязнения;
- Нормализует деятельность сальных желез;
- Регенерирует клетки кожи.
Наносится 2-3 раза в неделю тонким слоем на чистую кожу. Нельзя втирать в проблемные зоны. Исключить другие средства наружного применения.
Хлоргекседин от угрей
Антисептик. Обладает противомикробным действием. Назначается при воспалительном процессе, вызванном микроорганизмами. Применяют на поражённой зоне, чтобы избежать инфицирования других участков.
Таблетки от угрей
Это антибиотики, гормональные, ретиноиды и очищающие.
- Эритромицин — противомикробный препарат. Применять 1 таблетку 2 раза в день;
- Левомицетин — антибиотик с бактерицидным свойством. Не более 2 гр в сутки;
- Метронидазол — антибактериальный препарат. По 250 мг 2 раза в сутки;
- Тетрациклин — уничтожает микробы. Доза назначается врачом;
- Доксициклин — бактериостатический препарат. 1-2 таблетки в день.
Ретиноиды применяются при запущенных стадиях угревой сыпи. Гормональные таблетки имеют косвенное влияние: нормализуют уровень гормонов в организме. Назначаются врачом.
Очищающие таблетки чистят организм от шлаков и токсинов:
- Лактофильтрум.
- Активированный уголь.
- Полипефан.
