Что делать при сыпи у новорожденного
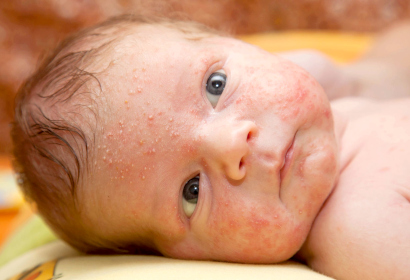
Кожа грудничков крайне чувствительна, поэтому различные высыпания и раздражения часто проявляются на ней в первые месяцы жизни малыша.
Родители должны с вниманием отнестись к таким изменениям в состоянии кожного покрова. Выявленная сыпь у новорожденных и грудных детей вполне может быть не элементарными прыщиками, обусловленными меняющимся гормональным фоном, а признаками серьезной инфекционной инвазии.
 Фото. Сыпь на коже у новорожденных при инфекционных заболеваниях.
Фото. Сыпь на коже у новорожденных при инфекционных заболеваниях.
Виды сыпи
Все высыпания на теле младенцев классифицируются дерматологами на 3 группы:
- физиологические элементы — акне новорожденных, проявляющееся на фоне гормональных изменений;
- иммунологическая сыпь — возникает как следствие воздействия на кожу различных раздражителей: аллергенов, температуры, трения. Появляется при недостатке гигиены тела младенца и частом контакте кожи с испражнениями. К этой группе следует отнести: аллергию, атопический и пеленочный дерматиты, потницу, крапивницу;
- сыпь инфекционной этиологии — может быть вызвана возбудителями детских инфекций, к которым относят ветрянку, корь, скарлатину, краснуху или иметь инфекционную природу, не ассоциированную с возбудителями детских болезней, например, кандидоз (молочница) у новорожденных.
Установить вид, форму и клиническую картину заболевания, проявившегося в виде сыпи на коже ребёнка, может только дерматолог. Диагноз основывается на характере высыпаний, их внешнем виде, области поражения, наличии температуры, признаках интоксикации. Подкрепляется лабораторными анализами крови, мочи и соскобов с кожи.
Причины и симптомы неонатального пустулеза
Милии, они же «неонатальный пустулез» — проявляются как «цветение» кожи новорожденного, спровоцированное нестабильностью гормонального фона. Выглядят как мелкая сыпь красного цвета, появляющаяся на коже в первые дни жизни детей. Локализуется в области лица, головы, спины и шеи. В частных случаях гормональная сыпь имеет вид остроконечных прыщиков, возвышающихся над поверхностью кожи и имеющих белое навершие.
 Гормональной сыпь в виде красных мелких прыщей с белой точкой по центру.
Гормональной сыпь в виде красных мелких прыщей с белой точкой по центру.
Причина неонатального пустулеза кроется в изменении эндокринного статуса малыша. Организм ребенка начинает адаптироваться к жизни вне материнской утробы, через поры кожи из крови выводятся остатки женских гормонов.
Если тщательно соблюдать правила гигиены тела, то акне новорожденных пройдет за 2-3 месяца даже при отсутствии лечения.
Однако очаги гормональных высыпаний могут быть обсеменены грибками. Они есть в составе нормальной микрофлоры кожи, но в условиях плохого ухода за телом малыша становятся опасными.
Виды и признаки аллергической сыпи у младенцев
Кожа новорожденных очень чувствительна к любым раздражителям. В качестве патогенов могут выступать пищевые продукты, бытовая химия, реагенты, факторы окружающей среды.
Пищевая аллергия
 Первые признаки пищевой аллергии – покраснение кожи, сыпь, зуд, расчесы.
Первые признаки пищевой аллергии – покраснение кожи, сыпь, зуд, расчесы.
При пищевой аллергии проявляется экссудативный атопический дерматит. Возникает мелкая сыпь, имеющая розовый цвет. Кожа гиперемична и шелушится, типичная локализация — лицо (щеки и лоб), реже высыпания оккупируют тело ребенка. Так организм реагирует на пищевые аллергены, попавшие в пищеварительный тракт. Подобные реакции свойственны малышам, впервые попробовавшим прикорм. Чтобы предупредить аллергию, ВОЗ рекомендует вводить пюре и соки не ранее 4 месяцев, учитывая длительность и интенсивность грудного вскармливания. График прикорма родители могут получить у наблюдающего малыша педиатра. К нему же обращаются и при выявлении неустановленных реакций кожи.
Но даже у новорожденных, питающихся исключительно грудным молоком или детской смесью, может начаться аллергия. Нельзя исключать индивидуальную непереносимость маминого молока или блюд в ее рационе.
Младенцы, находящиеся на искусственном выкармливании, чаще страдают от аллергических реакций. Матерям стоит более осмотрительно выбирать смеси, не забыв, прежде всего, обсудить вопрос питания с педиатром и иммунологом. Смесь должна соответствовать возрасту ребенка, иметь гипоаллергенный состав и производиться известной, положительно зарекомендовавшей себя маркой. После первого прикорма нужно тщательно следить за состоянием малыша: нет ли вялости, температуры, высыпаний, жидкого стула с пеной и измененным цветом.
Если щеки начали краснеть и шелушиться, значит в приобретенной смеси есть аллергены. Расстройство пищеварительного тракта свидетельствует о непереносимости отдельных ингредиентов или искусственной молочной продукции. Таким образом, например, проявляется лактозная недостаточность. Смесь, которая не подошла, должна быть сразу же заменена.
Мамам детей, питающихся грудным молоком, можно не контролировать питание новорожденного, но следует тщательнее корректировать свое меню. Для кормящих женщин давно разработана специальная диета, помогающая исключить из меню не только аллергенные продукты, но и те, что приводят к чрезмерному газообразованию.
Необходимо убрать из рациона:
- цитрусы;
- фрукты и овощи с кожурой красного цвета;
- кондитерские изделия, особенно шоколад;
- мед и его производные;
- домашнюю молочную продукцию;
- копченые и пряные блюда, консервы;
- консервы и копчености.
Многие молодые мамы ограничивают себя гречкой, зелеными яблоками и галетами. Кормящей женщине нужна калорийная еда, но вводить новые блюда надо постепенно, не чаще раза в неделю, дожидаясь реакции младенца.
Контактная аллергия
 Контактная аллергия может проявляться экземой.
Контактная аллергия может проявляться экземой.
Сыпью, распространенной по всему телу, выражается бытовая форма аллергии. Сначала она появляется локально, только на участках кожи, соприкасающихся с раздражителями. Какие аллергены могут досаждать младенцу? Частички домовой и уличной пыли, слюна и кожный секрет домашних животных, натуральная шерсть, плесень и т.д.
Мать должна внимательно выбирать ткани, из которых пошито нательное детское белье. Стирать вещи ребенка лучше всего специальными порошками, без ополаскивателей и кондиционеров. Особый вид аллергенов — косметические средства: тальк, пенка, гель для мытья, шампунь, влажные салфетки, подгузники. Даже разработанные с учетом чувствительности детской кожи, они не являются абсолютно гипоаллергенными.
Лекарственная аллергия
Проявляется как побочный эффект приема антибиотиков, поливитаминных комплексов, сиропов от кашля, согревающих мазей. Внешне выглядит как мелкая красная сыпь, участки которой склонны сливаться в конгломератные зудящие образования. При прекращении лечения кожа быстро приходит в норму, а неприятные симптомы самопроизвольно затухают.
Замена лекарства более безопасным аналогом осуществляется врачом. Детям не рекомендуют давать сладкие и окрашенные сиропы от температуры и кашля, лучше использовать суппозитории.
Крапивница
Выглядит как мелкая сыпь по всему телу, очень зудит, трансформируется в сливающиеся между собой серозные волдыри. Крапивница является тяжелой формой индивидуальной аллергической реакции, жизни ребенка угрожает ее опасное последствие — отек Квинке. Если на коже младенца появились локализованные пятна сыпи, напоминающие ожог крапивным листом, нужно срочно обратиться за медицинской помощью. Подобная реакция свойственна организму ребенка при контакте с любыми типами аллергенов (пищевыми, бытовыми, тепловыми и т.д.). Начало реактивное, симптомы быстро усиливаются.
 Высыпания на коже в виде отеков и волдырей разного размера.
Высыпания на коже в виде отеков и волдырей разного размера.
Удушье может развиться практически моментально, поэтому приступ нужно сразу же купировать. При неблагоприятном течении болезни есть риск перехода острой формы в хроническую, с постоянными рецидивами.
Потница
 Фото характерных мест локализации потницы.
Фото характерных мест локализации потницы.
Не представляет особой опасности для жизни малыша, но доставляет ему массу неудобств. Дерматологи не расценивают красные высыпания, появляющиеся при потнице, как аллергию. Но в контексте иммунологических реакций эти два состояния весьма схожи. Сыпь, похожая на мелкие сухие бугорки, является ответной реакцией на механическое раздражение кожи в местах с чрезмерным потоотделением.
Из-за нарушений процесса терморегуляции сыпь обычно появляется на участках кожи, к которым плотно прилегает одежда. А также между шейными и паховыми складками, на пояснице, сгибе локтей и подмышками. Провокаторами выступают высокая температура, влажность, недостаточная гигиена тела ребенка. Чтобы потница не трансформировалась в опрелости, нужно одевать младенца согласно погоде и уделять время закаливающим процедурам.
Чтобы избавиться от потницы следует:
- одевать ребенка только в сухую и чистую одежду;
- переодевать несколько раз в день;
- позволять ему полежать голым, чтобы складки проветрились;
- своевременно купать малыша;
- обрабатывать потенциальные зоны потницы детским кремом или тальком, а очаги сыпи — «Д-пантенолом».
Пеленочный дерматит
Проявляется как папулезная мелкая сыпь, возникающая при длительном контакте с мокрыми пеленками и подгузниками. Каловые массы и моча выступают как сильные раздражители, из-за чего на нежной коже малыша могут появиться даже эрозии и опрелости, превращающиеся в мокнущие открытые язвы.
 Места раздражения воспалительной реакции кожных покровов в ягодичной области.
Места раздражения воспалительной реакции кожных покровов в ягодичной области.
Чтобы устранить проявления пеленочного дерматита и предотвратить рецидивы нужно:
- перестать ограничиваться протиранием кожи влажными салфетками. Ребенка нужно подмывать каждый раз, как ему меняют подгузник;
- выбирать только проверенные марки подгузников и покупать их в сертифицированных магазинах;
- при каждой возможности давать ребенку полежать голым;
- наносить защитный крем под подгузник;
- при обнаружении первых симптомов сыпи сразу же обработать раздраженную кожу кремом с антисептиком, в составе которого есть оксид цинка — «Драполен», «Деситин», «Саносан».
Атопический дерматит
 Области поражения кожи при атопическом дерматите.
Области поражения кожи при атопическом дерматите.
Серьезная болезнь аллергического происхождения, обусловленная реактивностью иммунологического ответа организма. Выглядит как пузырьковая сыпь, очаги которой склонны к слиянию и по мере заживления покрываются плотной коркой. Атопический дерматит провоцируют дыхательные и контактные раздражители. В младенческом возрасте сыпь при такой форме аллергии появляется чаще всего на щеках, предплечьях, внутренней поверхности бедер, ягодицах.
Хронические очаги дерматита легко обнаружить по характерной сыпи и шелушению кожи. Такие дети очень чувствительных к холоду, при переохлаждении их щеки сразу краснеют и становятся шершавыми. Но установить диагноз может лишь дерматолог, он же и назначит правильное лечение.
Инфекционные высыпания у новорожденных
Любая вирусная инфекция представляет для младенцев опасность, поэтому при появлении сыпи неизвестного происхождения, ребенка лучше сразу показать врачу. Кроме высыпаний типичными симптомами инфекции являются: апатичность, повышение t тела, насморк и отек слизистых, желудочно-кишечные расстройства. Детские инфекции заразны, а значит, младенец должен быть изолирован в стационаре.
Ветрянка у младенцев
 Ветряная оспа – инфекционное заболевание.
Ветряная оспа – инфекционное заболевание.
Ветрянка — мелкие зудящие волдыри, наполненные мутной жидкостью, которые после прорыва покрываются жесткой коркой. Сначала пузырьковая сыпь появляется на волосистой части головы, после на животе, в паху, на конечностях и даже на слизистых.
Температура быстро растет и достигает 40С. Пока все пузырьки не созреют и не лопнут — ребенок является переносчиком заболевания. Обычно маленькие дети при грамотном лечении полностью выздоравливают за 21 день. Элементы сыпи обрабатываются бриллиантовым зеленым или слабым раствором марганцовки.
От зуда помогает «Фенистил» в каплях, а локально можно наносить крем с таким же названием.
Стоит помнить
Взрослые переносят ветрянку намного тяжелее.
Скарлатина
Сильно зудящая сыпь, локализующаяся на шее и груди малыша. Инкубационный период коротки, менее суток от момента заражения до появления первых симптомов. Наряду с очагами высыпаний воспаляются миндалины. Ребенок изолируется от других людей на срок от 10 дней, за это время сыпь проходит, а на ее месте остаются только шелушащиеся участки.
Высыпания при кори
 Сначала поднимается температура, затем появляется кашель, насморк, начинают слезиться глаза. Через 2-3 дня становится заметной сыпь. Папулы поражают лицо, а затем распространяются по коже всего тела.
Сначала поднимается температура, затем появляется кашель, насморк, начинают слезиться глаза. Через 2-3 дня становится заметной сыпь. Папулы поражают лицо, а затем распространяются по коже всего тела.
Они немного выступают над поверхностью кожи, имеют ярко-красный цвет и тенденцию к образованию конгломератов. Ребенок заразен 5 дней от момента появления первых элементов сыпи.
После пятна пропадают, а на их месте остается гиперпигментированная и шелушащаяся кожа.
Краснуха
При этом заболевании элементы сыпи не возвышаются над поверхностью кожи, внешне они напоминают небольшие покрасневшие участки, как при механическом раздражении. Сыпь появляется не сразу, а только после первых симптомов воспаления:
- повышение t;
- сухой кашель;
- покрасневшая слизистая глотки;
- увеличенные затылочные лимфоузлы;
- приступы тошноты и рвоты;
- жидкий стул.
Сначала пятна появляются на щеках и подбородке, затем распространяются далее по лицу и телу. Чрез 24 часа их цвет становится не так насыщен, но ребенок считается заразным еще 5-7 дней. Беременным женщинам категорически запрещено контактировать с детьми, больными краснухой.
Розеола
По внешним признакам схожа с краснухой, t поднимается практически сразу и до высокой отметки, держится не менее трех дней, а после постепенно снижается, и становится привычной к моменту появления очагов с плоской сыпью. Экзантемы самостоятельно проходят через 5-7 дней.
Видео симптомов детской розеолы
Кандидоз кожи (молочница)
Заразиться ребенок может во время по прохождения по половым путям матери. Причина — грибковая инфекция. Может быть грибковое поражение глаз, ротовой полости (покраснение с белым творожистым налетом).
Изначальная локализация при молочнице кожи у новорожденных — кожа крупных паховых складок. Проявление — кожный зуд, гиперемия с мелкими пузырьками, которые могут переходить в изъязвления с белым налетом.
Как лечить сыпь у новорожденных
К ребенку обязательно нужно пригласить педиатра и выполнять все рекомендации, которые даст доктор. Обычно лечение заключается в приеме противовирусных, антигистаминных и жаропонижающих.
Гормональные формы сыпи не нуждаются в медикаментозном лечении.
Аллергическую сыпь лечат дома, но при постоянном контроле дерматолога и иммунолога. Главное, что должны сделать родители, это устранить из окружения ребенка все провоцирующие раздражители. Пораженная кожа регулярно обрабатывается подсушивающими кремами.
Инфекционные заболевания лечатся в стационаре.
При этом уделяют большое внимание не только устранению патогена и заживлению пустул, но и нормализации работы пищеварительного тракта. Это помогает предотвратить серьезные осложнения и быстрее пережить острый период болезни.
Источник
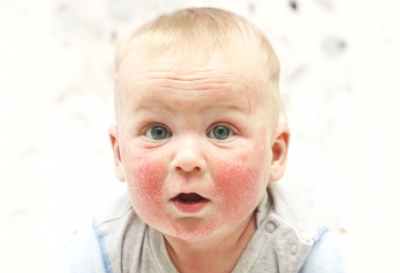
Высыпания могут быть вызваны рядом различных причин, начиная от банальной аллергии и заканчивая инфекционными заболеваниями. Поэтому каждый случай требует индивидуального подхода и определенной схемы лечения. Начинать терапию необходимо только после предварительного обследования и консультации с педиатром или дерматологом. В противном случае ситуация может только ухудшиться и привести к непредсказуемым последствиям.
Рассмотри, что может стать причиной высыпаний на лице и теле у детей.
Неонатальный детский пустулез
Акне, гормональная сыпь, милии или цветение — появление на коже лица пустул (небольшие образования размером до 5 мм, внутри которых находится вязкая жидкость желтоватого или белого цвета) у новорожденного в возрасте одного месяца. Впоследствии такие прыщики могут сливаться и даже перемещаться на другие части тела (голову, шею, плечи).
 Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Пустулез сопровождается следующими симптомами:
- на коже лица появляются красноватые прыщики с гнойным содержимым либо красная мелкая сыпь;
- они не беспокоят малыша, поскольку не вызывают боли или зуда.
Лечение пустулеза у новорожденного не требуется, так как в большинстве случаев прыщики самостоятельно проходят в течение 1-2 месяцев (как только материнские гормоны выйдут из организма ребенка).
Ни в коем случае нельзя обрабатывать их кремом, мазью, спиртосодержащим раствором, поскольку они не помогут от их избавления, а только навредят чувствительной коже малыша. Также не поможет строгая диета мамы, если младенец находится на грудном вскармливании.
Прыщики категорически запрещено выдавливать, иначе под кожу могут проникнуть болезнетворные бактерии.
Потничка
Это патология возникает в результате сбоя в работе потовых желез. При этом к раздраженным участкам кожи могут присоединяться вторичные инфекции, вызывая появление пузырьков и гнойничков.
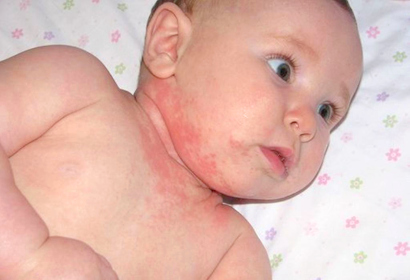 Причинами возникновения потницы служат следующие факторы:
Причинами возникновения потницы служат следующие факторы:
- жара в помещении или на улице (высокая температура способствует излишней выработке пота, что в свою очередь оказывает раздражающее воздействие на кожу младенца);
- одежда, несоответствующая температуре воздуха (некоторые родители, боясь простудить младенца, начинают кутать его в несколько пеленок, надевать много одежды);
- закупорка выводных протоков потовых желез;
- нанесение на кожу различных масел, чрезмерное использование детской косметики;
- недостаточный уход (редкое купание малыша);
- нарушение обменных процессов в организме.
Патология часто возникает у недоношенных детей.
Потница у ребенка характеризуется такими симптомами, как:
- появление на коже, преимущественно на шее, подбородке, затылке, спине, ягодицах, в паху, мелких красноватых прыщиков.
- может наблюдаться шелушение кожи;
- ребенка беспокоит зуд.
Это состояние требует проведения лечебных мероприятий. Если потницу не лечить, то высок риск инфицирования кожи грибками или микробами.
В качестве лечения рекомендуется:
- создать комфортные условия для младенца (оптимальная температура в помещении 22 градуса, минимум одежды на теле в помещении, одевать по погоде).
- протирать пораженную область 3-4 раза в день отварами трав (ромашкой, зверобоем);
- обеспечить воздушные ванны для подсушивания кожи и высыпаний (2-3 раза в день по 15-20 минут);
- смазывать пораженные участки тонким слоем цинковой мази (до 3 раз в день).
 Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Пищевая аллергия у грудничка — естественная реакция иммунной системы в ответ на тот или иной продукт в рационе матери (при грудном вскармливании) или на молочную смесь. Также может возникать на продукты прикорма.
Аллергическая пищевая сыпь характеризуется следующими симптомами:
- на коже лица появляется мелкая розовая, шелушащаяся сыпь, локализирующаяся на щеках, лбу;
- младенца беспокоит зуд;
- могут наблюдаться запор, жидкий стул или кишечные колики.
Лечение пищевой аллергической сыпи состоит из нескольких этапов:
- при грудном вскармливании исключить из рациона матери аллергенный продукт (например, цитрусы, красные овощи, фрукты, кондитерские изделия, мед, молочную продукцию, консервы, пряности, копчености);
- при искусственном вскармливании, рекомендуется перевести ребенка на другую смесь;
- отменить на некоторое время введение продукта, вызвавший аллергическую реакцию;
- выявление аллергена посредством специального анализа (проводится после года);
- для облегчения симптомов назначаются врачом антигистаминный препарат (Диазолин, Кларитин, Супрастин, Зодак, Фенистил).
Контактная аллергия у грудничка вызывается воздействием каких-либо веществ (косметических средств для ухода, гигиены, пыльцы цветущих растений, шерсти домашних животных, пыли, плесени).
Для контактной аллергии характерны такие симптомы, как:
- появление по всему телу красных пятен или прыщиков;
- шелушение, зуд.
Для лечения сыпи необходимо:
- обратиться к врачу и выявить аллерген;
- перестать использовать аллергенную косметику, средства гигиены;
- исключить контакт с растениями, животными;
- назначение антигистаминных препаратов, мазей.
Лекарственная аллергия характеризуется появлением мелкой красной сыпи, зуда. Является побочным эффектом применения препаратов (антибиотиков, лекарственных мазей, кремов, сиропов, поливитаминных комплексов). При прекращении применения их неприятные симптомы бесследно исчезают.
В этом случае требуется замена препарата на безопасный аналог. Маленьким детям не рекомендуется давать сладкие сиропы от температуры, лучше использовать суппозитории.
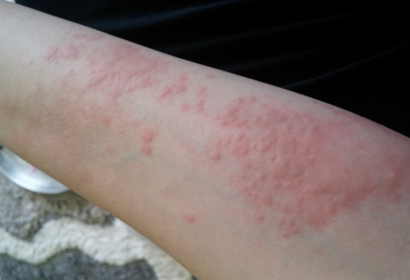 Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Появление такой реакции возможно при любой форме аллергии (пищевой, контактной, лекарственной).
Высыпания на лице у малыша могут служить одним из симптомов инфекции (розеола, краснуха, корь, ветряная оспа).
Детская розеола
Вирусное заболевание, передающееся воздушно-капельным или контактным путем. Причиной ее является вирус герпеса 6 типа, который проникает в кожу или попадает в организм через дыхательные пути. Инкубационный период при этом длится 5-15 дней. Болезнь распространена среди детей до двухлетнего возраста.
Характерные симптомы розеолы
Болезнь начинается с резкого повышения температуры тела до 40 градусов. Также могут наблюдаться насморк, кашель, рвота, понос. Спустя 3 дня температура приходит в норму, но спустя несколько часов появляются мелкие высыпания. Сыпь сначала возникает на лице, животе, груди, а спустя несколько часов распространяется по всему телу. Лимфатические подчелюстные узлы увеличиваются в размере. Высыпания держаться до 4 дней, затем постепенно начинают сходить. После выздоровления в крови у ребенка сохраняются антитела к инфекции, предотвращающие повторного заражения.
Специального лечения от детской розеолы не предусмотрено. Используются лишь жаропонижающие средства (Парацетамол, Нурофен). В некоторых случаях назначают Ацикловир.
Краснуха
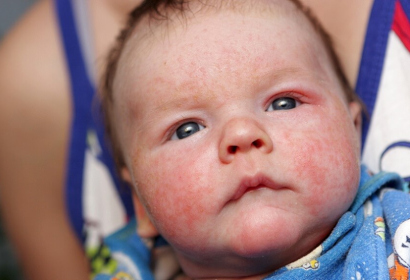 Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Характерные симптомы краснухи у ребенка:
- появление мелкой сыпи (до 4 мм) на лице, волосистой части головы, шее, за ушами, а затем по всему телу;
- увеличение околоушных, затылочных лимфоузлов;
- повышение температуры тела;
- покраснение слизистой рта.
Благодаря вакцинации краснуха встречается редко. Если заражение произошло, то никакого специального лечения не требуется, так как симптомы самостоятельно проходят в течение 5 дней. Допустимо лишь использование жаропонижающих и антигистаминных препаратов.
После выздоровления в организме вырабатывается стойкий иммунитет.
Корь
Это высокозаразное вирусное заболевание, характеризующееся появлением пятнисто-папулезной сыпи на коже, конъюнктивита, повышением температуры тела до 40 градусов, воспалением слизистой рта. Возбудитель болезни — РНК-вирус, который передается от больного ребенка к здоровому во время чихания, кашля. Корь поражает детей в возрасте 2-5 лет. Новорожденные до 3 месяцев защищены иммунитетом, переданный им от матери, переболевшие им ранее.
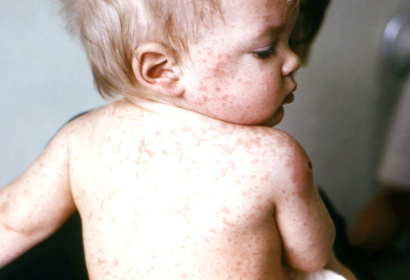 Характерные симптомы:
Характерные симптомы:
- подъем температуры тела до 40 градусов;
- насморк, чихание, сухой кашель, осиплость голоса;
- конъюнктивит;
- красные пятна на небе;
- появление на 2 день в области маляров на слизистой щек мелких белых пятен, окруженных красноватой каймой;
- на 4 день появление мелкой сыпи на лице, за ушами, шее, затем на туловище, пальцах, сгибах ног, рук, склонной к слиянию.
Препаратов для лечения инфекции не существуют. Ребенку могут быть назначены жаропонижающие, противовоспалительные, отхаркивающие препараты, спазмолитики.
Ветряная оспа
Распространенная и очень заразная вирусная инфекция, передающаяся воздушно-капельным путем. Также заражение ребенка может произойти внутриутробно от матери, которая не болела инфекцией и заразилась ей при беременности. Возбудитель ветряной оспы — Варицелла-зостер.
Ветряная оспа у детей протекает по разному. В большинстве случаев ребенок переносит болезнь легко, его общее состояние не ухудшается и наблюдаются единичные элементы сыпи. Но из-за незрелости иммунитета некоторые малыши тяжело переносят ветряную оспу с повышением температуры тела, многочисленными высыпаниями, сильным зудом, ухудшением самочувствия. Также болезнь протекает тяжело у новорожденных, заразившихся вирусом внутриутробно.
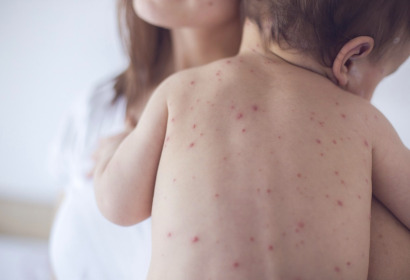 Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Совместно с появлением сыпи у ребенка ухудшается общее состояние, он становится капризным, отказывается от еды, наблюдается повышение температуры тела до 38 градусов.
Лечение ветряной оспы легкой степени не требуется. Ребенку назначают жаропонижающие, антигистаминные препараты. При тяжелом течении лечение проводят в стационаре, где применяют препараты, оказывающие губительное влияние на вирус.
Важно не допускать расчесывание ребенком сыпи, иначе это чревато инфицированием или образованием рубцов. В этом случае малышам рекомендуется надевать специальные рукавички, а детям постарше — коротко состригать ногти.
Необходимо ежедневно менять постельное белье, избегать перегрева ребенка (это усиливает зуд). Каждый новый прыщик рекомендуется обрабатывать зеленкой. Это делается не для лечения, а чтобы выявлять появление нового пузырька. Ребенок становится не заразным спустя 5 дней после появления последнего прыщика.
После болезни в организме образуется стойкий иммунитет.
Сыпь на лице у ребенка служит серьезным поводом для обращения к врачу. Каждая патология или инфекция имеет разные причины появления и симптомы, поэтому требует специального лечения.
Просмотров: 28755.
Источник
