Для крапивницы характерна сыпь папулезная
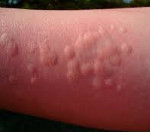

Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Общие сведения
Папулезная крапивница – чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами. Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы. Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей. Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе – о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году. Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год. Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
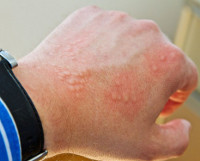
Папулезная крапивница
Причины папулезной крапивницы
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа. Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже. Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы. При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время. Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки. Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ. Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу. Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Симптомы папулезной крапивницы
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Лечение папулёзной крапивницы
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов. Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации. В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО. Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление. Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
Источник
Папулезная крапивница — заболевание аллергической природы. Она может возникнуть как самостоятельная болезнь или быть следствием трансформации хронической рецидивирующей крапивницы в папулезную. Отличие этой патологии от других разновидностей в том, что волдыри имеют вид набухших папул. Патология может поражать как взрослых, так и детей.
Причины
Крапивница папулезного типа развивается в качестве отдельной болезни чаще всего у детей 1—10 лет после укусов насекомых, но может появиться и у взрослых. Она возникает вследствие повышенной чувствительности замедленного типа к секрету насекомого.
Аллергическая реакция сопровождается выделением гистамина в кожу, отеком ткани. При этом тучные белые кровяные клетки, защищающие организм от нашествия аллергенов, при встрече с антигеном активизируются и задерживают его в участке проникновения в организм. Таким образом, волдырь локализуется в одном месте.
Папулезная форма может развиться также при хронической форме любого вида крапивницы. Причины — аллергены, воздействующие на организм. К ним могут относиться пищевые продукты, лекарственные препараты, пыльца растений, пыль, шерсть животных, солнце, вода, другие (в зависимости от вида болезни). У грудного ребенка патология часто развивается из-за продуктов питания, например, молока или смеси.
При неправильной диагностике заболевания, отсутствии лечения, постоянном контакте человека с аллергеном любой вид крапивницы может трансформироваться со временем в папулезный.
В этих случаях высыпания сохраняются на коже долго, гистамин выделяется длительное время, в тканях под волдырями накапливается жидкость, и они набухают. Так на коже появляются папулы, которые могут сохраняться на теле несколько месяцев. По этой причине заболевание еще называют стойкой крапивницей.
Симптоматика
При папулезной крапивнице у детей и взрослых первые признаки болезни появляются через несколько часов после воздействия аллергена (обычно ночью):
- На коже возникают волдыри, размер которых с течением времени может достигать 5 мм. Папулы представляют собой плотные, возвышающиеся над кожей, новообразования ярко-красного цвета. Они локализуются поодиночке и не склонны к слиянию. В центре могут быть заметны следы от укуса.
- Сыпь всегда сопровождается мучительным зудом и приносит сильный дискомфорт. Но расчесывать и сдирать папулы нельзя, поскольку существует риск заражения бактериальной инфекцией. Кроме того, на местах поврежденных и пораженных инфекцией волдырей могут остаться шрамы.
- Отдельные участки эпидермиса подвергаются гиперпигментации, то есть темнеют. Кожа утолщается, становится грубой и жесткой. Эти признаки присущи местам, наиболее пораженным папулами. Как правило, это кожные складки на теле.
На фото представлены папулы, отличающие папулезную крапивницу от других видов болезни.
Если заболевание развивается, то постоянно возникают новые высыпания, превращающиеся в папулы. Если сыпь на теле держится 6 недель и более, стойкая крапивница может перерасти в хроническую форму с регулярно появляющимися острыми стадиями.
Диагностика
Для диагностики необходимо обратиться к терапевту, педиатру, аллергологу-иммунологу, дерматологу. Врач проведет визуальный осмотр высыпаний и может назначить такие анализы:
- анализ крови на уровень общего иммуноглобулина (для выявления наличия аллергии) и специфического иммуноглобулина (для определения раздражителя),
- кожные тесты и аллергические пробы для выявления аллергена: провокационные пробы, подкожные инъекции, аппликации из ватных тампонов с аллергеном,
- исследования для выявления наличия других заболеваний.
Папулезную крапивницу можно спутать с пигментной, чесоткой и даже ветрянкой. Поэтому особая роль в диагностике относится к дифференциации заболевания.
Терапия
Лечение стойкой папулезной формы направлено на устранение симптоматики, аллергена, провоцирующего болезнь, профилактику присоединения вторичной инфекции.
В терапии применяют:
- медикаменты,
- физиотерапию,
- народные средства,
- диету.
Лекарственная терапия
Во время обострений папулезной крапивницы назначают:
- Антигистаминные средства — Лоратадин, Клемастин, Цетрин (для детей подойдут Фенистил, Зиртек, Диазолин).
- Препараты, устраняющие интоксикацию организма. Вывести токсины помогут Энтеросгель, Полисорб, очищающие капельницы. Эти лекарства подойдут детям и взрослым.
- Седативные — снимают раздражение от мучительного зуда (настойка пустырника, валерианы). Детям подойдут гомеопатические средства, например, Нотта или Нервохеель.
- Антибиотики при наличии вторичной бактериальной инфекции. Подбираются врачом индивидуально.
- Противозудные, антисептические местные препараты: мази, гели, кремы. Негормональные средства подойдут детям и взрослым: Фенистил, Скин-Кап, Гистан, Ла-Кри.
- Кортикостероиды назначают в тяжелых случаях в виде таблеток, мазей и инъекций. Адвантан, Элоком, Локоид — сильные препараты, применяющиеся у взрослых для туловища и конечностей. На лицо эти средства наносить запрещено. Детям подойдет Гидрокортизоновая мазь, Эмовейт.
- Витаминные комплексы.
Физиотерапия
Физиотерапевтический курс включает:
- Электрофорез с противоаллергическими препаратами.
- Ультразвук — устраняет зуд, имеет гипосенсибилизирующее действие.
- Дарсонвализация — снимает ощущение зуда.
- УФО — снижает чрезмерную чувствительность, повышает защитные силы.
- Радоновые ванны — часто назначают при хронической форме, они оказывают десенсибилизирующий эффект.
Народные средства
Народные рецепты помогают эффективно и безопасно бороться с симптомами крапивницы. Их можно применять для взрослых, детей, беременных женщин.
В домашних условиях готовят мази, отвары, настои, которые снимут зуд, успокоят нервы и поднимут иммунитет.
- Эффективным успокоительным средством, подходящим детям и взрослым, является настой из мяты. Нужно залить 400 мл кипятка 4 столовых ложки сушеной мяты, настоять 3 часа. Принимать настой внутрь 3 раза в день до еды: по 30 мл детям и 100 мл — взрослым.
- Одним из лучших способов избавления от зуда являются лечебные ванны с травами (ромашка, череда, зверобой, календула, крапива, кора дуба). Для приготовления отвара необходимо взять 2 столовых ложки сырья и залить его 1 л кипятка. Поставить на водяную баню на 10—15 мин. Отвар настоять 40 минут, процедить и добавить в ванну. Такие водные процедуры проводят ежедневно перед сном. Из травяного настоя также можно делать примочки и компрессы на пораженные места не более 2 раз в день.
Диета
Диета снимает острые симптомы и помогает вывести аллерген из организма.
Гипоаллергенная диета исключает:
- сладости,
- цитрусовые, красные и оранжевые овощи и фрукты,
- мед,
- орехи,
- консерванты,
- острую и пряную пищу,
- копчености,
- кофе,
- жирные сорта мяса и рыбы,
- сдобу.
Вместо этих продуктов, рекомендуют употреблять больше круп, кисломолочных продуктов, диетических видов мяса и нежирную рыбу, зелень, свежие овощи и фрукты с низкой степенью аллергенности, зерновой хлеб, сливочное и растительное масло.
Профилактика
Главной мерой профилактики любой крапивницы является исключение аллергена из жизненного обихода. Для этого рекомендуется:
- бороться с насекомыми, живущими дома,
- обрабатывать тело косметическими препаратами от укусов,
- придерживаться диеты.
Необходимо укреплять иммунитет, вести здоровый образ жизни, а при начальных проявлениях крапивницы обращаться за помощью к врачам.
Папулезный вид крапивницы требует внимательного отношения. Лечение болезни может затянуться на долгие месяцы. Но при соблюдении всех рекомендаций врача прогноз выздоровления положительный.
Источник
Содержание
- Папулезная крапивница
- Причины папулезной крапивницы
- Классификация папулезной крапивницы
- Симптомы папулезной крапивницы
- Диагностика папулёзной крапивницы
- Лечение папулёзной крапивницы
Папулезная крапивница – хронический зудящий дерматит аллергической природы, характеризующийся высыпаниями папул на неизменённой коже. Первичные элементы насыщенного красного цвета локализуются преимущественно на конечностях, не имеют тенденции к слиянию. В клинической картине превалирует симптом сильного зуда, который провоцирует появление расчёсов и присоединение вторичной инфекции с риском развития рубцов и гиперпигментации. Для диагностики используют кожные аллергические пробы, лабораторные исследования и клинические симптомы. В процессе лечения по возможности устраняют причину крапивницы, проводят дезинтоксикацию, применяют противозудные и антигистаминные препараты.
Папулезная крапивница
Папулезная крапивница – чрезвычайно распространённый уртикарный аллергический дерматит, клинически проявляющийся зудящими участками отечной кожи и слизистых с усиливающимися при почёсывании первичными элементами. Отечественные аллергологи отдают этой патологии от 15% до 30% в структуре заболеваемости. Дерматологи считают, что каждый третий, живущий на нашей планете, хоть раз встречался с проявлением папулёзной крапивницы. Заболевание чаще диагностируется у женщин репродуктивного возраста, что связывают с особенностями работы нейроэндокринной системы в этот период. Кроме того, папулезная крапивница нередко выявляется у маленьких детей. Патологический процесс возникает преимущественно летом, в период активной жизнедеятельности насекомых, укусы которых провоцируют начало заболевания. Папулезная крапивница неэндемична, не имеет расовых особенностей.
Первые упоминания о крапивнице, в том числе – о её наиболее стойкой папулёзной разновидности встречаются в трудах Гиппократа, относящихся к IV веку до н.э. Современный термин «крапивница», включающий папулёзный вариант заболевания, предложен Галеном в 1769 году. Однако в дерматологии официальной датой описания патологического процесса немецким врачом Генрихом Квинке считается 1882 год. Революционным открытием в изучении папулёзной крапивницы стало описание тучных клеток, играющих ведущую роль в развитии заболевания, которое подготовил американский биолог Пол Эрлих в 1877 году.
Причины папулезной крапивницы
Очевидной причиной папулёзной крапивницы являются укусы насекомых и членистоногих. Результатом таких укусов становится развитие классической аллергической реакции замедленного типа. Визуально патологический процесс проявляется возникновением папулёзных элементов на неизменённой коже. Суть процесса заключается в нетипичном ответе организма на слюну насекомых, которая, контактируя с поверхностью кожи, токсически повреждает клетки дермы и провоцирует выделение гистамина, вызывающего отёчность тканей.
При некорректной диагностике и лечении на ранних стадиях болезни в папулёзную крапивницу способна трансформироваться любая другая разновидность крапивницы. При этом папулы вместо обычной уртикарной сыпи появляются из-за того, что к отёку кожи, который уже есть в минимальном объёме, присоединяется клеточный инфильтрат. Дерма под чуть выпуклой уртикарией набухает, превращая её в папулу, заметно возвышающуюся над поверхностью кожи.
Любая экзо- или эндогенная причина, вызывающая крапивницу, может спровоцировать появление папул. Для этого необходимо три условия: агрессивный антиген, гиперсенсибилизация кожи и время. Дополнительными триггерами для папулёзной крапивницы могут стать УФО, изменения температуры и давления окружающей среды, физические нагрузки. Механизм развития патологии обусловлен дегрануляцией тучных клеток, которые располагаются в соединительной ткани дермы и слизистых, выполняя функцию защиты, призванной не допустить проникновение антигенов внутрь организма.
При встрече с антигеном тучные клетки активируются. Лимфоциты выделяют IgE, которые приклеиваются к мембране тучных клеток, сливаются с ней и стимулируют выброс в дерму гистамина, гепарина, простагландинов и других биологически активных веществ. Гистамин повышает проницаемость сосудов, гепарин разжижает кровь, что приводит к отёку тканей и развитию воспаления. Медиаторы вызывают зуд. Возникает аллергическая реакция, но тучные клетки локализуют её, задерживая аллергены на месте их проникновения в кожу. Несмотря на то, что провоцирующий антиген может продолжать свой контакт с кожей, вызывая появление новых папул и зуд, патологический процесс не распространяется за пределы кожного покрова.
Классификация папулезной крапивницы
Общепринятой классификации папулёзной крапивницы в современной дерматологии не существует. Наиболее полезной для принятия решений о проведении адекватной дезинтоксикационной терапии является следующая классификация, основанная на способе попадания аллергена в организм пациента. Различают:
- Папулёзную крапивницу, вызванную ядом перепончатокрылых (жало пчелы, осы, шмеля).
- Папулёзную крапивницу, спровоцированную слюной кровососущих насекомых при укусах.
- Папулёзную крапивницу, вызванную непосредственным соприкосновением с кожей фрагментов тел и продуктов жизнедеятельности насекомых.
Симптомы папулезной крапивницы
Первые клинические симптомы заболевания в виде зудящих папул размером с булавочную головку, со временем достигающих около 5 мм в диаметре, обычно появляются в ночное время, спустя несколько часов после контакта с агрессивным аллергеном, и локализуются на конечностях. В центре папулы может быть заметен след от укуса. Первичные элементы ярко-красного цвета, плотные, не имеют тенденции к слиянию, возвышаются над уровнем здоровой кожи. При развитии патологического процесса возникают всё новые и новые папулы, оккупирующие ранее неизмененные поверхности кожного покрова, особенно кожные складки, где развивается гиперкератоз. Такой процесс может длиться месяцами. В клинике папулезной крапивницы преобладает зуд, расчёсы приводят к экскориациям, образованию геморрагических корок и присоединению вторичной кокковой инфекции, оставляющей после себя гиперпигментацию или небольшие шрамы (в зависимости от глубины поражения слоёв дермы).
Диагностика папулёзной крапивницы
Патологический процесс диагностируется дерматологом клинически и аллергологом-иммунологом лабораторно. Для подтверждения папулёзной крапивницы выполняют анализ крови для определения уровня общего и специфического IgE. При этом общий иммуноглобулин Е свидетельствует только о наличии аллергической реакции в организме, количество же специфического иммуноглобулина Е помогает специалистам сделать вывод о присутствии в крови конкретного аллергена, что является ценным диагностическим признаком.
Кроме того, проводят специальные кожные пробы с гомогенизированными артроподами (членистоногими), при которых папулы воспроизводятся в течение суток. В резистентных к проводимой терапии случаях осуществляют полное клинико-лабораторное обследование пациента с целью исключения провоцирующих факторов и соматических заболеваний. Гистологию используют редко. Дифференцируют папулёзную крапивницу с почесухой, пигментной крапивницей, чесоткой, ветрянкой, контагиозным моллюском и родимыми пятнами.
Лечение папулёзной крапивницы
Терапия патологических изменений – длительный процесс, который требует взаимных усилий врача и пациента. Основой лечения являются устранение причины высыпаний, снятие зуда и профилактика вторичной инфекции. Устранить причину папулёзной крапивницы можно только при лабораторно диагностированном аллергене – триггере патологического процесса. Приоритетом в терапии является снятие зуда, который существенно снижает качество жизни пациента. Для этого существуют новые терапевтические программы, определяющие индекс активности крапивницы в баллах. Недельный показатель индекса более 28 свидетельствует о тяжёлой форме заболевания.
В зависимости от степени тяжести патологии к терапии подключают антигистаминные препараты. При их применении дерматологи используют ступенчатый подход. Первая линия включает терапию Н1-антигистаминами второго поколения, лишенными седативного эффекта. Вторая линия терапии заключается в повышении дозировок этих препаратов. Третья линия предполагает назначение ингибиторов IgE и циклоспоринов, способствующих затуханию воспалительного ответа кожи. Кроме того, при лечении папулёзной крапивницы используют дезинтоксикационную терапию. Средства, применяемые для выведения токсинов из организма, выбираются с учетом представленной выше рабочей классификации. В сложных случаях проводят терапию глюкокортикоидами, назначают курсы гистаглобина. Вторичную инфекцию лечат антибиотиками.
Наружно применяют гормональные, антисептические и противозудные мази, кремы и компрессы. Показана физиотерапия: электрофорез, ультразвук, дарсонвализация, радоновые ванны, УФО. Обязательна строгая гипоаллергенная диета, целью которой является уменьшение свободного гистамина и корректировка работы системы пищеварения. При точной диагностике и правильном терапевтическом подходе к каждому пациенту итоговым результатом становится полное выздоровление. Профилактикой является применение репеллентов на природе, контроль состояния домашних животных и регулярный уход за кожей.
Источник
