Лечение угревой сыпи рекомендации


Дорогие друзья, здравствуйте!
Полагаю, что к женским проблемам, о которых мы говорили в последнее время, мы еще вернемся, и не раз.
А сегодня я хочу побеседовать с вами об акне.
И хотя я довольно подробно разбираю эту проблему в своей книге «Повышаем средний чек», которую приобрели многие из вас, и привожу там алгоритм рекомендаций при разных формах акне, заявки рассказать об угревой болезни продолжают поступать.
Ну, что ж, давайте вникнем в суть этой проблемы и разберем:
- Что называют «угревой болезнью»?
- Как образуются угри?
- Какими они бывают?
- Как их лечить в зависимости от формы и степени тяжести?
- Каким может быть комплексное решение этой проблемы?
Но сначала вспомним анатомию и физиологию сальных желез.
Строение сальных желез
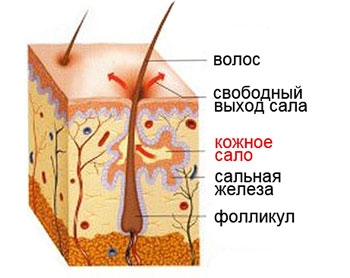
Сальные железы являются придатками кожи. По телу они распределены неравномерно.
На ладонях, подошвах и тыле стопы они отсутствуют.
Больше всего их на лице и волосистой части головы: 400-900 на 1 квадратный сантиметр. Меньше (но все равно много) на верхней части туловища: грудь, спина.
Сальные железы вырабатывают кожное сало, которое попадает в устье волосяного фолликула (а волосы покрывают почти все наше тело), представляющее собой что-то вроде футляра для части волоса, сокрытой от наших глаз. Этот футляр покрыт многослойным ороговевающим эпителием. Это означает, что в нижних его слоях зарождаются новые клетки, которые по мере своего роста и развития продвигаются вверх, уплотняются, превращаются в роговые чешуйки, которые смешиваются с секретом сальных желез.
А дальше, благодаря сокращениям маленьких мышц, поднимающих волос, этот состав выходит на поверхность кожи. Роговые чешуйки удаляются естественным путем в процессе гигиенических процедур, а сало распределяется по ней, образуя тонкую пленку толщиной 7-10 микрон. Одновременно сюда попадает секрет потовых желез, который вместе с кожным салом формирует на поверхности тела водно-липидную мантию.
Она придает коже эластичность, предупреждает ее пересушивание, поддерживает постоянную температуру тела, подавляет размножение бактерий, грибов.
В норме за сутки вырабатывается примерно 20 грамм кожного сала.
Этот процесс регулируется гормонами на четырех уровнях: гипоталамус, гипофиз, надпочечники, половые железы. Поэтому многие болезни эндокринной системы могут сопровождаться появлением прыщей.
А теперь внимание:
Основным гормоном, усиливающим продукцию кожного сала, является тестостерон. К нему на мембранах клеток сальных желез имеются рецепторы. Тестостерон взаимодействует с ними и под действием фермента 5-альфа-редуктазы преобразуется в свой активный метаболит – дигидротестостерон, который непосредственно увеличивает продукцию кожного сала.
Чувствительность рецепторов клеток сальных желез к нему и активность 5-альфа-редуктазы передаются по наследству, поэтому во многих случаях проблема акне прослеживается из поколения в поколение.
Интересно, что сальные железы разной локализации имеют разное количество рецепторов к тестостерону.
Поэтому если у вас прыщи вскакивают все время на одних и тех же местах, например, на подбородке или спине, значит, расположенные здесь сальные железы богаты этими самыми рецепторами.
А вот эстрогены, напротив, подавляют салоотделение, но этот эффект выражен меньше, чем салообразующий эффект тестостерона.
У кого-то угри появляются перед критическими днями, и это тоже объяснимо: прогестерон, который в эту фазу менструального цикла командует парадом, обладает андрогенным и антиэстрогенным действием на сальные железы.
В регуляции салоотделения участвует еще и вегетативная нервная система, поэтому стрессы тоже могут влиять на появление прыщей.
Как образуются угри?
Угревая болезнь, или акне – это ХРОНИЧЕСКОЕ РЕЦИДИВИРУЮЩЕЕ заболевание, сопровождающееся закупоркой и воспалением волосяных фолликулов.
Один прыщ – это еще не болезнь, и два прыща – не болезнь, и появление угрей за 1-2 дня до менструации – это тоже не болезнь.
«Болезнью» прыщи становятся, когда одни из них пропадают, другие появляются, причем, это не просто черные точки, а красные уплотнения в коже, местами с нагноениями.
Но все начинается с образования комедонов. Что это такое?
Комедон по своей сути представляет собой кисту – полость, заполненную неким содержимым. В случае с прыщами содержимым кисты становятся кожное сало, роговые клетки, частички пыли и косметических средств.
Как они там оказались? — спросите вы.
Во-первых, кожного сала у некоторых людей вырабатывается зачастую больше, чем нужно, и оно не успевает удаляться из волосяного фолликула.
Во-вторых, при угревой болезни отмечается гиперкератоз, поэтому имеется не только избыток кожного сала, но и роговых чешуек, которые тоже вносят свой вклад в образование пробки.
Частички пыли – результат плохого очищения кожи, а косметические средства бывают комедоногенные и некомедоногенные. Комедоногенные забивают поры и препятствуют выходу кожного сала наружу. Они содержат ланолин, кокосовое, льняное масло, масло зародышей пшеницы. По этой причине людям, склонным к образованию угрей, нужно выбирать косметику, на которой указано: «некомедоногенно».
Пока вся эта смесь находится ниже поверхности кожи, ничего не видно. Но со временем пробка становится все больше, и в один день она достигает поверхности кожи, начиная ее выпячивать. Становятся видны маленькие белые точки – закрытые комедоны. Их еще называют «милиумы», что в переводе с латинского означает «просо».
Что происходит дальше? Пробка продолжает увеличиваться в размерах и, в конце концов, прорывает кожу. Выбравшись наружу, она под действием кислорода окисляется и чернеет. Так образуются «черные точки», или открытые комедоны.
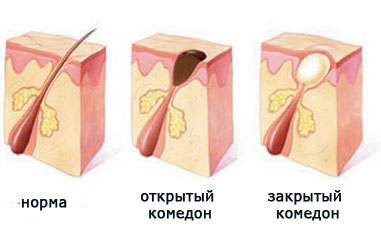
Чаще всего комедоны можно видеть на коже лба, носа, подбородка.
Вот как это выглядит «живьем»:
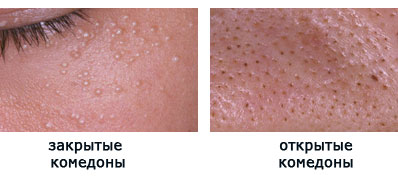
Закупоренный волосяной фолликул – идеальная среда для размножения пропионбактерий акне, которые являются анаэробами (т.е. живут без доступа кислорода). Они начинают усиленно размножаться и выделять биологически активные вещества, которые вызывают воспаление как самого волосяного фолликула, так и окружающих его тканей.
Но микроорганизмы — ребята дружные и очень любят объединяться со своими братьями по разуму. К пропионбактериям присоединяются эпидермальные стафилококки, стрептококки и грибы, обитающие на поверхности кожи. Воспаление усиливается.
Теперь понятно, что в развитии угревой болезни могут быть повинны 4 фактора:
- Избыток секрета сальных желез.
- Фолликулярный (происходящий в волосяном фолликуле) гиперкератоз, т.е. утолщение рогового слоя.
- Размножение бактерий в сально-роговой пробке.
- Воспаление внутри волосяного фолликула и окружающих его тканях.
Отсюда следует, что для лечения угревой болезни нужно:
- снизить выработку кожного сала,
- уменьшить толщину рогового слоя,
- при наличии воспалительных элементов (узелков, гнойничков на гиперемированном фоне) подключить антибиотики.
Причины акне
Свою лепту в появление акне вносят:
- Гормональные эксцессы: гормональная перестройка у подростков, гормональный дисбаланс с повышением уровня мужских половых гормонов, беременность, эндокринные заболевания надпочечников, гипофиза, прием гормональных препаратов и пр.
- Дефицит витамина А (ведет к гиперкератозу).
- Стрессы.
- Неправильная косметика.
- Недостаточный уход за кожей.
- Избыточный уход за кожей.
- Жара и влажный климат.
- Выдавливание прыщей.
- Трение, давление на отдельные участки, что вызывает защитную реакцию кожи в виде усиленного размножения рогового слоя, в том числе, в волосяных фолликулах.
Замечено также, что на развитие угревой болезни оказывают влияние некоторые продукты питания и проблемы с ЖКТ.
Степени тяжести акне
Лечение угревой болезни зависит от ее степени тяжести.
Выделяют 4 степени тяжести акне.
1 ст. Есть закрытые комедоны (белые высыпания, напоминающие просо). Воспаленные узелки и гнойнички отсутствуют.
2 ст. Есть открытые (черные точки), закрытые комедоны, узелки (воспаленные уплотнения) и единичные гнойнички. Узелков и гнойничков не больше 20 элементов.
3 ст. Множественные узелки и гнойнички (20-40 штук).
4 ст. Больше 40 элементов: гнойнички, узелки и крупные уплотнения в коже (узлы).
Лечение угревой болезни
При 1 и 2 степени достаточно наружных средств.
При 3 и 4 степени назначают системную терапию.
Разберем чуть подробнее.
- Если на лице есть только комедоны, лечение начинают с препаратов, содержащих Адапален (торговые названия: Дифферин, Адаклин, Клензит) или Азелаиновую кислоту (Скинорен, Азелик, Азикс-Дерм).
Адапален (Дифферин и аналоги) – структурный аналог витамина А. Он рассасывает пробки, убирает комедоны, уменьшает воспаление.
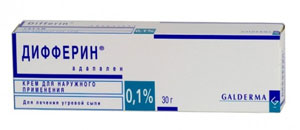
Показан с 12 лет. Беременным нельзя, кормящим можно (по крайней мере, так написано в инструкции к препарату Дифферин).
Улучшение заметно только через 4-8 недель применения, а стойкое улучшение наступает через 3 мес.
Есть в виде геля и крема.
Гель предназначен для жирной кожи, крем – для сухой и чувствительной кожи, т.к. он содержит увлажняющие компоненты. Пусть вас это не смущает. Угри не всегда бывают на жирной коже.
Адапален наносится вечером, 1 раз в сутки, иначе может вызвать солнечный ожог.
Азелаиновая кислота (Скинорен и аналоги) – разрыхляет роговой слой, открывает поры, удаляет пробку, уменьшает жирность кожи, уничтожает пропионбактерии акне и оказывает противовоспалительное действие.
Казалось бы, препарат действует на все звенья патогенеза акне и со всех сторон хорош, только почему-то отзывы говорят о его меньшей эффективности по сравнению с Дифферином.
А что скажете вы?
При беременности и лактации его применение возможно (пишут, правда, что по согласованию с врачом). Детям с 12 лет.
Наносят его 2 раза в день, утром и вечером. Пребывание на солнце на фоне лечения им НЕ противопоказано.
По аналогии с Адапаленом – гель идет для комбинированной и жирной кожи, крем – для нормальной и сухой.
Видимое улучшение – через 4 недели. Применять его нужно несколько месяцев.
Оба препарата наносятся на все проблемные участки, а не только на отдельные прыщики.
- Если комедоны чередуются с воспалительными элементами (узелками, гнойничками), но последних немного, то подойдут либо комбинированные препараты, содержащие Адапален и антибиотик Клиндамицин (Клензит С), либо средство на основе Бензоил пероксида (Базирон АС). Оно обеспечивает более выраженный антибактериальный эффект. В последнем случае лучше его чередовать с Адапаленом: утром Базирон АС, вечером Дифферин, т.к. Дифферин будет работать с комедонами, а Базирон – с воспалительными элементами.
Чем примечателен Базирон АС: он уничтожает не только пропионбактерии акне, но и эпидермальный стафилококк. Плюс размягчает пробку, плюс подавляет продукцию кожного сала.
Кстати, вы не знаете, что означает аббревиатура «АС»? Мне что-то ничего в голову не приходит.
Показан тоже с 12 лет. Беременным и кормящим не рекомендуется, хотя системного действия практически не оказывает.
Наносится 1-2 раза в день на высыпания.
Эффект виден через 4 недели, применять его следует не менее 3 мес.
Гель Базирон АС есть в разной концентрации действующего вещества: 2,5% и 5%. Если берут его впервые, рекомендуйте меньшую концентрацию (2,5%). При недостаточном эффекте от первого – 5%.
Важно! Врачи не рекомендуют использовать Базирон АС, если на коже есть только комедоны, чтобы не сформировать к нему резистентность бактерий.
При его применении не следует долго находиться на солнце.
Лаборатория Галдерма не остановилась на разработке Дифферина и Базирона. Она их соединила в одном препарате Эффезел, который содержит Адапален и Бензоила Пероксид.
Если кожу украшают комедоны, узелки, гнойнички, можно не заморачиваться использованием двух средств, а приобрести одно.
Гель Эффезел наносится 1 раз в сутки вечером. Но он рецептурный.
- При множественных воспалительных элементах на коже назначаются антибактериальные наружные средства: Далацин 1%, Клиндовит, Зинерит и др.
Далацин и Клиндовит применяют 2 раза в день. Детям с 12 лет.
Лосьон Зинерит содержит эритромицин и цинк, поэтому подсушивает кожу, оказывает противовоспалительное действие, уничтожает бактерии (пропионбактерии акне и эпидермальный стрептококк).
Другие его преимущества:
- Можно использовать на солнце.
- Можно беременным и кормящим.
- Можно под макияж.
- Не имеет возрастных ограничений.
Курс лечения 10-12 недель.
- При тяжелых формах угревой болезни, при неэффективности местных средств врач назначает системную терапию. Чаще всего это Юнидокс Солютаб, Клиндамицин, Тетрациклин, Эритромицин.
- А если и это не сработало, в ход идет последнее, самое убойное средство: Изотретиноин (Роаккутан). У него «миллион» противопоказаний и побочных. И самое, пожалуй, страшное – это тератогенный эффект. Посему при его применении женщине рекомендуют использовать 2 средства контрацепции. А если его принимает мужчина, тоже не исключены пороки развития у ребенка. Так что… тоже пусть использует два средства контрацепции.

Но зато, как говорят доктора и пациенты, эффект волшебный. Роаккутан подавляет активность сальных желез и даже уменьшает их размеры. Назначают его 1-2 раза в день длительно (16-24 недели, бывает дольше).
Что еще?
Если угревая болезнь развилась у женщины на фоне гиперандрогении, обязательно назначаются КОК с антиандрогенным эффектом: Диане-35, Хлое, Ярина и др.
В комплексном лечении угревой болезни важен правильный уход за кожей. Вы можете посоветовать средства лечебной косметики Avene (серия Клинанс), Bioderma (линейка Себиум), Ла Рош Позе (Эфаклар) и др.
На этом все. Как вам понравилась статья, друзья? Что бы вы могли к этому добавить?
Все свои комментарии, вопросы, дополнения пишите внизу в окошечке комментариев.
И очень вас прошу: если вам понравилась статья, не забывайте, пожалуйста, кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться со своими коллегами.
Если вы еще не являетесь подписчиком блога, то вы можете подписаться на рассылку, и я буду присылать вам уведомления о выходе новых статей. В благодарность за подписку вы сразу получите на почту сборник ценных для работы шпаргалок.
Форма подписки находится под каждой статьей и в правой колонке.
Если что-то непонятно, вот здесь инструкция.
А если письма со ссылкой на скачивание шпаргалок вы по какой-то причине не получили, пишите, не стесняйтесь!
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Источник
В своей жизни, наверное, каждый сталкивался с появлением прыщей на лице. Только у одних появлялись единичны прыщики, а у других усыпало всё лицо. Но прыщи бывают разные. Когда появились один или два прыщика, а потом они бесследно исчезли это одно. А вот когда прыщи систематически появляется на лице в течение нескольких лет, это уже совсем другое.
В этой статье мы поговорим именно о том случае, когда прыщи появляются систематически помногу и в течение многих лет, а именно, это заболевание называется акне.
Лечение прыщей бывает различным. Есть много методов и лекарственных препаратов, но одни из них изучались и доказали свою эффективность, другие не доказали свою эффективность, а некоторые вообще не изучались и об эффекте можно судить только по клиническим наблюдениям.
Именно в этой статье мы поговорим о лечении прыщей, которое имеет доказательную базу и рекомендовано национальным обществом дерматологии России и Европы.
Если акне не лечить с годами оно обычно проходит самостоятельно по мере взросления человека, но может и остаться на длительный период. А за это время способно оставить следы о своём присутствии в виде различного вида рубцов, а также нанести психологический отпечаток в связи с этим.
Итак, как же избавиться от акне, согласно официальным клиническим рекомендациям по лечению.
Для того, чтобы начать лечение прыщей, нужно для сначала определить степень тяжести течения процесса. Он рассчитывается на основании подсчёта различных элементов угревой сыпи и преобладания воспалительных и не воспалительных элементов.
Чтобы понять, о чем идет речь, лучше сначала прочитать прошлую статью о видах элементов угревой сыпи и определении степени тяжести акне.
Цели, которые преследует лечение акне:
- Уменьшение воспаления
- Уменьшения propionibacterium acnes
- Снижение образования кожного сала
- Уменьшение влияния андрогенов на сальные железы.
Перед перечислением способов и препаратов хотел бы сделать одну ремарку об ошибке которые многие допускают. Не рассчитывайте на быстрый результат. Лечение акне это длительный процесс, как любого другого хронического заболевания. Не исключены также рецидивы после успешного лечения. Если стартовая терапия через долгое время не помогла, не стоит отчаиваться, нужно только следовать алгоритму, который предписал вам лечащий доктор. Первый оценки в эффективности лечения даже при легкой степени делают через 2 месяца от начала регулярной терапии.
(клинические рекомендации Российского общества дерматологов лечения акне 2015 год)
Лечение комедональных акне
Комедональное акне, когда на коже присутствуют только комедоны (открытые, закрытые).
Рекомендуется начинать с топического ретиноида аlапалена (дифферин, клензит), что является средней степенью доказательности (высокой пока нет)
Низкой степенью доказательности обладают: азелаиновая кислота и бензоила пероксид. Их следует применять если адапален не переноситься (аллергия, тяжелые побочные действия, беременность)
Не рекомендованы вовсе такие средства как:
- Антибиотики наружного применения
- Гормональные антиандрогены
- Системные антибактериальные препараты и/или изотретиноин
- Облучение УФО, лазер, фотодинамическая терапия
Лечение папулопустулезных прыщей лёгкой и средней степени.
Высокий класс доказательности:
- Комбинация алапалена и бензоила пероксида
- Комбинация клиндамицина и бензоила пероксида
Средняя степень доказательности у таких препаратов как:
- Азелаиновая кислота при монотерапии
- Бензоил пероксид при монотерапии
- Топический ретиноид при монотерапии
- Комбинация системных антибиотиков и алапалена при распространенном процессе
Низкая степень рекомендаций:
- Монотерапия голубым цветом
- Комбинации эритромицина и третиноина
- Комбинация изотретиноин и эритромицина
- Цинк перорально
- При распространенных поражениях комбинация системных антибиотиков с бензоил пероксид пероксидом или алапалена
Не рекомендуется:
- Монотерапия наружными антибиотиками
- Облучение ультрафиолетовыми лучами
- Комбинация эритромицина и цинка
- Системная терапия антибиотиками
- Облучение ультрафиолетовыми лучами
- Комбинации эритромицина и цинка
- Системная терапия антиандрогенными препаратами, антибактериальными и/или изотретиноином
Рекомендации по лечению папулопустулезных акне тяжёлой степени и узловатых акне средней степени.
Высокая степень доказательности:
- Системная монотерапии изотретиноином
Средняя степень доказательности:
- Системные антибиотики в комбинации с адапален+ бензоила пероксид или азелаиновая кислота
Низкая степень доказательности:
- Антиандрогенные в комбинации с системными антибиотиками
- Системные антибактериальные препараты в комбинации с бензоил пероксидом
Не рекомендуется:
- Наружная монотерапия
- Монотерапия системными антибактериальными препаратами
- Монотерапия антиандрогенными препаратами
- Видимый свет, облучение ультрафиолетовыми лучами
Рекомендации по лечению узловатых/конглобатных акне.
Высокий степень доказательности:
- Системная монотерапия изотретиноином
Средний уровень доказательности:
- Системные антибактериальные препараты в комбинации с азелаиновой кислотой
Низкий уровень доказательности:
- Антиандрогенные препараты + системные антибактериальные препараты
- Системные антибактериальные препараты + адапален, бензоила пероксид или комбинация адапален + бензоила пероксид
Не рекомендуется:
- Наружная монотерапия
- Монотерапии системными антибактериальными препаратами
- Монотерапия антиандрогенными препаратами
- Облучении ультрафиолетовыми лучами, видимым светом
Суммарные рекомендации про начальной терапии акне (Европейское дерматологическое общество)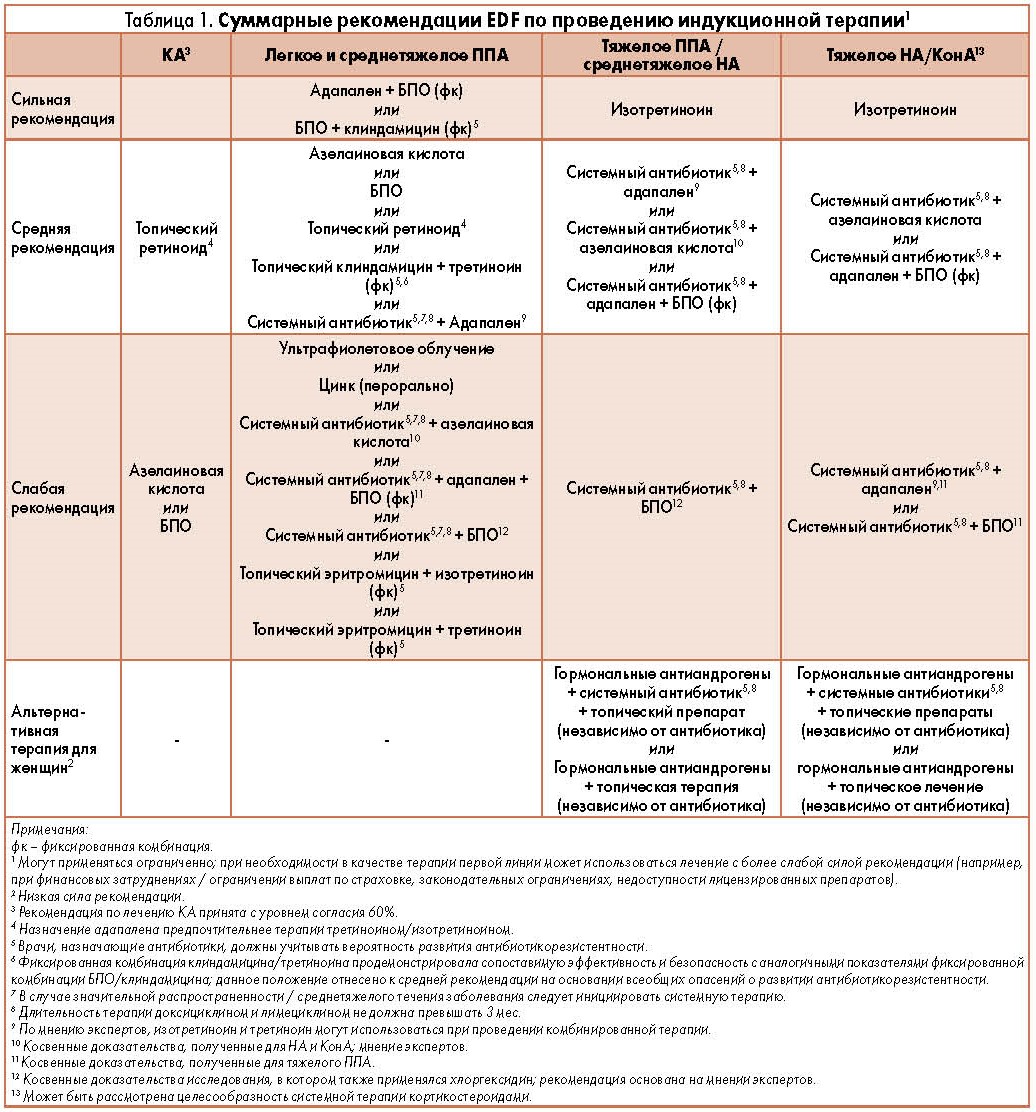 Для увеличения кликните на картинку
Для увеличения кликните на картинку
После окончания основного курса лечения рекомендуется поддерживающая терапия сроком до 12 месяцев. Средством выбора является адапален. Альтернативой может служить азелаиновая кислота. Однозначного ответа с высоким уровнем доказательности пока нет, но все же рекомендуется начинать с топических ретиноидов.
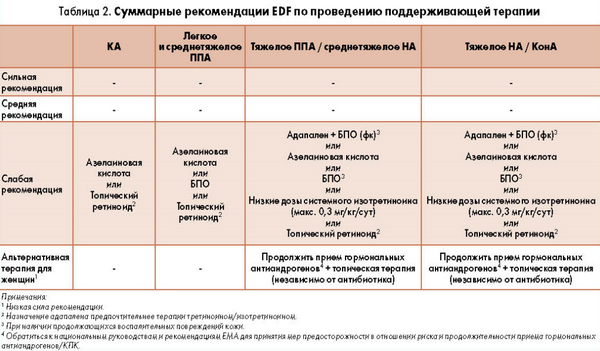
Оптимальным результатом является клиническое излечение более 90% или клиническая ремиссия от 75-90% проявлений от исходного.
Лечение акне у взрослых женщин (25 лет и выше) имеет ряд своих особенностей и алгоритмов. О них будет отдельная статья.
Как пользоваться данными рекомендациями.
Терапия первой линии должна быть реализована средствами высокого класса доказательности. Далее средний и низкий класс должны использоваться, когда первая линия лекарственных препаратов не может быть использована в связи с их непереносимостью (аллергии, побочные эффекты, не позволяющие продолжить лечение). Средства, которые не рекомендуются не должны использоваться. На выше представленной схеме название лекарственных средств обозначены по международному непатентованному названию, так как торговых марок может быть несколько.
Например, адапален в аптеке вы найдете под названиями «дифферин», «клензит». Бензоил пероксид – «Базирон АС», Азелаиновая кислота «скинорен», «Азелик». Изотретиноин – «Роаккутан», «Акнеккутан».
Для того чтобы узнать, как наносить и использовать основные препараты от прыщей читайте следующую статью.
Данная информация дана для ознакомления и не может быть использована для попыток самолечения без участия врача. Основная цель этого поста, отгородить вас от лекарств, которые могут просто так рекомендовать в аптеках без назначения врача, не имеющих доказанного действия в отношение акне (прыщей) и от собственных экспериментальных схем.
Также стоит заметить, что в различных клинических ситуациях алгоритмы лечения могут изменяться, не смотря на установление степени заболевания. Такую оценку делает только врач, имеющий определенный опыт в данном вопросе.
Еще раз хочу сказать, что методов лечения акне, но приведенные в статье алгоритмы соответствуют международному консенсусу по лечению с доказанной эффективностью. Смотрите далее ТОП средств для наружного лечения акне.
Источник
