Мелкая сыпь на руках чешется у беременных

Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
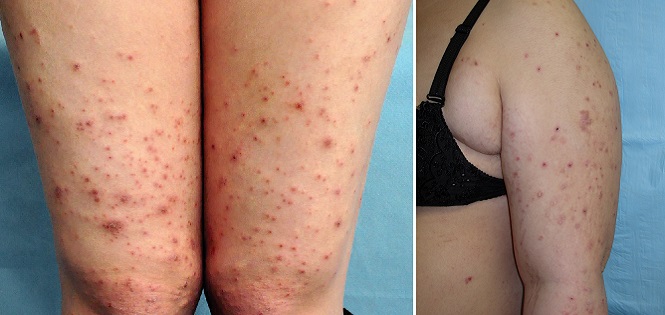 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
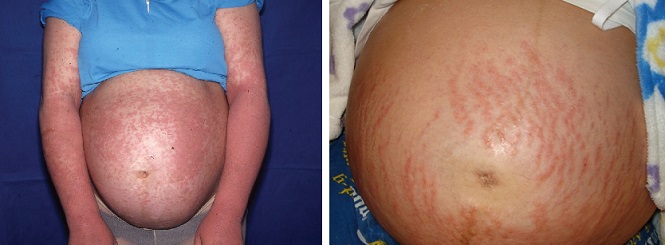 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
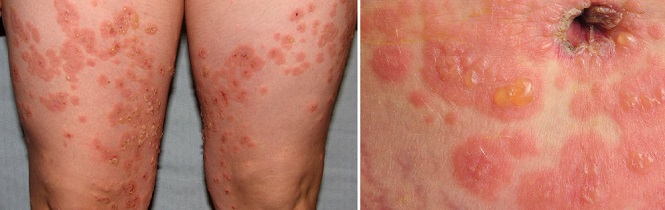 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
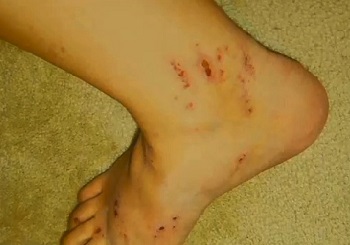 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
Организм будущей мамы за все время вынашивания ребенка беспрестанно претерпевает изменения. Беременная набирает вес, внутренние органы смещаются и увеличиваются в размерах. На лице женщины могут появиться пигментные пятна, а на всем теле – крапивница, «предвестник» аллергии.
Что такое аллергия
 Аллергия – болезнь, от которой страдает огромное количество людей. Сильный насморк, чихание, слезы, льющиеся ручьем, гора бумажных салфеток, пачки таблеток – именно так можно описать один день из жизни аллергика.
Аллергия – болезнь, от которой страдает огромное количество людей. Сильный насморк, чихание, слезы, льющиеся ручьем, гора бумажных салфеток, пачки таблеток – именно так можно описать один день из жизни аллергика.
Аллерген, попавший в ослабленный организм человека, может вызвать разные реакции. Так, выделяют следующие стадии аллергии:
- Иммунологическая. Ярко выраженных симптомов аллергии не наблюдается. К тому времени, когда «борцы» с этим заболеванием (антитела) будут выработаны, вредоносное вещество успеет покинуть организм человека. Однако если антиген вновь попадет в дыхательные пути или кровь, выброс антител возобновится.
- Выработка медиаторов (патохимическая стадия). В крови человека, в организм которого попал антиген, начинается активная выработка так называемых медиаторов аллергии. Эти вещества являются причиной развития этого заболевания.
- Патофизиологическая. Повторный контакт человека со своим аллергеном может стать причиной возникновения насморка, слезотечения, кашля, высыпаний и других симптомов.
Причины
Основными причинами появления и развития аллергии являются следующие факторы:
- загрязненная окружающая среда;
- заболевания верхних дыхательных путей;
- генетическая предрасположенность;
- болезни нервной системой;
- слабый иммунитет;
- заболевания внутренних органов;
- вредные привычки;
- профессиональная вредность.
 Возникновение и развитие аллергии у беременных женщин – явление частое. Многие представительницы прекрасного пола страдают от этого заболевания. Аллергенами могут стать вещества, которые не вызывали у женщины бурных реакций организма до беременности – шерсть животных, пыль, пыльца, еда и т.д. Даже вынашиваемый плод может быть воспринят как инородное тело!
Возникновение и развитие аллергии у беременных женщин – явление частое. Многие представительницы прекрасного пола страдают от этого заболевания. Аллергенами могут стать вещества, которые не вызывали у женщины бурных реакций организма до беременности – шерсть животных, пыль, пыльца, еда и т.д. Даже вынашиваемый плод может быть воспринят как инородное тело!
Объяснить проявление аллергической реакции можно изменениями, происходящими в иммунной системе, гормональным всплеском и усилением защитных функций организма будущей матери.
В крови беременной женщины повышается выработка гормона кортизола, который препятствует возникновению аллергии. Будущие мамы, страдавшие от этого заболевания до беременности, в период вынашивания малыша могут на время забыть об этом недуге. Однако после рождения ребенка уровень вышеупомянутого гормона придет в норму, поэтому симптомы аллергии могут проявиться вновь.
Общие признаки
Аллергия у больных может проявляться по-разному. Принято выделять такие симптомы этого заболевания:
- респираторные (обильный насморк, заложенность и отек носа, длительный кашель, чихание);
- глазные (повышенное слезотечение, отечность нижнего и верхнего век, покраснение роговицы глаза, зуд);
- кожные (волдыри, покраснение и шелушение эпидермиса);
- желудочные (нарушение пищеварения, рвота, тошнота).
Самыми опасными симптомами аллергии при беременности являются:
- отек Квинке;
- крапивница, распространившаяся по всему телу;
- бронхиальная астма;
- анафилактический шок.
На что именно реакция
Крапивница – сыпь на коже и слизистых человека, страдающего от аллергии. Как только уровень антител в крови становится высоким, в организме больного происходит повышение проницаемости капилляров, что способствует попаданию жидкости в дерму. В результате таких изменений на коже аллергика появляются сыпь и пузыри, то есть так называемая крапивница.
Причинами появления сыпи у женщины могут стать вещества, которые ранее, как уже отмечалось, не вызывали аллергических реакций.
Факторами, способствующими появлению волдырей, могут стать:
-

высокий уровень гормона эстрогена;
- иммуноконфликт (разные группы крови беременной и ребенка);
- укусы ос, пчел и других насекомых;
- гестоз (поздний токсикоз);
- пыльца цветов;
- волосяной покров и слюна животных;
- продукты питания;
- косметика и парфюмерия;
- бытовая химия.
Симптомы
Как проявляется крапивница на коже? Симптомы такого заболевания следующие:
- высыпания или волдыри красноватого цвета по всему телу (диаметр образований колеблется от нескольких миллиметров до 10-15 см);
- отечность, зуд и жжение в области очагов высыпаний;
- плохое самочувствие, раздражительность, бессонница;
- высокая температура;
- головная боль.
Важно! Крапивницу легко спутать с дерматитом, поэтому при первом возникновении сыпи важно обратиться за консультацией к специалисту!
Как влияет на ребенка
Сама крапивница не влияет на развитие плода, защищенного плацентой. Однако плохое самочувствие беременной, вызванное сыпью на руках или по всему телу, может негативно сказаться на здоровье малыша. Именно поэтому нельзя оттягивать лечение этого заболевания!
В период беременности врачи не советуют принимать лекарственные средства, действие которых направлено на купирование симптомов аллергии. Вещества, содержащиеся в таких медикаментах, могут ухудшить кровоснабжение плода. Особенно аккуратной нужно быть с антигистаминными лекарствами в первые двенадцать недель беременности, когда происходит формирование внутренних органов ребенка.
Диагностика
 Крапивницу можно легко спутать с другими кожными заболеваниями. Именно поэтому препараты должен назначить врач. Заниматься самолечением нельзя!
Крапивницу можно легко спутать с другими кожными заболеваниями. Именно поэтому препараты должен назначить врач. Заниматься самолечением нельзя!
Подтвердить или опровергнуть предполагаемую крапивницу сможет врач-аллерголог после опроса и обследования больной. Для выявления точной причины возникновения сыпи врач может сделать скрининг крови на аллергию и собрать анамнез беременной.
Лечение
Лечение заболевания должно начинаться с консультации врача. Только высококвалифицированный специалист имеет право ставить диагнозы. Помните: сейчас от вас зависит жизнь еще одного человека!
Профилактика
Беременная женщина в обязательном порядке должна отказаться от контакта со своим аллергеном. Выявить вещество, которое стало причиной возникновения аллергии, поможет обследование у врача.
Регулярная помощь
Лечащий врач может назначить беременной женщине антигистаминные препараты. Действие таких лекарств будет направлено на купирование симптомов аллергии. К средствам от этой болезни можно отнести следующие медикаменты:
- Диазолин (принимать это лекарство можно по истечении первого триместра беременности);
- Супрастин (разрешен к применению с тринадцатой недели беременности);
- Кларитин;
- Зиртек.
 В список запрещенных препаратов для беременных попадают следующие лекарства:
В список запрещенных препаратов для беременных попадают следующие лекарства:
- Димедрол;
- Тавегил;
- Телфаст;
- Азеластин;
- Фексадин;
- Астемизол.
Для выведения аллергена из организма можно принимать активированный уголь или Полисорб. Если сыпь чешется, применяют негормональные мази против шелушения и зуда. Для укрепления иммунитета будущей мамочки могут быть прописаны витамины, пребиотики, бифидобактерии.
Срочная
Крапивница может сопровождаться отеком Квинке. Чтобы не навредить себе и своему малышу, скорее вызывайте скорую помощь! И пока врачи будут в дороге, нужно, открыть форточку, чтобы легче дышалось, снять с себя тесную одежду.
Важно, чтоб в такой момент рядом с беременной кто-то был. Отек Квинке может повлечь за собой судороги и рвоту. Чтобы женщина не захлебнулась, ее нужно будет перевернуть на бок. Необходимо следить, чтобы не запал язык. Остальные же действия должны быть осуществлены после беседы с врачом.
Народная медицина
Дары природы – лучшее лекарство в борьбе со всевозможными заболеваниями. Крапивница исключением не является. Однако перед применением того или иного средства от сыпи необходимо проконсультироваться с врачом.
Популярны следующие рецепты:
- Отвар из ромашки, череды или крапивы может успокоить раздраженную кожу. Ванночки с травами можно принимать перед сном. Вода должна быть теплой.
- «Крем», приготовленный из натертого огурца (4 ч. л.), петрушки и сметаны (по 2 ч. л.) может избавить женщину от крапивницы. Достаточно лишь нанести такое средство на кожу на четверть часа.
Рекомендации
 Беременным женщинам трудно передвигаться. Поход в больницу или поликлинику для будущих мам может стать настоящим испытанием. Чтобы не пришлось бегать от врача к врачу, откажитесь от продуктов, которые могут спровоцировать развитие аллергии. Лучшее лечение – это профилактика.
Беременным женщинам трудно передвигаться. Поход в больницу или поликлинику для будущих мам может стать настоящим испытанием. Чтобы не пришлось бегать от врача к врачу, откажитесь от продуктов, которые могут спровоцировать развитие аллергии. Лучшее лечение – это профилактика.
Вещества, часто вызывающие бурную реакцию организма:
- мед;
- молочные продукты;
- кофе и шоколад;
- копченые изделия;
- консервированные продукты;
- газированные напитки;
- орехи;
- курица и яйца;
- морепродукты;
- клубника и цитрусовые;
- помидоры.
Выводы
Здоровье каждого человека зависит от него самого. Жизнь плода зависит от матери, вынашивающей его. Беременная женщина должна следить за тем, что она принимает в пищу. Среди продуктов могут быть аллергены.
Нельзя игнорировать походы к врачу. Специалисту виднее, как лечить больного. Заниматься самолечением не стоит – своими действиями вы можете только навредить себе и своему малышу.
(1 оценок, среднее: 5,00 из 5)
Загрузка…
Источник
