Новый метод лечения угревой сыпи

Акне
Вульгарные угри (acne vulgaris) представляют собой одно из наиболее распространенных заболеваний кожи. Оно поражает до 85% людей в возрасте от 12 до 24 лет, 7-17% — в возрасте от 25 до 34 лет, и 3% — в возрасте от 35 до 44 лет. Эта патология является самой частой причиной обращения людей к дерматологу. В основе болезни лежит хроническое воспаление сально-волосяного фолликула, характеризующееся такими признаками, как себорея, формирование комедонов и воспалительных элементов.
Пик заболевания приходится на период полового созревания (14-16 лет), но высыпания могут появляться вплоть до 20-25 лет.
У девочек угри возникают несколько раньше, чем у мальчиков, обычно за год до начала менструального периода.
Между 20 и 25 годами вульгарные угри начинают постепенно исчезать.
У 7-17% больных (в основном женщин) акне встречаются и после 25 лет.
У части пациентов заболевание приобретает хронический рецидивирующий характер, в отдельных случаях с формированием к 30-40 годам «поздних акне». На всех этапах может сопровождаться значительным психологическим дискомфортом больных.
Тактика лечения
Современные методы лечения угревой болезни включают:
Cистемную терапию (изотретиноин, антибиотики и гормонотерапия).
Местную терапию (бензоил пероксид, топические антибиотики, азелаиновая кислота, ретиноиды).
Физиотерапию (ультрафонофорез противовоспалительных препаратов, криодеструкция, криотерапия, комедоэкстракция, фототерапия, лазеротерапия и др.).
Своевременно начатое лечение пациентов с активной формой угревой болезни должно свести к минимуму имеющиеся воспалительные элементы и предотвратить развитие тяжелых форм постакне, в первую очередь рубцов, для устранения которых требуется проведение механической дермабразии или лазерной шлифовки.
Для предотвращения формирования серьезных осложнений угревой болезни при проведении лечения следует придерживаться следующих правил:
1) Проводить своевременную диагностику и лечение в соответствии с формой и тяжестью заболевания.
2) Пациентам, у которых угревая болезнь протекает в легкой форме, рекомендовать наружную терапию топическими ретиноидами или азелаиновой кислотой.
3) При акне средней тяжести местное лечение должно сочетаться с системной терапией антибиотиками.
4) Для наружной терапии использовать комбинированные препараты:
Сочетание топических антибиотиков с ретиноидами:
гель Изотрексин .
гель Клензит С.
Сочетание топических антибиотиков и цинка:
лосьон Зинерит.
5) При активном воспалительном процессе и склонности к формированию узлов, кист и абсцессов незамедлительно приступать к системной терапии с использованием изотретиноина.
6) Системную терапию назначать при среднетяжелой и тяжелой степени вульгарных угрей, а также при отсутствии клинического эффекта от проводимого ранее лечения наружными средствами и при выраженной дисморфофобии.
7) В комплексе лечебных мероприятий использовать физиотерапевтические методы: комедоэкстракцию для удаления крупных комедонов; аспирацию более крупных кист и узлов; внутриочаговое введение кортикостероидов (Тимцинолон, Дипроспан); фототерапию (IPL, лазеры).
8) Проводить профилактические беседы с пациентом о недопустимости самостоятельного лечения угревой болезни.
Терапия постакне
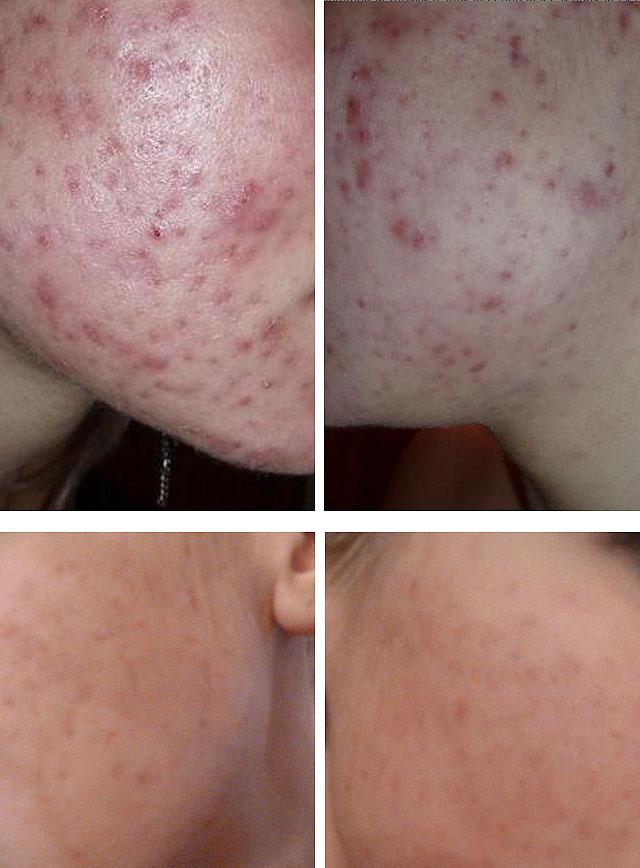
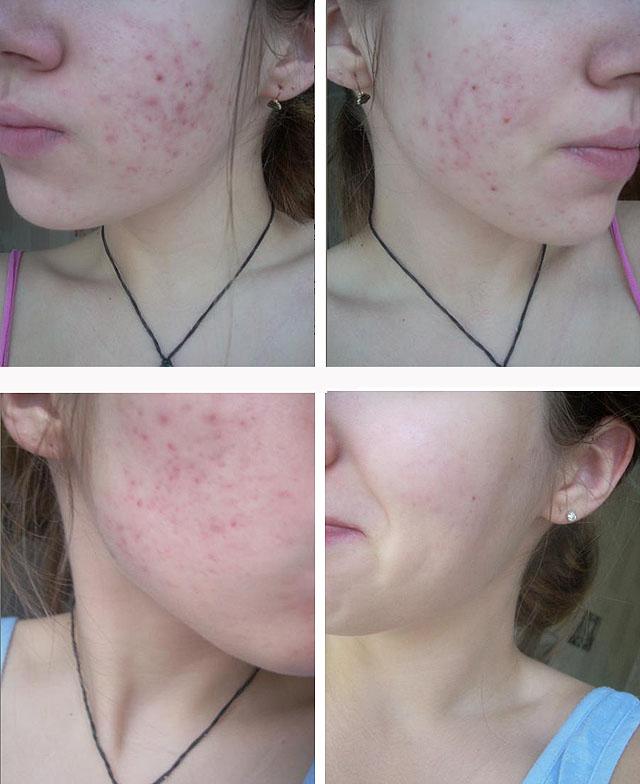
Клиническая картина постакне обусловлена типом высыпания и объемом поражения. Угревой элемент небольшого размера без выраженного воспаления оставляет после себя небольшое пятно розового или красного цвета, которое разрешается без дополнительной терапии. Процесс восстановления кожи после заживления элементов может занимать длительное время — месяцы, а в ряде случаев и годы.
Существует прямая зависимость между цветом пятна и временем его исчезновения: чем сильнее контраст между пятном и естественным тоном кожи, тем больше времени потребуется на то, чтобы пятно исчезло.
Угревую болезнь нужно лечить еще до начала развития этого осложнения. В противном случае каждый новый угревой элемент может привести к появлению новых воспалительных пятен, что снизит общую эффективность лечения.
Следует ориентировать пациента на то, что какой бы ни был выбран метод лечения, он займет достаточно длительный период времени. Обязательным условием благоприятного исхода терапии является использование солнцезащитной косметики. Солнечные лучи могут провоцировать еще более сильное потемнение пятен и увеличить период воспаления.
Для наружной терапии постакне
Топические ретиноиды.
Химический пилинг на основе гликолевой кислоты применяется как в виде монотерапии (при легких формах постакне), так и в комбинации с другими депигментирующими веществами. Он способствует отшелушиванию, помогая осветлить постакне.
Азелаиновая кислота, входит в состав крема и геля Скинорен.
Для лечения легкой формы используют наружные отшелушивающие средства, содержащие альфа- или бета-гидроксикислоты (или их сочетание), витамины А и С.
Появились данные об эффективности лечения постакне N-ацетилглюкозамином и ниацинамидом.
Применение лазерного излучения
Для фототерапии вульгарных угрей и постакне используют низкоинтенсивное лазерное излучение (ИЛИ) и высокоэнергетическое лазерное излучение (ВЛИ).
Низкоинтенсивное лазерное излучение
При всех формах вульгарных угрей: ЧЛОК или BЛОК — 6-8 процедур на курс, проводимых с периодичностью 2 раза в неделю.
При пустулезной форме применяется локальное лазерное облучение инфракрасными лучами с использованием зеркальной насадки. Процедуры проводят ежедневно или через день, курс включает 15 сеансов.
В стадии разрешения с целью коррекции поствоспалительных изменений (застойных пятен и дисхромии) назначается фотофорез аскорбиновой кислоты, лонгидазы на формирующиеся рубцы.
Высокоэнергетическое лазерное излучение
Для лечения вульгарных угрей можно использовать фотохимическое и термическое воздействие на сальные железы и воронку волосяного фолликула. Для фототерапии вульгарных угрей используют всевозможные источники монохромного света в различных спектральных диапазонах: ультрафиолетовое излучение в диапазоне А, фиолетовый и синий свет, зеленый, желтый и красный свет, средний инфракрасный свет.
Импульсный лазер на красителях с успехом применяется для лечения застойной эритемы и дисхромии, осложняющих течение папуло-пустулезной формы вульгарных угрей.
Излучение лазера КТФ, вызывающее нагревание пигмента и кровеносных сосудов, используется для лечения обыкновении и розовых угрей.
Лечение рубцов и других осложнений акне
Наиболее частыми и необратимыми осложнениями угревой болезни являются рубцовые деформации кожи, которые возникают из-за развития глубокого воспаления и разрушения соединительной ткани с последующей атрофией дермы и формированием фиброза. Во время созревания рубца поверхностные слои кожи втягиваются, и на месте бывшего угревого элемента остается углубление.
Для лечения постугревых рубцов используются хирургические методы (подсечение рубца, пункционное иссечение), криотерапия, электрокоагуляция, механическая, химическая или лазерная дермабразия, лучевая терапия. Выбор метода во многом определяется типом рубца.
Для коррекции постугревых рубцов используются углекислотный и эрбиевый лазеры — выполняется лазерная шлифовка, фракционный фототермолиз, абляция.
Качественный прорыв в лечении постугревых рубцов произошел с появлением технологии фракционной абляции. Метод сочетает в себе достоинства С02-лазера и фракционного принципа подачи лазерного излучения.
При любой форме угревой сыпи и элементов постакне улучшения можно добиться и без применения фототерапии. Фототерапию рекомендуется проводить пациентам, не желающим прибегать к медикаментозным средствам. Постоянное усовершенствование этого метода делает его все более востребованным в терапии вульгарных угрей и постакне.
Источник
 Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Процессы возникают не самостоятельно, а на фоне различных изменений и нарушений в организме. Поэтому местное проявление расстройств общего характера называют угревой болезнью. Она встречается в разных возрастных группах и нередко является осложнением смешанной или жирной себореи.
Угревая болезнь имеет тенденцию к длительному хроническому течению с частыми обострениями. В 50% она является причиной различных психоэмоциональных расстройств, а лечение акне вызывает значительные затруднения в среде специалистов дерматологов и косметологов.
Причины угревой болезни и виды акне
Патогенез заболевания
Наиболее часто впервые угри появляются в период полового созревания у девочек в 12-14, у мальчиков — в 14-15 лет. Они могут протекать в разных вариантах — в «физиологическом» или «клиническом», требующем лечения у 15%. У 7% лиц это заболевание впервые появляется в 40-летнем возрасте. Некоторые формы акне протекают благоприятно, легче поддаются лечению и не оставляют рубцовых изменений кожи, другие — плотные, носят сливной характер, устойчивы к проводимой терапии, образуют флегмоны и после себя оставляют грубые косметические дефекты.
Существующие методики и препараты для лечения акне у большинства пациентов эффективны только в случаях правильного их применения, которое возможно при понимании патогенеза (механизма развития) заболевания и причин, его вызывающих. К таковым относят:
- Поступление большого количества половых гормонов в эпидермис, сальные железы, волосяные фолликулы, фибробласты в период полового созревания, что способствует различным нарушениям, в том числе и увеличению выработки жира сальными железами.
- Подобный эффект на сальные железы оказывает и прогестерон (предшественник адренокортикостероидных и половых гормонов), в связи с чем у некоторых женщин перед менструацией повышается секреция сальных желез и появляются акне.
- Повышение чувствительности кожных структур к половым гормонам, циркулирующим в сосудистом русле.
- Относительный недостаток линолевой кислоты в период усиленного роста и полового созревания, а также дефицит цинка в сыворотке крови, обнаруженный у 80% больных угревой болезнью. Цинк способствует нормализации соотношения гормонов и уменьшению секреции жира железами.
Одним из предрасполагающих (но не подтвержденных) факторов считается наследственная предрасположенность. Определенную провоцирующую роль играют снижение общей иммунной защиты организма, дисбактериоз кишечника, нерациональное питание и неправильный образ жизни, и некоторые другие факторы.
Виды угревой сыпи и постакне
Перечисленные изменения являются пусковым механизмом и фоном, на котором протекают дальнейшие нарушения, но уже местного характера.
Начальный этап заболевания — формирование микрокамедонов. Они появляются в результате усиленного разрастания кератиноцитов волосяного фолликула и избыточной секреции сальных желез, закупорки протоков фолликулов, что ведет к формированию открытых и закрытых комедонов и заселению последних пропионбактериями акне. Эти микроорганизмы являются представителями нормальной микробной флоры кожной поверхности. При нарушениях в организме, снижении местного иммунитета и нарушения кислотно-щелочного состояния поверхности кожи они приобретают активность, проявляют свои патогенные свойства. Кроме того, бактерии вырабатывают ферменты, участвующие в воспалительных процессах, а также расщепляют жир сальных желез (триглицериды) до свободных жирных кислот, вызывающих раздражение кожи. Все это ведет к формированию условий, благоприятных для размножения стафилококковой инфекции и нагноения.
Лечение акне на лице зависит от типа элементов и стадии протекания патологического процесса. Существуют различные классификации угревой сыпи и ее последствий. В практическом применении наиболее удобно разделение угревых элементов на 2 большие группы:
- первичные, которые являются проявлением активного течения болезни;
- вторичные, или постакне, представляющие собой последствия угревой болезни.
В первой группе различают следующие виды акне:
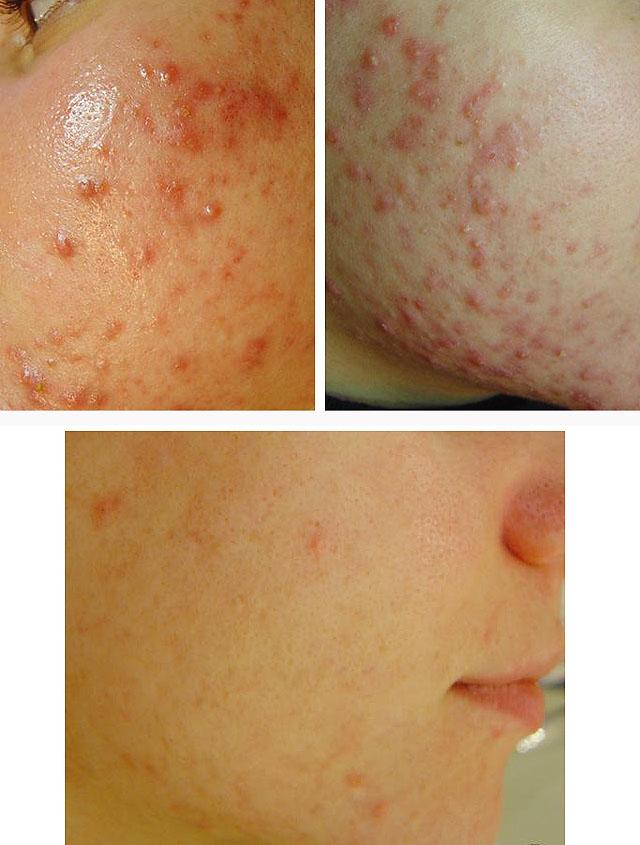
- Закрытые и открытые комедоны. Закрытые комедоны, имеющие вид белых узелков (милиумы), представляют собой невоспаленные закупоренные сальные железы и волосяные фолликулы. В результате дальнейшего накопления в них секрета, грязи, эпителиальных клеток происходит формирование открытых угрей с черной точкой на верхушке, выступающей над поверхностью кожи.
- Папулезные угри — это следствие воспалительной реакции в местах локализации комедонов и окружающих их тканей. Они представляют собой округлые, несколько болезненные, уплотнения в виде узелков до 1 см в диаметре, возвышающиеся над поверхностью и имеющие розовую, фиолетовую, красную или пигментированную окраску (иногда без изменения цвета кожи). Сливаясь, близкорасположенные папулы могут формировать бляшки. Папулезная сыпь может существовать длительное время и рассасываться самостоятельно или в результате лечения. После нее не остается никакие следов, но иногда могут быть длительно сохраняющиеся участки пигментации.
- Пустулезные угри возникают в результате присоединения стафилококковой инфекции. Это полостные образования, заполненные гноем. Они чаще имеют вид гнойничков, после опорожнения которых от гнойного содержимого и заживления нередко остаются мелкие рубчики. Если гнойный процесс развивается и захватывает более глубокие слои кожи или подкожную клетчатку, формируются абсцесс или флегмона. Они требуют уже более серьезного лечения, так как инфекция может попадать в кровь и вызывать сепсис. После их заживления остаются грубые рубцы с перемычками и свищами.
Виды постакне:
- Пигментация, представляющая собой изменение цвета кожи после воспаления в месте комедонов. Она может сохраняться до 1,5 лет, но хорошо поддается лечению с помощью химического пилинга.
- Псевдорубцевание (ложное рубцевание) в виде красноватых пятен после воспаленных комедонов. Изменения не выступают над поверхностью кожи и исчезают без рубцевания и пигментации максимум через полгода.
- Истинные рубцы — атрофические (мягкие, не возвышающиеся над кожной поверхностью, а иногда— втянутые), гипертрофические (плотные, выступают над кожей) и келоидные (очень плотные, неправильной формы, превышают размер самой раны).
Современные методы лечения акне
Лечение акне основано на понимании угревой болезни как результата гормональных нарушений в организме при наличии способствующих факторов. Поэтому только местным лечение может быть при наличии единичных элементов. В остальных случаях терапия должна быть комплексной и проводиться после обследования эндокринной, пищеварительной и других систем организма.
Принципы лечения включают в себя:
- ограничение употребления богатых углеводами продуктов, кофе, спиртных напитков, острых приправ и специй, если это усиливает жирность кожи и способствует обострению заболевания;
- лечение сопутствующих заболеваний, нормализацию функции эндокринной системы и психоэмоционального состояния;
- санацию выявленных источников хронической инфекции в организме;
- использование очищающих средств для лица, независимо от тяжести заболевания; несмотря на то, что появление угревой сыпи не связано с плохим уходом за кожей лица, кислая или нейтральная среда способствует предотвращению воспалительных и гнойных осложнений;
- общее и местное воздействие с применением медикаментозных и косметических средств, включая аппаратное лечение акне.
Препараты и методики подбираются дерматологами и косметологами в зависимости от распространенности процесса и тяжести заболевания.
Читайте также: Механическая чистка лица
Медикаментозные препараты и методы системного воздействия
Антибиотики эритромицинового и тетрациклинового ряда — применяются после исследования посевов материала на чувствительность к ним микрофлоры. Назначается один из следующих антибиотиков:
- доксициклин по 300 мг 1 раз в сутки в течение 10-12 дней;
- рондомицин в тех же дозах 2 раза в сутки — 7 дней;
- сумамед по 500 мг 1 раз в сутки — 7 дней.
Одновременно с антибиотиками необходимо применять противогрибковые средства.

Препараты цинка — окись или сульфат цинка до 3 раз в сутки после еды по 20-50 мг.
Роаккутан (изотретиноин) — особенно эффективен при лечении акне тяжелого или среднетяжелого течения. Назначается по 0,5-1 мг (из расчета на 1 кг массы тела больного)в сутки в течение 4-8 месяцев. К концу 2-го месяца лечения доза снижается в 2 раза. Препарат обладает мощным противовоспалительным и себостатическим (при жирной себорее) эффектами.
Лазерное воздействие — внутривенное лазерное облучение (ВЛОК) и гелий-неоновый лазер (ГНЛ).
Оральные контрацептивные средства для женщин, например, «Диане-35», назначаемые по схеме.
Препараты местного применения
Ретиноиды (адпален, дифферин), влияющие на процессы ороговения эпителия, подавляющие функцию сальных желез и обладающие противовоспалительным и иммуномодулирующим действием. Применяются в виде геля. Наносятся после очищения кожи в течение 3 месяцев на ночь, поддерживающее лечение — 2-3 раза в неделю.
Скинорен (азелаиновая кислота) — используется в виде крема или геля 2 раза в сутки. Обладает противовоспалительным и антимикробным действием, уменьшает пигментацию и влияет на кератинизацию волосяного фолликула.
Крема, мази, гели, суспензии с атибиотиками. Наносятся на воспаленные участки 2-3 раза в сутки.
Пилинговые препараты с салициловой, гликолевой кислотами, резерцином, серой — обладают отшелушивающим, противовоспалительным, нормализующим функцию сальных желез действием.
Медикаментозное лечение акне препаратом Роаккутан
Комплексная медикаментозная терапия акне
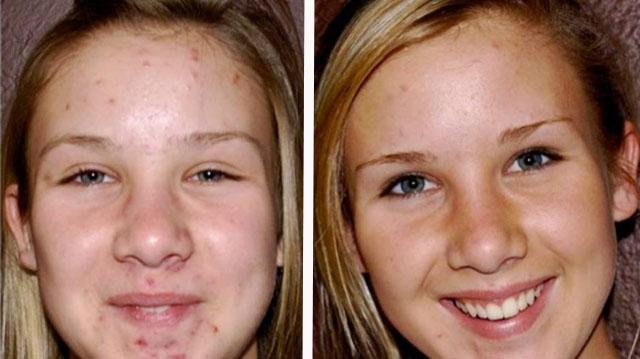
Применение кислотного пилинга
Аппаратное лечение акне
Осуществляется с использованием различных косметологических методик в зависимости от состояния кожи: проведение дермабразии, дезинкрустации, курсов ультратоновой и микротоковой терапии (ионофорез, электропорация), фонофореза, гальвано- и криотерапии, мезотерапии с введением гиалуроновой кислоты и препаратов коллагена, механического и лазерного пилинга и других лазерных методик.
Методы и средства комплексного лечения акне и его последствий подбираются специалистами индивидуально с постоянной коррекцией назначенной терапии.
Терапия акне FT лазером
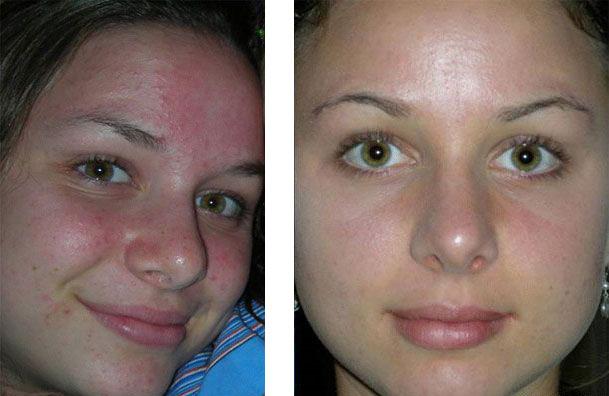
Применение гальванического тока
Источник

Дорогие друзья, здравствуйте!
Полагаю, что к женским проблемам, о которых мы говорили в последнее время, мы еще вернемся, и не раз.
А сегодня я хочу побеседовать с вами об акне.
И хотя я довольно подробно разбираю эту проблему в своей книге «Повышаем средний чек», которую приобрели многие из вас, и привожу там алгоритм рекомендаций при разных формах акне, заявки рассказать об угревой болезни продолжают поступать.
Ну, что ж, давайте вникнем в суть этой проблемы и разберем:
- Что называют «угревой болезнью»?
- Как образуются угри?
- Какими они бывают?
- Как их лечить в зависимости от формы и степени тяжести?
- Каким может быть комплексное решение этой проблемы?
Но сначала вспомним анатомию и физиологию сальных желез.
Строение сальных желез
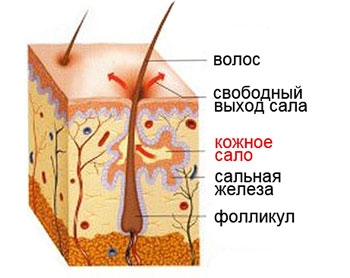
Сальные железы являются придатками кожи. По телу они распределены неравномерно.
На ладонях, подошвах и тыле стопы они отсутствуют.
Больше всего их на лице и волосистой части головы: 400-900 на 1 квадратный сантиметр. Меньше (но все равно много) на верхней части туловища: грудь, спина.
Сальные железы вырабатывают кожное сало, которое попадает в устье волосяного фолликула (а волосы покрывают почти все наше тело), представляющее собой что-то вроде футляра для части волоса, сокрытой от наших глаз. Этот футляр покрыт многослойным ороговевающим эпителием. Это означает, что в нижних его слоях зарождаются новые клетки, которые по мере своего роста и развития продвигаются вверх, уплотняются, превращаются в роговые чешуйки, которые смешиваются с секретом сальных желез.
А дальше, благодаря сокращениям маленьких мышц, поднимающих волос, этот состав выходит на поверхность кожи. Роговые чешуйки удаляются естественным путем в процессе гигиенических процедур, а сало распределяется по ней, образуя тонкую пленку толщиной 7-10 микрон. Одновременно сюда попадает секрет потовых желез, который вместе с кожным салом формирует на поверхности тела водно-липидную мантию.
Она придает коже эластичность, предупреждает ее пересушивание, поддерживает постоянную температуру тела, подавляет размножение бактерий, грибов.
В норме за сутки вырабатывается примерно 20 грамм кожного сала.
Этот процесс регулируется гормонами на четырех уровнях: гипоталамус, гипофиз, надпочечники, половые железы. Поэтому многие болезни эндокринной системы могут сопровождаться появлением прыщей.
А теперь внимание:
Основным гормоном, усиливающим продукцию кожного сала, является тестостерон. К нему на мембранах клеток сальных желез имеются рецепторы. Тестостерон взаимодействует с ними и под действием фермента 5-альфа-редуктазы преобразуется в свой активный метаболит – дигидротестостерон, который непосредственно увеличивает продукцию кожного сала.
Чувствительность рецепторов клеток сальных желез к нему и активность 5-альфа-редуктазы передаются по наследству, поэтому во многих случаях проблема акне прослеживается из поколения в поколение.
Интересно, что сальные железы разной локализации имеют разное количество рецепторов к тестостерону.
Поэтому если у вас прыщи вскакивают все время на одних и тех же местах, например, на подбородке или спине, значит, расположенные здесь сальные железы богаты этими самыми рецепторами.
А вот эстрогены, напротив, подавляют салоотделение, но этот эффект выражен меньше, чем салообразующий эффект тестостерона.
У кого-то угри появляются перед критическими днями, и это тоже объяснимо: прогестерон, который в эту фазу менструального цикла командует парадом, обладает андрогенным и антиэстрогенным действием на сальные железы.
В регуляции салоотделения участвует еще и вегетативная нервная система, поэтому стрессы тоже могут влиять на появление прыщей.
Как образуются угри?
Угревая болезнь, или акне – это ХРОНИЧЕСКОЕ РЕЦИДИВИРУЮЩЕЕ заболевание, сопровождающееся закупоркой и воспалением волосяных фолликулов.
Один прыщ – это еще не болезнь, и два прыща – не болезнь, и появление угрей за 1-2 дня до менструации – это тоже не болезнь.
«Болезнью» прыщи становятся, когда одни из них пропадают, другие появляются, причем, это не просто черные точки, а красные уплотнения в коже, местами с нагноениями.
Но все начинается с образования комедонов. Что это такое?
Комедон по своей сути представляет собой кисту – полость, заполненную неким содержимым. В случае с прыщами содержимым кисты становятся кожное сало, роговые клетки, частички пыли и косметических средств.
Как они там оказались? — спросите вы.
Во-первых, кожного сала у некоторых людей вырабатывается зачастую больше, чем нужно, и оно не успевает удаляться из волосяного фолликула.
Во-вторых, при угревой болезни отмечается гиперкератоз, поэтому имеется не только избыток кожного сала, но и роговых чешуек, которые тоже вносят свой вклад в образование пробки.
Частички пыли – результат плохого очищения кожи, а косметические средства бывают комедоногенные и некомедоногенные. Комедоногенные забивают поры и препятствуют выходу кожного сала наружу. Они содержат ланолин, кокосовое, льняное масло, масло зародышей пшеницы. По этой причине людям, склонным к образованию угрей, нужно выбирать косметику, на которой указано: «некомедоногенно».
Пока вся эта смесь находится ниже поверхности кожи, ничего не видно. Но со временем пробка становится все больше, и в один день она достигает поверхности кожи, начиная ее выпячивать. Становятся видны маленькие белые точки – закрытые комедоны. Их еще называют «милиумы», что в переводе с латинского означает «просо».
Что происходит дальше? Пробка продолжает увеличиваться в размерах и, в конце концов, прорывает кожу. Выбравшись наружу, она под действием кислорода окисляется и чернеет. Так образуются «черные точки», или открытые комедоны.
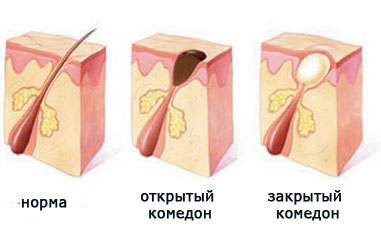
Чаще всего комедоны можно видеть на коже лба, носа, подбородка.
Вот как это выглядит «живьем»:
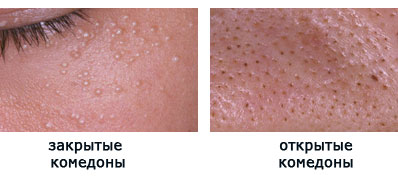
Закупоренный волосяной фолликул – идеальная среда для размножения пропионбактерий акне, которые являются анаэробами (т.е. живут без доступа кислорода). Они начинают усиленно размножаться и выделять биологически активные вещества, которые вызывают воспаление как самого волосяного фолликула, так и окружающих его тканей.
Но микроорганизмы — ребята дружные и очень любят объединяться со своими братьями по разуму. К пропионбактериям присоединяются эпидермальные стафилококки, стрептококки и грибы, обитающие на поверхности кожи. Воспаление усиливается.
Теперь понятно, что в развитии угревой болезни могут быть повинны 4 фактора:
- Избыток секрета сальных желез.
- Фолликулярный (происходящий в волосяном фолликуле) гиперкератоз, т.е. утолщение рогового слоя.
- Размножение бактерий в сально-роговой пробке.
- Воспаление внутри волосяного фолликула и окружающих его тканях.
Отсюда следует, что для лечения угревой болезни нужно:
- снизить выработку кожного сала,
- уменьшить толщину рогового слоя,
- при наличии воспалительных элементов (узелков, гнойничков на гиперемированном фоне) подключить антибиотики.
Причины акне
Свою лепту в появление акне вносят:
- Гормональные эксцессы: гормональная перестройка у подростков, гормональный дисбаланс с повышением уровня мужских половых гормонов, беременность, эндокринные заболевания надпочечников, гипофиза, прием гормональных препаратов и пр.
- Дефицит витамина А (ведет к гиперкератозу).
- Стрессы.
- Неправильная косметика.
- Недостаточный уход за кожей.
- Избыточный уход за кожей.
- Жара и влажный климат.
- Выдавливание прыщей.
- Трение, давление на отдельные участки, что вызывает защитную реакцию кожи в виде усиленного размножения рогового слоя, в том числе, в волосяных фолликулах.
Замечено также, что на развитие угревой болезни оказывают влияние некоторые продукты питания и проблемы с ЖКТ.
Степени тяжести акне
Лечение угревой болезни зависит от ее степени тяжести.
Выделяют 4 степени тяжести акне.
1 ст. Есть закрытые комедоны (белые высыпания, напоминающие просо). Воспаленные узелки и гнойнички отсутствуют.
2 ст. Есть открытые (черные точки), закрытые комедоны, узелки (воспаленные уплотнения) и единичные гнойнички. Узелков и гнойничков не больше 20 элементов.
3 ст. Множественные узелки и гнойнички (20-40 штук).
4 ст. Больше 40 элементов: гнойнички, узелки и крупные уплотнения в коже (узлы).
Лечение угревой болезни
При 1 и 2 степени достаточно наружных средств.
При 3 и 4 степени назначают системную терапию.
Разберем чуть подробнее.
- Если на лице есть только комедоны, лечение начинают с препаратов, содержащих Адапален (торговые названия: Дифферин, Адаклин, Клензит) или Азелаиновую кислоту (Скинорен, Азелик, Азикс-Дерм).
Адапален (Дифферин и аналоги) – структурный аналог витамина А. Он рассасывает пробки, убирает комедоны, уменьшает воспаление.
Показан с 12 лет. Беременным нельзя, кормящим можно (по крайней мере, так написано в инструкции к препарату Дифферин).
Улучшение заметно только через 4-8 недель применения, а стойкое улучшение наступает через 3 мес.
Есть в виде геля и крема.
Гель предназначен для жирной кожи, крем – для сухой и чувствительной кожи, т.к. он содержит увлажняющие компоненты. Пусть вас это не смущает. Угри не всегда бывают на жирной коже.
Адапален наносится вечером, 1 раз в сутки, иначе может вызвать солнечный ожог.
Азелаиновая кислота (Скинорен и аналоги) – разрыхляет роговой слой, открывает поры, удаляет пробку, уменьшает жирность кожи, уничтожает пропионбактерии акне и оказывает противовоспалительное действие.
Казалось бы, препарат действует на все звенья патогенеза акне и со всех сторон хорош, только почему-то отзывы говорят о его меньшей эффективности по сравнению с Дифферином.
А что скажете вы?
При беременности и лактации его применение возможно (пишут, правда, что по согласованию с врачом). Детям с 12 лет.
Наносят его 2 раза в день, утром и вечером. Пребывание на солнце на фоне лечения им НЕ противопоказано.
По аналогии с Адапаленом – гель идет для комбинированной и жирной кожи, крем – для нормальной и сухой.
Видимое улучшение – через 4 недели. Применять его нужно несколько месяцев.
Оба препарата наносятся на все проблемные участки, а не только на отдельные прыщики.
- Если комедоны чередуются с воспалительными элементами (узелками, гнойничками), но последних немного, то подойдут либо комбинированные препараты, содержащие Адапален и антибиотик Клиндамицин (Клензит С), либо средство на основе Бензоил пероксида (Базирон АС). Оно обеспечивает более выраженный антибактериальный эффект. В последнем случае лучше его чередовать с Адапаленом: утром Базирон АС, вечером Дифферин, т.к. Дифферин будет работать с комедонами, а Базирон – с воспалительными элементами.
Чем примечателен Базирон АС: он уничтожает не только пропионбактерии акне, но и эпидермальный стафилококк. Плюс размягчает пробку, плюс подавляет продукцию кожного сала.
Кстати, вы не знаете, что означает аббревиатура «АС»? Мне что-то ничего в голову не приходит.
Показан тоже с 12 лет. Беременным и кормящим не рекомендуется, хотя системного действия практически не оказывает.
Наносится 1-2 раза в день на высыпания.
Эффект виден через 4 недели, применять его следует не менее 3 мес.
Гель Базирон АС есть в разной концентрации действующего вещества: 2,5% и 5%. Если берут его впервые, рекомендуйте меньшую концентрацию (2,5%). При недостаточном эффекте от первого – 5%.
Важно! Врачи не рекомендуют использовать Базирон АС, если на коже есть только комедоны, чтобы не сформировать к нему резистентность бактерий.
При его применении не следует долго находиться на солнце.
Лаборатория Галдерма не остановилась на разработке Дифферина и Базирона. Она их соединила в одном препарате Эффезел, который содержит Адапален и Бензоила Пероксид.
Если кожу украшают комедоны, узелки, гнойнички, можно не заморачиваться использованием двух средств, а приобрести одно.
Гель Эффезел наносится 1 раз в сутки вечером. Но он рецептурный.
- При множественных воспалительных элементах на коже назначаются антибактериальные наружные средства: Далацин 1%, Клиндовит, Зинерит и др.
Далацин и Клиндовит применяют 2 раза в день. Детям с 12 лет.
Лосьон Зинерит содержит эритромицин и цинк, поэтому подсушивает кожу, оказывает противовоспалительное действие, уничтожает бактерии (пропионбактерии акне и эпидермальный стрептококк).
Другие его преимущества:
- Можно использовать на солнце.
- Можно беременным и кормящим.
- Можно под макияж.
- Не имеет возрастных ограничений.
Курс лечения 10-12 недель.
- При тяжелых формах угревой болезни, при неэффективности местных средств врач назначает системную терапию. Чаще всего это Юнидокс Солютаб, Клиндамицин, Тетрациклин, Эритромицин.
- А если и это не сработало, в ход идет последнее, самое убойное средство: Изотретиноин (Роаккутан). У него «миллион» противопоказаний и побочных. И самое, пожалуй, страшное – это тератогенный эффект. Посему при его применении женщине рекомендуют использовать 2 средства контрацепции. А если его принимает мужчина, тоже не исключены пороки развития у ребенка. Так что… тоже пусть использует два средства контрацепции.

Но зато, как говорят доктора и пациенты, эффект волшебный. Роаккутан подавляет активность сальных желез и даже уменьшает их размеры. Назначают его 1-2 раза в день длительно (16-24 недели, бывает дольше).
Что еще?
Если угревая болезнь развилась у женщины на фоне гиперандрогении, обязательно назначаются КОК с антиандрогенным эффектом: Диане-35, Хлое, Ярина и др.
В комплексном лечении угревой болезни важен правильный уход за кожей. Вы можете посоветовать средст?
