От чего ребенка месячного появилась сыпь на лбу
Детская кожа легко подвергается разнообразным воздействиям, реагирует на внешние факторы и внутреннюю ситуацию. Сыпь на лице у грудного ребенка развивается в виде красных пятен, белых и желтых прыщиков. Существует несколько причин их образования: неонатальный цефалический пустулез, недостатки гигиены, потница, аллергические реакции, инфекции. Акне новорожденных проходит самостоятельно, другие виды сыпи требуют лечения и адекватного ухода за кожей ребенка.
Сыпь у детей впервые дни и недели жизни
В возрасте 1–6 недель остаточное воздействие гормонов матери вызывает усиление производства кожного сала. Протоки сальных желез забиваются, как это происходит позже, в подростковом и юношеском возрасте. Когда появляется сыпь на голове у грудного ребенка, желательно показать младенца врачу, чтобы определить точную причину. Дело в том, что гормональные факторы, аллергия, инфекция могут на первых порах давать одинаковую клиническую картину.
Неонатальные пустулезные высыпания или акне новорожденных — сыпь на голове, почти всегда исчезающая в течение первого года жизни. Пустулами в дерматологии называют кожные образования, внутри которых находится полость, заполненная гноем. Происходит естественный физиологический процесс образования сыпи у ребенка под влиянием гормонов матери. На волосистой части головы и на лице появляются красные пятна и папулы (бугорки без полости). Кроме того, возникают пустулы с белыми и желтыми верхушками.
Акне новорожденных не вызывает дискомфорт, не опасно, не оставляет рубцов.
Прыщи, как правило, появляются в течение первых четырех недель, но могут присутствовать при рождении. Кроме сыпи на лбу, наблюдается образование узелков и пустул на щеках и верхней части грудной клетки. Воспаление начинается у детей с наследственной предрасположенностью к такой реакции организма на гормоны. Способствуют нагноению жаркие и влажные условия в детской комнате, неправильный уход за кожей ребенка.
Наносят на прыщики раствор 1% метиленовой синьки 3 или 4 раза в день. Если в воспалительном процессе участвует дрожжевая инфекция, то применяются кремы с противогрибковым и противовоспалительным действием. Пероральный прием лекарственных средств педиатры назначают в тяжелых случаях.
Потница в виде красных точек и пузырьков возникает в складках на теле. Пораженные участки ежедневно промывают раствором марганцовки, отваром дубовой коры, настоями трав (череды или ромашки). Косметические кремы и мази забивают поры и усиливают воспаление.
Атопический дерматит
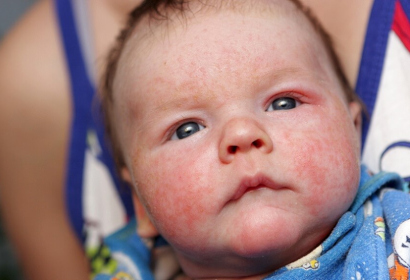
Покрасневшая и раздраженная кожа на щеках у грудного младенца — обычная ситуация в холодную погоду. Во многих случаях подобная реакция организма обусловлена генетически. Атопический дерматит или младенческая экзема характеризуется не только покраснением кожи, но и отеком, сухостью, шелушением и появлением корочек. Типичная локализация высыпания — лоб и щеки, волосистая часть головы, руки и ноги, паховая область.
Признаки атопического дерматита проявляются, как правило, до 6-го месяца жизни ребенка.
Ученые выяснили, что младенческая экзема наблюдается у детей, ближайшие родственники которых болеют дерматитом, аллергическим ринитом, крапивницей, астмой. Мама и папа должны обратить внимание на то, что ухудшается состояние ребенка зимой, при ношении шерстяной и синтетической одежды, потении. Кожа воспаляется при использовании кремов и лосьонов с отдушками.
Признаки младенческой экземы
- сыпь на щеках у грудного ребенка, на лбу и волосистой части головы;
- упорный зуд, покраснение и сухость кожи;
- постоянно обветренные щеки у младенца;
- раздражительность, плохой сон малыша;
- свежие расчесы, корочки.
Предотвратить атопический дерматит практически невозможно из-за его генетической природы. Можно помочь ребенку избежать влияния провоцирующих факторов, сократить периоды обострения заболевания и удлинить ремиссию. В комнате, где играет и спит младенец, не должно быть слишком холодно или жарко. Следует выбирать одежду из хлопка, тщательно стирать и ополаскивать детские вещи.
После купания ребенка рекомендуется наносить на тело увлажняющие кремы и масла, не содержащие ароматических отдушек.
Местное лечение, которое назначает педиатр, заключается в использовании антигистаминных средств, противозудных лосьонов, мазей или кремов с кортикостероидами (ГКС). В некоторых случаях применяются комбинированные наружные средства, содержащие ГКС и антибиотик. Гипоаллергенная диета также считается методом лечения атопического дерматита.
Аллергическая сыпь
Высыпания неинфекционной природы наблюдаются у детей с самого рождения. Сыпь аллергического происхождения у ребенка выглядит в виде красных точек и пятен разного размера, волдырей. Причиной аллергии грудничка могут быть пищевые нарушения у кормящей матери. Кроме того, кожа младенца очень чувствительна к синтетическим и другим химическим компонентам СМС и кондиционеров для стирки. Пищевая аллергия у маленьких детей развивается к белкам коровьего молока и зерновых, особенно к пшенице. Такую же реакцию могут вызывать овес, кукуруза, рожь, ячмень, реже — гречиха и сорго.
Симптомы аллергии на крупы
- покраснение кожи;
- жжение, интенсивный зуд;
- сыпь на лице у грудного ребенка;
- волдыри (крапивница);
- боль и вздутие живота;
- тошнота, рвота;
- понос.
Лечение аллергии на злаки сводится к исключению каши и хлопьев из рациона малыша. Сложность заключается в том, что зерновые используются в производстве очень многих пищевых продуктов, детского питания. Частично заменяют эту группу картофель и бобовые культуры. Однако дети с повышенной чувствительностью к определенным компонентам пищи, вероятно, реагируют на другие продукты, некоторые лекарства.
Ребенок наследует предрасположенность к аллергии от родителей примерно в 80% случаев.
Признаки и симптомы аллергической реакции на лекарственные препараты могут быть очень разными. Кожные проявления — жжение, волдыри, крапивница, экзема — возникают через несколько часов или несколько дней после контакта с медикаментами. Аллергическая реакция на лекарства начинается с сыпи на груди у ребенка или на конечностях. Наибольшие опасение вызывают отеки лица и языка, трудности с глотанием и дыханием (отек Квинке). В случае анафилаксии потребуется неотложная медицинская помощь.
Импетиго
Острое бактериальное поражение кожи лица, рук и ног. Стрептококки или стафилококки проникают через небольшие порезы на теле. Возбудители могут передаваться через прямые контакты, полотенца, игрушки. Возникают язвы и пустулы, когда они лопаются, остаются типичные медово-желтые корочки. Характерные симптомы импетиго чаще возникают вокруг рта и носа. Сыпь чешется.
Импетиго лечат антибактериальными мазями, если язвы не заживают, то врач назначает антибиотики для перорального применения. Очень важно соблюдать гигиену, срезать отросшие ногти на руках у ребенка. Прикасаться к язвам нельзя, импетиго очень заразная болезнь.
Инфекционное заболевание — причина сыпи у грудничка
Высыпания по всему телу возникают в ответ на внедрение в организм вирусной или бактериальной инфекции. Это ветрянка, краснуха, инфекционная эритема, корь, скарлатина. Кожные заболевания — пиодермии — также сопровождаются сыпью на лице и волосистой части головы.
- Слегка приподнятые интенсивно красные пятна на грудной клетке, в подмышечных впадинах и в паху — скарлатина (бактериальная инфекция).
- Узелки, пузырьки и пузыри с прозрачным содержимым, корочки — ветряная оспа.
- Обильные точки и мелкие пятна красновато-розового цвета — краснуха.
- Красные узелки, папулы — корь.
Сыпь инфекционной природы сопровождается симптомами общей интоксикации. Ребенок становится беспокойным, у него высокая температура, головные боли, рвота. Родителям грудничка необходимо обратиться к врачу, так как вирусные инфекции особенно опасны для маленьких детей.
Ветрянка начинается с появления маленьких красных пятен на лице, в последующие дни сыпь распространяется на другие части тела. Папулы в течение нескольких часов превращаются в пузырьки, заполненные прозрачной жидкостью. Случается, что сыпь не обильная, имеется только несколько пузырьков, разбросанных по телу. Количество детей, переболевших ветряной оспой до 15 лет, составляет около 75%.
Лечение ветрянки симптоматическое, температурящему ребенку дают жаропонижающее средство, пузырьки обрабатывают лосьоном «Каламин».
Псевдокраснуха или внезапная экзантема — одно из классических заболеваний детей в возрасте от 6 месяцев до 3 трех лет. Название «трехдневная лихорадка» отражает такую особенность, как высокая температура в течение 3 дней. После окончания этого периода возникает красная мелкопятнистая сыпь у детей на грудине, на животе и на спине. Диагноз может быть затруднен отсутствием перечисленных симптомов. Вакцинация против внезапной экзантемы не проводится. Лечение — симптоматическое.
Корь опасна своими осложнениями — пневмонией, отитом, менингитом. Существует комплексная вакцина — против кори, краснухи и свинки. Прививают маленьких детей согласно национальному календарю вакцинации. Родителям необходимо помнить, что антибиотики против вирусных инфекций неэффективны.
Загрузка…
Источник
Сразу после рождения кожа малыша активно адаптируется к внешней среде. Поэтому сыпь на лбу у грудного ребенка может появиться уже в первые дни жизни. Чаще всего, это обычная реакция на материнские гормоны или новый климат. Но иногда высыпания сигнализируют о гораздо более серьезных неполадках в организме, которые нужно вовремя выявить.
Факторы и группы риска
На возникновение сыпи на лбу чаще всего влияет всего несколько факторов:
- Рост и приспособление организма к окружающим условиям.
- Неправильный уход за младенцем.
- Аллергия.
- Разнообразные инфекции.
Кожные проявления могут быть в виде пятен, папул, волдырей, бляшек, пустул.
Возможные причины
Сыпь на лбу никогда не возникает сама по себе. Рассмотрим возможные предпосылки:
- Токсическая эритема. Проявляется красными пятнами, в центре которых можно разглядеть мелкие пузырьки белого или желтого цвета. Сыпь безвредна, проходит сама спустя несколько дней и сигнализирует лишь о периоде адаптации малыша к окружающему климату.
- Милии — мелкие, почти бесцветные прыщи, которые не представляют опасности. Проходят ко второму месяцу жизни младенца.
- Дерматит. Различают несколько видов:
- пеленочный — яркие сливающиеся пятна, которые появляются из-за редких купаний, частых пеленаний, особенно в летнюю пору. Проявления заметны в складках кожи, на гениталиях, за ушами, могут распространяться на лоб. Если отложить лечение, из пятен образуются корочки, а затем кровоточащие ранки, что чревато присоединением инфекции;
- себорейный дерматит — вид сыпи, почти всегда проявляющийся под волосами. Представляет собой кожные чешуйки, цвет которых варьируется от белого до темно-желтого. Встречается примерно у 30% новорожденных и проходит сам собой при условии регулярной гигиены;
- аллергический вид проявляется мелкой красной шелушащейся сыпью, возникает которая в первую очередь на лице. Через пару дней дерматит переходит на другие части тела: грудь, спину и живот. Возникает чаще всего из-за погрешностей питания кормящей мамы. Влиять может не только еда: новый стиральный порошок, подгузники, кошачья шерсть. Лекарства (особенно, сладкие сиропы и травяные сборы) также нередко вызывают зудящую сыпь;
- атопическая разновидность дерматита, или экзема, чаще наблюдается у детей младше полугода, имеющих проблемы с усвоением молочного, яичного, соевого или рыбного белка. Сначала сыпь возникает на лице, затем распространяется дальше.
- Акне новорожденных (или неонатальный пустулез) — распространенная сыпь, которую вызывает незрелость сальных желез или выход материнских гормонов. Выглядит она как мелкие бледные прыщики, расположенные на расстоянии друг от друга. Высыпания проходят быстро, но изредка могут свидетельствовать о гормональном нарушении.
- Потница — красная сливающаяся сыпь в складках кожи, возникающая у детей, которых слишком хорошо укутывают. Если не предпринимать мер, потница «ползет» дальше, захватывая новые участки тела, в том числе лицо.
У высыпаний бывают еще более серьезные инфекционные причины, требующие быстрого вмешательства:
- Ветрянка, или ветряная оспа — очень заразное заболевание, для вспышки которого хватает одного кратковременного контакта с носителем. Первые высыпания не предвещают беды, обычно это пара мелких прыщиков с пузырьком в центре. Уже на следующий день их становится намного больше, сыпь начинает зудеть. Чесать нельзя, поскольку из лопнувших пузырьков выделяется жидкость, которая разносит инфекцию на соседние, здоровые участки кожи. Среди других симптомов: повышенная температура, ломота в теле, потеря аппетита, тошнота (если организм сильно отравлен вирусом). Дети до 6 месяцев редко болеют ветряной оспой.
- Корь — красная сыпь, которая начинает распространение с лица. Помимо этого, заболевший ребенок мучается насморком, кашлем, у него сильно повышается температура, появляются отеки на верхней части тела.
- Чесотка — мелкая зудящая сыпь, которая обычно начинается на ладонях, между пальцами, а затем расходится по всему телу. Заболевание требует специфического лечения, которое нужно начать как можно скорее.
- Импетиго — осложненная стафилококками или стрептококками сыпь в виде пустул и язв, которые лопаются, чешутся, болят. Высыпания возникают под носом, в области вокруг рта.
Это важно! Если сыпь на лбу у грудничка сопровождается затрудненным дыханием, притуплением чувств, тошнотой, а также другими необычными симптомами, необходимо срочно вызвать скорую помощь.
Диагностика
При возникновении любых высыпаний (даже если они не беспокоят малыша и, по мнению родителей, не опасны), следует обратиться к педиатру. Опытный врач проведет осмотр кожи, при необходимости даст направление к дерматологу. Определить точную причину возникновения кожных проявлений помогут лабораторные анализы.
Лечение
Терапию назначает только детский врач. Родителям на протяжении всего периода лечения нужно соблюдать ряд правил:
- Аллергены из питания ребенка и кормящей мамы необходимо исключить. Стиральный порошок, мыло, другие средства гигиены следует выбирать без отдушек, спирта, с простейшим составом. Обязательно изучается список ингредиентов на уже купленной бытовой химии.
- Перед контактом с крохой родителям нужно мыть руки.
- Подобрать постельные принадлежности из чистого хлопка.
- Во время купания в воду полезно добавлять настой ромашки или череды. Травы действуют на кожу успокаивающе, подсушивают сыпь.
- Выбирать подгузники только из качественных материалов, надевать их на абсолютно сухую кожу. Полезно взять за правило проведение воздушных ванн длиною в 30 минут 3-4 раз в день.
- Часто проветривать детскую комнату, при этом уносить ребенка на время. Нельзя допускать пересыхания воздуха, поскольку лишенная влаги кожа более подвержена высыпаниям. Оптимальная температура в комнате —от 20 до 25 градусов.
Категорически запрещается выдавливать прыщи, протирать их спиртом, смазывать зеленкой (так врач не сможет поставить верный диагноз).
Профилактика
Вероятность появления сыпи возможно максимально снизить. Для этого:
- Соблюдайте гигиену ребенка. Подмывайте малыша сразу после стула, не допускайте его нахождения в грязной одежде и засохших остатках еды. Лучше не использовать детскую присыпку под подгузник, поскольку ее часть попадает в дыхательные пути крохи.
- Купайте малыша не слишком часто, чтобы сохранить естественный защитный слой кожи. Хватит одного раза в 2 дня (летом лучше делать это ежедневно). Для вытирания используйте только мягкое полотенце.
- Своевременная вакцинация. Прививки от инфекций сведут к минимуму вероятность заражения опасными инфекциями вроде кори, краснухи и ветрянки.
В доме, где живет ребенок, должна проводиться регулярная влажная уборка.
На заметку! Животных, находящихся в помещении, необходимо обрабатывать от блох и глистов, поскольку сыпь на лбу у ребенка может говорить также о паразитарной инфекции.
Не стоит паниковать из-за единственного прыщика, но, если высыпаний становится больше, они стали появляться регулярно, то нужно немедленно обратиться к специалисту. Начинать лечение целесообразно только после визита к педиатру.
Источник
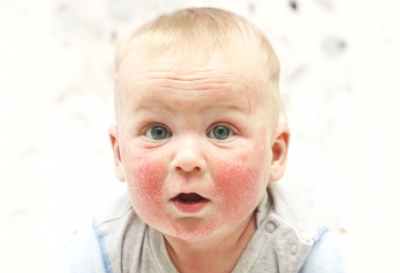
Высыпания могут быть вызваны рядом различных причин, начиная от банальной аллергии и заканчивая инфекционными заболеваниями. Поэтому каждый случай требует индивидуального подхода и определенной схемы лечения. Начинать терапию необходимо только после предварительного обследования и консультации с педиатром или дерматологом. В противном случае ситуация может только ухудшиться и привести к непредсказуемым последствиям.
Рассмотри, что может стать причиной высыпаний на лице и теле у детей.
Неонатальный детский пустулез
Акне, гормональная сыпь, милии или цветение — появление на коже лица пустул (небольшие образования размером до 5 мм, внутри которых находится вязкая жидкость желтоватого или белого цвета) у новорожденного в возрасте одного месяца. Впоследствии такие прыщики могут сливаться и даже перемещаться на другие части тела (голову, шею, плечи).
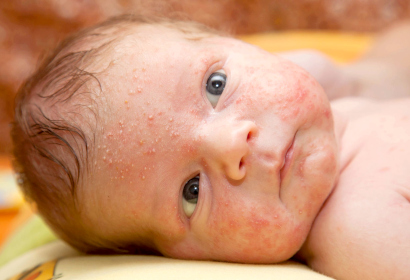 Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Пустулез сопровождается следующими симптомами:
- на коже лица появляются красноватые прыщики с гнойным содержимым либо красная мелкая сыпь;
- они не беспокоят малыша, поскольку не вызывают боли или зуда.
Лечение пустулеза у новорожденного не требуется, так как в большинстве случаев прыщики самостоятельно проходят в течение 1-2 месяцев (как только материнские гормоны выйдут из организма ребенка).
Ни в коем случае нельзя обрабатывать их кремом, мазью, спиртосодержащим раствором, поскольку они не помогут от их избавления, а только навредят чувствительной коже малыша. Также не поможет строгая диета мамы, если младенец находится на грудном вскармливании.
Прыщики категорически запрещено выдавливать, иначе под кожу могут проникнуть болезнетворные бактерии.
Потничка
Это патология возникает в результате сбоя в работе потовых желез. При этом к раздраженным участкам кожи могут присоединяться вторичные инфекции, вызывая появление пузырьков и гнойничков.
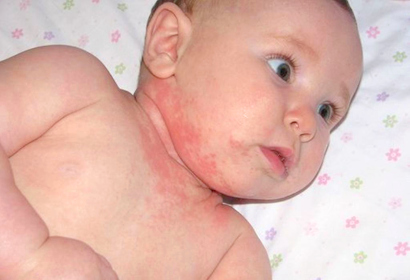 Причинами возникновения потницы служат следующие факторы:
Причинами возникновения потницы служат следующие факторы:
- жара в помещении или на улице (высокая температура способствует излишней выработке пота, что в свою очередь оказывает раздражающее воздействие на кожу младенца);
- одежда, несоответствующая температуре воздуха (некоторые родители, боясь простудить младенца, начинают кутать его в несколько пеленок, надевать много одежды);
- закупорка выводных протоков потовых желез;
- нанесение на кожу различных масел, чрезмерное использование детской косметики;
- недостаточный уход (редкое купание малыша);
- нарушение обменных процессов в организме.
Патология часто возникает у недоношенных детей.
Потница у ребенка характеризуется такими симптомами, как:
- появление на коже, преимущественно на шее, подбородке, затылке, спине, ягодицах, в паху, мелких красноватых прыщиков.
- может наблюдаться шелушение кожи;
- ребенка беспокоит зуд.
Это состояние требует проведения лечебных мероприятий. Если потницу не лечить, то высок риск инфицирования кожи грибками или микробами.
В качестве лечения рекомендуется:
- создать комфортные условия для младенца (оптимальная температура в помещении 22 градуса, минимум одежды на теле в помещении, одевать по погоде).
- протирать пораженную область 3-4 раза в день отварами трав (ромашкой, зверобоем);
- обеспечить воздушные ванны для подсушивания кожи и высыпаний (2-3 раза в день по 15-20 минут);
- смазывать пораженные участки тонким слоем цинковой мази (до 3 раз в день).
 Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Пищевая аллергия у грудничка — естественная реакция иммунной системы в ответ на тот или иной продукт в рационе матери (при грудном вскармливании) или на молочную смесь. Также может возникать на продукты прикорма.
Аллергическая пищевая сыпь характеризуется следующими симптомами:
- на коже лица появляется мелкая розовая, шелушащаяся сыпь, локализирующаяся на щеках, лбу;
- младенца беспокоит зуд;
- могут наблюдаться запор, жидкий стул или кишечные колики.
Лечение пищевой аллергической сыпи состоит из нескольких этапов:
- при грудном вскармливании исключить из рациона матери аллергенный продукт (например, цитрусы, красные овощи, фрукты, кондитерские изделия, мед, молочную продукцию, консервы, пряности, копчености);
- при искусственном вскармливании, рекомендуется перевести ребенка на другую смесь;
- отменить на некоторое время введение продукта, вызвавший аллергическую реакцию;
- выявление аллергена посредством специального анализа (проводится после года);
- для облегчения симптомов назначаются врачом антигистаминный препарат (Диазолин, Кларитин, Супрастин, Зодак, Фенистил).
Контактная аллергия у грудничка вызывается воздействием каких-либо веществ (косметических средств для ухода, гигиены, пыльцы цветущих растений, шерсти домашних животных, пыли, плесени).
Для контактной аллергии характерны такие симптомы, как:
- появление по всему телу красных пятен или прыщиков;
- шелушение, зуд.
Для лечения сыпи необходимо:
- обратиться к врачу и выявить аллерген;
- перестать использовать аллергенную косметику, средства гигиены;
- исключить контакт с растениями, животными;
- назначение антигистаминных препаратов, мазей.
Лекарственная аллергия характеризуется появлением мелкой красной сыпи, зуда. Является побочным эффектом применения препаратов (антибиотиков, лекарственных мазей, кремов, сиропов, поливитаминных комплексов). При прекращении применения их неприятные симптомы бесследно исчезают.
В этом случае требуется замена препарата на безопасный аналог. Маленьким детям не рекомендуется давать сладкие сиропы от температуры, лучше использовать суппозитории.
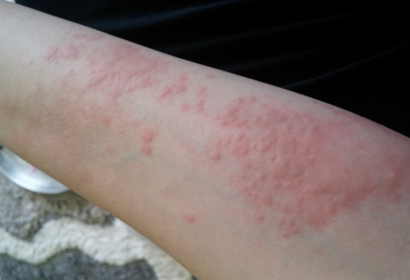 Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Появление такой реакции возможно при любой форме аллергии (пищевой, контактной, лекарственной).
Высыпания на лице у малыша могут служить одним из симптомов инфекции (розеола, краснуха, корь, ветряная оспа).
Детская розеола
Вирусное заболевание, передающееся воздушно-капельным или контактным путем. Причиной ее является вирус герпеса 6 типа, который проникает в кожу или попадает в организм через дыхательные пути. Инкубационный период при этом длится 5-15 дней. Болезнь распространена среди детей до двухлетнего возраста.
Характерные симптомы розеолы
Болезнь начинается с резкого повышения температуры тела до 40 градусов. Также могут наблюдаться насморк, кашель, рвота, понос. Спустя 3 дня температура приходит в норму, но спустя несколько часов появляются мелкие высыпания. Сыпь сначала возникает на лице, животе, груди, а спустя несколько часов распространяется по всему телу. Лимфатические подчелюстные узлы увеличиваются в размере. Высыпания держаться до 4 дней, затем постепенно начинают сходить. После выздоровления в крови у ребенка сохраняются антитела к инфекции, предотвращающие повторного заражения.
Специального лечения от детской розеолы не предусмотрено. Используются лишь жаропонижающие средства (Парацетамол, Нурофен). В некоторых случаях назначают Ацикловир.
Краснуха
 Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Характерные симптомы краснухи у ребенка:
- появление мелкой сыпи (до 4 мм) на лице, волосистой части головы, шее, за ушами, а затем по всему телу;
- увеличение околоушных, затылочных лимфоузлов;
- повышение температуры тела;
- покраснение слизистой рта.
Благодаря вакцинации краснуха встречается редко. Если заражение произошло, то никакого специального лечения не требуется, так как симптомы самостоятельно проходят в течение 5 дней. Допустимо лишь использование жаропонижающих и антигистаминных препаратов.
После выздоровления в организме вырабатывается стойкий иммунитет.
Корь
Это высокозаразное вирусное заболевание, характеризующееся появлением пятнисто-папулезной сыпи на коже, конъюнктивита, повышением температуры тела до 40 градусов, воспалением слизистой рта. Возбудитель болезни — РНК-вирус, который передается от больного ребенка к здоровому во время чихания, кашля. Корь поражает детей в возрасте 2-5 лет. Новорожденные до 3 месяцев защищены иммунитетом, переданный им от матери, переболевшие им ранее.
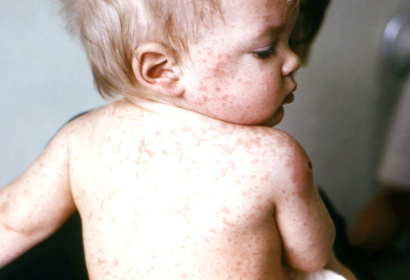 Характерные симптомы:
Характерные симптомы:
- подъем температуры тела до 40 градусов;
- насморк, чихание, сухой кашель, осиплость голоса;
- конъюнктивит;
- красные пятна на небе;
- появление на 2 день в области маляров на слизистой щек мелких белых пятен, окруженных красноватой каймой;
- на 4 день появление мелкой сыпи на лице, за ушами, шее, затем на туловище, пальцах, сгибах ног, рук, склонной к слиянию.
Препаратов для лечения инфекции не существуют. Ребенку могут быть назначены жаропонижающие, противовоспалительные, отхаркивающие препараты, спазмолитики.
Ветряная оспа
Распространенная и очень заразная вирусная инфекция, передающаяся воздушно-капельным путем. Также заражение ребенка может произойти внутриутробно от матери, которая не болела инфекцией и заразилась ей при беременности. Возбудитель ветряной оспы — Варицелла-зостер.
Ветряная оспа у детей протекает по разному. В большинстве случаев ребенок переносит болезнь легко, его общее состояние не ухудшается и наблюдаются единичные элементы сыпи. Но из-за незрелости иммунитета некоторые малыши тяжело переносят ветряную оспу с повышением температуры тела, многочисленными высыпаниями, сильным зудом, ухудшением самочувствия. Также болезнь протекает тяжело у новорожденных, заразившихся вирусом внутриутробно.
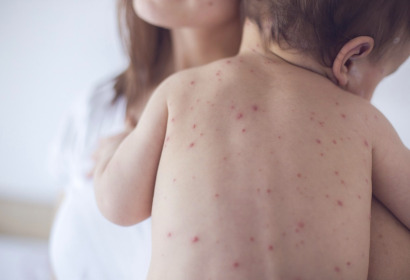 Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Совместно с появлением сыпи у ребенка ухудшается общее состояние, он становится капризным, отказывается от еды, наблюдается повышение температуры тела до 38 градусов.
Лечение ветряной оспы легкой степени не требуется. Ребенку назначают жаропонижающие, антигистаминные препараты. При тяжелом течении лечение проводят в стационаре, где применяют препараты, оказывающие губительное влияние на вирус.
Важно не допускать расчесывание ребенком сыпи, иначе это чревато инфицированием или образованием рубцов. В этом случае малышам рекомендуется надевать специальные рукавички, а детям постарше — коротко состригать ногти.
Необходимо ежедневно менять постельное белье, избегать перегрева ребенка (это усиливает зуд). Каждый новый прыщик рекомендуется обрабатывать зеленкой. Это делается не для лечения, а чтобы выявлять появление нового пузырька. Ребенок становится не заразным спустя 5 дней после появления последнего прыщика.
После болезни в организме образуется стойкий иммунитет.
Сыпь на лице у ребенка служит серьезным поводом для обращения к врачу. Каждая патология или инфекция имеет разные причины появления и симптомы, поэтому требует специального лечения.
Просмотров: 24061.
Источник
