Покраснение сыпь вокруг влагалища
Тревожным признаком у женщин является покраснение наружных половых органов. Такое состояние в интимной области сигнализирует о возможных инфекционных заболеваниях, каких-либо воспалениях, поэтому нельзя оставлять это без внимания. Покраснение влагалища и половых губ часто сопровождается раздражением, жжением, зудом. Все это приносит крайний дискомфорт. Причинами такого состояния могут служить не только нарушения правил гигиены, но и различные заболевания, которые требуют незамедлительного лечения.

Анатомические причины покраснения слизистой влагалища
Постоянный зуд, покраснение наружных половых органов не имеют однозначных причин. Это может быть аллергической реакцией на внешние раздражители или указывать на внутренние патологии. Постоянное расчесывание проблемного места, сам зуд может стать причиной инфекционных заболеваний.
В кожном покрове половых органов расположено огромное количество нервных окончаний. Находятся они на самой поверхности и моментально реагируют на любые механические или химические раздражители как изнутри, так и снаружи.
Таким ответом на раздражение и являются жжение и покраснение во влагалище. Со временем раздражение может захватывать более обширные участки. Зуд и покраснение часто сопровождают другие симптомы:
- неприятный гнилостный запах;
- высыпания снаружи, внутри гениталий, в промежности;
- сухость и истончение слизистой;
- болевые, тянущие ощущения внизу живота.
Покраснение влагалища сопровождается зудом разной интенсивности. Неприятные ощущения могут колебаться от едва заметного зуда, который беспокоит периодически, чаще всего перед сном, до сильного, нестерпимого, который постоянно напоминает о себе.
Раздражение

Зуд и покраснение губ влагалища, появившиеся внезапно, могут быть просто аллергической реакцией на какие-либо раздражители. Проявления быстро исчезнут при ликвидации раздражающего фактора или при минимальном медикаментозном лечении.
Причины покраснения влагалища могут быть чисто механическими, также в качестве раздражителей могут выступать:
- свечи, тампоны, прокладки с какими-либо ароматическими добавками;
- различные средства личной, а также интимной гигиены;
- добавка ноноксинол в контрацептивных средствах;
- слишком тесная, синтетическая одежда;
- эпиляция в интимных местах;
- чрезмерно частое подмывание, при котором уничтожается естественная микрофлора;
- наоборот, редкие гигиенические процедуры;
- чрезмерное употребление жирной, соленой, острой пищи, присутствие ее в каждодневном рационе;
- злоупотребление алкогольными напитками.
Устранение всех этих причин, источников раздражения быстро приведет положение в норму. Не забывайте, однако, что постоянное расчесывание проблемных зон может привести к заражению и развитию инфекционных заболеваний.
Заболевания с зудом гинекологические
Дискомфортные ощущения в интимной зоне, зуд и покраснение влагалища часто могут быть спровоцированы кожными патологиями, причиной которых являются различные виды бактерий, грибков и вирусов. Перечень этих заболеваний весьма обширен и может состоять из нескольких десятков позиций. Существуют причины зуда, которые не связаны с гинекологией. Совокупность всех патологий делят на венерические, гинекологические, негинекологические и возрастные.
Гинекологические патологии — это заболевания, поражающие мочеполовую систему, вызваны они патогенными и условно-патогенными микроорганизмами. Последние, являясь частью здоровой микрофлоры, становятся возбудителями болезней при определенных условиях. Самыми распространенными заражениями являются: бактериальный вагинит; кандидоз; мико- и уреаплазмоз.
Грибок Кандида. Данный микроорганизм присутствует в небольших количествах в здоровой микрофлоре, но при наступлении благоприятных условий превращается в патогенный и становится причиной появления молочницы. При каких условиях это происходит?
- при несоблюдении личной гигиены;
- при частых посещениях бассейнов, общественных бань, саун;
- при проблемах с эндокринной системой;
- при неправильном питании;
- при резкой смене климатической зоны;
- при стрессовых ситуациях;
- в случаях сбоев в гормональном фоне, включая беременность;
- при использовании гормональных контрацептивов;
- из-за использования антибактериального мыла;
- при использовании антибиотиков.
Симптомами молочницы являются: покраснение у входа во влагалище, отечность, нестерпимый зуд, боли при мочеиспускании и половом акте. Для местного лечения используются свечи, вагинальные таблетки. Если форма заболевания становится хронической, назначается курс терапии лекарственными средствами. Результаты проверяют анализами.
Бактериальный вагинит. Данная инфекция возникает вследствие снижения лактобацилл в микрофлоре, которые подавляют патогенные бактерии. Если их количество становится незначительным, они не справляются со своей задачей. Основной признак заболевания – покраснение влагалища, неприятный запах тухлой рыбы, чаще всего после секса. К обеднению микрофлоры приводит сексуальная неразборчивость; частое использование контрацептивов с ноноксинолом; слишком частое спринцевание, антибиотики. Также провоцирующими факторами является прерванная беременность и чрезмерная восприимчивость организма к инфекциям.
Мико- и уреоплазмоз. Заболевания схожие по признакам и происхождению. Возбудители – определенные виды микоплазм, оказывающие при сниженном иммунитете отрицательное воздействие на организм. При обострении заболеваний проявляются воспаления в уретре; воспаления паховых лимфоузлов; покраснение у входа во влагалище, в паховой области; частые позывы к мочеиспусканию. Чтобы избавиться от недуга, требуется длительное лечение обоих половых партнеров.
Венерические недуги

Венерология выделяет пять самых распространенных патогенных микроорганизмов, которые не свойственны для здоровой микрофлоры. К ним относятся:
- трихомониаз (вагинальная трихомонада);
- гонорея (грамотрицательный диплококк гонококк);
- сифилис (бледная спирохета);
- хламидиоз (хламидия трахоматис);
- генитальный герпес (вирус герпеса).
Вагинальная трихомонада. Заражение характеризуют четко выраженные признаки: острые болевые ощущения в нижней части живота при мочеиспускании, а также во время полового контакта. Кроме болей появляются зуд и покраснение влагалища, выделения пенистые с зеленым, желтым оттенком, с неприятным запахом.
Гонококк является особой формой грамотрицательных диплококков. Заболевание относится к инфекционно-воспалительным венерическим патологиям. Симптомы: зуд в паху, сильное покраснение влагалища, гнойные выделения, острые боли при мочеиспускании, высокая температура, озноб. Лечение длится две недели, назначаются антибиотики и проводится курс иммунотерапии.
Бледная спирохета. Самое опасное венерическое заболевание, именуемое люисом или сифилисом. Заразиться можно не только половым путем, но и при переливании крови, при нестерильных инструментах во время хирургического вмешательства. Проявляется общим недомоганием, повышенной температурой, головными болями, увеличением лейкоцитов и снижением гемоглобина. В зависимости от стадии процесс лечения может занять от трех-четырех месяцев до нескольких лет.
Хламидия трахоматис. Проникает при половом контакте. Возбудитель хламидиоза при обострении вызывает повышение температуры, гнойные выделения, сильное покраснение влагалища, отечность, болезненное мочеиспускание, кровь в моче. После обострения часто наступает ремиссия, при этом поход к врачу откладывать нельзя. Заболевание не уходит само собой, при отсутствии лечения могут возникнуть тяжелые осложнения.
Вирус простого герпеса. Проявляется высыпанием болезненных пузырьков в интимной зоне. Также поражаются ягодицы, бедра. Симптомы: гнойные выделения, отечность, головная боль, температура, быстрая утомляемость, увеличенные болезненные лимфоузлы. Терапия длится несколько недель. Выздоровление наступает при строгом соблюдении всех рекомендаций и назначений доктора.
Возрастные изменения
Существует большая группа патологий, которая характерна для женщин в климактерическом периоде. Чаще это женщины старше 45 лет, иногда в более раннем возрасте. К патологиям относятся:
- Крауроз вульвы. Обширные изменения половых органов, склероз клитора и половых губ, истончение кожного покрова и слизистой, стеноз вагины.
- Атрофия слизистых оболочек. Происходит в связи с гормональными изменениями, сокращением секреции эстрогена.
- Урогенетальный свищ. Относится к послеоперационной патологии, воспалительные процессы появляются под воздействием мочи.
- Доброкачественные и злокачественные опухоли.
Все перечисленные случаи часто сопровождаются зудом, покраснением вокруг влагалища, что осложняет состояние, снижает качество жизни.
Устранение дискомфорта

Все перечисленные выше заболевания требуют своей схемы лечения, которая будет соответствовать предписаниям доктора. Самолечение в данном случае исключено из-за деликатности этой области, чувствительности и высокой вероятности возникновения осложнений. Единственное, что можно сделать самостоятельно, это постараться снизить зуд, снять покраснение вокруг влагалища, чтобы смягчить желание постоянно чесаться. Для этого можно применять составы из народных рецептов, медикаментозные препараты, а также гигиенические процедуры, такие как:
- холодная ванна, душ, примочки;
- спринцевание содовыми растворами;
- использование антигистаминных препаратов, лекарственных с содержанием витамина Е;
- подмывание с отваром календулы, ромашки, с фурацилином;
- ванночки, где основой будут различные отвары травяных сборов;
- аптечные гелевые мази с алоэ вера.
Все перечисленные средства безвредны, но для того, чтобы свести риск осложнений к минимуму, все-таки лучше получить консультацию у врача. Главное, нужно помнить, что все эти средства не излечат корень заболевания. Если даже стихнет зуд, исчезнут покраснения возле влагалища, знайте, что это просто временное затухание симптомов.
Диагностика
При интенсивном расчесывании патологических участков, при самостоятельном использовании антисептиков и лекарственных препаратов можно исказить клиническую картину и вызвать появление вторичной инфекции. Диагностика в таких случаях будет затруднена. Если вы попытаетесь самостоятельно выставить себе диагноз и назначить лечение, это грозит тем, что болезнь может перейти в хроническую форму.
Диагностика подобных заболеваний включает в себя взятие мазка на анализ микрофлоры, бактериальный посев выделений из влагалища, специальное исследование методом иммуноферментного анализа (ИФА) для выявления половых инфекций, а также ПЦР (полимеразная цепная реакция). Дополнительно рекомендуется сдать анализ на выявление дисбактериоза кишечника, а также определить чувствительность микроорганизмов, находящихся во флоре, к различным видам антибиотиков.
Лечение

Получив результаты анализов, доктор назначает лечение, чаще всего комплексное. Дополнительно назначается прием седативных препаратов, соблюдение диеты.
При кандидозе, например, назначают пройти комплексную терапию. Местно используются противогрибковые средства (вагинальные свечи «Клотримазол»), снять зуд и покраснение влагалища помогает обработка 3% перекисью водорода. Чтобы поддержать, сохранить правильную микрофлору, прописывается «Ацидофилин», «Линекс», поливитамины и иммуномодуляторы. Во время лечения из рациона исключается острая, соленая, пряная, жареная пища.
Если поставлен такой диагноз, как бактериальный вагинит, назначаются «Трихопол», «Метронидазол», «Флуконазол». Рекомендуются к употреблению различные полезные кисломолочные напитки, чтобы обогатить естественную микрофлору.
При лечении цервицита используют ту группу препаратов, которая направлена на уничтожение бактериальных, вирусных, грибковых инфекций. Сюда можно отнести «Доксицилин», «Ацикловир», «Метронидазол», «Дифлюкан». Чтобы восстановить слизистую, применяются гормональные кремы, гели, например, «Овестин».
Генитальный герпес лечится целенаправленно. Здесь подходят препараты, уничтожающие именно вирус герпеса. При этом необходимо укрепить иммунитет, провести курс поддерживающей терапии.
Покраснения влагалища у детей
Как это ни печально, но уже с рождения девочку подстерегают женские проблемы. Вульвит (воспаление вульвы) у девочек встречается достаточно часто. Самая уязвимая категория – возраст 1-9 лет. При данной патологии нужно незамедлительно обращаться к врачу, так как болезнь не просто доставляет дискомфорт, но может сказаться на дальнейшей половой жизни и репродуктивной функции. Вульвит в редких случаях протекает самостоятельно, чаще это связано с воспалительными процессами, и заболевание называют вульвовагинит.
Вероятность заболевания высока из-за особенностей строения вульвы. После рождения у девочки влагалище остается стерильным, и только на 5-7 дне жизни происходит заселение условно-патогенной микрофлоры. До достижения половой зрелости в микрофлоре влагалища не присутствуют лактобактерии, которые вырабатывают молочную кислоту. Она, в свою очередь, является защитой от различных инфекционных агентов.
Специфические возбудители вагинита – трихомонады, гонококки, уреаплазмы, хламидии, дифтерийная и туберкулезная палочка, герпес, ВПЧ, грибы и даже возбудители скарлатины, кори, ветряной оспы. Все эти патогенные микроорганизмы легко проникают через нежную кожу, незащищенную слизистую вагины.
Основными симптомами заболевания являются жжение, зуд, покраснение влагалища у девочки, слизисто-гнойные выделения. Состояние ребенка ухудшается, девочка становится раздражительной, плаксивой, нарушается аппетит и сон. В тяжелых случаях повышается температура, присоединяется болезненная пальпация паховых лимфоузлов, боли в животе.
Лечение вульвовагинита
Лечение вульвовагинита у девочек зависит от этиологии заболевания, направлено на устранение фактора, приведшего к патологии. Назначается целый комплекс лечебных мероприятий.
Диета и режим. При атопическом вульвите показана гипоаллергенная диета. Из рациона полностью исключаются высокоаллергенные продукты (яйца, морепродукты, мед, шоколад, цитрусовые, клубника, грецкие орехи).
Местное лечение направлено на устранение отека, зуда, жжения, покраснения влагалища. Фото девочек, страдающих этим недугом, подтверждает их смущение, зажатое состояние. Но доктор должен грамотно объяснить, что не следует замыкаться в себе, ситуация исправима и после лечения мир вновь покажется малышке радостным и светлым.
Для облегчения состояния назначаются орошения, ванночки, примочки из дезинфицирующих средств.
Этиотропная системная терапия назначается после выявления возбудителя. Доктор прописывает необходимые антибактериальные препараты.
Особое внимание необходимо уделять личной гигиене: промежность следует обмывать после каждого посещения туалета, трусы меняются дважды в день, памперсы, пеленки у грудных детей — сразу же после загрязнения. Откажитесь от ароматических масел, присыпок. У старших девочек для подмывания использовать только рН-нейтральное мыло. Белье должно быть только из натурального хлопка. Мыться и обтираться нужно исключительно личными средствами гигиены.
Также необходимо нормализовать общее состояние организма. Назначаются средства, уменьшающие отеки, снимающие раздражение, зуд.
При соблюдении всех рекомендаций специалистов заболевание вполне излечимо. Главное — вовремя обращаться к медикам и не допускать развития осложнений.
Источник
Сыпь в интимной зоне хотя бы однажды, но беспокоила каждую женщину. Высыпания на гениталиях могут доставлять не только легкий дискомфорт, но и серьезную болезненность, например, при генитальном герпесе. Именно поэтому при появлении нехарактерных прыщиков нужно обратиться за консультацией к гинекологу.
Виды высыпаний
Существуют различные виды высыпаний. Прыщи представляют собой определенные элементы, которые появляются внезапно, как правило, после окончания инкубационного периода.
Виды сыпи на половых органах:
- волдыри – держатся недолго, проходят самостоятельно;
- гнойнички – образования с гнойным содержимым зеленого либо желтого цвета, указывают на запущенную стадию заболевания;
- пузырьки с жидкостью – могут располагаться как группами, так и поодиночке, после вскрытия (без отсутствия лечения) трансформируются в болезненные язвы;
- шанкр – характеризуется красным оттенком, имеет твердый край и язвенное дно;
- эритема – возвышающиеся над кожей покрасневшие и отечные участки;
- кондиломы – генитальные бородавки телесного либо коричневого оттенка, могут разрастаться в форме петушиного гребня, склонны к слиянию;
- узелки – высыпание залегает в дермальном слое на разной глубине и характеризуется плотной структурой;
- бляшки – плоские образования, возвышающиеся над поверхностью кожного покрова.
Это наиболее распространенные элементы, формирующейся на поверхности женских половых органов.
Красная сыпь
Красные высыпания на больших и на малых половых губах, а также на влагалище могут указывать на сбой гормонального характера либо быть простым акне (угрями). Подобные прыщики часто диагностируется во время пубертатного периода, климакса либо беременности. Мелкие высыпания на половых органах способны выступать признаком нарушения в работе эндокринной системы.
Иные причины:
- стрессовые состояния;
- бессонница;
- хроническая форма усталости;
- средства интимной гигиены плохого качества.
Белая сыпь
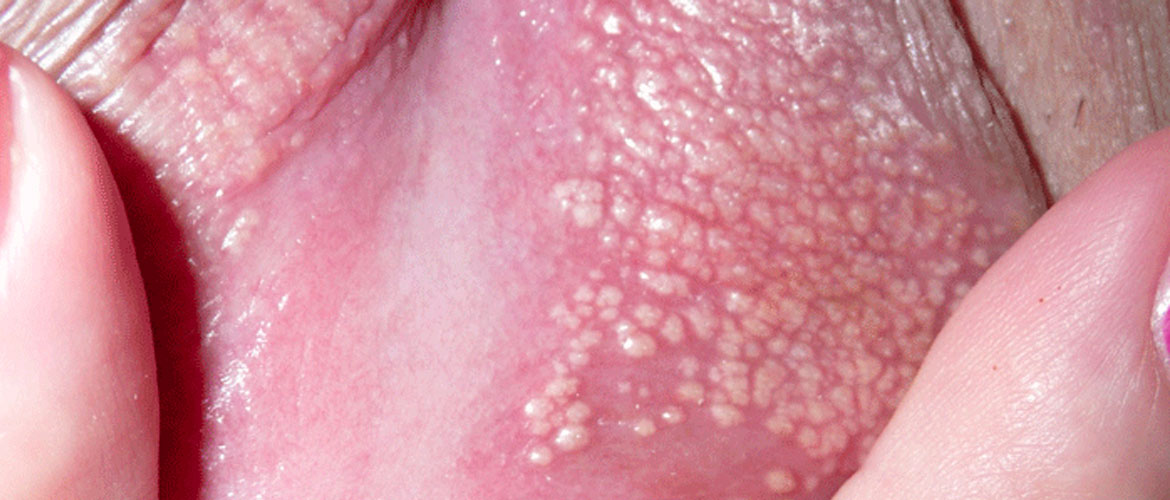
Белая сыпь на поверхности малых губ, как правило, отличается небольшими размерами. Образования в редких случаях бывают крупнее маковых зернышек. После полного вызревания прыщики заполняются гноем, затем вскрываются и самостоятельно заживают.
Белые прыщи на поверхности кожи либо слизистых органов могут появляться в результате:
- Эпиляции/бритья лобка и паха. Кожа в этой зоне очень чувствительная, а сам процесс сопровождается образованием микротравм. В случае попадания в них патогенной микрофлоры не исключено развитие воспалительного процесса.
- Общее переохлаждение организма. На фоне ослабления иммунной защиты, спазмирования сосудиков из-за холода, что вызывает нарушение кровообращения, создаются благоприятные условия для образования белых гнойных прыщей (они могут быть весьма болезненные).
- Белая сыпь на губах может формироваться в результате ношения трусиков, пошитых из синтетики, плохих «ежедневок» и их редкой смены.
Если появились высыпания на малых половых губах и они сопровождаются появлением определенной симптоматики, то образования могут рассматриваться как симптом заболевания.
Иногда белые точки возникают возле входа во влагалище. Они безболезненны и не доставляют женщине никакого дискомфорта. В таком случае речь идет о гиперсекреции сальных желез.
Другие виды
Существуют также и другие причины генитальных прыщей:
- Аллергическая сыпь. Аллергические высыпания на гениталиях представляют собой характерные красные пятна разного диаметра. Область поражения сильно чешется, отекает. В роли раздражителей могут вступать – интимная косметика, презервативы из латекса, лубриканты, лекарства для местного применения, ежедневные и обычные прокладки, синтетическое или неудобное нижнее белье, эпиляция.
- Чесотка – паразитарная инфекция, вызванная заражением чесоточным клещом. Особенно сильно поражается кожа больших губ. Типичные проявления – многочисленная фолликулярная мелкая сыпь, после нарушения целостности прыщиков на их месте возникают кровянистые корочки, постоянный зуд.
- Лобковый педикулез – паразитарная инфекция, вызванная лобковой вшой. Область локализации паразитов – лобок, волосистая часть гениталий, зона вокруг ануса. Признаки заражения – непрекращающийся зуд, кожные расчесы, голубоватые пятна.
- Ответ на эякулят партнера. Синдром жгучей спермы встречается не очень часто. Неприятные ощущения возникают примерно у 30% сексуально активных женщин. Причинами могут выступать – наследственность, развитие беременности, использование контрацептивов и т.д.
- Вульвовагинит. Заболевание обусловлено активным размножением грибков из рода Кандида. Ведущие симптомы – творожистые влагалищные бели, жжение и зуд, везикулярная сыпь.
- Сифилис (венерическое заболевание). Вторичными признаками болезни – помимо иных типичных проявлений – становится появление мелкой розовой сыпи.
- Генитальный герпес – недуг вирусного происхождения. Его симптомами становится появление сильно зудящих пузырьков, заполненных прозрачной жидкостью. После вскрытия они превращаются в болезненные язвочки. Примерно на 7 – 8 день образования подсыхают. На фоне подобных проявлений может повышаться температура тела, появляется мышечная ломота, происходит увеличение лимфатических узлов.
- Контагиозный моллюск – кожный дерматит инфекционного происхождения. Проявляется в формате мелких куполообразных узелков (число не превышает 20 штук), покрывающих небольшие участки лобка или губ. При пальпации образования плотные, могут вызывать легкий зуд.
- Паховая эпидермофития – инфекция грибкового происхождения. Область локализации – промежность, гениталии и прилегающие зоны. Вначале на поверхности кожи образуются небольшие розовые пятна в форме кольца, периметр которого усыпан пузырьковой сыпью. По мере прогрессирования патологии высыпания подсушиваются, а кожа начинает шелушиться. Процессу сопутствует зуд и ощущение жжения.
- Псориаз – хроническая кожная патология неинфекционного происхождения. Характерные симптомы – высыпания розового цвета склонные к сливанию и образованию бляшек различного размера. При обострении патологии в области поражения возникает сильный зуд.
Что делать, если у меня красная сыпь?
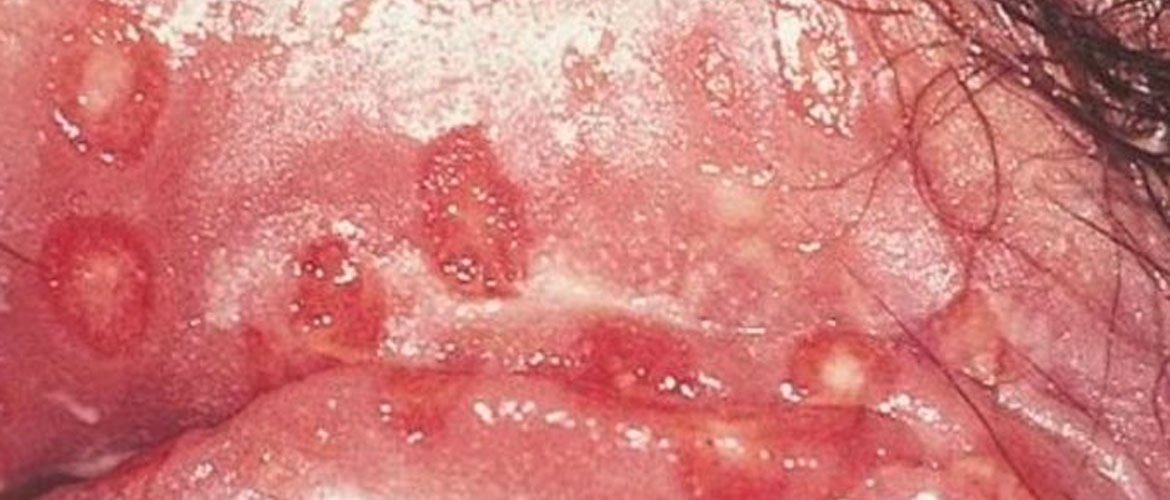
Если на половых губах появилась сыпь красного цвета, то рекомендуется получить консультацию профильного специалиста – гинеколога либо дерматовенеролога. Медик после проведения осмотра пациентки поставит предварительный диагноз. Для его подтверждения будут назначены анализы, а на основании полученных результатов разработана схема лечения.
В некоторых случаях красные по цвету высыпания на половых губах у женщин – физиологическая норма, поэтому в применении каких-либо лекарственных средств больная не нуждается. Но не исключено, что появление высыпаний на половых губах красного цвета – признак серьезного заболевания.
На опасность состояния указывает следующая симптоматика:
- сыпь на половых губах держится больше недели (даже в том случае, если прыщи не болят и не сопровождаются дискомфортом);
- красная сыпь возникла после незащищенного полового акта с новым/случайным партнером;
- половые губы отекли, а прыщи заболели и начали чесаться;
- шелушение слизистой;
- на месте лопнувшего пузырька образовалась мокнущая ранка, не заживающая дольше двух недель;
- красные высыпания на слизистой половых губ сопровождаются повышением общей температуры тела, повышенной утомляемостью, сильной слабостью.
Анализы
При обнаружении гнойничковой сыпи на половых губах либо слизистой влагалища проводится забор мазка его содержимого. Это необходимо для диагностирования возбудителя инфекции.
Дополнительно могут потребоваться следующие исследования:
- общий анализ крови и мочи – позволяет определить наличие очагов воспаления в организме;
- УЗИ органов малого таза – необходимо для исключения различных типов новообразований;
- биопсия пораженных тканей – проводится для определения характера изменений.
Визит к венерологу
Высыпания на половых губах у женщин могут потребовать консультации у врача венеролога. Показанием служит развития определенной симптоматики, в частности, признаков вторичного сифилиса.
Осложнения и последствия
При отсутствии адекватного лечения генитальных прыщей не исключено развитие различных осложнений. Определяются они установленным диагнозом. На фото язвочки на слизистой, образовавшиеся после вскрытия пузырьков генитального герпеса.
Лечение причин высыпаний

Лечение медикаментозное, проводится гинекологом – именно этого специалиста нужно посетить первым – либо дерматовенерологом. Терапия выявленной патологии предусматривает системный подход, т.е. в процессе используются и местные, и общие средства.
На весь период лечение необходимо полностью отказаться от секса.
В основе схемы терапии лежат следующие принципы:
- при аллергической реакции используются препараты из серии антигистаминов, например, Фенистил, Диазолин;
- грибковая инфекция уничтожается при помощи противогрибковых средств (Нистатин, Клотримазол);
- для лечения генитального герпеса применяется Ацикловир;
- в случае выявления гормональных нарушений проводится нормализация гормонального фона, чаще всего для нормализации цикла используются Утрожестан, Дюфастон;
- при выявлении стрептококковой инфекции назначается стрептоцид.
Если высыпания на больших половых губах носят воспалительный характер, то лечение проводится в условиях стационара. Схема разрабатывается, исходя из диагностированного заболевания и текущей клинической картины.
Дополнительно к приему назначаются:
- комплексы витаминов и микроминералов, укрепляющих иммунную систему;
- успокоительные средства – настойка пустырника, валерианы и т.д.;
- кремы и мази с заживляющим эффектом – Солкосерил, Радевит, Бепантен.
При поражении внутренних поверхностей вагины, т.е. когда прыщи образовались внутри влагалища или около входа, то женщине будут рекомендованы санации дубовым, ромашковым отваром либо содовым раствором.
Профилактика
Существует ряд рекомендаций, способных предупредить появление прыщей в интимной зоне. Советы будут следующими:
- ведение упорядоченной половой жизни, использование кондомов;
- поддержание чистоты гениталий, ежедневная смена нижнего белья;
- отказ от использования общих полотенец, постельного белья;
- полноценное питание;
- занятия спортом.
Также важно избегать переохлаждения организма и области паха в частности, стрессовых ситуаций.
Интимная гигиена
Предупредить формирование прыщей поможет соблюдение правил интимной гигиены. Это касается, прежде всего, ежедневного посещения ванной комнаты и смены нательного белья.
Безопасный секс
Отказ от незащищенных связей со случайными партнерами позволит избежать заражения неприятными болезнями, передающимися половым путем.
Средства
Для интимной гигиены нужно использовать только предназначенные для этой цели гели и иные средства. Также важно выбирать качественные продукты от известных производителей.
Заключение
Генитальные прыщи, если они сопровождаются развитием патологической симптоматики — болезненность образований, зуд, жжение — требуют посещения гинеколога. При необходимости может быть назначена консультация дерматовенеролога. Не стоит забывать, что безобидные на первый взгляд пятнышки могут оказаться признаком серьезной патологии.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://gribkovye-zabolevaniya.com/kakie-byivayut-vyisyipaniya-na-polovyih-gubah-u-zhenshhin.html
- https://myvenerolog.com/simptomy/yazvy-syp-i-gnojniki/syp-na-polovyh-gubah.html
- https://dermatologiya.com/problemy-18/vyisyipaniya-na-polovyih-gubah/
- https://allergiyanet.ru/simptomy/na-chastyah-tela/allergiya-na-polovyh-gubah.html
- https://myvenerolog.ru/sip-na-polovyx-organax/
- https://yginekologa.com/syip-na-polovyih-gubah.html
- https://okeydoc.ru/syp-na-polovyx-organax-prichiny-simptomy-lechenie/
Источник
