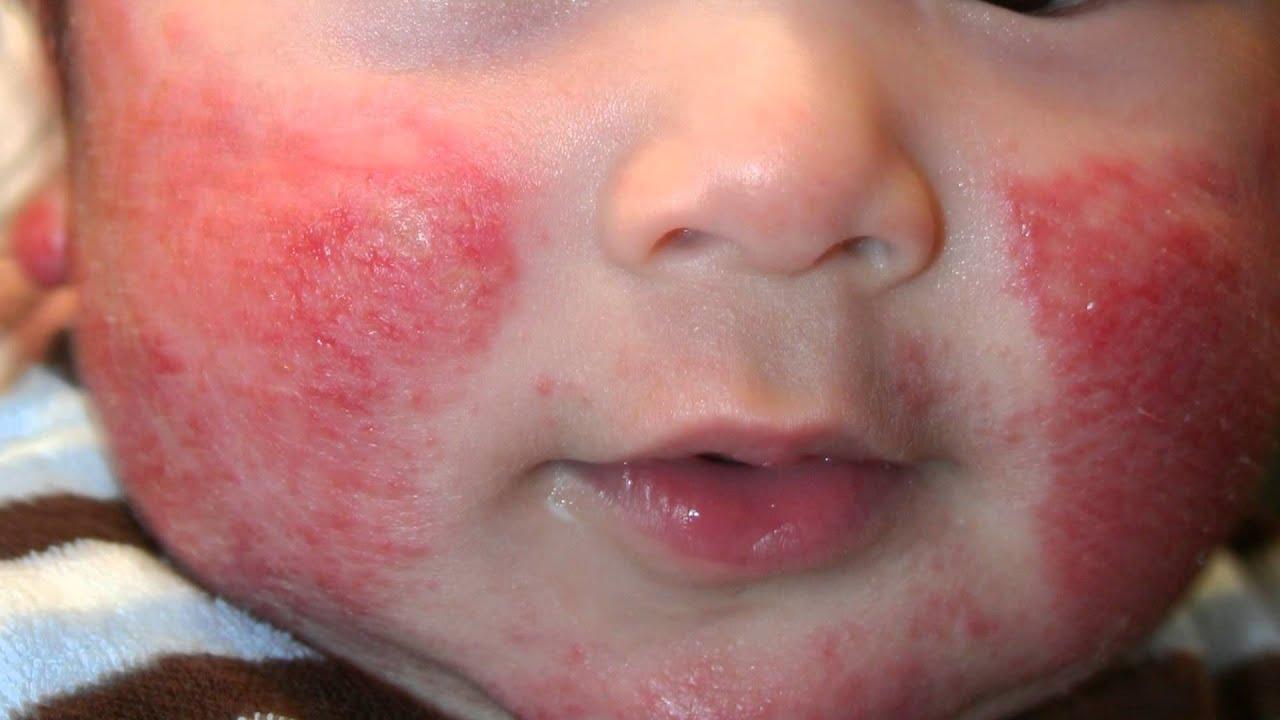
Ребенок мелкая сыпь по телу

Высыпания на коже у ребенка – одна из наиболее частых причин, по которой родителям приходится обращаться к педиатру либо аллергологу. Сама сыпь может иметь различный вид, все зависит от ее этиологии. Диагностируется абсолютно в любом возрасте.
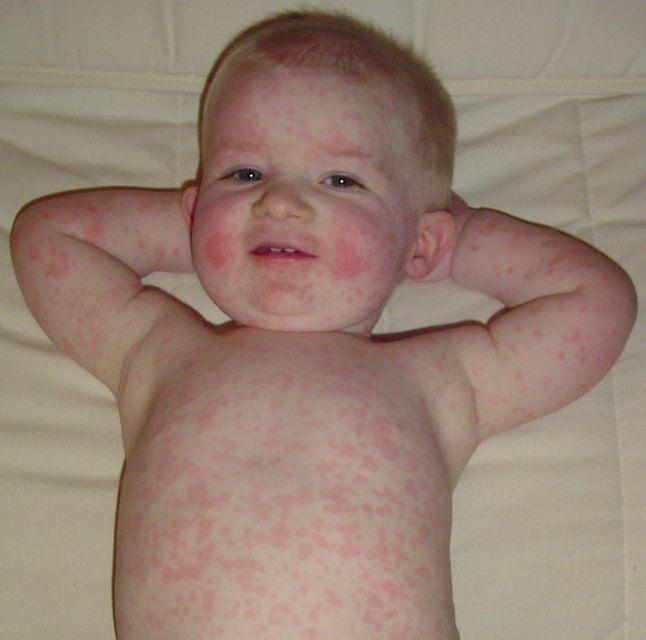
Сыпь – частая детская проблема
Этиология проблемы
Сыпь – это патологические изменения кожных покровов. Высыпания на коже у ребенка могут быть первичными и вторичными. Сочетание разных факторов определяет картину сыпи при той или иной патологии. Это может быть реакция на какой-то аллерген, может оказаться, что сыпь у ребенка – это признак какого-то заболевания.
В первые три месяца жизни сыпь у новорожденных – это обычное явление, так как оно обусловлено развитием гормональных изменений в его организме. Данное состояние педиатры называют «неонатальной угревой сыпью». Мелкие красные прыщики локализуются по всему телу (это лицо, шея, ноги, плечи, спина, попа, живот). В данном случае бежать к врачам не нужно, так как в организме малыша протекают естественные физиологические изменения.
Совет. При гормональных высыпаниях кожу нельзя обрабатывать спиртом, марганцовкой или тальком. Также не стоит принимать антибиотики или противоаллергические лекарства. Помочь своему малышу можно ежедневными купаниями в прокипяченной воде (температура – около 37-38 градусов). Если ребенок сыпью весь покрылся, его нужно показать специалистам.
Этиология сыпи у младенцев от 3 до 6 месяцев может быть связана с акне. Это воспалительное заболевание сальных желез. Здесь без помощи педиатра не обойтись. Он должен назначить лечение и отслеживать результат.
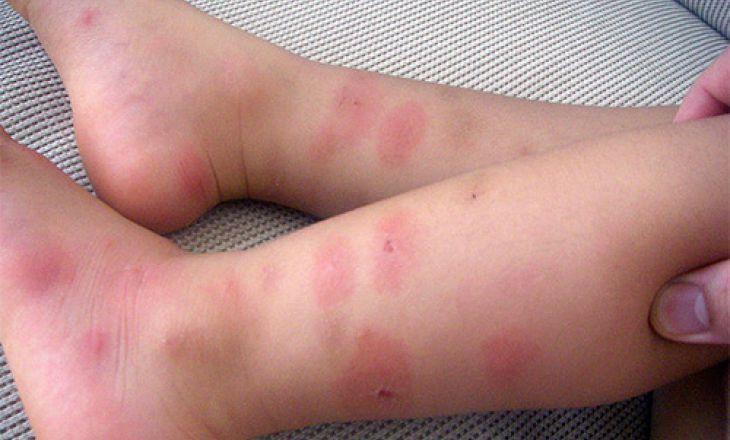
Аллергия и укусы насекомых – только часть причин высыпаний
Виды сыпи
Медики различают несколько типов сыпи на теле у ребенка:
- Бугорки. Бесполосные образования, которые локализуются глубоко в дерме. Диаметр новообразований – от 0,5 до 1 см. После них на коже остаются язвы и шрамы. Она становится сухой, при этом изменяются ее рельеф и цвет.
- Волдыри. Обычно возникают при аллергической реакции и проходят самостоятельно через несколько минут или часов после появления. Наблюдаются при укусах насекомых, ожогах крапивой, крапивнице, токсикодермиях. Проходят бесследно, иногда чешутся.
- Пузырьки – имеют дно, покрышку, полость. После их вскрытия может образоваться эрозия, кожа становится шершавой.
- Узелки. Характеризуются изменением цвета, рельефа и консистенции кожи. Размеры составляют от 1-3 мм до 1-3 см в диаметре. Сопровождают псориаз, красный плоский лишай, атопический дерматит, бородавки, папилломы, экзему.
- Гнойнички или пустулы. В их полости содержится гнойный экссудат. Они могут быть как глубокими, так и поверхностными.
- Розеолы – это пятна неопределенной формы, розового цвета. При растяжении кожи пятна исчезают.
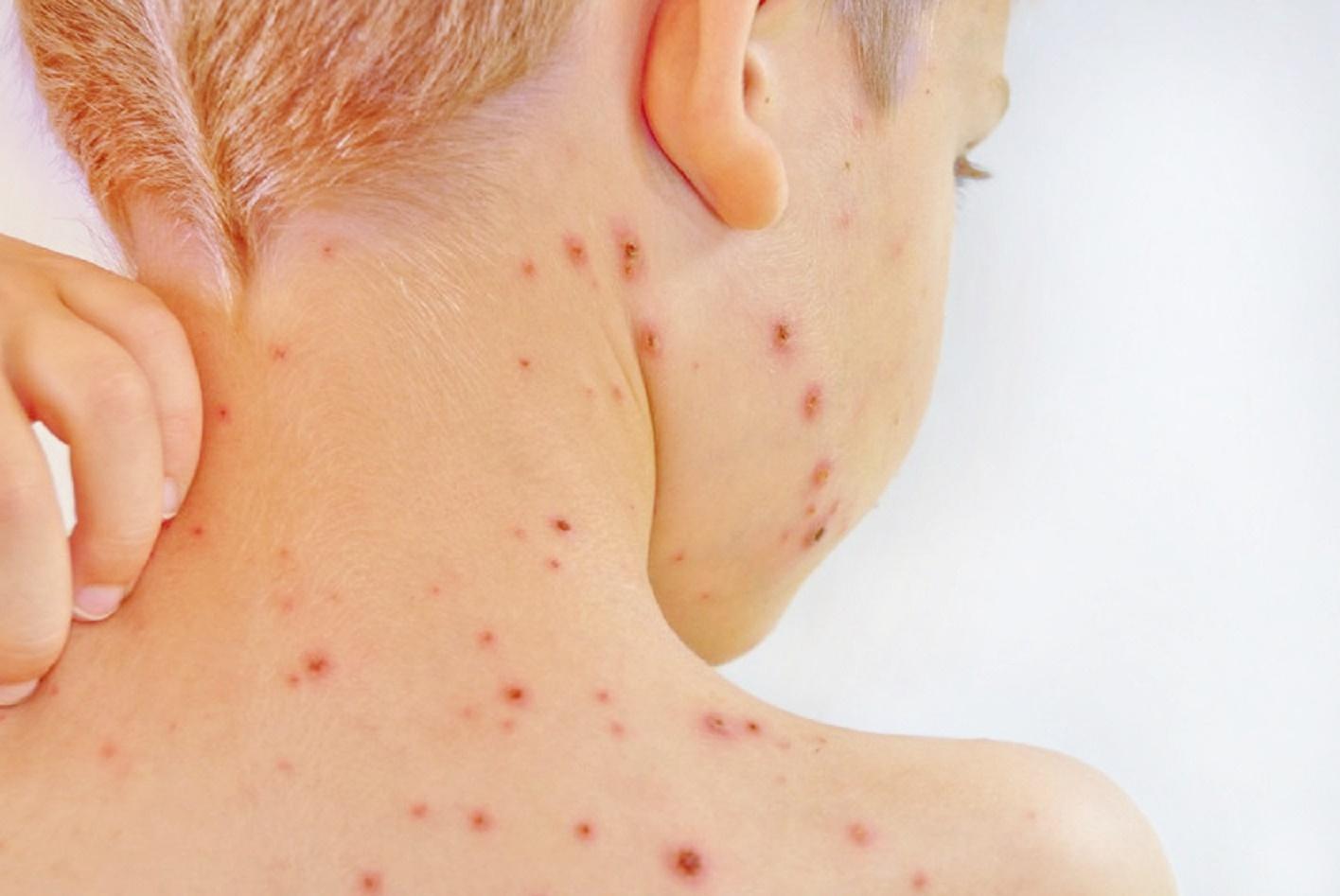
Симптомы ветрянки сложно спутать с симптомами какой-нибудь другой инфекции
Заболевания, сопровождающиеся высыпаниями
Для детского организма сыпь – это очень важный симптом проявления некоторых заболеваний, поэтому так важна консультация врача, ведь только он сможет дать грамотное описание и пояснение патпроцессу. Этиология высыпаний может быть совершенно разной.
Дерматологические болезни
Прежде, чем лечить сыпь на теле ребенка, нужно установить точную причину ее появления. Этиология высыпаний может быть связана как с инфекционными, так и неинфекционными заболеваниями.
Потница
Довольно часто диагностируется у грудничков, что связано с закупориванием потовых желез. При нарушении нормального потоотделения железы закупориваются, кожный покров приобретает ярко-красный окрас, появляется мелкоточечная сыпь.
Чаще всего потница фиксируется на плохо проветриваемых участках кожи (это область шеи, подмышечные и паховые складки). Повышение температуры не наблюдается, зуд незначительный. Лечить данное состояние необходимо без промедлений, ведь по истечении нескольких дней бездействия у ребенка будет поражено все тело. Хорошая профилактика потницы – регулярное проветривание комнаты, купание детей в ваннах с добавлением череды и ромашки. Опрелости лучше обрабатывать не детским кремом, а присыпкой. При добросовестном выполнении всех рекомендаций врача краснота у ребенка исчезает через несколько дней.
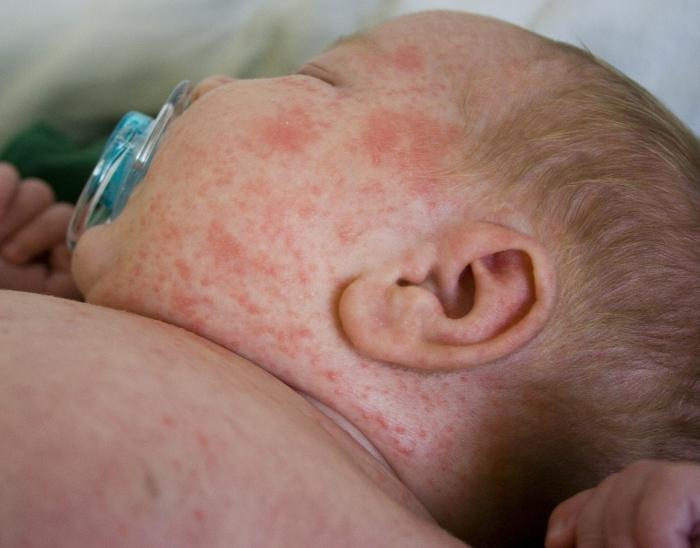
Потница на лице у грудничка
Экзема
Этиология данного заболевания связана со многими эндо,- и экзогенными факторами. Также может проявиться согласно генетической предрасположенности. Сыпь имеет темно-багровый оттенок, как правило, проявляется на боку, на сгибах рук и ног, реже – на лице и шее. При экземе наблюдаются интенсивный зуд и шелушения. Схема терапии зависит от стадии заболевания. Для облегчения состояния малыша назначают примочки, компрессы, мази и растворы. Из рациона матери нужно исключить все продукты-аллергены, ребенка одевают только в белье из натуральных материалов.
Аллергическая сыпь
Сыпь появляться у ребенка на аллергены. Это наиболее частая причина высыпаний в детском возрасте. В качестве аллергенов могут выступать медикаменты, продукты питания, шерсть домашних питомцев (хомячки, кошки, собаки, морские свинки и т.д.). Они могут спровоцировать возникновение тяжелой аллергической реакции, при которой наблюдаются:
- сильное слезотечение;
- зуд в носовой полости;
- конъюнктивит;
- чихание;
- кашель.
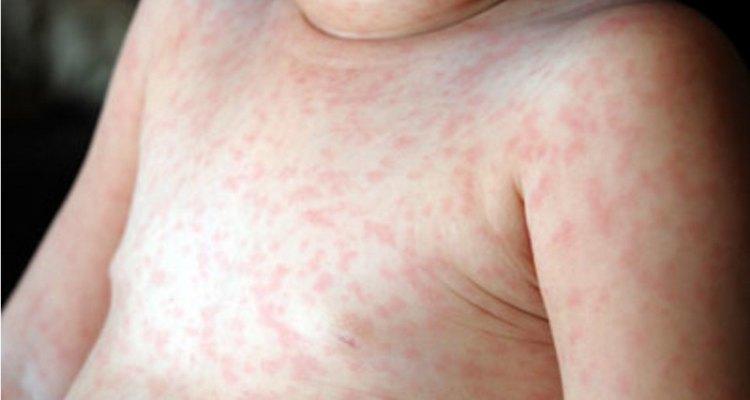
Аллергическая сыпь у новорожденного
Сыпь инфекционного характера
Если сыпь сопровождает инфекционное заболевание, непременно будет повышена температура тела. Далее некоторые заболевания, которые будут сопровождаться сыпью.
Ветрянка
Это широко распространенное заболевание. Первый признак патологии – появление красных пятнышек, которые быстро трансформируются в стадию волдырей. Помимо волдырей на лице, голове, теле, также есть сыпь на верхних и нижних конечностях. У ребенка базальная температура повышена, некоторое время малыш может испытывать слабость и головную боль.
Краснуха
У пациентов отмечается лихорадка. Дети жалуются на суставные боли, а также общую интоксикацию. Мелкая сыпь сначала появляется на лице, затем распространяется по всему телу.
Нужно отметить! Чем младше ребенок, тем легче протекает данная патология. У подростков могут возникнуть осложнения в виде энцефалита или менингоэнцефалита. Особенно опасна краснуха для беременных женщин, так как существует высокая вероятность развития пороков у плода.
Дисгидроз
На теле ребенка появляется сыпью в виде маленьких пузырьков, которые заполнены бесцветной жидкостью. При этом заболевании сильно страдают кожные покровы ладоней и стоп. Медики выделяют ряд факторов, которые способствуют развитию данного заболевания:
- наследственность;
- чрезмерное потоотделение;
- систематические стрессы;
- дисфункция эндокринной системы;
- аллергия.
Менингококцемия
Это очень опасная патология. Температура тела за короткий промежуток времени повышается до высоких значений. Высыпания в виде геморрагий появляются в области конечностей и на ягодицах. При обнаружении таких новообразований нужно срочно вызвать врача и определить ребенка в реанимацию.
Вирусная патология Коксаки
Как правило, заболевание диагностируется у маленьких детей, возрастом от 1 до 7 лет. Инфицирование может произойти в любом общественном месте. Эта патология становится причиной сыпи на ступнях и ладошках, температуры и болезненного ощущения во рту.
Энтеровирусная инфекция
Чаща всего поражает детей дошкольного возраста. Характерная сыпь обнаруживается на руках и ногах, базальная температура иногда повышается до 37 °С. Это происходит вследствие несовершенства, восприимчивости детской кожи.
Как определить вид патологии
В медицине кожные высыпания принято называть экзантемами. Врачи-дерматологи различают 6 инфекционных болезней детской кожи. Их классифицируют следующим образом:
- Скарлатина.
- Корь.
- Инфекционный мононуклеоз (вирусы герпеса 3, 4 типов), ветряная оспа, энтеровирусы Коксаки и ECHO.
- Краснуха.
- Инфекционная эритема (парвовирус В19).
- Внезапная экзантема (вирусы герпеса 6, 7 типов).
По локализации высыпаний на коже врач сможет поставить предварительный диагноз (табл. ниже).
Картина экзантемы и ее локализации
| Болезнь | Возраст | Картина высыпаний | Локализация |
|---|---|---|---|
| Скарлатина | Преимущественно до 10 лет | Мелкоточечная | Преимущественно на внутренней поверхности плеч, бедер. Вокруг рта бледный треугольник, лицо красное |
| Корь | Преимущественно до 16 лет | Крупнопятнистая, сливающаяся | Преимущественно на лице, распространяясь вниз по телу. Интенсивность сыпи снижается в направлении «голова-ноги» |
| Вирусные болезни: мононуклеоз, ЕСНО и Коксаки | В зависимости от возбудителя – от 0 до 18 лет | Очень вариабельная, чаще всего мелкопятнистая | Преимущественно туловище |
| Краснуха | Как правило, от 5 до 15 лет | Мелкопятнистая, редкая, не сливающаяся | Лицо, туловище |
| Экзантема внезапная | Чаще всего до 3 лет | Мелко,- и среднепятнистая | Преимущественно на туловище |
| Инфекционная эритема | Преимущественно от 5 до 12 лет | Среднепятнистая, сливающаяся | Лицо |
| Аллергическая эритема | От 0 до 18 лет | Полиморфная крапивница | Преимущественно на лице и на конечностях |
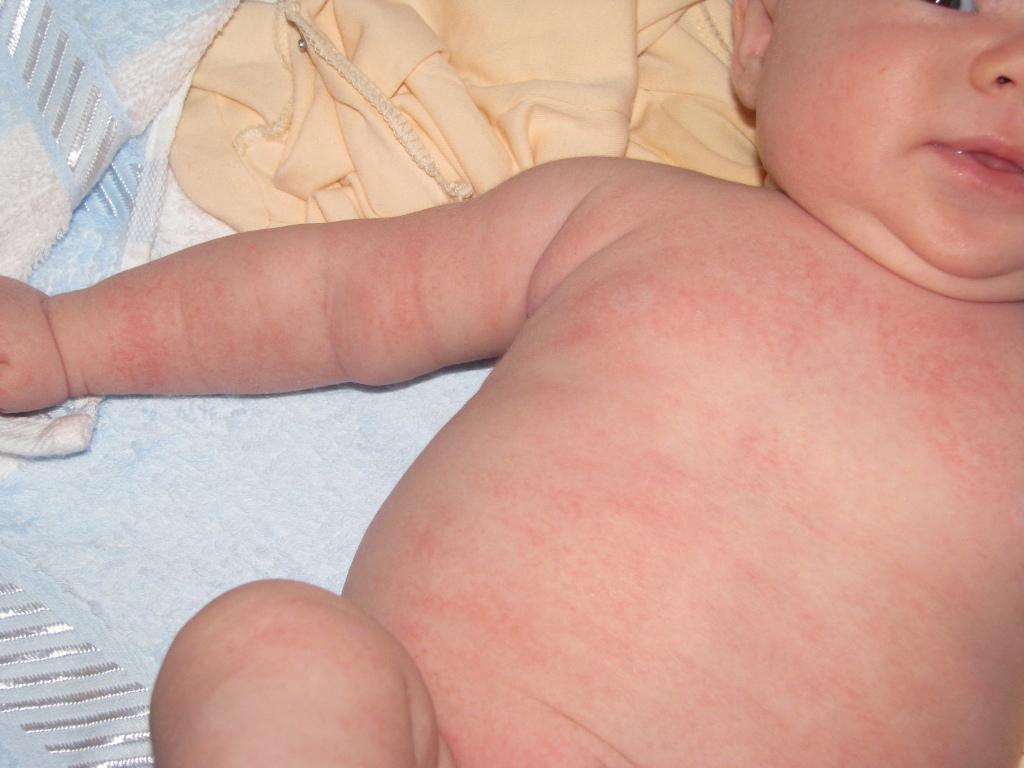
Сыпь на груди у ребенка может иметь инфекционную природу
Важно! Беспричинной сыпи у детей не бывает, любой прыщик или изменение пигментации имеет под собой основания, порой патологические.
Сыпь без температуры и зуда
Не всегда при появлении сыпи нужно беспокоиться, однако установить ее причину нужно, сделать это под силу лишь квалифицированному специалисту. Происхождение проблемы может быть разной:
- Эритема токсическая. Напоминает маленькие узелки или пузырьки с жидкостью. Не требует лечения, проходит через несколько недель.
- Эритема простая. Выражается в виде легкого покраснения кожи. Такие высыпания являются приспособлением организма к новым условиям существования.
- Младенческое акне – возникает вследствие дисбаланса гормонов в организме малыша.
- Мелкая потница – неопасна для здоровья, возникает из-за высокого уровня влажности в среде обитания малыша.
Виды сыпи по внешним проявлениям
Квалифицированно разобраться с признаками заболеваний смогут только специалисты. При обнаружении высыпаний на теле у ребенка родители должны обратить внимание на ниже представленные симптомы.
Сыпь в виде пятен
При воспалении кожи часто наблюдается сыпь в виде пятен. Большую роль играют размеры пятен и их цвет. Высыпания, похожие на пятна, проявляются при лишае, аллергии, дерматите и экземе.
Красные точки на руках и ногах
Появление таких новообразований чаще всего связано с аллергией. На коже они могут оставаться длительное время, если ребенок испытывает постоянный стресс, эмоциональные переживания и усталость.
Красная сыпь на теле у ребенка
У детей до года мелкая красная сыпь подмышками, на плечах, на ягодицах и в промежности может говорить о наличии потницы и опрелостей. Если красные кожные высыпания захватывают большую площадь тела, стоит подумать о токсической эритеме.
Бесцветная сыпь на теле у ребенка
Данный вид сыпи часто возникает на фоне авитаминоза, гормонального дисбаланса, грибковой инфекции, аллергии и дисфункции системы пищеварения.
Белая сыпь на теле у ребенка
Причиной белой сыпи также могут стать аллергические реакции. Высыпания такого рода на лице указывают на банальную закупорку сальных желез.

Если у ребенка сыпь на теле, что это такое, можно спросить у педиатра
Когда нужно вызывать врача
При высыпаниях на теле ребенка врача нужно вызывать в следующих случаях:
- сыпь похожа на звездчатые кровоизлияния;
- лихорадочное состояние;
- потеря сознания;
- отек языка и лица;
- рвота;
- сыпь появляется по всему телу и вызывает нестерпимый зуд;
- проблем с дыханием.
Что запрещено делать
При обнаружении высыпаний на теле медики запрещают делать следующие вещи:
- выдавливать гнойнички;
- чесать высыпания;
- заниматься самолечением;
- вскрывать пузырьки;
- наносить на кожу препараты яркой окраски, так как это затруднит диагностику заболевания.
Кожа в детском возрасте еще не адаптирована к проявлениям внешней среды, поэтому ей требуются особое внимание и забота. Прежде всего, необходимо соблюдать правила гигиены. Родителям следует позаботиться о том, чтобы были сделаны все необходимые прививки от опасных заболеваний.
Видео
Источник
 Новорожденные дети выглядят далеко не так, как розовые улыбающиеся младенцы на картинках. Красные, сморщенные, они пищат, кряхтят, с ними постоянно что-то происходит — гиперемия, сыпь, начинает шелушиться кожа.
Новорожденные дети выглядят далеко не так, как розовые улыбающиеся младенцы на картинках. Красные, сморщенные, они пищат, кряхтят, с ними постоянно что-то происходит — гиперемия, сыпь, начинает шелушиться кожа.
В основном, все эти явления функциональные, так малыш адаптируется к жизни: эндокринная система выводит уже ненужные гормоны, формируется местный иммунитет, поэтому иногда беспокойство излишне, но знать разновидности высыпаний и их происхождение необходимо, чтобы не пропустить действительно опасный сигнал.
Классификация детской сыпи
Различают несколько видов сыпи у детей:
- Пятно — нерельефные образования на коже, отличающиеся цветом — покрасневшие или, наоборот, белые.
- Папула — узелковое высыпание без полостей, может достигать размера 3 см.
- Бляшка — утолщение, выступающее над кожей.
- Везикулы и пузыри — полостные образование, содержащие прозрачную жидкость.
- Пустула — полость с гнойным содержимым.
- Геморрагическая сыпь проявляется в виде пятен или точек красного цвета разной величины, если кожу в месте пятна растянуть или надавить на нее, пятно не исчезнет и не изменит цвет.
Факторы, вызывающие красную сыпь на теле
Все высыпания на теле у ребенка можно разделить на основные группы:
- Болезни, имеющие инфекционную природу.
 Скарлатина, корь, ветрянка и другие. Болезнь обычно сопровождается жаром, сыпь предваряет температуру или появляется после окончания острого периода. Заболевание может сопровождаться кашлем, насморком, плохим самочувствием малыша.
Скарлатина, корь, ветрянка и другие. Болезнь обычно сопровождается жаром, сыпь предваряет температуру или появляется после окончания острого периода. Заболевание может сопровождаться кашлем, насморком, плохим самочувствием малыша.
- Сыпь, как реакция организма на аллерген.
При различных аллергических реакциях сыпь локализуется по-разному: на руках и ногах, на спине или животе. Как правило, зудящая, сыпь проявляется в виде пятен, небольших пузырей, при крапивнице они могут увеличиваться и сливаться в одно пятно. Сыпь не влияет на самочувствие ребенка, однако может наблюдаться капризность малыша из-за зуда.
- Болезни крови и сосудов.
При заболеваниях крови или сосудов на теле образуется геморрагическая сыпь в виде звездчатых пятен, нерельефных точек или синяков разной локации и цвета. Чаще всего проявляется на ногах.
- Неправильная или недостаточная гигиена, про которой может образовываться сыпь.
Если гигиена недостаточная или неправильная, сыпь локализуется в локтевых сгибах, под коленками, в паху — где присутствуют естественные складочки ребенка.
Предотвратить такого рода высыпания легко — купание, частая смена пеленок, воздушные ванны.
- Паразитарные заболевания.
Некоторые паразиты тоже способны вызвать сыпь на коже у детей. Гельминтозы, лямблиозы сопровождаются сыпью и покраснением кожи. Сыпь может возникать в любом месте тела. Характерные пятна между пальцами, на запястьях, сопровождающиеся сильным зудом, говорят о присутствие в организме ребенка чесоточного клеща.
Основные причины появления мелкой сыпи у новорожденных
- Токсическая эритема.
Достаточно частое явление у новорожденных, проявляется пустулами 1-2 мм, с бело-желтым содержимым и красной окантовкой. Сыпь может покрывать все тело младенца, не затрагивая только ступней и ладоней, или локализоваться на сгибах рук и ног, на ягодицах. На общем состоянии малыша сыпь никак не отражается, через какое-то время она проходит сама, однако, при очень обильной сыпи может отмечаться повышение температуры и увеличение лимфоузлов. Заболевание не требует специфического лечения, кроме симптоматического.
- Акне новорожденных.
 Причиной возникновения акне новорожденных считается активизация сальных желез малыша. Проявляется в виде пустул, в основном, на лице, реже на голове и шее.
Причиной возникновения акне новорожденных считается активизация сальных желез малыша. Проявляется в виде пустул, в основном, на лице, реже на голове и шее.
Так же, как и эритема, относится к физиологическим состояниям и не требует специального лечения. Сыпь проходит сама, не оставляя рубцов.
- Потница.
Потница возникает, как ответ кожи ребенка на несоблюдение температурного режима. Если малыш слишком тепло одет, пот не успевает полностью испаряться, появляется раздражение. Обычно локализуется в местах сгиба рук и ног, на спинке, на затылке в виде белых или полупрозрачных пузырей размером не больше 1 мм. Потница быстро проходит при устранении причины перегревания и грамотной гигиене: не нужно кутать ребенка, одежда должна быть сшита из натуральных тканей, чтобы не препятствовать потоотделению, после купания не спешите сразу одеть малыша — детям очень полезны воздушные ванны.
- Пеленочный дерматит.
Само название говорит об источнике заболевания — несвоевременная смена пеленок; еще опаснее, когда пеленка пропитана смесью мочи и фекалий ребенка, в этой среде образуются особо едкие вещества, которые раздражают кожу младенца. В области паха и на ягодицах образуются потертости и покраснения.
При отсутствии правильной гигиены может развиться тяжелая форма дерматита — пузыри, мокнущие эрозии.
Правильный уход и гигиена не только устранят симптомы заболевания, но и предупредят его повторное возникновение.
Одноразовые подгузники — хорошее средство профилактики пеленочного дерматита, потому, что, впитывая и абсорбируя мочу, не дают ей соединяться с каловыми массами. Подгузники нужно подбирать строго в соответствии с весом ребенка и менять каждые 3-5 часов.
Заболевания, вызванные инфекцией, и сопровождающиеся красными пятнами на руках, ногах, спине и животе
- Корь.
- Между попаданием вируса и первыми проявлениями болезни может пройти до 4 недель.
- Возможность заражения повышается в последние пять дней скрытого периода.
- Начало заболевания характеризуется высокой температурой, появлением кашля и насморка, может возникнуть жидкий стул, снижение массы тела у грудничков в течении примерно четырех дней.
- На внутренней поверхности щек появляются мелкие белые пятна, похожие на манную кашу, именно по ним диагностируют корь. На пике этих проявлений сыпь, начинаясь с головы, переходит на верхнюю часть тела, руки и ноги. Примерно на 4 день ребенок весь покрыт сыпью. На фоне увеличения высыпаний признаки простуды проходят, ребенок становится подвижным.
- Коревая сыпь оставляет пятна, которые сначала шелушатся, затем проходят окончательно.
- Специального лечения кори нет, только симптоматическое, для облегчения состояния ребенка — жаропонижающие препараты, средства от кашля и насморка, обильное питьё.
- После того, как малыш переболеет корью, он приобретает пожизненный иммунитет.
- Корь — заболевание очень заразное, самая эффективная профилактика — вакцинация.
- Краснуха
-
 Инкубационный период заболевания составляет 2-3- недели.
Инкубационный период заболевания составляет 2-3- недели. - В конце этого периода начинает повышаться температура, возникает слабость, ребенок может капризничать, затем увеличиваются лимфоузлы, особенно в затылочной области, они могут вызывать небольшие болевые ощущения, особенно при повороте головы.
- В последнюю неделю малыш становится заразным.
- По окончании инкубационного периода проступает мелкая краснушная сыпь. Она возникает на голове в волосах, на шее и лице, в течении 2-4 часов стремительно покрывает все тело, при этом ладошки и ступни чистые — это основной отличительный критерий краснушной сыпи. Сыпь очень мелкая, может сливаться, не зудит.
- Примерно через 4 дня она начинает сходить и через неделю проходит совсем, не оставляя никаких следов. Во время высыпаний состояние малыша улучшается.
- Лечение краснухи не требует специальных средств: обильное питье, постельный режим и симптоматическая терапия — жаропонижающие и антигистаминные средства, при насморке капли в нос.
- После краснухи, так же как и после кори, остается пожизненный иммунитет.
- Прививку от краснухи делают дважды — в год и ревакцинация в 6 лет.
- Скарлатина.
- Резкое повышение температуры до 39°, увеличение лимфоузлов, малыш становится вялым.
- Стремительно развивается ангина, ребенку трудно сглатывать, язык покрывается белесым налетом, ярко-красная воспаленная гортань, примерно на четвертый день язык очищается, приобретая также красный цвет.
- На 1-2 день болезни появляется сыпь — точечные высыпания на покрасневшей коже, особенно много сыпи в паху, подмышках и в локтевых сгибах. Яркий признак скарлатины — бледный носогубный треугольник в окружении ярко-красной кожи щек.
- Сыпь сходит на третий, четвертый день, однако, ангину придется лечить еще несколько дней.
- Скарлатину лечат препаратами группы пенициллина, также назначают антигистаминные средства, обильное питье, постельный режим.
- Скарлатина формирует иммунитет у переболевшего, от нее нет прививок, так как вызывается не вирусами, а стрептококком группы А.
- Инфекционный мононуклеоз.
- Мононуклеозом можно заразиться при контакте с болеющим.
- Скрытый период заболевания длится от 5 до 15 дней, само заболевание 7-10 дней.
- Отмечается повышение температуры, ломота в мышцах, ребенок может сильно потеть, увеличиваются все лимфоузлы, носовое дыхание затруднено, однако выделений нет, миндалины увеличены, покрыты белым или желтым налетом, печень и селезенка также увеличены, моча темная.
- На руках, спине, животе появляется мелкая розовая сыпь, которая не зудит и исчезает через несколько дней. От ОРВИ мононуклеоз можно отличить, проведя анализ крови — содержание мононуклеаровв крови будет увеличено.
- Мононуклеоз — вирусное заболевание, лечение его неспецифическое — назначаются жаропонижающие и антигистаминные средства, для восстановления печени — желчегонные и гепатопротекторныепрепараты, для укрепления иммунитета — иммуномодуляторы. В течение года после заболевания состояние ребенка постоянно контролируется.
- Вакцинация инфекционного мононуклеоза не проводится.
- Инфекционная эритема
-
 Второе название — «синдром нашлепанных щек» из-за яркой красной сыпи на щеках.
Второе название — «синдром нашлепанных щек» из-за яркой красной сыпи на щеках. - Заболевание проявляется в зимне-весенний период, чаще у детей в возрасте 4 −10 лет.
- Инкубационный период длится от 4 до 15 дней.
- На третьи сутки сыпь переходит на тело, отличительный признак — сыпь имеет форму кружева или гирлянды, наиболее выражена на открытых участках кожи. Отмечается также жар, возможна суставная боль, появляется насморк, боль в горле, иногда нарушения ЖКТ.
- Заражение происходит по воздуху, больной перестаёт считаться заразным после начала высыпаний.
- Лечение эритемы симптоматическое, проводятся мероприятия для улучшения самочувствия ребенка.
- Сыпь может держаться до 39 дней, после исчезновения не оставляет следов на коже, ребенок может посещать детские учреждения.
- Заболевание вызывается парвовирусом В19, меры по предотвращению заболевания не разработаны.
- Внезапная экзантема
- Характеризуется высокой лихорадкой и сыпью на коже, чаще всего болеют дети от 9 месяцев до 1 года, реже заболевают младенцы до 5 месяцев.
- Скрытым периодом принято считать от 5 до 15 дней с момента заражения.
- Заболевание начинается внезапно, с высокой температуры, катаральные явления отсутствуют, если и бывают, то редко, ребенок ослаблен, у него отсутствует аппетит, бывает тошнота. Иногда на фоне высокой температуры возникают судороги, но они проходят самостоятельно.
- Жар спадает на 3 сутки, одновременно у ребенка появляется сыпь, которая быстро распространяется со спинки и живота на остальное тело (грудь, лицо, ноги и руки).
- Сыпь розовая точечная или в виде мелких пятен, не сливается и не зудит, не заразна.
В период высыпания самочувствие ребенка улучшается, на 2-4- сутки сыпь полностью проходит. - Экзантему еще называют трехдневной лихорадкой за быстрый период развития, в основном она возникает в период прорезывания зубов, и высокую температуру связывают именно с этим, не успевая диагностировать основное заболевание.
- Лечение заболевания также симптоматическое — прием жаропонижающих и антигистаминных препаратов.
- Внезапная экзантема вызывает стойкий иммунитет, вакцинация не проводится.
- Ветряная оспа или ветрянка.
-
 Ветрянку дети в 2-10 лет переносят достаточно легко, наиболее опасна она у детей до года.
Ветрянку дети в 2-10 лет переносят достаточно легко, наиболее опасна она у детей до года. - Инкубационный период длится 10-21 день, как и прочие, начало болезни сопровождается повышенной температурой, ребенок вялый, неактивный.
- Примерно через одни сутки проявляются высыпания — сначала пятна небольшого размера, которые зудят, они уплотняются, заполняются жидкостью, образуя пузыри. Нельзя разрешать ребенку их расчесывать, так как содержимое пузырей очень заразно и ребенок может занести дополнительную инфекцию. Высыпания продолжаются на протяжении двух дней, каждый раз сопровождаясь повышением температуры.
- Примерно на 10 день все пузыри подсыхают и покрываются корочкой, в это время ребенок перестает быть заразным, подсохшие пузыри сходят, оставляя незначительные следы.
- Лечение ветрянки также симптоматическое, для облегчения состояния малышу можно давать жаропонижающие препараты и антигистаминные средства, уменьшающие зуд. Раньше педиатры рекомендовали прижигать пузыри зеленкой и не разрешали купать детей, в настоящее время таких требований нет — купать ребенка можно под душем, прижигать сыпь или нет — решают родители, главное, чтобы дети ее не расчесывали.
- Ветряная оспа оставляет пожизненный иммунитет. Прививка от нее входит в список рекомендованных, поэтому многие родители не считают нужным делать эту вакцину, однако, для взрослых, не перенесших эту инфекцию в детстве и ослабленных детей ветряная оспа может быть очень серьёзным испытанием — это причина, при которой привить ребенка необходимо.
- Менингококковый сепсис.
- Сепсис начинается стремительно — сильный жар до 40°, отмечается беспокойство, рвота, жидкий стул, могут возникать судороги. Болезненны затылочные мышцы, ребенок запрокидывает голову назад, поджимает ноги.
- Через некоторое время после этих симптомов на коже возникает характерная сыпь — звездчатая, она не бледнеет при надавливании — отличительный признак геморрагической сыпи.
- Могут возникать кровоизлияния в надпочечники, проявляющиеся на коже синеватыми, похожими на трупные, пятнами. Если не предпринять срочных мер, ребенок может погибнуть в первые сутки.
- Лечение сепсиса квалифицируется как неотложное, проводится:
- терапия антибиотиками (пенициллин);
- противосудорожная терапия;
- введение солевых растворов;
- сердечно-сосудистые средства;
- лечение, снимающее остальные синдромы.
- Лечение проводится только стационарное.
Если в семье заболевшего есть маленькие дети или работники детских учреждений — в обязательном порядке проводится вакцинация. Вакцинация является одним из самых действенных методов профилактики менингококкового сепсиса.
- Импетиго.
-
 Импетиго вызывает гемолитический стрептококк или золотистый стафилококк, инфекция попадает в организм через повреждения кожи или при контакте с заболевшим.
Импетиго вызывает гемолитический стрептококк или золотистый стафилококк, инфекция попадает в организм через повреждения кожи или при контакте с заболевшим. - Образуются везикулы с серозно-гнойным содержимым. Чаще всего высыпания локализуются в области лица, кистей рук и ног, голенях, в волосах, размер везикул 0,1-1,5 см, они могут увеличиваться или сливаться, могут вызывать боль, зуд, жжение, однако, если не расчесывать и не травмировать высыпания, через 3-4 суток они подсушиваются и отпадают, с образованием пятна розового цвета, остается небольшая пигментация, со временем проходящая.
- Болезнь чрезвычайно заразна, поэтому больного изолируют.
- Лечение проводят наружными средствами — антисептиками, при тяжелой форме назначают прием антибиотиков, для снятия зуда и жжения — антигистаминные препараты.
- Профилактика импетигозаключается в тщательном соблюдении личной гигиены.
Виды высыпаний, не носящие инфекционный характер
- Атопический дерматит.
Генетическое заболевание, является наиболее распространенным поражением кожи, имеет характер хронического заболевания, сопровождается периодами обострения и ремиссии, обычно начинается в связи с переходом на смеси или после введения прикормов в первые полгода жизни ребенка.
Сыпь локализуется на щечках, лобной зоне, постепенно может появиться под коленями, на плечах, бывает поражена кожа ягодиц — это младенческая фаза, после 18 месячного возраста заболевание переходит в детскую фазу и характеризуется красными пятнами, которые могут образовывать сплошные очаги, в основном в локтевых и подколенных сгибах, по бокам щек, на кистях рук.
Пятна сильно зудят, ребёнок расчесывает их, поэтому они могут быть покрыты корками. К подростковому возрасту, при соблюдении диеты и правильной терапии, дерматит переходит во взрослую форму примерно у 30% детей, у остальных проходит окончательно.
Диета — основной элемент лечения, а также противозудная и противоотечная терапия антигистаминными препаратами.
- Сыпь при аллергиях.
 Проявления аллергии многообразны: слезливость, чихание, сыпи. Крапивница, контактный дерматит — разновидности аллергических реакций, при которых характерны высыпания на теле.
Проявления аллергии многообразны: слезливость, чихание, сыпи. Крапивница, контактный дерматит — разновидности аллергических реакций, при которых характерны высыпания на теле.
При непосредственном контакте с аллергеном — это могут быть мази, кремы, какие-то шерстяные изделия — может возникнуть аллергический контактный дерматит.
Высыпания выглядят как пузырьки, заполненные жидкостью, кожа вокруг отекшая и покрасневшая.
Крапивница — реакция на употребление внутрь продукта, содержащего аллерген, сыпь проявляется в виде рельефных, сильно зудящих пятен, которые могут сливаться в одно, увеличивая поверхность раздражения.
Как лечить аллергии?
- Прежде всего выявить и устранить провоцирующий фактор;
- антигистаминные препараты снимут отёк и зуд;
- чтобы вывести из организма остатки аллергена, принимают препараты, выводящие токсины — активированный уголь;
- пятна можно смазывать антигистаминными мазями.
Укусы насекомых