Сыпь и садится голос

 Наш эксперт – хирург-ларинголог, ведущий специалист, руководитель научно-клинического отдела заболеваний гортани ФГБУ НКЦО ФМБА России, кандидат медицинских наук Ибрагим Нажмудинов.
Наш эксперт – хирург-ларинголог, ведущий специалист, руководитель научно-клинического отдела заболеваний гортани ФГБУ НКЦО ФМБА России, кандидат медицинских наук Ибрагим Нажмудинов.
Откуда хрип?
Охриплость может появиться не только при простуде или перенапряжении голоса, но и на фоне аллергии, травмы связок, интоксикации организма, параличей и пареза нерва гортани. У детей осиплость может возникнуть вследствие врождённой кисты гортани, попадания инородного тела или при гормональной перестройке организма в подростковом возрасте.
У охриплости могут быть и более серьёзные причины. Современная клиническая статистика показывает, что онкология гортани занимает 20–25% от общей картины онкологических заболеваний в мире. Это не только доброкачественные опухоли, такие как полипы, фибромы, узелки, кисты, папилломы, но и злокачественные, такие как рак гортани.
Поэтому, если осиплость появляется на фоне полного здоровья или длительно не проходит после острого ларингита, необходимо обратиться к специалисту.

Идём к врачу
Часто опасные заболевания гортани принимают за простуду, бронхит или астму, ведь симптомы этих болезней бывают похожи. Поэтому при стойкой длительной осиплости пациенты часто думают, что они недостаточно выздоровели после простуды, и пытаются усиленно лечиться. Но если осиплость сохраняется более двух недель, это повод насторожиться.
Чтобы развеять опасения, визита к терапевту, увы, недостаточно. Только осмотр у лор-специалиста, на котором используется специальное диагностическое оборудование, начиная от гортанного зеркала, которое есть в любой поликлинике, и заканчивая такими методами, как ларингоскопия жёстким эндоскопом, фиброларингоскопия, стробоскопия, позволит выявить причину заболевания.
Не стоит затягивать с визитом к врачу. Дело в том, что многие онкологические заболевания гортани на начальной стадии протекают без ярко выраженных симптомов и болевых ощущений. Человек не обращает внимания, что в голосе появилась небольшая хрипотца, и считает, что это результат усталости или чрезмерного курения. Но без серьёзных причин такой картины быть не может.
К сожалению, к врачам часто попадают пациенты с 3–4-й степенью рака, которые длительное время игнорировали свою охриплость и обратились за помощью, лишь когда заметили ощущение некоего кома в горле, а это уже признак запущенного заболевания, которое потребует сложного хирургического лечения.
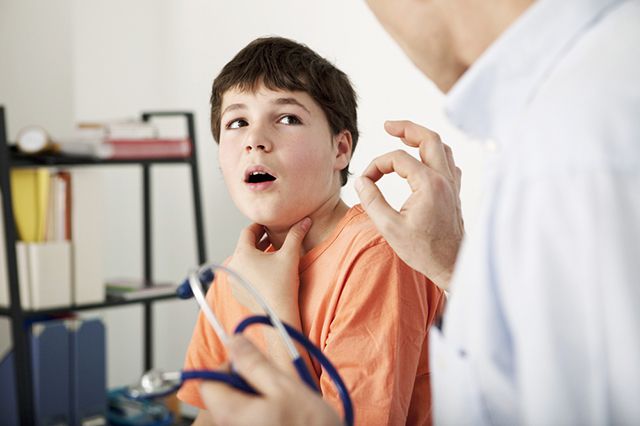
Берегите связки!
В группу риска по заболеваниям гортани в первую очередь входят люди голосовых профессий – преподаватели, актёры, сотрудники call-центров, воспитатели, юристы, а также сотрудники, занятые на вредном производстве, курильщики.
Чтобы не допустить развития опасных болезней, нужно соблюдать ряд несложных рекомендаций.
Своевременно лечите простуду. Недолеченный острый ларингит, который протекает на фоне простудных или инфекционно-воспалительных процессов, нередко переходит в хроническую форму и может привести к росту новообразования доброкачественного, а иногда и злокачественного характера.

Не допускайте длительного перенапряжения голосовых связок, время от времени нужно давать голосу возможность отдохнуть. Поэтому, если на работе вам приходится много говорить, постарайтесь не напрягать голос хотя бы дома.
Избегайте слишком горячей, острой или кислой пищи и питья. Такая еда приводит к раздражению, а иногда и ожогу слизистой гортани.
Аккуратно используйте бытовые аэрозоли. Распыляйте их как можно дальше от себя.
Не курите, не злоупотребляйте алкоголем.
По возможности старайтесь не находиться в задымлённых помещениях. При работе с вредными веществами пользуйтесь респираторами.
Внимательно относитесь к своему здоровью. Не пренебрегайте походом к врачу. Даже такой естественный процесс, как подростковая ломка голоса, которая тоже сопровождается длительной охриплостью, требует наблюдения у лора.
Источник
Крапивница или уртикария – это разновидность кожного дерматита, возникающего под влиянием психогенных или химико-физических факторов. Под последними подразумеваются токсические вещества, в том числе образующиеся в результате деятельности патогенных вирусов, например, при гепатите. Поэтому, если на теле появилась сыпь, похожая на ожог от крапивы, немедленно обратитесь к дерматологу.
ПРИЕМ ДЕРМАТОЛОГА — 1000 руб. КОНСУЛЬТАЦИЯ ВРАЧА ПО РЕЗУЛЬТАТАМ УЗИ, АНАЛИЗОВ — 500 руб.!
Что такое крапивница
Крапивница – это обширный термин, включающий в себя ряд заболеваний, имеющих разные причины и схожие клинические проявления в виде бледно-розовых волдырей, напоминающих крапивный ожог. Крапивница всегда сопровождается кожным зудом. Вызвать реакцию может стресс, что не столь опасно, или токсичные вещества.

В быту считается, что крапивница (сыпь, крапивная лихорадка) — это легкая аллергическая реакция, появляющаяся на коже, что является большим заблуждением.
Причины крапивницы: не будьте легкомысленны
Считается, что с крапивницей в детстве сталкивался каждый человек. Кого-то обсыпало после первой клубнички, кого-то после купания в холодной воде, ну а у кого-то все тело чесалось перед экзаменами. Сыпь не лечили — она быстро проходила, и о ней вспоминали лишь когда подрастала новая клубничка.
Крапивница у взрослых никогда не появляется на ровном месте. И если сыпь и зуд часто повторяются или вообще не проходят, дерматологи говорят о хронической крапивнице.
Хроническая стадия возникает по следующим причинам::
- Заболевания желудочно-кишечного тракта, вызванные Helicobacter pylori (гастродуоденит, гастрит В (эрозивный гастрит), хеликобактериоз). Чтобы избавиться от крапивницы, недостаточно справиться с возбудителем. Helicobacter pylori не вызывает заболевание, а поддерживает его при наличии источника аллергии.
- Вирусные гепатиты. При поражении печени в крови увеличивается количество билирубина. Из-за нарушения белкового обмена появляется сыпь, которая зудит и чешется, особенно в ночное время. Антигистаминные (противоаллергические) препараты при этом состоянии не помогают. Дополнительные симптомы гепатитов: при гепатите А повышается температура, при гепатите В сыпь сопровождается болями в суставах и рвотой.
- Герпес (3-й тип сопровождается сыпью по всему телу, 6-й тип выражается в красных пятнах как при краснухе, 7 и 8 типы дополняются синдромом хронической усталости).
- ОРВИ (инфекционные заболевания вызывают сыпь по всему телу).
- Инфекционные поражения слизистой носа и глотки (синуситы, тонзиллиты, отиты).
- Урогенитальные инфекции (цистит, вагинит).
- Аутоиммунный тиреоидит — воспаление тканей щитовидной железы, вызывающее гормональные нарушения.
- Системный коллагеноз — атрофия соединительной ткани, вызывающая сбои в работе внутренних органов.
- Аутоиммунные заболевания (системная волчанка, васкулит, ревматоидный артрит, псориаз).
- Онкологические опухоли.
Как проявляет себя уртикария: симптомы начинаются с малого
Иногда сыпь выступает на следующий день после провоцирующего фактора, иногда проходит неделя, прежде чем возникает аллергическая реакция. Самым неприятным является сильный зуд, вызванный красными пятнами на коже. В легкой фазе, если нет постоянного фактора, крапивница проходит.

При обострении кожа становится сухой, покрывается коркой, которая от постоянных расчёсов начинает кровоточить. По её поверхности видны капельки сукровицы. Зуд усиливается в ночное время. У больного поднимается температура, он не может нормально спать, ему жарко и некомфортно. Постоянный зуд выматывает, от него нет спасения. Острый период длится несколько недель.
Уртикария (крапивница) в запущеной стадии проявляется следующими симптомами:
- Человек просыпается утром и видит отёчность на лице и теле.
- В течение дня кожа покрывается бугорками, волдырями, которые к вечеру краснеют.
- За ночь волдыри настолько распухают, что полностью сливаются, образуя корку.
- Тело сильно чешется, больной не может нормально спать, часто просыпается и чешет места высыпания.
Главный признак крапивницы — кожная сыпь . Она локализуется на ногах ниже колена, руках от запястья до локтя, шее, грудной клетке. Зуд бывает таким нестерпимым, что больной чешет кожу до крови, и в некоторых местах появляются язвочки.
В тяжёлых случаях у человека распухают губы как после инъекции силиконом. Появляются симптомы ангины: отекает шея, больно глотать, садится голос. Если отекают слизистые оболочки органов пищеварения, возникает понос, вздутие живота, рвота.
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
- Аллергическая крапивница. Вызывается приёмом внутрь антибиотиков и противовоспалительных средств. В числе таких препаратов часто назначаемые тетрациклин, амоксициллин, флемоксин, аспирин, ибупрофен, найз. Ускорить и усилить течение заболевания может приём алкоголя. Антибиотики накапливаются в организме, поэтому проблема проявляет себя не сразу. Курс может быть пройден, а крапивница выступит через пару недель.
- Пищевая уртикария. Чаще бывает у детей после употребления в пищу некоторых продуктов — фруктов (цитрусовых и клубники), кисломолочных, рыбных продуктов, орехов и сладостей. Этот вид крапивницы не опасен, проходит быстро, и возникает из-за выработки организмом антител на новый продукт.
- Контактная крапивница. Побочный эффект при профессиональной деятельности (реакция на латекс у хирургов, аллергия на химикаты у уборщиц).
- Реакция на укус осы, слепня, шершня. Самое опасное проявление аллергии — отёк Квинке, когда укушенный умирает спустя час после укуса.
- Реакция на наличие в организме вируса. Иногда высыпание провоцирует интоксикация при грибковых инфекциях (стафилококке, кандидозе (молочнице), тонзиллите, фарингите). Если вылечить болезнь, исчезнет покраснение на коже.
- Крапивница на нервной почве.
В состоянии стресса происходит расхождение функционирования парасимпатической и симпатической нервной системы, возникает сбой сигнальной системы, и наш организм неправильно интерпретирует импульсы, посылаемые головным мозгом. Выделяется гормон стресса адреналин, расширяются сосуды, их стенки растягиваются и становятся проницаемыми. Клетки эндотелия, выстилающие сосудистые и капиллярные стенки, набухают, образуя на поверхности красные бугры. Это состояние — тоже крапивница.
Классификация крапивницы по интенсивности
По интенсивности протекания крапивница бывает:
- Острая. Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает.
- Хроническая. Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.

Нетипичная крапивница
К нетипичным формам крапивницы относят следующие виды:
- Холинергетическая. Возникает вследствие ослабления иммунитета и увеличения количества ацетилхолина нейромедиатора, участвующего в передаче нервных импульсов.
- Адренергическая. Она вызывается резким выбросом в кровь гормона адреналина. Причина этому — сильный стресс или психическое возбуждение. Сыпь в виде бледно-розовых волдырей часто отмечается у людей, которым приходится делать не то, что им нравится.
- Контактная. Возникает вследствие прямого контакта с аллергеном (домашние животные, металлические украшения). Исчезает сразу после того, как обрывается контакт с источником аллергической реакции.
- Аквагенная. Её можно наблюдать при контакте пациента с водой. Вода при этом не аллерген, а активатор аллергии на определенное вещество. Часто возникает во время заграничных поездок, когда местный климат способствует выработке гистаминов (медиаторов), а вода ускоряет его выработку.
- Отёк Квинке. Самое острое проявление крапивницы — отёк Квинке — ангионевротический отёк с глубоким поражением кожи.
При отеке Квинке поражается не только поверхность кожи, а и слизистые оболочки внутренних органов, в частности, лёгких, пищевода, желудка. Вырабатываемые организмом антитела воздействуют на нервные окончания и сосуды, усиливая их проницаемость и расширяя просвет. Плазма проникает через сосудистые стенки наружу, парализованные нервные клетки уменьшают тонус сосудов, провоцируя скопление мембранной жидкости в клетках тканей. Сильнейший отёк может возникнуть и в головном мозге, и в лёгких, приводя к практически моментальной смерти.
Какие анализы сдают при крапивнице
Крапивница — это аллергическая реакция, поэтому анализы направлены на выявление аллергена. Какие именно анализы сдавать решает дерматолог. Пациенту могут быть назначены следующие анализы:
- Анализ крови. Повышенное количество лейкоцитов указывает на инфекцию, вызвавшую сыпь на теле. Эозинофилы говорят о наличии чужеродного протеина, выделяемого вирусом. Уровень СОЭ показывает состояние иммунной системы.
- Анализ мочи. Шлаки в почках возникают при мочеполовых инфекциях, и из-за этого на коже появляется аллергическая реакция.
- Биохимия крови. Реактивный белок указывает на воспаление, антитела AST и ALT говорят о токсическом воздействии лекарств на организм. Билирубин показывает состояние печени, креатин — работу почек, мочевина — состояние выделительной системы, глюкоза — работу поджелудочной железы. Любой показатель, выходящий за пределы нормы, помогает понять природу крапивницы.
- Анализ кала. Паразиты выделяют токсические вещества и нарушают пищеварение, что приводит к кожной сыпи.
- Мазки на половые инфекции. Иногда причина крапивницы — патогенная микрофлора, поэтому пациент сдаёт мазки из влагалища, уретры, кишечника.
- Аллергопробы (кровь на аллергию) берутся, если есть подозрения на пищевую аллергию.
- Анализ на антинуклеарный фактор. Аутоиммунные заболевания приводят к тому, что организм уничтожает собственные клетки, приводя к аллергии.
- Биопсия кожи берётся при подозрениях на онкологию.
Как лечить крапивницу
Крапивница в острой форме длится около месяца, а в хронической форме продолжается всю жизнь, сменяясь периодически рецидивами. Лечение крапивницы сводится к устранению источника реакции и восстановлению защитного барьера кожи. Только комплексное воздействие на заболевание поможет быстрее восстановиться.
Параллельно с лечением основного заболевания дерматолог подбирает и назначает антигистаминные препараты (гистамин — это медиатор нервных волокон). Они успокаивают нервные окончания, вызывающие зуд.
К таким препаратам относятся:
- Цетрин. Относится к препаратам второго поколения. Активный компонент цетиризин действует на рецепторы избирательно, поэтому не угнетает нервную систему и не вызывает сонливости. Но не обладает таким сильным антигистаминным действием, как препараты первого поколения. Снимает зуд и отёчность.
- Тавегил. Препарат первого поколения. Активный компонент клемастин наносит мощный удар по аллергии. Снимает зуд на 10-12 часов.
- Кларитин. Относится к третьему поколению. Одновременно не вызывает сонливости и в то же самое время обладает эффективным избирательным действием. Снимает раздражение кожи на 24 часа.
В дополнение к таблеткам пациентам назначают глюкокортикоидные мази. Они изготовлены на основе стероидных гормонов, обладающих противострессовым действием. Они плотно ложатся на кожу, медленно впитываются, успокаивая пересушенную кожу.
Люди, столкнувшиеся с крапивницей должны понимать, что любые препараты снимают проявления заболевания лишь на время. Если не найти источник болезни, и не лечить основное заболевание, крапивница останется в организме навсегда. Результатом этого станут мучительный зуд, расчесы на коже и постоянные отеки.
Если к болезни отнестись внимательно, как правило, течение болезни носит благоприятный характер. При правильном лечении жизни больного ничего не угрожает. привести к летальному исходу. Вылечить крапивнице быстро и без рецидивов можно в частной клинике Диана.
Лечение крапивницы народными средствами
Взрослые люди понимают, что вылечить такое серьезное заболевание методами народной медицины нельзя. Но вот облегчить состояние до приема дерматолога возможно.
Снять зуд на некоторое время помогают ванночки из растворённой в воде морской соли. Необходимо омыть места покраснения раствором, не растирая мочалкой или полотенцем. Желательно дать воде высохнуть на теле либо просто промокнуть полотенцем. Затем можно нанести нейтральное косметическое масло без запаха и цвета. Оно восстановит липидный (жировой) барьер и успокоит зуд. Обычно после ванночки кожа не чешется на протяжении 6-8 часов.
Где вылечить крапивницу в СПБ
Лечением крапивницы в Санкт-Петербурге занимается отделение дерматологии в клинике Диана. Стоимость приема дерматолога — 1000 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник

Осиплость – это изменение привычного для человека голоса, принимающего нехарактерные для него ранее хрипящие и приглушенные оттенки. Перемена может быть отмечена в процессе разговора, как самим больным, так и окружающими его привычными собеседниками.
На формирование звуковых колебаний, которые в совокупности формируют голос и речь, оказывают влияние:
- Голосовые складки;
- Стенки носоглотки, гортани;
- Мягкие ткани шеи;
- Объем и подвижность грудной клетки;
- Функциональное состояние органов желудочно-кишечного тракта.
Изменения в каждом их этих составляющих вызывают осиплость голоса, как у взрослого, так и у ребенка.
Наиболее частая причина осиплости – воспалительные изменения в слизистой гортани (ларингит).
Острый ларингит
Острый ларингит сопровождает острые респираторные вирусные, а также инфекционные заболевания (корь, коклюш, скарлатину, дифтеритию др.) детского возраста.
У таких больных голос становится сиплый. Появляется чувство першения и сухости в горле. Присоединяется грубый сухой надсадный кашель. В некоторых случаях следующим этапом становится полная потеря голоса (афония).

Отличительная черта острых вирусных и бактериальных воспалительных заболеваний этой локализации – сопровождение описанной симптоматики явлениями нарастающей интоксикации в виде повышения общей температуры тела, вялости, изменения сознания вплоть до его потери и приступами судорог. Кроме того, заподозрить у ребенка острое инфекционное заболевание, помогает и появление сыпи на коже конечностей, туловища или лица.
Осиплость у ребенка, особенно в возрасте до пяти лет при острых инфекционных заболеваниях, в виду особенности анатомического строения гортани должна вызывать настороженность и особое внимание родителей, так как указывает на высокий риск возникновения такого грозного осложнения как стеноз гортани.
 Стеноз (сужение) гортани при ларингите у ребенка может возникать на пике подъема температуры, но может возникать и на фоне выраженной физической активности, при психическом перевозбуждении (испуг, продолжительный плач и крик). Причиной стеноза гортани в таких случаях становится отек уже воспаленной слизистой оболочки ниже голосовых складок. Это приводит к затруднению дыхания, как на вдохе, так и на выдохе, голос становится ещё более хриплым, появляется «лающий» кашель. Крайняя степень стеноза гортани, при отсутствии медицинской помощи опасна полной остановкой дыхания.
Стеноз (сужение) гортани при ларингите у ребенка может возникать на пике подъема температуры, но может возникать и на фоне выраженной физической активности, при психическом перевозбуждении (испуг, продолжительный плач и крик). Причиной стеноза гортани в таких случаях становится отек уже воспаленной слизистой оболочки ниже голосовых складок. Это приводит к затруднению дыхания, как на вдохе, так и на выдохе, голос становится ещё более хриплым, появляется «лающий» кашель. Крайняя степень стеноза гортани, при отсутствии медицинской помощи опасна полной остановкой дыхания.
В зону высокого риска возникновения стеноза гортани при появлении осиплости в голосе попадают новорожденный и грудничок по причине «рыхлости», подскладочной клетчатки, являющейся для этого возраста физиологичной.
Лечение осиплости голоса при наличии острых вирусных и инфекционных заболеваний верхних дыхательных путей проводится в комплексе с лечением основного заболевания, назначением противовирусной и антибактериальной терапии.
Первым делом, назначают щадящий голосовой режим. Полезны солевые ингаляции, ингаляции отварами лекарственных трав. Наиболее часто используют ромашку и календулу по причине их гипоаллергенности.
При любом подозрении на возникновение стеноза гортани необходимо сразу вызвать скорую помощь.
В ожидании приезда врачей, можно повести ряд отвлекающих процедур. К ним относятся массаж стоп и голени в сочетании с теплой ножной ванной. Необходимо наложить сухое тепло на шею и развесить в комнате вблизи ребенка простыни, смоченные теплой или горячей водой.
Хронический ларингит

Хроническое воспаление слизистой гортани (периодические эпизоды острого воспаления после общего переохлаждения) чаще всего наблюдается у взрослых людей, имеющих профессиональные вредности в виде загазованности и запыленности производственных помещений.
Хронический ларингит также весьма характерен для злостных табакокурильщиков.
Кроме того, избыточная нагрузка на голосовой аппарат в таких профессиях как диспетчер, диктор, преподаватель, театральный артист и т.д., тоже приводят к хроническому ларингиту.
Для этого заболевания нарушение голосообразующей функции гортани в виде появления охриплости и осиплости голоса после нагрузок на голосовые связки – характерно. Возникают жалобы на сухость в горле. Больному начинает казаться, что в горле у него находится инородное тело, вследствие чего, постоянным покашливанием он пытается от него избавиться.
В итоге хронического воспаления, продолжающейся нагрузки и воздействия профессиональных вредностей – в гортани могут развиваться опухолеподобные изменения в слизистой в виде образования кист, полипов и «певческих узелков» на голосовых складках. Быстро вылечить осиплость голоса при этих изменениях невозможно. В этой ситуации требуется уже хирургическая коррекция и интенсивная лекарственная терапия с назначением гормональных препаратов (преднизолон).
Травмы, термические и химические ожоги слизистой гортани
 Травматическое повреждение гортани может возникать со стороны слизистой (инородные тела, интубационная трубка для наркоза и ИВЛ, ларингоскопы и бронхоскопы), а также при внешнем воздействии (удары в область шеи, удушение и т.д). Отдельное место занимает повреждение связок при проведении экстренной трахеостомии, когда для восстановления дыхания при внезапной его остановке при поперхивании крупными инородными телами производят разрез трахеи снаружи. Также к травматическим причинам возникновения охриплости относят и повреждение возвратного нерва при операциях на щитовидной железе.
Травматическое повреждение гортани может возникать со стороны слизистой (инородные тела, интубационная трубка для наркоза и ИВЛ, ларингоскопы и бронхоскопы), а также при внешнем воздействии (удары в область шеи, удушение и т.д). Отдельное место занимает повреждение связок при проведении экстренной трахеостомии, когда для восстановления дыхания при внезапной его остановке при поперхивании крупными инородными телами производят разрез трахеи снаружи. Также к травматическим причинам возникновения охриплости относят и повреждение возвратного нерва при операциях на щитовидной железе.
Химическое повреждение голосовых складок происходит как в быту (пары чистящих и стиральных порошков Белизна, Prill, Доместос, БОС и т.д.), так и при нарушении правил безопасности на химическом производстве (пары хлора, аммиака, лакокрасочные средства в больших концентрациях). Термические ожоги слизистой гортани возникают чаще всего на пожарах.
В этих случаях связь охриплости голоса с перечисленными факторами очевидна сразу.
В качестве первой помощи при воздействии химического фактора на слизистые гортани – необходимо промывание носа, глаз, полости рта, полоскание горла обильным количеством воды. В тех случаях, когда основным химическим фактором является хлор, в воду для промывания слизистых можно добавлять соду, доводя концентрацию до 2%. Если ожог слизистых осуществлен парами аммиака, то в промывные воды добавляется слабый раствор уксуса, лимонная кислота или сок свежевыжатого лимона.
Опухоли гортани
Жалобы на то, что у больного осип голос, нередко бывают первым проявлением дискомфорта при опухолях гортани. Наиболее часто опухоли гортани возникают из выстилающего её эпителия.
По своему строению, течению, «поведению» и возникающим осложнениям, опухоли могут иметь доброкачественный и злокачественный характер. Часто, при отсутствии своевременного лечения, доброкачественные озлокачествляются.
 Таким поведением отмечаются плоскоклеточные папилломы гортани, имеющие кроме длительного табакокурения еще и вирусный (ВПЧ – вирус папилломы человека) генез. Быстрому росту папиллом и переходу их в злокачественное заболевание гортани способствует назначение таким больным прогревания и других физиотерапевтических процедур при ошибочном принятии изменений в их голосе за явления острого фарингита. Осипший голос у них клинически сопровождается прогрессирующим нарушением дыхания в виде одышки и постоянной нехватки воздуха. Это объясняется постепенным сужением диаметра просвета гортани.
Таким поведением отмечаются плоскоклеточные папилломы гортани, имеющие кроме длительного табакокурения еще и вирусный (ВПЧ – вирус папилломы человека) генез. Быстрому росту папиллом и переходу их в злокачественное заболевание гортани способствует назначение таким больным прогревания и других физиотерапевтических процедур при ошибочном принятии изменений в их голосе за явления острого фарингита. Осипший голос у них клинически сопровождается прогрессирующим нарушением дыхания в виде одышки и постоянной нехватки воздуха. Это объясняется постепенным сужением диаметра просвета гортани.
Заподозрить наличие опухоли гортани клиницисту позволяет осиплость и изменения в голосе у больных зрелого возраста в сочетании с профессиональными вредностями и имеющимися вредными привычками.
Но важно помнить, что только осмотр ЛОР-врача может окончательно «поставить точку» в диагнозе, назначить необходимые дополнительные методы исследования и последующее правильное лечение, которое на ранних стадиях показывает весьма хорошую эффективность.
Мягкие ткани шеи
Отек и изменения плотности мягких тканей шеи также сопровождается осиплостью голоса. Причины, приводящие к изменениям в мягких тканях шеи и скорость их развития – различны.
Быстро развивающийся отек шеи (иногда за считанные минуты) со стремительно наступающей осиплостью наблюдают при острых аллергических реакциях, таких как отек Квинке. Они также предшествуют ещё и анафилактическому шоку. Именно внезапная осиплость голоса и потеря его в сочетании с данными об укусе осы или пчелы, применении какого-либо лекарственного препарата, позволяет в заподозрить эти опасные состояния и спасти жизнь больногор, немедленно начав лечение. Оно включает в себя инфузионную терапию с внутривенным ведением преднизолона, адреналина, подачу кислорода, оказание реанимационных мероприятий.
Постепенные же изменения консистенции мягких тканей шеи за счет нарастающего отека сопровождает часть заболеваний щитовидной железы, при которых происходит снижение выработки гормонов (гипотиреоз). Отек при этом наблюдается и в слизистых гортани, заметно изменяя голос больного, делая его осиплым.
Другой распространенный механизм возникновения осиплости голоса при процессах, происходящих в мягких тканях шеи – сдавливание стволиков проходящих в шее нервов, отвечающих за иннервацию голосовых складок и гортани в целом.
Сдавливание может осуществляться увеличенными шейными лимфатическими узлами (воспалительные заболевания, метастазирование злокачественных опухолей, болезни крови) а также сосудами (аневризма дуги грудного отдела аорты и её ветвями). Итогом этого становится постепенное разрушение наружной оболочки нерва, замедляется скорость движения импульса к голосовой связке и наступает её паралич, проявляющийся осиплостью в голосе.
Лечение осиплости в таких ситуациях проводят в тесном взаимодействии с эндокринологами, сосудистыми хирургами, невропатологами.
Нарушения иннервации голосовых складок центрального генеза
Наблюдаются при развитии ишемических и геморрагических инсультов в стволе головного мозга, при некоторых болезнях (Лайма, порфирия, опухоли ствола мозга, ботулизм), сопровождаемых бульбарным синдромом.

Голос у таких больных теряет свою яркость, становится невнятным и осиплым. Дополнительные клинические данные в виде нарушения глотания, поперхивания, изменения сознания, общая мозговая симптоматика (нарушение чувствительности, изменение походки, общая слабость, снижение зрения и т.д.) – заставляют заподозрить неврологическую патологию и вызвать специалиста. Связь изменения в голосе с недавним принятием консервированной и вяленой пищи (тушенка, грибы, рыба, мясо) – заставляют заподозрить ботулизм. В таких своевременная диагностика заболеваний, проявлением которых стала осиплость голоса также жизненно важна, так как прогрессирование основного процесса посредством нарушения сердечного ритма и остановки дыхания – может стать причиной смерти.
Заболевания органов и стенки грудной клетки
Уменьшение скорости выдыхаемого воздуха, влекущее за собой ослабление голоса и осиплость, возникает при снижении дыхательного объема легких и ограничении в подвижности грудной стенки.
Накопление жидкости в плевральных полостях, наблюдаемое при заболеваниях сердца и почек, при воспалительных и опухолевых заболеваниях плевры – приводят к уменьшению объема грудной клетки.
Травмы костной основы (позвоночник, ребра), ущемление межпозвоночных нервов, воспаление межпозвоночных мышц – значительно уменьшают их участие в дыхательных движениях, снижают силу вдоха и выдоха.
Заболевания желудочно-кишечного тракта
 Заброс желудочного содержимого в пищевод с неминуемым раздражением слизистых гортани и глотки с развитием осиплости наблюдается при гастроэзофагальном рефлюксе, причиной которого, в свою очередь, могут служить различные заболевания органов желудочно-кишечного тракта. Осиплость в таком случае сопровождается изжогой, чувством горечи во рту. Лечение проводится совместно с гастроэнтерологом.
Заброс желудочного содержимого в пищевод с неминуемым раздражением слизистых гортани и глотки с развитием осиплости наблюдается при гастроэзофагальном рефлюксе, причиной которого, в свою очередь, могут служить различные заболевания органов желудочно-кишечного тракта. Осиплость в таком случае сопровождается изжогой, чувством горечи во рту. Лечение проводится совместно с гастроэнтерологом.
Общее обезвоживание организма
Осиплость голоса при этом обусловлена сухостью слизистых гортани и сопровождается как общей симптоматикой (чувство жажды, вялость, изменение сознания) так и местной (морщинистость и снижение тургора кожи, сухость во рту).
Возрастные изменения
Бурный и неравномерный рост гортани (голосовые связки удлиняются раньше по отношению к увеличению диаметра гортани) у мальчиков при половом созревании в период 12-15 лет могут вызывать охриплость голоса, часто сменяемую визгливыми нотками.
Консультация специалиста требуется в том случае, если процесс мутации голоса продолжается более полугода.
Лечение осиплости
Решение самостоятельно лечить осиплость голоса в тех случаях, когда она возникла впервые, без изначальной консультации у ЛОР-врача, без учета другой патологии, при которой развивается подобная симптоматика – в некоторых случаях может стать серьезной, а иногда смертельной ошибкой для больного.

Особое внимание надо обратить на те случаи, когда осиплость продолжается уже более месяца.
Если диагноз исключает наличие опухолеподобных и опухолевых заболеваний гортани, схема лечения включает в себя следующее.
1. Голосовой покой
Обеспечение голосового покоя, включающего в себя ограничение разговоров, их громкости, а по возможности и полного молчания – иногда достаточная мера для восстановления голоса, когда причиной осиплости стало перенапряжение связок. Интересно, что ше
