Сыпь исчезающая у младенцев
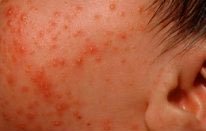
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание,
назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев,
можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний
по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа,
обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего
молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани,
рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит — это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства
для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание
кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы
лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями.
В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т. д.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией
желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т. д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады
и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание
«кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается
от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности
кожи), выраженный отек и покраснение кожи.
Ерошкина Мария Сергеевна
врач-педиатр
Источник
Новоиспеченные родители, видя сыпь по всему телу у новорожденного, начинают паниковать. В большинстве случаев переживания оказываются необоснованными. Но не во всех ситуациях сыпь проходит самостоятельно. Следует знать, по каким признакам дифференцировать физиологические реакции от опасных состояний.
Какая бывает сыпь у новорожденных детей?
Сыпь у новорожденных обычно покрывает все тело. Реже родители отмечают локализованные участки на щеках, в области складок, на волосистой части головы, животе, попе и конечностях. В зависимости от причины высыпания могут иметь следующую форму:
- красные пятна с ровной поверхностью;
- мелкопузырчатые включения с узелком в центре;
- волдыри, внутри которых присутствует экссудат;
- мокнущие макулы с покрытием в виде корки;
- шелушащиеся выпуклые включения.
Определить, есть ли сопутствующие симптомы, сложно. Новорожденный ребенок еще не может пожаловаться на зуд и боль. При таких беспокойствах малыш становится плаксивым, у него нарушается сон, снижается аппетит или, напротив, наступает время непрерывного висения на груди. Следует обратить внимание на температуру тела, которая при некоторых видах сыпи имеет повышенные показатели.
Что является причиной возникновения высыпаний?
Непонятная сыпь на лице и теле у новорожденного может быть вызвана различными причинами. Большинство из них не представляет серьезной опасности. Инфекционные заболевания, сопровождающиеся появлением пятен и везикул на теле, в первый месяц жизни обычно не возникают, так как ребенка защищает врожденный иммунитет.
- Гормональная сыпь появляется через несколько дней после рождения ребенка и характеризуется мелкими красноватыми прыщиками с гнойничком в центре. Причиной данных высыпаний на щеках, волосистой части головы и по всему телу становятся внутренние преобразования. Еще недавно организм младенца был полностью подконтролен материнскому гормональному фону. Теперь накопленные вещества выводятся, что сопровождается появлением мелкопузырчатой сыпи без зуда и температуры. Специфическое лечение обычно не назначается. Рекомендуется соблюдать личную гигиену, купать новорожденного в теплой кипяченной воде с добавлением небольшого количества марганцовки. Гормональная сыпь проходит сама в течение нескольких месяцев.

- Токсическая эритема новорожденных возникает у малыша сразу после родов. Главной причиной кожной реакции становится резкая смена окружающих условий. Контакт с внешними раздражителями вызывает повреждение мелких подкожных капилляров и образование бордово-красных пятен. Лечения данная сыпь не требует и проходит сама по прошествии недели. У недоношенных новорожденных токсическая эритема возникает реже, но при появлении сыпь на теле сохраняется до месяца.

- Аллергия проявляется в виде мелких красных прыщиков, отечности эпидермиса или характеризуется красными пятнами с выпуклой поверхностью. Спровоцировать кожную реакцию могут пищевые или бытовые раздражители. В том и другом случае новорожденному требуется незамедлительное лечение, основой которого становятся антигистаминные препараты. Следует помнить, что большая часть медикаментов от аллергии не применяется до 1 месяца. Для назначения безопасного лечения следует обратиться к врачу или вызвать скорую помощь.

- Потница возникает у подавляющего числа новорожденных детей и может повторяться в течение первых двух лет жизни. Для данного состояния характерна мелкая точечная сыпь красного цвета. Потница появляется в результате перегрева тела. Терморегуляция у новорожденных детей еще не отлажена, поэтому они не могут адекватно реагировать на высокие и низкие температуры окружающей среды. Для устранения потницы рекомендуется одевать ребенка по погоде и ежедневно проводить гигиенические процедуры.

- Пеленочный дерматит характеризуется появлением сыпи в промежности и на попе ребенка. Причиной становится тугое пеленание, несвоевременная смена подгузника, несоблюдение личной гигиены. Лечение пеленочного дерматита у ребенка выполняется антисептическими растворами, заживляющими противозудными бальзамами и противовоспалительными средствами.

- Розеола представляет собой инфекционное заболевание, которому подвержены дети первого полугода жизни. Иногда младенец сталкивается с ним сразу после рождения. В первые дни у ребенка повышается температура тела, а после стабилизации состояния возникает сыпь в виде мелких красных пятен. Лечение предусматривает назначение противовирусных и антигистаминных средств в соответствии с возрастом, организацию комфортных условий пребывания, а также использование жаропонижающих препаратов в период лихорадки.

Какие меры следует принять?
- Если непонятная странная сыпь у новорожденного обнаружена в первые дни жизни, когда новоиспеченная мама еще находится в послеродовом отделении, необходимо незамедлительно показать ребенка неонатологу.
- Если высыпания появились после выписки, стоит вызвать на дом участкового педиатра. При внезапном высыпании, сопровождающимся ухудшением самочувствия организма, необходимо вызвать скорую помощь с обязательным уточнением возраста новорожденного.
- Самостоятельно нельзя давать ребенку никакие медикаменты и использовать бабушкины рецепты. Запрещено обрабатывать высыпания антисептиками и спиртовыми лосьонами. Единственное безопасное лекарство от всех бед, которым может пользоваться новоиспеченная мама – собственное грудное молоко.
- Обратиться за экстренной помощью необходимо, если красная сыпь у новорожденного ребенка появилась вокруг пупочной ранки и сопровождается выделением из нее гнойного секрета.
Может ли сыпь быть связана с питанием новорожденного?
Высыпания на коже у новорожденного ребенка обычно не имеют взаимосвязи с питанием, если мама соблюдает предписанную диету после родов. Отклонение от рекомендованного меню может вызвать аллергию у младенца, а также повлиять на работу пищеварительного тракта. Поэтому если сыпи предшествовали погрешности в питании, кормящей женщине необходимо как можно быстрее вернуться к гипоаллегенному рациону.
Адаптированные смеси также способы спровоцировать негативную реакцию новорожденного. В первые дни жизни во многих родильных домах производится докорм детей. Неестественное питание может вызвать крапивницу. При самостоятельном выборе молочной смеси и переводе ребенка на искусственное вскармливание следует посоветоваться с врачом и выбрать наиболее подходящую продукцию.
Источник
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
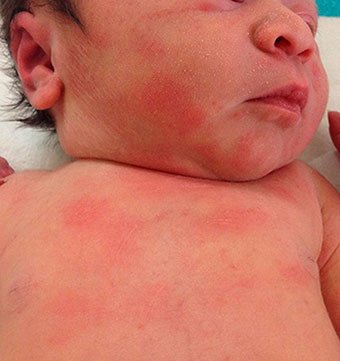
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.

Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
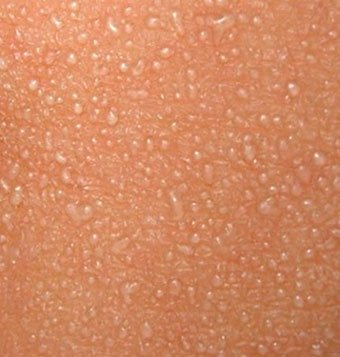
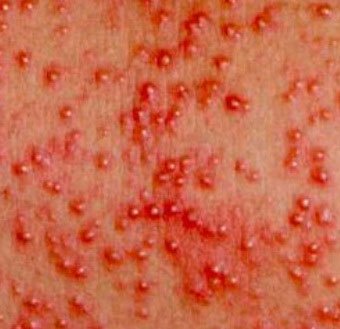
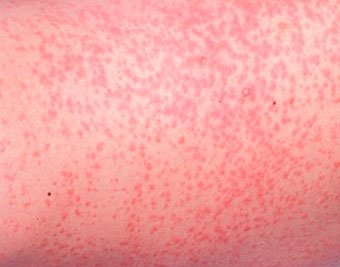
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
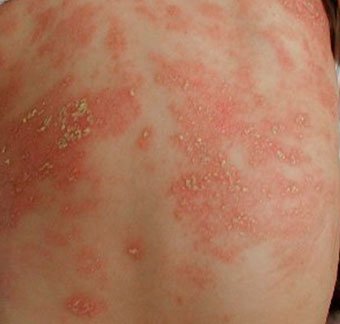
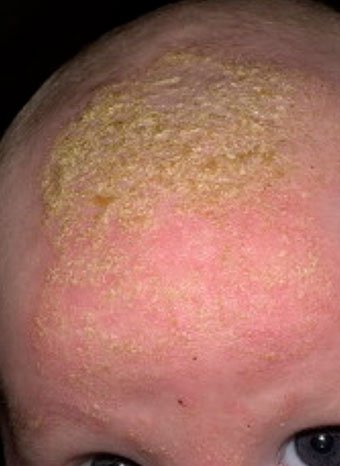
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит — это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
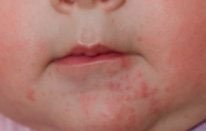
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
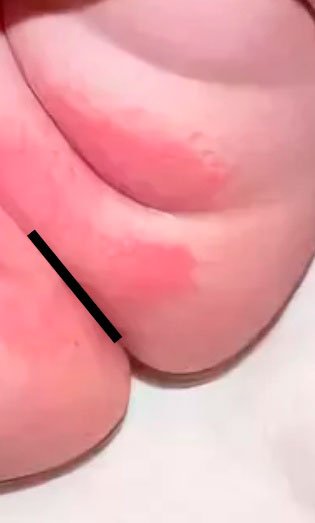
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
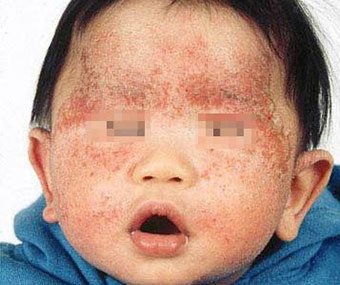
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т. д.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т. д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
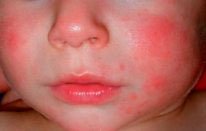
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.

Источник
