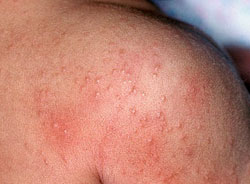
Сыпь на гиперемированном фоне
Многие инфекционные заболевания сопровождаются возникновением вторичных (симптоматических) ангин. Эти местные изменения в горле (на небных миндалинах) имеют определенные особенности и всегда требуют дифференциальной диагностики с банальной ангиной (острым тонзиллитом), специфическими ангинами (дифтерией, грибковой ангиной) и вторичными ангинами (при скарлатине, инфекционном мононуклеозе, аденовирусной инфекции, герпетической ангине). Сегодня постараемся разобраться с особенностями ангины при скарлатине.
Скарлатина — это детская инфекция, ее провоцирует бактерия, стрептококк группы A (Streptococcus pyogenes), попадающая на слизистые из внешней среды и выделяющая эритротоксин.
Это токсическое вещество при всасывании в кровь из инфицированной слизистой становится причиной интоксикации и появления характерных симптомов скарлатины, связанных с поражением мельчайших кровеносных сосудов, отеком и воспалением дермы с последующим патологическим ороговением и отслойкой эпидермиса.
Распространение инфекции чаще всего происходит воздушно-капельным путем, ей более всего подвержены дети дошкольного и младшего школьного возраста.
Симптомы болезни
Заболевание начинается остро, инкубационный период (время от заражения и до появления признаков болезни) — 3-6 дней (минимальный инкубационный период — сутки, максимальный — 12 дней).
Скарлатина, или как поэтично ее называли в ХVII веке, «пурпурная лихорадка» — это острое инфекционное заболевание, вызываемое бета-гемолитическим стрептококком группы А
Первыми симптомами болезни чаще всего является:
- повышение температуры тела — от субфебрильной до 40 С — ;
- боль в горле;
- появляется и усиливается общая слабость, головная боль;
- рвота, связанная с интоксикацией (без предшествующей тошноты) и на фоне высокой температуры.
Несколько часов спустя появления первых симптомов болезни появляется покраснение зева ребенка — не сложно заметить ярко красное горло, увеличенные миндалины, отекшую глотку и мягкое небо.
При скарлатине у детей картина ангины намного ярче, чем при обычном воспалении миндалин, и чаще описывается как «пылающий зев», причем типично наличие четко очерченной границы между воспаленным мягким небом и слизистой, покрывающей твердое небо.
Начинается это заболевание как банальная ангина, но ее отличительной особенностью является «малиновый язык» и появление сыпи.
Язык при скарлатине сначала покрыт белым налетом, но и через него заметны красные сосочки, врач обычно сразу замечает это признак. Немного позже налет отслаивается, язык очищается и становится ярко-малиновым, усыпанным «зернами» воспаленных и увеличенных вкусовых бугорков.
«Малиновый язык» при скарлатине
Сыпь появляется к концу первых или на вторые сутки от проявления первых симптомов. Для скарлатины характерна точечная сыпь на гиперемированном фоне — это мелкая ярко-красная сыпь (первый очевидный признак скарлатины).
Вначале сыпью покрывается лоб и щеки, специфическая сыпь располагается так густо, что возникает ощущение сплошной красноты. При этом область носогубного треугольника остается бледной.
Расположение сыпи при скарлатине
Сыпь быстро распространяется по всему телу, густо располагаясь на боковых поверхностях туловища, в паху, по внутренней поверхности бедер, в области суставных сгибов рук. В тех местах, где кожа особенно нежна и подвергается трению, в подмышечных впадинах, в паховых областях, в районе суставов конечностей, сыпь сливается, образуя типичные темно-красные полосы.
Характерно, что сыпь при скарлатине располагается на общем красноватом фоне кожи и заметно бледнеет при надавливании ладонью.
При тяжелых формах скарлатины красными становятся губы, лимфатические узлы увеличиваются и уплотняются.
Сыпь держится 3-7 дней в зависимости от тяжести заболевания и исчезает, не оставляя пигментации. На второй неделе болезни появляется шелушение, наиболее выраженное на пальцах стоп и кистей.
Ангина при скарлатине
Для скарлатины типична яркая гиперемия зева (миндалин, дужек, язычка), не переходящая на твердое небо. Поражение миндалин может происходить в виде катаральной, фолликулярно-лакунарной, некротической и ложно-фибринозной ангин.
Фолликулярно-лакунарная ангина при скарлатине
Катаральная и фолликулярно-лакунарная ангины при скарлатине развиваются с первого дня болезни и отличаются более яркой краснотой (гиперемией) — «пылающий зев» по сравнению с банальной ангиной и исчезают через 4-5 дней — но это не повод отмены антибиотиков, их прием при скарлатине должен составлять 7-10 дней!
Некротическая ангина может появиться на 2-4 день заболевания — она может быть поверхностной (отдельные небольшие участки некроза на миндалинах) или глубокой — некроз по всей поверхности миндалин. Некрозы имеют грязно-серый или зеленоватый цвет и исчезают медленно — 7-10 дней.
Ложнофибринозная ангина при скарлатине развивается чаще всего с конца первой недели и сопровождается высокой температурой. Также на миндалинах появляется толстая фиброзная пленка, плотно спаянная со слизистой.
Некротическая и ложнофибринозная ангина при скарлатине у детей возникают реже и характерны для ее тяжелого течения, при этом ребенок обязательно госпитализируется в инфекционный стационар.
Родителям нужно знать, как проявляется скарлатина у детей и вовремя обратиться к врачу, для назначения лечения, чтобы предотвратить тяжелые осложнения.
Скарлатина не опасна сама по себе — антибиотики легко справляются со стрептококком, но при отсутствии лечения последствия инфекции могут быть очень опасны.
Источник
Скарлатина
Каким образом отличить скарлатину от других инфекционных заболеваний, о методах лечения и профилактики рассказывает наш эксперт, заведующая инфекционным отделением КГБУЗ «Центральная городская больница»:
Симптомы скарлатины:
Увеличение лимфоузлов.
Сыпь на гиперемированном фоне.
Бледный носогубный треугольник, розовые щеки.
Малиновый язык.
— Диагноз «скарлатина» врач ставит на основании специфических признаков. Отличить скарлатину от простой ангины легко. Во-первых, всегда присутствуют изменения в ротоглотке, увеличиваются лимфоузлы. Во-вторых, возникает мелкоточечная сыпь на гиперемированном фоне, кожа пациента приобретает красный оттенок, и на ней появляются многочисленные точки. Сыпь возникает в 1-е — 2-е сутки после начала заболевания. Этот признак отличает скарлатину, например, от скарлатиноподобной формы псевдотуберкулеза (где отсутствует гиперемированный фон, а сыпь присутствует). В третьих, врачи отмечают возникновение «розовой бабочки»: бледный носогубный треугольник и розовые щеки. Также характерный вид имеет язык больного — малинового цвета с ярко выраженными сосочками.
Скарлатину вызывает бактерия стрептококк группы А. Заболевание протекает аналогично всем бактериальным процессам (высокая температура, слабость и т. п.). Через некоторое время на месте сыпи появляются пигментация и мелкое шелушение, и потихонечку сыпь, как говорят специалисты, «отцветает». По истечении 4 — 5 дней кожа пациента становится чистой, она приобретает обычный цвет, и не остается никаких следов.
 Во время появления сыпи ее нельзя смазывать никакими лекарственными средствами. Специфическое отличие: сыпь при скарлатине должна пройти несколько стадий своего развития. Вмешательство не остановит процесса развития сыпи, а вот усугубить может. Скарлатина относится к типу заболеваний, которые не стоит лечить самостоятельно. Обратитесь к врачу, который оценит ваше состояние и примет решение о стационарном либо об амбулаторном виде лечения. Сейчас, кстати, существует масса возможностей для лечения.
Во время появления сыпи ее нельзя смазывать никакими лекарственными средствами. Специфическое отличие: сыпь при скарлатине должна пройти несколько стадий своего развития. Вмешательство не остановит процесса развития сыпи, а вот усугубить может. Скарлатина относится к типу заболеваний, которые не стоит лечить самостоятельно. Обратитесь к врачу, который оценит ваше состояние и примет решение о стационарном либо об амбулаторном виде лечения. Сейчас, кстати, существует масса возможностей для лечения.
Заразиться скарлатиной можно только при непосредственном общении с больными людьми. Поэтому для профилактики скарлатины я рекомендую соблюдать правила личной гигиены. Если вы видите человека с симптомами, похожими на данное заболевание, лучше не контактировать с ним. Считается, что если вы находитесь от больного человека на расстоянии больше двух метров, то вероятность заражения невелика.
Если в вашей семье дома есть заболевший, то ухаживать за ним следует только одному человеку. У пациента должны быть индивидуальные столовые приборы, постельное белье, принадлежности для умывания.
Лечение скарлатины включает антибактериальные и симптоматические препараты. Гнойники из миндалин вначале необходимо вымывать хлоргексидином или содо-солевым раствором, лишь потом применяя антисептики (люголь, гексорал, биопорокс).
Рецепт приготовления содо-солевого раствора: по 1 чайной ложке соли и соды на 1 стакан воды.
В раствор добавить 3 — 4 капельки йода (таким образом создается эффект как при использовании морской соли).
Иммунитет, который человек приобретает, переболев скарлатиной, считается нестойким, поэтому заболеть можно не один раз, но в моей практике не происходило случаев повторного возникновения заболевания.
https://altaj-otdyh.ru/articles/simptomy_skarlatiny_lechenie_syp
Источник
Проявление болезни при контакте со стрептококками во многом зависит от иммунитета, который есть у человека как к самому микробу, так и к токсину Дика (токсин, вырабатываемый стрептококками).
Скарлатина развивается у людей, которые не имеют ни противомикробного, ни противотоксического иммунитета.
При отсутствии противомикробного, но наличии противотоксического иммунитета при попадании возбудителя развивается ангина.
При существовании обоих видов иммунитета отмечается так называемое здоровое носительство микроба.
Возбудитель проникает в организм человека через слизистые оболочки зева и носоглотки, в редких случаях возможно заражение через слизистые оболочки половых органов и поврежденную кожу. В месте адгезии бактерий формируется местный воспалительно-некротический очаг.
Развитие инфекционно-токсического синдрома обусловлено в первую очередь поступлением в кровоток термолабильной фракции токсина стрептококков — токсина Дика (эритрогенный токсин), а также действием пептидогликана клеточной стенки. Эритрогенный токсин обладает такими свойствами как пирогенность, цитотоксичность, способность подавлять функциональное состояние ретикулоэндотелиальной системы, повышать проницаемость клеточных мембран, вызывать резкое расширение капилляров кожи и острое воспаление верхних слоев дермы с последующими некробиотическими изменениями клеток эпидермиса. В организме человека, ранее не болевшего скарлатиной, он в течение нескольких часов вызывает развитие лихорадки, общей интоксикации, катарального тонзиллита и обильной точечной сыпи.
Токсинемия приводит к генерализованному расширению мелких сосудов во всех органах, коже и слизистых оболочках и появлению характерной сыпи.
Одновременно развиваются умеренные явления периваскулярной инфильтрации и отека дермы. Эпидермис пропитывается экссудатом, его клетки подвергаются ороговению, что в дальнейшем приводит к шелушению после угасания скарлатинозной сыпи. Сохранение прочной связи между ороговевшими клетками в толстых слоях эпидермиса на ладонях и подошвах объясняет крупнопластинчатый характер шелушения в этих местах.
Из лимфатических образований слизистой оболочки ротоглотки возбудители по лимфатическим сосудам попадают в регионарные лимфатические узлы, где накапливаются и вызывают развитие воспалительных реакций с очагами некроза и лейкоцитарной инфильтрации.
Последующая бактериемия может привести к проникновению микроорганизмов в различные ткани с формированием гнойно-некротических процессов в них (гнойного лимфаденита, отита, поражение костной ткани височной области, твердой мозговой оболочки, височных синусов).
Компоненты клеточной стенки стрептококка (групповой А-полисахарид, пептидогликан) и внеклеточные продукты (стрептолизины, гиалуронидаза, ДНКаза) обуславливают развитие реакций гиперчувствительности замедленного типа (ГЗТ), аутоиммунных реакций, формирование и фиксацию иммунных комплексов, нарушения системы гемостаза, что может стать причиной развития гломерулонефрита, артериитов, эндокардитов.
Синтез и накопление антитоксических антител в динамике инфекционного процесса, связывание ими токсинов обусловливают уменьшение и ликвидацию проявлений токсикоза и постепенное исчезновение сыпи.
Источник
Тема № 17: Педиатрия Организация ухода за детьми при инфекционных заболеваниях
Вирус гриппа обладает
а) гепатотропностью
+б) пневмотропностью
в) нейротропностью
г) дерматропностью
Преимущественное поражение трахеи у детей происходит при
а) аденовирусной инфекции
+б) гриппе
в) риновирусной инфекции
г) респираторно-синцитиальной инфекции
Судорожный синдром у детей чаще возникает при
а) аденовирусной инфекции
+б) гриппе
в) риновирусной инфекции
г) респираторно-синцитиальной инфекции
Развитие ларингита с синдромом крупа у детей наблюдается при
а) аденовирусной инфекции
+б) парагриппе
в) риновирусной инфекции
г) респираторно-синцитиальной инфекции
Конъюнктивиты, вовлечение лимфатической системы у детей характерны для клиники
+а) аденовирусной инфекции
б) гриппа
в) риновирусной инфекции
г) респираторно-синцитиальной инфекции
После перенесенного инфекционного заболевания формируется иммунитет
а) активный, искусственный
б) пассивный, искусственный
в) пассивный, естественный
+г) активный, естественный
Наибольшей контагиозностью обладает инфекция
а) дифтерия
б) менингококковая
в) скарлатина
+г) корь
Ведущим признаком крупа у детей является
а) лихорадка
б) гиперемия лица
+в) инспираторная одышка
г) экспираторная одышка
Наиболее частое осложнение ОРВИ у детей
+а) пневмония
б) лейкоз
в) сахарный диабет
г) туберкулез
Медицинская сестра при уходе за ребенком с ОРВИ для уменьшения симптомов интоксикации применит
а) банки, горчичники
б) оксигенотерапию
+в) обильное теплое питье
г) обливание прохладной водой
Для проведения оральной регидратации детям назначают
а) физраствор, гемодез
б) полиглюкин, гемодез
в) полиглюкин, реополиглюкин
+г) «Оралит», «Регидрон»
В качестве этиотропного лечения при ОРВИ детям назначают препараты
+а) противовирусные
б) противокашлевые
в) отхаркивающие
г) жаропонижающие
Возбудителем кори является
+а) вирус
б) пневмококк
в) микобактерия
г) шигелла
Продолжительность инкубационного периода при кори в типичных случаях (в днях)
а) 1-6
+б) 7-17
в) 18-28
г) 29-35
Симптом Бельского-Филатова-Коплика характерен для
а) аденовирусной инфекции
б) гриппа
в) ветряной оспы
+г) кори
Пятна Бельского-Филатова-Коплика появляются на
а) лице
б) туловище
в) конечностях
+г) слизистой оболочке щек
Сыпь при кори появляется на день болезни
а) 1-2
б) 2-3
+в) 4-5
г) 6-7
Первые элементы сыпи при кори у детей появляются на
+а) лице
б) туловище
в) руках
г) ногах
Сыпь при кори у детей
а) геморрагическая
б) везикулезная
в) пустулезная
+г) пятнисто-папулезная
Пигментация сыпи у детей наблюдается при
а) ветряной оспе
+б) кори
в) скарлатине
г) краснухе
Карантин на детей, имевших контакт с больным корью, составляет (дней)
а) 7-10
б) 10-14
+в) 17-21
г) 22-27
Активную иммунизацию против кори проводят детям
+а) живой коревой вакциной
б) человеческим иммуноглобулином
в) туберкулином
г) аскорбиновой кислотой
Возбудителем краснухи является
+а) вирус
б) стрептококк
в) шигелла
г) микоплазма
Краснухой заболевают преимущественно дети в возрасте
а) 1-6 мес.
+б) 1-7 лет
в) 7-10 лет
г) 10-14 лет
Краснуха, возникшая в I триместре беременности, опасна развитием
а) бронхиальной астмы у женщины
б) обострения пиелонефрита у женщины
в) сахарного диабета у женщины
+г) врожденных пороков у ребенка
Продолжительность инкубационного периода при краснухе (дни)
а) 2-2
б) 4-5
в) 7-10
+г) 15-24
Мелкая сыпь розового цвета, пятнистого характера, на неизмененном фоне кожи без тенденции к слиянию наблюдается при
а) менингококковой инфекции
б) кори
+в) краснухе
г) скарлатине
Возбудителем ветряной оспы у детей является
+а) вирус
б) стафилококк
в) микобактерия
г) шигелла
Продолжительность инкубационного периода при ветряной оспе у детей (дни)
а) 1-10
+б) 10-21
в) 22-30
г) 30-40
30. Полиморфизм сыпи (пятно, папула, везикула) характерен для
а) кори
б) краснухи
+в) ветряной оспы
г) скарлатины
Для обработки везикул при ветряной оспе у детей медицинская сестра использует раствор
а) димедрола
б) хлорида натрия
в) йода
+г) бриллиантового зеленого
Детей в возрасте до 3 лет по контакту с ветряной оспой изолируют (дни)
а) с 1-го по 10-й
+б) с 11-го по 21-й
в) с 22-го по 30-й
г) с 30-го по 40-й
Возбудителем эпидемического паротита у детей является
+а) вирус
б) кишечная палочка
в) синегнойная палочка
г) протей
Продолжительность инкубационного периода при эпидемическом паротите у детей составляет (дни)
а) 1-10
+б) 11-21
в) 21-30
г) 31-40
Увеличение околоушных слюнных желез у детей характерно для
а) кори
б) краснухи
в) ветряной оспы
+г) эпидемического паротита
36]. Воспаление яичек при эпидемическом паротите у мальчиков
а) омфалит
+б) орхит
в) цистит
г) пиелонефрит
Перенесенный двусторонний орхит при эпидемическом паротите у детей может привести к развитию
а) гломерулонефрита
б) пиелонефрита
в) цистита
+г) бесплодия
Приступообразный спазматический кашель характерен для
а) риновирусной инфекции
б) ветряной оспы
+в) коклюша
г) эпидемического паротита
Средняя продолжительность инкубационного периода при коклюше у детей составляет (дни)
а) 4
б) 10
+в) 14
г) 20
Глубокий свистящий вдох при коклюше, прерывающий кашлевые толчки, — это
а) апноэ
б) асфиксия
в) брадипноэ
+г) реприз
Особенности клиники коклюша у детей первых месяцев жизни
+а) отсутствие репризов, развитие апноэ
б) лихорадка, везикулезная сыпь
в) лихорадка, пустулезная сыпь
г) омфалит, снижение массы тела
Появление язвочки на уздечке языка в результате сильного кашля у детей наблюдается при
а) кори
+б) коклюше
в) ветряной оспе
г) риновирусной ифекции
Возбудителем скарлатины у детей является
а) вирус
+б) -гемолитический стрептококк группы А
в) стафилококк
г) протей
Гемолитический стрептококк группы А является возбудителем
а) ветряной оспы
б) кори
в) краснухи
+г) скарлатины
Продолжительность инкубационного периода при скарлатине (дни)
а) 1-2
+б) 7-10
в) 12-15
г) 17-19
Мелкоточечная сыпь на гиперемированном фоне кожи, бледный носогубный треугольник характерны для
а) ветряной оспы
б) кори
в) коклюша
+г) скарлатины
Ангина у детей является постоянным симптомом
а) гриппа
б) ветряной оспы
+в) скарлатины
г) риновирусной инфекции
Типичная локализация сыпи при скарлатине
а) разгибательная поверхность конечностей, ягодицы
+б) сгибательная поверхность конечностей, в естественных складках кожи
в) только на лице
г) равномерное расположение
Возбудителем дифтерии у детей является
а) вирус
+б) бактерия
в) микоплазма
г) амеба
Продолжительность инкубационного периода при дифтерии составляет (дни)
+а) 2-10
б) 10-20
в) 20-30
г) 30-40
Истинный круп развивается у детей при
а) гриппе
б) кори
в) коклюше
+г) дифтерии
Антитоксическая сыворотка применяется у детей при лечении
а) гриппа
б) ветряной оспы
в) кори
+г) дифтерии
Продолжительность инкубационного периода при менингококковой инфекции составляет (дни)
+а) 2-10
б) 10-20
в) 20-30
г) 30-40
Наиболее частая форма менингококковой инфекции у детей
а) менингококцемия
б) менингит
в) менингоэнцефалит
+г) назофарингит
Геморрагическая сыпь зведчатой формы характерна для
а) кори
б) краснухи
в) скарлатины
+г) менингококковой инфекции
Вынужденное положение ребенка на боку с запрокинутой головой и согнутыми ногами характерно для
а) кори
б) краснухи
в) дифтерии
+г) менингококкового менингита
При лечении менингококковой инфекции у детей с этиотропной целью применяют
+а) антибиотики
б) диуретики
в) сердечные гликозиды
г) плазмозамещающие растворы
Вирус гепатита А у детей обладает выраженной
а) нейротропностью
+б) гепатотропностью
в) нефротропностью
г) кардиотропностью
Источником инфекции при гепатите А у детей являются
а) грызуны
б) больные животные
в) вирусоносители
+г) больные люди
Гепатит А вызывается
а) бактериями
+б) вирусом
в) грибами
г) простейшими
Выраженная сезонность вирусного гепатита А проявляется в период
+а) осенне-зимний
б) зимне-весенний
в) весенне-летний
г) летне-осенний
Стойкий пожизненный иммунитет формируется у детей после перенесенного гепатита
а) D
б) C
в) B
+г) A
Циклической последовательной сменой 4 периодов характеризуется течение вирусного гепатита
+а) A
б) B
в) C
г) D
64]. Инкубационный период при вирусном гепатите А у детей продолжается (в днях)
а) 1-10
+б) 10-45
в) 60-180
г) 180-360
Инкубационный период при вирусном гепатите В у детей продолжается (в днях)
а) 1-10
б) 10-45
+в) 60-180
г) 180-360
В среднем желтушный период при вирусном гепатите В у детей длится (в нед.)
а) 1-2
б) 2-3
+в) 3-4
г) 4-5
Тенезмы характерны для
а) колиинфекции
б) сальмонеллеза
в) дисбактериоза
+г) дизентерии
Симптомы кишечного эксикоза
+а) сухость кожи, олигурия
б) полиурия, влажность кожи
в) одышка, тахикардия
г) судороги
Тема № 17: Педиатрия Организация ухода за детьми при инфекционных заболеваниях
Вирус гриппа обладает
а) гепатотропностью
+б) пневмотропностью
в) нейротропностью
г) дерматропностью
Скарлатина
Каким образом отличить скарлатину от других инфекционных заболеваний, о методах лечения и профилактики рассказывает наш эксперт, заведующая инфекционным отделением КГБУЗ «Центральная городская больница»:
Симптомы скарлатины:
Увеличение лимфоузлов.
Сыпь на гиперемированном фоне.
Бледный носогубный треугольник, розовые щеки.
Малиновый язык.
— Диагноз «скарлатина» врач ставит на основании специфических признаков. Отличить скарлатину от простой ангины легко. Во-первых, всегда присутствуют изменения в ротоглотке, увеличиваются лимфоузлы. Во-вторых, возникает мелкоточечная сыпь на гиперемированном фоне, кожа пациента приобретает красный оттенок, и на ней появляются многочисленные точки. Сыпь возникает в 1-е — 2-е сутки после начала заболевания. Этот признак отличает скарлатину, например, от скарлатиноподобной формы псевдотуберкулеза (где отсутствует гиперемированный фон, а сыпь присутствует). В третьих, врачи отмечают возникновение «розовой бабочки»: бледный носогубный треугольник и розовые щеки. Также характерный вид имеет язык больного — малинового цвета с ярко выраженными сосочками.
Скарлатину вызывает бактерия стрептококк группы А. Заболевание протекает аналогично всем бактериальным процессам (высокая температура, слабость и т. п.). Через некоторое время на месте сыпи появляются пигментация и мелкое шелушение, и потихонечку сыпь, как говорят специалисты, «отцветает». По истечении 4 — 5 дней кожа пациента становится чистой, она приобретает обычный цвет, и не остается никаких следов.
Во время появления сыпи ее нельзя смазывать никакими лекарственными средствами. Специфическое отличие: сыпь при скарлатине должна пройти несколько стадий своего развития. Вмешательство не остановит процесса развития сыпи, а вот усугубить может. Скарлатина относится к типу заболеваний, которые не стоит лечить самостоятельно. Обратитесь к врачу, который оценит ваше состояние и примет решение о стационарном либо об амбулаторном виде лечения. Сейчас, кстати, существует масса возможностей для лечения.
Заразиться скарлатиной можно только при непосредственном общении с больными людьми. Поэтому для профилактики скарлатины я рекомендую соблюдать правила личной гигиены. Если вы видите человека с симптомами, похожими на данное заболевание, лучше не контактировать с ним. Считается, что если вы находитесь от больного человека на расстоянии больше двух метров, то вероятность заражения невелика.
Если в вашей семье дома есть заболевший, то ухаживать за ним следует только одному человеку. У пациента должны быть индивидуальные столовые приборы, постельное белье, принадлежности для умывания.
Лечение скарлатины включает антибактериальные и симптоматические препараты. Гнойники из миндалин вначале необходимо вымывать хлоргексидином или содо-солевым раствором, лишь потом применяя антисептики (люголь, гексорал, биопорокс).
Рецепт приготовления содо-солевого раствора: по 1 чайной ложке соли и соды на 1 стакан воды.
В раствор добавить 3 — 4 капельки йода (таким образом создается эффект как при использовании морской соли).
Иммунитет, который человек приобретает, переболев скарлатиной, считается нестойким, поэтому заболеть можно не один раз, но в моей практике не происходило случаев повторного возникновения заболевания.
https://altaj-otdyh.ru/articles/simptomy_skarlatiny_lechenie_syp
Источник
Скарлатиноподобная мелкоточечная сыпь может возникать не только при скарлатине, но и при некоторых других заболеваниях. Эти высыпания имеют хорошо выраженный характер, дающий возможность легко отличать их от других видов сыпи. Такие высыпания однотипны. Основным их элементом становится небольшое, примерно 1 мм в диаметре пятно красного цвета, чаще всего, оно немного возвышается над общим уровнем кожи. Высыпания склоны сгущаться в местах естественных складок, таких как паховая область, подмышечные впадины, локтевые сгибы и другие. При этом сами складки могут становиться темными, это объясняется мелкими кровоизлияниями по ходу самой складки. Такая мелкоточечная сыпь обычно располагается на покрасневшей коже. Носогубный треугольник не гиперемирован и остается обычного цвета.
Характерная для скарлатины мелкоточечная сыпь была описана специалистами уже более ста лет назад. Однако она может возникать и при некоторых других патологиях, например, этот симптом свойственен стафилококковым инфекциям. Некоторые формы таких заболеваний сопровождаются высокой температурой, явлениями сильной интоксикации, а также лихорадкой. К таким болезням можно отнести артрит, остеомиелит и прочие гнойные заболевания, при которых наблюдается мелкоточечная сыпь. Высыпания при этом практически не отличаются от сыпи, сопровождающей скарлатину.
Для проведения диагностики очень важно, присутствует ли в организме стафилококковая инфекция, а также наличие или отсутствие тонзиллита, ведь именно этот симптом обязателен при скарлатине. Исключением является экстрабуккальная скарлатина. При ней тонзиллит совсем отсутствует, зато наблюдается сгущение сыпи в области инфекционных ворот.
Псевдотуберкулез
Это заболевание носило также название «скарлатиноподобная дальневосточная лихорадка». Наиболее характерным его симптомом была именно мелкоточечная сыпь, очень похожая на проявление скарлатины. При этом проведение дифференциации этих патологий не представляет особых трудностей, ведь у каждого из них есть свои определенные особенности.
Псевдотуберкулез имеет довольно тяжелое и более длительное течение, чем скарлатина. Элементы высыпаний появляются на теле не с самого начала, а примерно на третий день, в то время, как для скарлатины свойственна сыпь с первого дня болезни. При псевдотуберкулезе можно отметить сильную гиперемию, а также некоторую пастозность, стоп и кистей. Это заболевание не сопровождается тонзиллитом, возможна лишь несильная гиперемированность слизистой глотки. Характерным проявлением является «малиновый» язык, который становится ярко-красным с четко видимыми увеличенными сосочками. Такой же симптом может наблюдаться и при скарлатине. Кроме того, при псевдотуберкулезе возникают терминальный илеит и мезаденит, которыми обусловлены дискомфорт и несильная болезненность в правой нижней части живота. Может отмечаться некоторое увеличение селезенки и печени. По-разному протекает и лихорадка. При скарлатине она кратковременна, а при псевдотуберкулезе может продолжаться до полутора недель и более. Все эти признаки дают возможность легко различить эти два заболевания.
Какие еще могут быть причины мелкоточечной сыпи
Мелкоточечной сыпью могут проявляться не только различные инфекционные поражения, но и контактный дерматит, а также медикаментозные интоксикации. Из лекарственных препаратов такая реакция может возникать на сульфаниламиды. В некоторых случаях сыпь возникает без появления других симптомов инфекционных заболеваний, тогда поставить диагноз не представляет особых трудностей. Однако зачастую возникновение медикаментозной сыпи отмечается одновременно с другими признаками инфекции, то есть наслаивается на основную патологию. Например, при ангине больному выписали сульфаниламидный препарат, который стал причиной появления высыпаний. При этом складывается картина болезни характерная для скарлатины: повышенная температура, мелкоточечная сыпь, тонзиллит.
В таком случае необходима диагностика. Различить медикаментозную сыпь и скарлатину можно по времени появления сыпи: в первом случае она возникает через несколько дней после начала болезни, а во втором – в течение первых 12 часов. Кроме того, при медикаментозных высыпаниях могут отмечаться и другие признаки заболевания. Так, у многих больных мелкоточечная сыпь повторяется многократно.
Методика диагностирования заболеваний с мелкоточечной сыпью
Для диагностики патологии, ставшей причиной возникновения такой сыпи нужно обратить внимание на сопутствующие симптомы:
- При наличии тонзиллита можно предположить такой диагноз, как скарлатина.
- Присутствие гнойных очагов, например, остеомиелита, артрита или абсцессов, говорит, скорее всего, о стафилококковой инфекции.
- Симптомы мезаденита свойственны для скарлатинообразного псевдотуберкулеза.
- Если имеются данные о приеме больным сульфаниламидных препаратов, то можно подозревать у него медикаментозный дерматит. В случае, когда и раньше возникала такая же сыпь на прием сульфаниламидов, можно говорить о рецидивирующей эритеме Фереоля-Бенье.
- Такие же высыпания сопровождают контактный дерматит, причина которого может крыться в местном использовании раздражающих мазей и других средств.
Рецидивирующая эритема Фереоля-Бенье
Рецидивы этого заболевания в большинстве случаев связаны с применением сульфаниламидов, реже – с гриппом, переохлаждением и другими факторами. Характерным является острое начало. Первыми симптомами становятся повышение температуры, слабость, головная боль и недомогание. Лихорадка наблюдается около 2 дней, затем отмечается появление мелкоточечной сыпи. Высыпания обычно держатся несколько дней, после чего исчезают, оставляя пластинчатое шелушение. Толстый роговой слой на стопах и ладонях может отслаиваться большими пластинами. Нередко сыпь сопровождается выраженным зудом и жжением. Довольно часто отмечаются рецидивы заболевания, с каждым разом клинические симптомы становятся менее заметны.
Для опытного врача диагностика обычно не составляет большого труда. Особо важными для определения диагноза признаками являются прием определенных лекарственных препаратов, время возникновения сыпи (2-3 день от начала заболевания), нормальная температура тела после образования высыпаний, выявление обильного шелушения кожи после исчезновения сыпи, а также выраженная эозинофилия.
Стоит сказать, что мелкоточечная сыпь, поражающая только отдельные участки кожи, скорее всего, является признаком контактного дерматита. Причина этого заболевания кроется в местном воздействии каких-либо веществ.
Похожие материалы:
Высыпания на коже
Красная сыпь
Сыпь от подгузников
Петехиальная сыпь
Сыпь от нервов
Источник
