Сыпь на стопах и кистях у беременной
В период вынашивания ребенка всех женщин подстерегают сюрпризы. Они могут касаться общего самочувствия или деятельности определенных органов. Есть, конечно, и приятные, к примеру, улучшение состояния волос и ногтевых пластин. Но большинство изменений назвать положительными сложно. У некоторых женщин во время этого периода обостряется аллергия. Она может возникнуть, даже если до этого никогда не проявлялась.
Причины
Организм беременных подвергается серьезным физиологическим изменениям. Аллергические реакции спровоцированы высокими антигенными нагрузками, а именно:

- употребление пищи, содержащей много углеводов;
- присутствие аллергенов в рационе;
- использование бытовой химии;
- косметика;
- медикаментозные препараты;
- домашние животные;
- пыль;
- контакты с аллергенами на работе, на улице и т. п.
Стадии развития
Чтобы понять, как происходит развитие заболевания, нужно ознакомиться с механизмом возникновения аллергических реакций. Как правило, они протекают в трех стадиях.
Первая
Происходит первичное проникновение аллергена в организм. Иммунной системой запускается защитная реакция, вследствие которой образуются антитела. Эти клетки цепляются за стенки тучных клеток, что в большом количестве находятся в слизистых оболочках и тканях эпителия, где и остаются на очень длительный (до 6 месяцев) период времени.
Вторая
Повторное проникновение аллергена в организм вызывает скопление антител на поверхностях тучных клеток. Это приводит к запусканию механизма выделения из них биологически активных веществ: гистамина, серотонина и других, которые и являются провокаторами симптомов аллергии.
Третья
С помощью биологически активных веществ происходит усиление проницаемости тканей, а сосуды расширяются. Это причина отеков и воспалений. В самых сложных ситуациях, когда происходит проникновение аллергена в кровь, сосуды расширяются, и давление резко падает. Это состояние называется анафилактическим шоком.
Симптомы
Сыпь на ногах при беременности возникает в качестве индивидуальной реакции, является симптомом аллергии средней тяжести. А именно – локализованной крапивницы.
Развитие этой сыпи начинается внезапно. На коже образуются резко очерченные округлые волдыри, которые имеют приподнятые края. Их появление сопровождается сильным ощущением зуда.
При расчесывании пораженных участков волдыри лопаются, из них вытекает сукровица. На местах лопнувших образований образуются корки, под которыми продолжается возникновение крапивницы.
Помимо сыпи, аллергическая реакция может сопровождаться и другими проявлениями:
- повышенной слезоточивостью;
- чиханием и кашлем;
- покраснением слизистой глаз;
- ринитом;
- отеком Квинке;
- анафилактическим шоком.
Аллергия в виде сыпи на ногах у беременных женщин проявляется за достаточно короткий промежуток времени, а именно не более 3-х часов после контакта с раздражителем. Локализуется сыпь в области стоп, бедер или голеней.
Клиническая картина заболевания:

- К первым симптомам относятся гиперемированные прыщики, шелушения, как на фото, и ощущение сухости в ногах. Затем появляются пятна красного цвета. Они могут иметь точечный вид или выглядеть, как разлитые очаги. При этом покраснения выступают над поверхностью кожного покрова.
- Пятна начинают чесаться. Пораженные участки сливаются между собой, их площадь увеличивается.
- Конечности становятся отечными. К этому приводит скопление жидкости в тканях. Этот отек, как правило, локализован и находится только на том участке тела, где присутствует сыпь.
- Главный признак, по которому различают аллергические и другие высыпания – это то, что зуд появляется еще до визуальных проявлений. Его опасность заключается в том, что расчесывание волдырей может стать причиной проникновения болезнетворных бактерий в ранки.
Чем это опасно
Для самой женщины в период беременности аллергия имеет такие же неприятные последствия, как и в обычном состоянии. Эти реакции достаточно непредсказуемы и могут привести к самому трагическому исходу. Аллергик чувствует дискомфорт, качество жизни существенно нарушается. Для будущей матери это дополнительная, ненужная нагрузка на организм.
При наличии аллергической реакции у беременной женщины плод не страдает от таких же проявлений по той причине, что антигены и антитела, которые вырабатываются в ответ на них, через плацентарный барьер не проникают. Но плод может страдать от других сопутствующих неприятностей:
- Плохого состояния женщины, вызванного аллергией.
- Возможного воздействия препаратов для лечения подобных проявлений.
- Риска повышенной чувствительности к аллергенам в будущем.
Диагностика
До 50% беременных страдает от аллергических проявлений, той или иной степени тяжести. Определяется она на основании анамнеза и очного осмотра врачом дерматологом, к которому женщина получает направление из женской консультации, где она состоит на учете.

Присутствующие симптомы и ряд наводящих вопросов помогают специалисту найти причину реакции. Если она не установлена, то рекомендуется проведение аллергопробы. В ходе этого исследования происходит введение под кожу маленького объема вещества, способного спровоцировать аллергию. После этого в течение небольшого промежутка времени (не больше часа) оценивается результат в виде наличия реакции.
Важно! Аллергия не лечится. Основная задача при борьбе с ней – устранение симптомов.
Лечение
Чаще всего беременная женщина получает рекомендации по устранению контактов с раздражителями. После этого симптомы, как правило, проходят постепенно сами по себе. Однако это возможно не всегда. Например, в тех случаях, когда реакция спровоцирована сезонным цветением. Тогда назначается медикаментозная терапия.
Большая часть антигистаминных препаратов противопоказаны для беременных. Например, использование Димедрола способно вызвать преждевременные роды или выкидыш. Терфенадин приводит к плацентарной недостаточности. Применение Астемизола вызывает токсическое поражение тканей и органов у плода.
Относительно безопасными антигистаминными средствами, которые можно использовать при беременности считаются следующие:
- Фексадин;
- Цетиризин;
- Кларитин;
- Супрастин.
Они назначаются в тех ситуациях, когда польза от их применения превышает возможный риск для ребенка.
Важно! Несмотря на то, что эти препараты часто рекомендованы во время беременности, ни в коем случае нельзя применять их без разрешения врача.
Помимо антигистаминных препаратов, применяющихся для снятия симптомов и улучшения общего состояния женщины, в качестве вспомогательной терапии могут быть назначены гепатопротекторы, энтеросорбенты, комплексные витамины, пребиотики.
Народные средства

Еще много веков и тысячелетий назад беременные женщины точно так же страдали от проявлений аллергии, как и сейчас. За все это время были методом проб и ошибок найдены те средства, которые помогают бороться с данным явлением. При крапивнице во время беременности используются отвары и настои трав для местного применения или в качестве ванн.
Важно! Все эти травы являются антиаллергенными, и их можно применять наружно беременным женщинам. И все же перед этим необходимо посоветоваться с лечащим врачом.
Крапива
Крапиву заваривают в количестве 3 ст. л. на 1 л воды в течение 2 часов. Остывшим настоем протирают места на ногах с сыпью.
Ромашка
Ромашка лекарственная широко применяется для устранения воспаления кожных покровов. К тому же, ее отвар имеет антибактериальные свойства, что важно при лечении аллергической сыпи. Заваривают растение в пропорции 1 ст. л. на 1 ст. кипятка в течение часа.
Череда и календула
Часто используются при кожных высыпаниях. Отвары из них готовятся и применяются точно таким же образом, как и из ромашки лекарственной.
Отзывы

Ксения: «Во время беременности у меня была ужасная аллергия на витамины. Мне прописали болтушку с ментолом, которую готовили в аптеке. Отлично помогло. Поэтому стоит обратиться к гинекологу. Не нужно сразу лечиться химией.»
Наталья: «Высыпания на коже можно протирать настойкой календулы, которая продается в аптеке. Можно применять мази местного антигистаминного действия, а также с содержанием ментола. Они прекрасно снимают зуд. Убедилась на личном опыте.»
Вывод
Уберечься от аллергии невозможно, поскольку ее причиной может стать все, что угодно, включая солнечный свет и мороз. Во время беременности она случается даже у тех, кто ранее никогда не страдал от подобного рода реакций.
Основное правило, которое важно соблюдать женщине в такой ответственный период – своевременно обращаться за медицинской помощью и придерживаться всех рекомендаций лечащего врача.
(Пока оценок нет)
Загрузка…
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
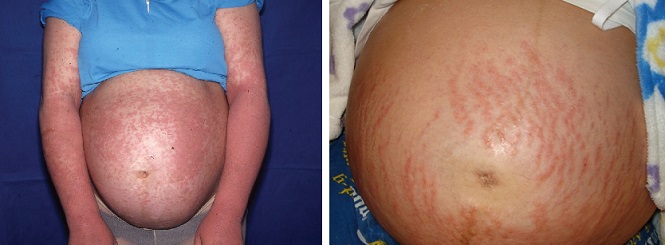
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
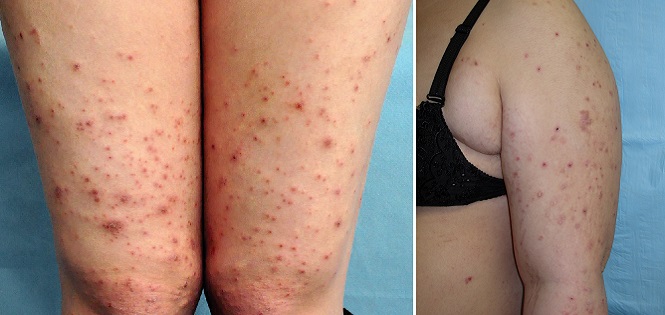
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
 Пемфигоид беременных
Пемфигоид беременных
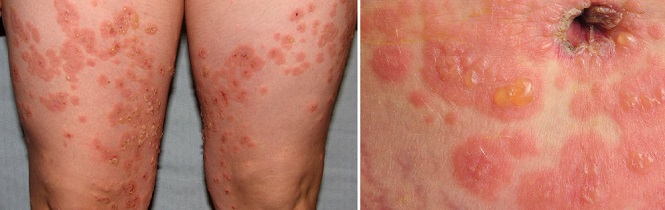
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
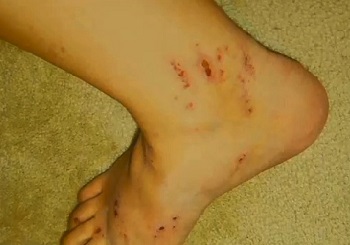
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
