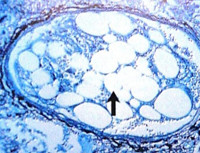
Сыпь при жировой эмболии
Жировая эмболия – это множественная окклюзия кровеносных сосудов липидными глобулами. Проявляется в форме дыхательной недостаточности, поражения центральной нервной системы, сетчатки глаза. К числу основных симптомов относится головная боль, энцефалопатия, плавающие глазные яблоки, параличи, парезы, боли за грудиной, одышка, тахикардия. Диагноз ставится на основании клинической картины, наличия предрасполагающих факторов в анамнезе и выявления крупных липидных частиц в крови. Специфическое лечение включает ИВЛ, дезэмульгаторы жира, антикоагулянты, глюкокортикостероиды, гипохлорит натрия. В дополнение проводятся неспецифические лечебные мероприятия.
Общие сведения
Жировая эмболия (ЖЭ) – тяжелое осложнение, развивающееся преимущественно при повреждениях длинных трубчатых костей в результате закупорки сосудистых бассейнов попавшими в кровоток липидными комплексами. Частота встречаемости колеблется в пределах 0,5-30% от общего количества травматологических пациентов. Обычно диагностируется у больных в возрасте 20-60 лет. Минимальное количество эмболий регистрируется среди людей, получивших травмы в состоянии алкогольного опьянения. Летальность составляет 30-67%; данный показатель напрямую зависит от тяжести и вида повреждений, скорости оказания медицинской помощи.

Жировая эмболия
Причины
Суть патологического процесса – обтурация кровеносных сосудов каплями жира. Это приводит к нарушению кровотока в важных структурах организма – головном и спинном мозге, легких, сердце. К числу состояний, которые могут послужить причиной ЖЭ, относятся:
- Травмы. Основная причина липидной эмболии – переломы диафиза бедренных костей, голени, таза. Риск развития патологии повышается при объемных и множественных травмах, сопровождающихся размозжением костной ткани. Считается, что патология возникает у 90% людей с повреждениями опорно-двигательного аппарата. Однако ее клинические проявления развиваются лишь в сравнительно небольшом количестве случаев. Помимо этого, дислипидемии, способные спровоцировать обтурацию сосудов, встречаются у пациентов с ожогами, повреждением большого объема подкожной жировой клетчатки.
- Шоки и постреанимационная болезнь. Формирование эмболов происходит при шоках любого происхождения в 2,6% случаев. Причина – усиление катаболических процессов, метаболическая буря. Симптоматика чаще развивается к концу 2-3 суток после вывода больного из критического состояния.
- Внутривенное введение масляных растворов. Случаи ятрогенного происхождения болезни являются единичными. Жировая окклюзия возникает за счет экзогенных жиров, попавших в кровоток при ошибочных действиях медицинского работника. Кроме того, жировая эмболия иногда диагностируется у спортсменов, применяющих синтол для увеличения мышечной массы.
- Гиповолемия. При выраженной гиповолемии происходит увеличение гематокрита, снижается уровень тканевой перфузии, возникают застойные явления. Все это становится причиной формирования крупных жировых капель в кровеносной системе. Обезвоживание развивается при длительной рвоте, диарее, недостаточном употреблении питьевой воды в условиях жаркого климата, чрезмерном приеме диуретиков.
Патогенез
Согласно классической теории, жировая эмболия — результат прямого попадания частичек костного мозга в кровоток в момент получения травмы. Далее глобулы с током крови распространяются в организме. При размере частиц >7 мкм они вызывают закупорку легочных артерий. Мелкие капли жира минуют легкие и проникают в кровеносную сеть головного мозга. Возникает церебральная симптоматика. Существуют и другие предположения относительно механизмов развития процесса.
По утверждениям сторонников биохимической теории, непосредственно при получении травмы и после нее активизируется плазменная липаза. Это становится стимулом для выхода жиров из мест депонирования, развивается гиперлипидемия, происходит формирование грубых жировых капель. Коллоидно-химическая версия заключается в том, что дэзэмульгация тонкодисперсных эмульсий начинается из-за замедления кровотока в пораженной зоне.
Из гиперкоагуляционной теории следует, что причиной образования жировых капель является расстройство микроциркуляции, гиповолемия, кислородное голодания. Происходит формирование липидных глобул диаметром 6-8 мкм, которые создают основу для диссеминированного внутрисосудистого свертывания. Продолжение процесса — системная капилляропатия, которая приводит к задержке жидкости в легких и эндоинтоксикации продуктами липидного обмена.
Классификация
Жировая эмболия может протекать в легочном, церебральном или смешанном варианте. Респираторная форма развивается при преимущественной окклюзии ветвей легочной артерии и проявляется в виде дыхательной недостаточности. Церебральная разновидность – результат закупорки артерий и артериол, обеспечивающих кровоснабжение головного мозга. Смешанная форма является наиболее распространенной и включает в себя признаки как легочного, так и церебрального поражения. Период до появления первых симптомов варьирует в широких пределах. По времени латентного промежутка различают следующие формы болезни:
- Молниеносная. Манифестирует непосредственно после травмы, отличается критически быстрым течением. Смерть пациента наступает в течение нескольких минут. Смертность при подобном варианте эмболии близка к 100%, т. к. оказание специализированной помощи в столь короткие сроки невозможно. Встречается только при множественных или массивных травмах. Частота появления – не более 1% случаев ЖЭ.
- Острая. Возникает менее чем через 12 часов с момента получения повреждений у 3% больных. Является жизнеугрожающим состоянием, однако летальность не превышает 40-50%. Смерть наступает от отека легких, острой дыхательной недостаточности, обширного ишемического инсульта.
- Подострая. Проявляется в течение 12-24 часов у 10% больных; через 24-48 часов – у 45%; спустя 48-70 часов – у 33% пострадавших. Известны случаи, когда признаки эмболии развивались через 10-13 суток. Течение подострых форм сравнительно легкое, количество умерших не превышает 20%. Шансы на выживание повышаются, если признаки болезни развиваются при нахождении больного в стационаре.
Симптомы жировой эмболии
Патология проявляется рядом неспецифических симптомов, которые могут возникать и при других состояниях. Окклюзия легочных сосудов приводит к возникновению чувства стеснения в грудной клетке, болей за грудиной, беспокойства. Объективно у пациента выявляется одышка, кашель, сопровождающийся кровохарканьем, пена изо рта, бледность, липкий холодный пот, беспокойство, страх смерти, акроцианоз. Возникает стойкая тахикардия, экстрасистолия, сжимающие боли в сердце. Возможно развитие фибрилляции предсердий. Изменения со стороны дыхательной системы встречаются у 75% больных и являются первыми симптомами патологии.
Следствием церебральной эмболии становится неврологическая симптоматика: судороги, нарушение сознания вплоть до ступора или комы, дезориентация, сильные головные боли. Может отмечаться афазия, апраксия, анизокория. Картина напоминает таковую при черепно-мозговой травме, что значительно затрудняет диагностику. Возможно развитие параличей, парезов, имеет место локальная утрата чувствительности, парестезии, снижение мышечного тонуса.
У половины больных выявляется петехиальная сыпь в подмышечных впадинах, на плечах, груди, спине. Обычно это происходит через 12-20 часов со времени появления признаков дыхательной недостаточности и свидетельствует о перерастяжении капиллярной сети эмболами. При осмотре глазного дна пациента обнаруживается повреждение сетчатки. Развивается гипертермия, при которой температура тела достигает 38-40°С. Это обусловлено раздражением терморегуляторных центров мозга жирными кислотами. Традиционные жаропонижающие препараты при этом оказываются неэффективными.
Осложнения
Помощь больным с ЖЭ должна быть оказана в первые минуты с момента развития признаков сосудистой окклюзии. В противном случае жировая эмболия приводит к развитию осложнений. Дыхательная недостаточность оканчивается альвеолярным отеком, при котором легочные пузырьки заполняются жидкостью, пропотевающей из кровеносного русла. При этом нарушается газообмен, снижается уровень оксигенации крови, накапливаются продукты обмена веществ, в норме удаляющиеся с выдыхаемым воздухом.
Обтурация легочной артерии жировыми глобулами приводит к развитию правожелудочковой недостаточности. Давление в легочных сосудах повышается, правые отделы сердца оказываются перегружены. У таких пациентов выявляется аритмия, трепетание и мерцание предсердий. Острая правожелудочковая недостаточность, как и отек легкого, являются жизнеугрожающими состояниями и во многих случаях приводят к гибели пациента. Предотвратить подобное развитие событий можно только при максимально быстром оказании помощи.
Диагностика
В диагностике эмболий липидного происхождения принимает участие анестезиолог-реаниматолог, а также врачи-консультанты: кардиолог, пульмонолог, травматолог, офтальмолог, рентгенолог. Немалое значение в постановке правильного диагноза играют данные лабораторных исследований. ЖЭ не имеет патогномичных признаков, поэтому ее прижизненное выявление происходит лишь в 2,2% случаев. Для определения патологии используются следующие методы:
- Объективное обследование. Выявляется соответствующая заболеванию клиническая картина, частота сердечных сокращений более 90-100 ударов в минуту, частота дыхания – более 30 раз в минуту. Дыхание поверхностное, ослабленное. В легких выслушиваются влажные крупнопузырчатые хрипы. Показатель SpО2 не превышает 80-92%. Гипертермия в пределах фебрильных значений.
- Электрокардиография. На ЭКГ регистрируется отклонение электрической оси сердца вправо, неспецифические изменения сегмента ST. Увеличиваются амплитуды зубцов P и R, в некоторых случаях встречается отрицательный зубец T. Могут обнаруживаться признаки блокады правой ножки пучка Гиса: расширение зубца S, изменение формы комплекса QRS.
- Рентген. На рентгенограммах легких просматриваются диффузные инфильтраты легочной ткани с обеих сторон, преобладающие на периферии. Прозрачность легочного фона снижается по мере нарастания отека. Возможно появление уровня жидкости, свидетельствующего о наличии плеврального выпота.
- Лабораторная диагностика. Определенное диагностическое значение имеет выявление в плазме липидных глобул размером 7-6 мкм. Предпочтительнее забирать биоматериал из магистральной артерии и центральной вены. Исследование сред из обоих бассейнов проводят по отдельности. Выявление глобул повышает риск развития окклюзии, однако не гарантирует ее возникновения.
Дифференциальная диагностика проводится с другими видами эмболий: воздушной, тромбоэмболией, обтурацией сосудов опухолью или инородным телом. Отличительной чертой ЖЭ является наличие в крови микрокапель жира в сочетании с соответствующей рентгенологической и клинической картиной. При других видах сосудистой окклюзии липидные глобулы в крови отсутствуют.
Лечение жировой эмболии
Терапия осуществляется консервативными медикаментозными и немедикаментозными методами. Для оказания медицинской помощи пациента помещают в отделение реанимации и интенсивной терапии. Все лечебные мероприятия разделяют на специфические и неспецифические:
- Специфические. Направлены на дезэмульгацию жиров, коррекцию работы свертывающей системы, обеспечение адекватного газообмена. С целью оксигенации пациента интубируют и переводят на искусственную вентиляцию. Для синхронизации с аппаратом допускается введение седативных средств в комплексе с миорелаксантами периферического действия. Восстановление нормальной консистенции липидных фракций достигается путем использования эссенциальных фосфолипидов. Для предотвращения гиперкоагуляции вводится гепарин.
- Неспецифические. К числу неспецифических методик относят детоксикацию с помощью инфузионной терапии. Профилактика бактериальных и грибковых инфекций проводится путем назначения антибиотиков, нистатина. В качестве противомикробного и метаболического средства применяется гипохлорит натрия. Со 2-х суток больному назначают парентеральное питание с последующим переводом на зондовое энтеральное.
Экспериментальным методом лечения считается использование кровезаменителей на основе ПФО-соединений. Препараты улучшают показатели гемодинамики, восстанавливают нормальные реологические свойства крови, способствуют уменьшению размера липидных частиц.
Прогноз и профилактика
При подостром течении жировая эмболия имеет благоприятный прогноз. Своевременно оказанная помощь позволяет купировать патологические явления, обеспечить необходимую перфузию в жизненно важных органах, постепенно растворить эмболы. При остром варианте болезни прогноз ухудшается до неблагоприятного. Молниеносное течение приводит к гибели больного практически в 100% случаев.
Профилактика во время операций заключается в применении малотравматичных методик, в частности чрескожного спицевого остеосинтеза, выполняемого в отсроченном порядке. От использования скелетного вытяжения рекомендуется отказаться, так как этот метод не обеспечивает стабильного положения отломков и может привести к развитию поздней эмболизации. До госпитализации требуется максимально быстрая остановка кровотечения при его наличии, адекватная анальгезия, поддержание уровня АД на нормальном физиологическом уровне. Специфическим методом является введение этилового спирта на 5% растворе глюкозы.
Источник
Описание
Жировая эмболия – это крайне опасное состояние, при котором в кровеносную систему организма попадают частицы жировой ткани, вызывая угрожающие жизни и здоровью осложнения. Развивается жировая эмболия чаще всего при травмах конечностей, в том числе при хирургических вмешательствах, когда происходит перелом длинных трубчатых костей. Также, подобное состояние может развиться при множественных переломах таза. Острые края костного отломка повреждают лежащие рядом с костью сосуды, и жировые компоненты желтого костного мозга попадают из костномозгового канала в сосудистое русло. Подобное состояние, которое называют синдромом жировой эмболии, способны возникать при таких состояниях, как: сепсис, острый панкреатит, шок различного генеза, синдром длительного сдавливания, травмы с размозжением подкожно-жировой клетчатки, серповидно-клеточная анемия и сахарный диабет. Попадая в кровеносную систему, частицы жира в виде маленьких пузырьков, способных соединяться и увеличиваться в размерах, попадают в сосуды лёгких. В лёгких эмболы жира закупоривают сосуд, лишая кровоснабжения один или несколько участков лёгкого. Из-за этого часто сложно сразу поставить верный диагноз, потому что симптоматика жировой эмболии похожа на трмбоэмболию легочной артерии или пневмонию.
В развитии синдрома жировой эмболии выделяют две стадии.
Первая – механическая стадия. Жир из желтого костного мозга или повреждённой рыхлой подкожно-жировой клетчатки попадает в сосудистое русло из-за локального повышения давления. В нормальном состоянии, давление костно-мозгового канала не превышает отметки в 50 миллиметров ртутного столба. На фоне общего тяжелого состояния пациента, давление внутри кости может увеличиваться от 50 до 100 миллиметров ртутного столба. Из-за этого происходит выход жировых капель (глобул) через капилляры, которые питают кость, в кровеносное русло. На появление жировых эмболов в крови организм отвечает активной выработкой жирорастворяющих ферментов, активным выбросом жира из жировых депо и развитием воспалительной реакции в местах, куда с током крови попали эмболы. Доказано, что в легочных капиллярах жировые эмболы можно обнаружить уже через несколько секунд, после получения травмы или проведения хирургических манипуляций в костно-мозговом канале.
Вторая стадия называется биохимической. Ведущие патологические процессы происходят в лёгких, поскольку они являются своеобразным фильтром крови. Крупные жировые частицы, размерами 10 и более микрометров, не способны пройти через капилляры. Поэтому они остаются в лёгких, закупоривая сосуды и снижая, таким образом, кровоток в отдельных участках. Эмболы меньшего размера проходят через лёгкие и попадают в большой круг кровообращения. Под влиянием ферментов, жировые капли превращаются в жирные кислоты, которые разрушающе действуют на внутреннюю оболочку сосудов. Это вызывает внутрисосудистое воспаление, из-за чего происходит накопление в крови различных веществ, негативно влияющих на общее состояние пациента.
Количество белков и фосфатных соединений в крови и их функциональное состояние влияет на жировые капельки, циркулирующие в крови. При нарушении обмена фосфатов и белков, изменяется поверхностное натяжение жировых эмболов, что приводит к их слиянию в более крупные частицы. Из-за этого возникает активное образование микротромбов в крови, развивается внутрисосудистое свёртывание, синдром выраженной интоксикации и повреждаются мембраны клеток, из которых состоят стенки сосудов. Однако если описанные механизмы повреждения не запустились, то наличие в кровеносном русле жировых капелек малого размера может никак не проявляться.
После прохождения малого круга кровообращения (лёгочных сосудов), малые жировые капли способны сливаться капли большего размера и поражать не только лёгкие, но и другие органы с широкой сетью микрокапилляров. Также это может быть связано со способностью жировых капель менять свою форму – вытягиваться и деформироваться по форме сосуда. К органам-мишеням, которые будут поражаться в первую очередь при синдроме жировой эмболии, относятся: головной мозг, сетчатка глаза, почки и кожа.
Жировая эмболия подразделяется на следующие формы:
- Молниеносная, которая приводит к летальному исходу в течение нескольких минут после попадания жировых элементов в кровяное русло;
- Острая. При этой форме жировой эмболии клинические проявления развиваются через несколько часов после получения травмы;
- Подострая, с периодом клинического благополучия от 12 до 72 часов.
Возможно развитие жировой эмболии через 14 и более дней после получения травмы. Вероятнее всего, подобные случаи связаны с нарушением правил иммобилизации (недвижимости) травмированной конечности.
Симптомы
Фото: rd.com
Симптоматика жировой эмболии включает в себя три компонента: нарушение дыхания, кожные проявления и поражение головного мозга. В зависимости от того, какие симптомы определяют клиническую картину заболевания, выделяют церебральную, легочную и смешанную формы жировой эмболии. Чаще всего, от получения травмы до появления первых симптомов проходит от 3 часов до 3 дней.
Дыхательные нарушения проявляются в виде острой дыхательной недостаточности – влажный кашель, учащение дыхания свыше дыхательных движений 20 в минуту, боль в грудной клетке, одышка. Выраженность клинических проявлений будет зависеть от количества глобул, попавших в кровоток и их воздействием на сосуды лёгких. Чем больше сосудов будет закупорено, тем хуже будет состояние пациента и прогноз.
Кожные проявления будут выглядеть в виде мелких (около 1-2 миллиметров) петехиальных высыпаний. На коже передней поверхности грудной клетки, подмышечных впадин, плеч и шеи появляется красного цвета сыпь – внутрикожные кровоизлияния. Иногда петехии можно обнаружить на слизистой полости рта и склерах глаз. До исчезновения сыпи с момента появления может пройти несколько часов, но чаще всего сыпь сохраняется 3-5 дней. Сыпь при жировой эмболии возникает всегда и в дифференциальной диагностике заболеваний свидетельствует в её пользу. Распространение сыпи и увеличение отдельных её элементов будет говорить об ухудшении состояния больного.
На начальных этапах жировой эмболии поражение головного мозга проявляется различными вариантами нарушения сознания. Больной может быть возбужденным, агрессивным, дурашливым или заторможенным вплоть до коматозного состояния. Происходит это не только ввиду закупорки микроскопических сосудов головного мозга жировыми капельками, но и из-за дыхательных нарушений, которые приводят к снижению кислорода в крови. Позже у больного развивается неврологическая симптоматика, связанная с поражением отдельных отделов головного мозга и его отёком.
Вместе этим, у пациента на фоне жировой эмболии могут развиваться симптомы со стороны других органов и систем. К ним относятся:
- Расстройства системы кровообращения. У больного наблюдаются стойкая тахикардия (увеличение частоты сердечных сокращений свыше 90 в минуту), различные аритмии и синдром малого выброса – явление, при котором из левого желудочка в большой круг кровообращения выбрасывается меньше крови, чем требуется организму.
- Лихорадка. Из-за раздражения структур головного мозга, которые отвечают за терморегуляцию, происходит повышение температуры тела до 39-40°C. Лихорадка при жировой эмболии тяжело поддаётся терапии и ведёт к истощению пациента.
В зависимости от того, какие симптомы определяют клиническую картину заболевания, выделяют церебральную, легочную и смешанную формы жировой эмболии.
Диагностика
Фото: prolegkie.com
Жировая эмболия представляет большую опасность для жизни пациента, поэтому необходима своевременная диагностика состояния. С этой целью разработаны критерии оценки состояния, согласно которым выставляется диагноз жировая эмболия. Существую большие и малые критерии.
Большие критерии:
- Петехиальная сыпь в подмышечных впадинах или на конъюнктиве глаз;
- Малое насыщение кислородом крови (парциальное давление кислорода в артериальной крови ниже 60 мм ртутного столба);
- Низкая концентрация кислорода в выдыхаемом воздухе;
- Любые нарушения функций головного мозга;
- Диагностированный отёк лёгких.
К малым критериям относят:
- Тахикардия свыше 110 ударов в минуту;
- Повышение температуры тела более 38,5°C;
- Наличие жировых эмболов в сосудах сетчатки, которые выявляются при исследовании глазного дна;
- Жировые капли в моче;
- Резкие необъяснимые изменения в общем анализе крови по типу увеличения жидкой части крови по отношению к клеткам, снижение количества тромбоцитов и увеличения скорости оседания эритроцитов;
- При исследовании мокроты обнаружение в ней жировых капель.
В анамнезе у пациента будет травма трубчатых костей или таза, а также хирургические вмешательства обычно не позднее 3 суток. Для синдрома жировой эмболии характерным будет заболевание в анамнезе, способное привести к такому осложнению.
При проведении лабораторных и инструментальных исследований в крови возможно обнаружение повышенного количество триглицеридов и фермента липазы. Может обнаружиться снижение гемоглобина и эритроцитов из-за развития гемолитической анемии. Обычно наблюдается повышение лейкоцитов.
В моче, помимо жировых капель, можно обнаружить белок и цилиндры.
При рентгенографии органов грудной клетки выявляется затемнение легочных полей различной локализации. При тяжелой жировой эмболии, возможна картина тотального затемнения – симптом «снежной бури».
На компьютерной томографии петехиальные кровоизлияния обнаруживаются в белом и сером веществе головного мозга.
Лечение
Фото: mediprotect.com.au
Лечение жировой эмболии начинается немедленно при наличии подозрений на этот диагноз. Такие пациенты определяются в отделения интенсивной терапии или реанимации, до достижения ими стабильного состояния.
Хирургические методы лечения. Важным критерием профилактики жировой эмболии является как можно более ранняя оперативная стабилизация переломов трубчатых костей и таза. На настоящий момент оптимальным методом считается хирургическая фиксация (с помощью пластин, спиц, штифтов), поскольку скелетное вытяжение не способно обеспечить адекватной стабильности отломков кости.
Из-за серьёзных легочных нарушений, важным моментом в лечении жировой эмболии является поддержка дыхания. Всем больным жировой эмболией показано назначение кислородно-воздушной смеси для дыхания. При назначении кислорода стараются использовать минимальную концентрацию в смеси, при которой аппаратные показатели насыщения кислородом крови остаются в пределах нормы. При проведении оксигенотерапии необходимо следить за уровнем давления в дыхательных путях, а также за частотой дыхания и объёмом вентиляции лёгких за минуту.
Современные клиники располагают аппаратами эфферентной терапии. Так называются приёмы воздействия на кровь аппаратами вне и внутри сосудистого русла. Сорбционная детоксикация удаляет из кровяного русла крупные молекулы, токсические комплексы, что позитивно сказывается на состоянии внутренних органов и общем самочувствии. Метод плазмафереза позволяется убрать из кровяного русла определённую часть плазмы (жидкая часть крови, без клеточных компонентов), содержащую в себе жировые эмболы. Хороший терапевтический эффект оказывает приём внутрисосудистого лазерного облучения крови. Применение методов эфферентной терапии в комбинации улучшает терапевтический эффект от их применения. В острый период заболевания при наличии в крови жировых эмболов на данный момент не представляется возможным, однако при минимальном улучшении самочувствия пациента их назначение оправдано и ускоряет выздоровление.
Лекарства
Фото: pinsdaddy.com
Поскольку жировая эмболия чаще всего развивается после травмы, а также из-за развития интоксикации необходимо проведение инфузионной терапии. При назначении капельниц ориентируются на показатель общего анализа крови – гематокрит. Он показывает отношение объема клеточного компонента крови к жидкому (плазме). Немаловажным является отслеживание диуреза (суточное количество мочи), давления на периферических сосудах и давления в легочной артерии. Для инфузий назначаются растворы кристаллоидов (солевые растворы) и коллоидов (растворы органических веществ). Применяют растворы Глюкозы, Натрия Хлорида, Рингера. При необходимости, в капельницу добавляют другое лекарственное средство. Больным жировой эмболией показано введение раствора Альбумина. Этот белок связывает жирные кислоты в крови и выводит из организма, таким образом, уменьшая повреждение стенок сосудов.
Для больных жировой эмболией очень важен вопрос качественного обезболивания, поскольку на количество жировых кислот в крови способны влиять катехоламины – вещества, которые вырабатываются в организме при боли и стрессе. Поэтому необходимо обеспечивать длительное и полное блокирование болевого синдрома. С этой целью применяют наркотические анальгетики (Трамадол, Промедол, Фентанил) и использование местной анестезии (Лидокаин, Ультракаин, Новокаин). Для больных жировой эмболией оправдано применение Морфина, поскольку он не только устраняет боль, но и положительно сказывается на дыхательной функции. Местное обезболивание возможно как в виде инфильтрации больного места раствором анальгетика, так и в виде блокад в позвоночный канал.
Для воздействия на кровь, а именно на её вязкость применяют реологически-активные препараты. К ним относятся: Реополиглюкин, Реомакродекс, Гепарин. Целью ставится сделать кровь мене вязкой и более текучей. При значительных кровопотерях возможно проведение переливания компонентов крови – эритроцитарной массы, тромбоцитарной массы, свежезамороженной плазмы.
Чтобы защитить мозг от непоправимых нарушений, используют препараты группы антиоксиданты (Ольфен, Ионол, Цирулоплазмин), антигипоксанты (Токоферол, Фосфорилированная глюкоза), ноотропы (Ноотропил, Актовегин, Церебролизин), глюкокортикоиды (Преднизолон, Дексаметазон). При повышении внутричерепного давления применяют осмотические диуретики (Маннитол). Чтобы предупредить кислородное голодание мозга используются препараты барбитуратов и бензодеазепинов.
Народные средства
Фото: narodnymi.com
Жировая эмболия всегда возникает как следствие травмы или тяжёлого соматического заболевания. Ни в коем случае нельзя заниматься самолечением, а следует обратиться в медицинское учреждение, где окажут специализированную врачебную помощь. При её отсутствии, высока вероятность летального исхода.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Ваши отзывы и комментарии о лечении
Источник
