Сыпь у детей с гнойничками
Добрый день! Сыпь у детей, в той или иной форме, можно наблюдать так же часто, как, например,  температуру. Почему она возникает? Ведь не может же она появляться сама по себе? Молодым родителям нужно запомнить главное – любая сыпь на коже ребенка всегда говорит о наличии признаков какого-то заболевания.
температуру. Почему она возникает? Ведь не может же она появляться сама по себе? Молодым родителям нужно запомнить главное – любая сыпь на коже ребенка всегда говорит о наличии признаков какого-то заболевания.
В этой статье я расскажу о том, какие виды высыпаний на коже ребенка могут быть, и что является причиной их появления.
Итак, различают 3 вида детской сыпи:
- Аллергическая сыпь
- Гнойничковая сыпь
- Сыпь при кори (ветрянке, краснухе, скарлатине).
Давайте пройдемся по каждому виду сыпи и разберем, что же является причиной ее появления на коже ребенка.
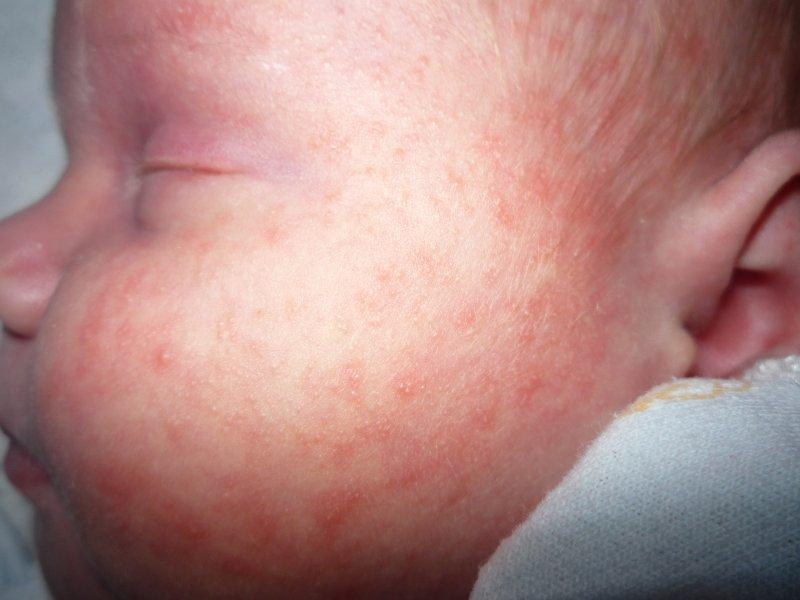
Аллергическая сыпь (может быть как на лице, так и на теле)
Аллергическая сыпь появляется обычно внезапно. Причиной ее высыпания может быть употребление какого-нибудь нового продукта питания или лекарственного препарата.
Высыпания возможны как на лице, так и на теле ребенка, а могут и там и там одновременно. Аллергическая сыпь может возникать постепенно, в течение 2 — 4 дней.

Часто она сопровождается неприятным и достаточно сильным зудом: маленькие дети, не способные высказать конкретных жалоб, сразу начинают чесаться и вести себя беспокойно. Обычно родители это сразу замечают.
Аллергический зуд имеет свойство ослабевать на холоде и ,напротив, усиливаться в теплой комнате.
Сыпь при аллергии бывает обычно рельефная, необычайно яркая, красного или слегка розоватого цвета в виде пятен или волдырей, которые часто как бы сливаются между собой.
Самые “любимые” места аллергической сыпи это: ягодицы, щеки, локтевые складки, но возможно ее проявление и в других местах на теле.
Что делать родителям, если у ребенка обнаружилась аллергическая сыпь? В таком случае больному ребенку могут помочь противоаллергические лекарственные препараты. Их довольно много, вот лишь некоторые, те, что на слуху:
- супрастин
- тавегил
- фенистил
- зиртек
- кларитин
Естественно, что перед применением препарата от аллергии нужно показать ребенка врачу. Если подозреваете какие-то продукты в том, что они поспособствовали появлению сыпи, то их нужно просто исключить!
Гнойничковая сыпь

Гнойничковая сыпь может возникнуть на любом месте. Ее характерная особенность- появление на коже гнойничков – небольших, плотных пузырьков белого цвета, при вскрытии которых появляется гной, а затем на месте вскрывшихся пузырьков образуются корки.
Гнойничковая сыпь может сопровождаться небольшим повышением температуры тела у ребенка, который сразу делается капризным или, наоборот, излишне вялым.
Причиной ее появления чаще всего бывает инфекция, попавшая в слабый детский организм. Также гнойничковая сыпь может возникать после ожогов или при контакте ребенка с какой- либо химией или ядами, если он, не дай бог, сумеет до них добраться!
Что должны знать в этом случае родители
Прежде всего, нельзя вскрывать гнойнички самостоятельно. Единственное, что допустимо сделать, – это взять зеленку и смазать ей появившиеся пузыри. Остальное – дело врача, к которому вы должны доставить свое чадо как можно быстрее.
Сыпь при кори (ветрянке, краснухе, скарлатине)

Следующая разновидность сыпи у детей – высыпания на коже вследствие попадания в организм вирусной инфекции. Это может быть любое инфекционное заболевание: ветрянка, корь, скарлатина, краснуха. Но чаще всего причиной сыпи у ребенка выступает корь.
Сыпь у детей при кори появляется, как правило, приблизительно через 2 – 3 дня после повышения температуры.
Появляется она пятнами, которые чуть приподняты над кожей и местами как бы сливаются друг с другом.
Эти пятна образуются постепенно, сверху вниз. Порядок такой: начиная с лица, затем верхняя половина туловища, а уже потом распространяются по всему телу.
Обычно, сыпь при кори возникает в течении 3 – 4 дней, а затем в таком же порядке проходит, правда оставляет после себя темные следы, которые спустя определенное время пропадают.
Что должны знать родители
Корь – это очень серьезное и коварное заболевание. Опасно оно, прежде всего, своими осложнениями. Причем, чем заболевший ребенок младше, тем сложнее и опаснее могут быть осложнения. Именно поэтому корь следует как можно быстрее лечить. Лечение обычно включает в себя:
- Личную гигиену больного
- Обязательный постельный режим
- Влажную уборку комнаты, в которой находится больной (уборку делают как можно чаще)
- Частое проветривание комнаты
- Прием необходимого количества витаминов
- Обильное питье
- Если корь дала осложнение, то назначаются соответствующие медикаменты.
Автор статьи: Губанова Ольга Владимировна — Дерматолог, Трихолог
В среднем, на написание 1 статьи тратится 3-4 часа времени. Делясь статьей в соц.сетях вы выражаете благодарность авторам блога за их труд!!!
Источник
Все родители должны знать, что появление прыщиков на теле у ребенка – это не редкость и не катастрофическое явление. Их возникновение могут спровоцировать самые различные причины. Некоторые виды высыпаний абсолютно безвредны и не представляют никакой опасности для жизни младенца. Другие – являются симптомом некоторых заболеваний. Всем мамам и папам важно понимать, почему могут появиться прыщики на теле у ребенка, и знать, какие действия нужно предпринимать в дальнейшем.

У грудничка прыщики на лице
Почему появляются прыщи на теле
Основные причины:
- Аллергия. Это может быть реакция организма на определенный продукт питания, бытовую химию, детские косметические средства, медицинские препараты, некачественные подгузники. В таком случае сыпь может отличаться по внешнему виду. Могут появиться розовые или красные пятна, единичные или многочисленные прыщики, а также шершавая сплошная плоскость.
- Инфекционные заболевания. Существует очень много болезней, симптомом которых является появление высыпаний. К самым известным заболеваниям можно отнести скарлатину, корь, ветрянку, краснуху, ротовирус.
- Воздействие внешних факторов. К таким причинам относятся укус какого-либо насекомого, механическое повреждение, влияние на кожу разных раздражителей: пеленки, памперса, когда они пропитаны жидким калом, мочой или потом.
- Гормональный дисбаланс. Сыпь на коже у новорожденных может появиться из-за закупорки сальных желез, возникшей по причине незрелости маленького организма и адаптации ребенка к жизни в непривычных для него условиях.
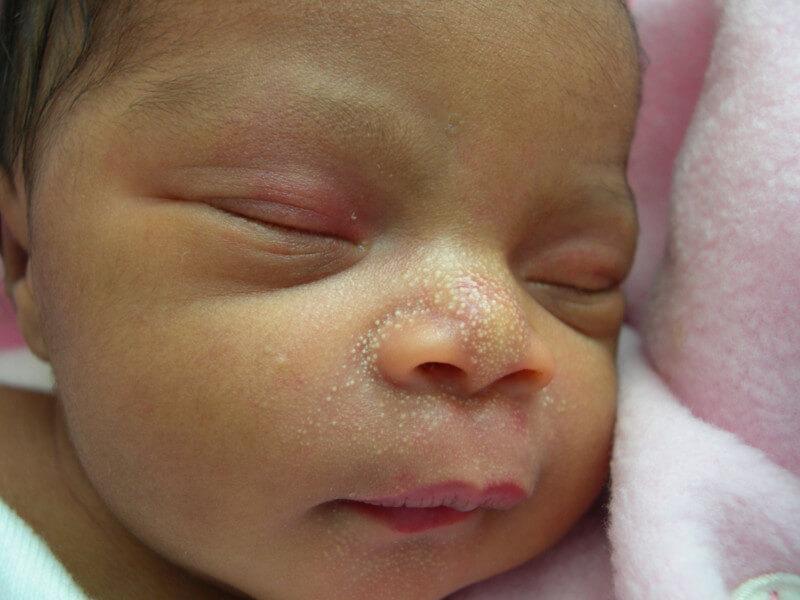
У новорожденного гормональные высыпания на лице
Виды высыпаний
Если появляются прыщики у ребенка на теле, родители сразу же начинают паниковать. Вместо этого стоит научиться определять причину данного проявления или знать, для какого типа заболевания будет характерна эта сыпь.
Токсическая эритема
Обычно данная патология развивается внезапно, но может проявиться и через несколько дней после непосредственного контакта с аллергеном. Появляется заболевание в виде твердых, сухих, зудящих, горячих на ощупь эритем. Они могут образовываться как на кожных покровах, так и на слизистых оболочках. Локализацию первичных высыпаний чаще всего можно заметить на щеках, животе, плечах, голенях и бедрах, ягодицах, но никогда эритемы не возникают на ладонях и подошвах ног.
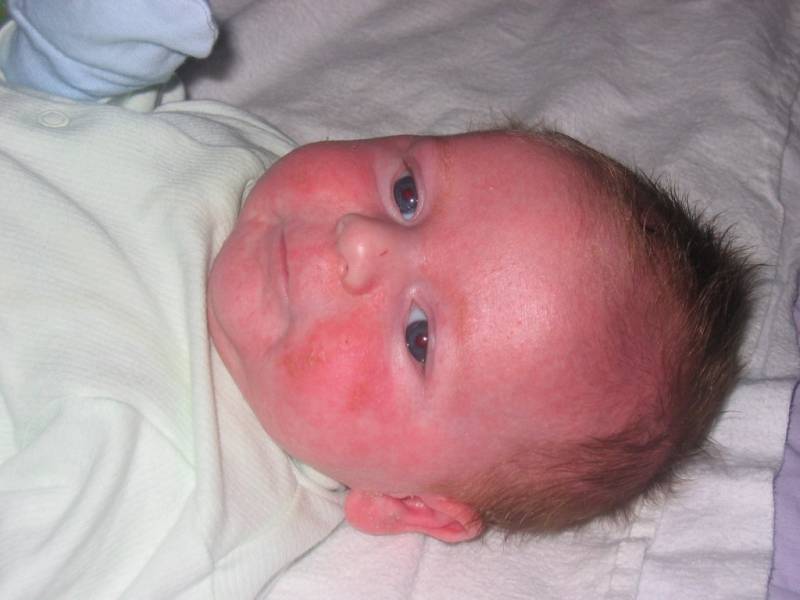
Токсическая эритема
Ветряная оспа
Когда ребенок заболевает ветряной оспой, то у него на коже начинают появляться специфические розово-белые водянистые пузырьки. Одновременно с появлением прыщиков начинает подниматься температура тела. Через некоторое время прыщи начинают лопаться и превращаются в небольшие язвочки. При заживании эти язвы начинают покрываться корочкой, которая через определенное время сама отпадает. Высыпания наблюдаются на всех частях тела, включая кожу головы, ладони и ступни.
Обратите внимание! Сдирать образовавшуюся на язвочках корочку нельзя, иначе на коже останется ямка, которая уже никогда не затянется.
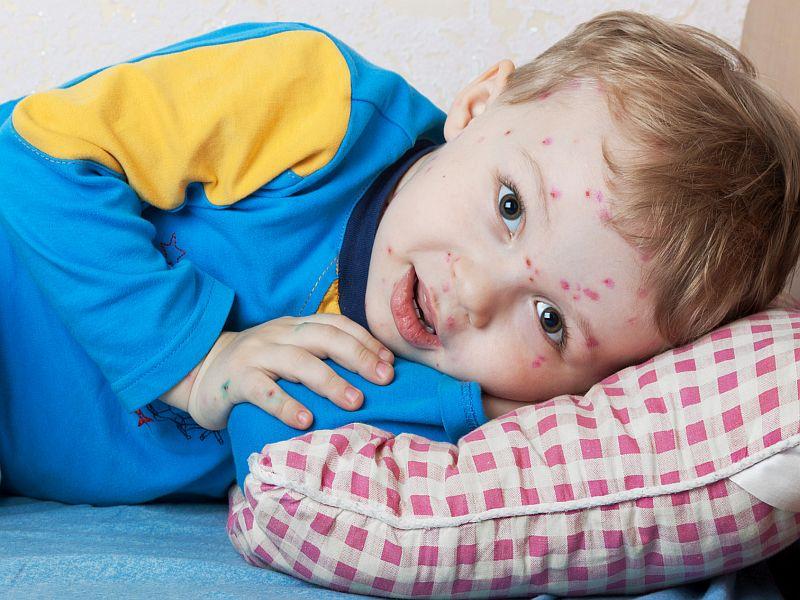
Ветряная оспа
Сыпь в виде пузырьков
Пупырышки на коже у маленького ребенка являются симптомом ветрянки, аллергии, крапивницы или герпеса (прыщик похож на гнойничок), особенно, если они наполнены жидкостью и имеют размер от булавочной головки до горошины.
Аллергическая реакция
Высыпания, вызванные аллергической реакцией, представляют собой розовые или красные прыщи. Они могут быть заметны на лице или других частях тела (включая локти, колена и спину). Также аллергия может проявляться в виде красных шелушащихся пятен. В запущенном случае красные прыщики на теле у грудного ребенка начнут превращаться в коросту и будут мокнуть. Источниками аллергии могут быть продукты питания, лекарства, бытовая химия, шерсть животных и другие факторы.

Аллергическая реакция
Потница или раздражение
Основная причина возникновения такого рода высыпаний – длительное потение кожи из-за ее перегрева. Понятно, что мелкая розовая слегка выпуклая сыпь появится, если:
- На ребенка будут одевать очень много одежды или пеленать в несколько пеленок;
- Летом в сильную жару на малыша будет одета одежда из синтетической ткани;
- Месячный или годовалый грудничок будет спать и играть в комнате с высокой температурой воздуха. Нужно выбирать золотую середину – 20-22 градуса. В особенности это важно до того времени, пока ребенку ни исполнится год;
- Будут нарушены правила гигиены ребенка, то есть недостаточный уход за кожей.
Пояснение. Потница незаразна, после нормализации температуры в комнате и соблюдения всех норм ухода пройдет сама. Ускорить этот процесс можно с помощью обычной детской присыпки.
У младенца потница на попе
Сыпь в виде красных точек
Красные мелкие прыщики у маленького ребенка могут возникнуть при аллергии, потнице, проблемах с сосудами (характерно при плохом сворачивании крови), инфекционном заболевании, таком как ротовирус. Обычно они появляются на ладонях, запястьях, ногах. При ротовирусе сыпь покрывает весь рот, и начинает чесаться язык.
Акне новорожденных
Если родители увидели у новорожденного ребенка белые пупырышки на теле, не стоит паниковать, они носят чисто физиологичный характер. В течение первых недель и месяцев после рождения с такими высыпаниями обычно сталкивается около трети всех детей. Эти прыщи могут появиться на лице, волосистой части головы, в области подбородка и шеи. Они проходят самостоятельно и не нуждаются в каком-либо специальном лечении и применении медицинских препаратов.
Важно! Акне новорожденных не содержат комедонов (засоренных пор) и в условиях соблюдения правильной гигиены не будут воспаляться или становиться гнойными.

Акне новорожденных
Недостаточная гигиена
При нарушении элементарных правил гигиены кожи лица и шеи прыщи в этой области могут возникать очень часто. Причина – выработка избыточного количества подкожного сала. Чтобы избавиться от высыпаний, следует соблюдать чистоту, мыть шею и лицо теплой водой с мылом, вытирать кожу только чистым полотенцем, не прикасаться к лицу ребенка грязными руками.
Инфекционный мононуклеоз (вирус Эпштейна-Барр)
Чаще всего это заболевание протекает с высыпаниями. Сыпь появляется в виде побочного эффекта на прием антибиотиков. Обычно прыщики начинают возникать на третий-пятый день после начала болезни и через трое суток исчезают. Кроме прыщей, могут появиться пятна или папулы, которые сильно шелушатся.
Кроме сыпи, у детей поднимается температура, ухудшается аппетит, появляется боль в горле. Серьезной угрозы для жизни ребенка такое заболевание не представляет. Период его протекания длится около двух недель, на восстановление организма потребуется до 1,5-2 месяцев.
Гормональные нарушения
Такие высыпания могут появиться только у новорожденных детей. Выглядят они как небольшие неровности или маленькие пятнышки. Цвет обычно телесный или красноватый. Появляются на лице, голове и шее. Не представляют опасности для жизни ребенка и не вызывают дискомфорт. В лечении не нуждаются.
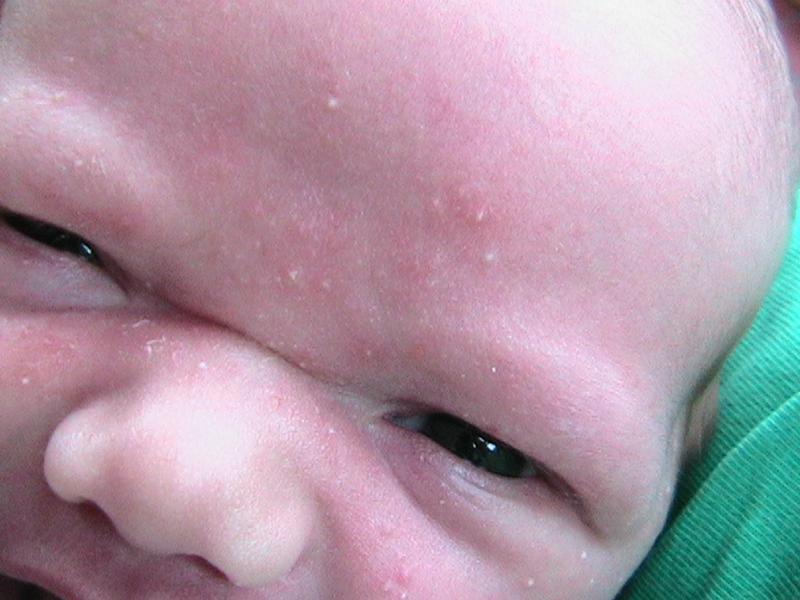
Прыщи у ребенка на лице
Глистные инвазии
Сыпь может выглядеть как мелкие круглые пятнышки, как крапивница или акне, но бывают и тяжелые формы. Все будет зависеть от иммунитета ребенка и количества паразитов в организме малыша. При таких высыпаниях температура не повышается, они расположены на всех частях тела.
Обратите внимание! Чтобы избавить ребенка от сыпи, нужно оградить его от глистов. Для этого следует обратиться к доктору, чтобы тот назначил лекарственное средство и прописал его правильную дозировку.
Что делать, если появились прыщи
Бороться с высыпаниями нужно правильно:
- Гормональные прыщи, или милиумы, пройдут самостоятельно, поэтому ничем их лечить не нужно;
- При подозрении на аллергию проконтролировать питание мамы и малыша в течение последних суток, а также то, чем были постираны вещи, не применялись ли новые химические средства для уборки, новая косметика.
- При потничке малыша нужно купать в воде с отваром череды. После этого на пораженные места нанести присыпку.
Важно! Если сыпь вызвана инфекцией, то заниматься лечением должен доктор.
Если на коже у новорожденного обнаружены прыщики, то родителям необходимо придерживаться таких советов:
- Купать ребенка в воде с отваром череды и ромашки;
- Остатки мыла и шампуня смывать водой. Кожу полотенцем не вытирать, а промокать;
- Лицо малыша протирать стерильной ватой, смоченной в кипяченой воде;
- После дефекации попку ребенка помыть с мылом;
- Важно следить, чтобы подгузник не переполнялся и не натирал нежную кожу;
- После купания на ребенка нужно надевать только свежую одежду;
- Стирать детские вещи нужно специальным детским порошком или мылом;
- Кормящей маме следить за своим рационом.
Дополнительная информация. Чтобы подсушить прыщики, можно применять крем Бепантен или любой детский крем с пантенолом, а также цинковую мазь.
Опасны ли прыщи на теле ребенка
Кожные высыпания в большинстве случаев являются симптомом заболевания. Детский иммунитет очень слаб, и любые патологические процессы в организме могут серьезно навредить здоровью ребенка. Отсутствие или неадекватная терапия может привести к осложнениям.
Когда нужно вызвать врача
При наличии высыпаний на теле нужна консультация аллерголога, дерматолога и иммунолога. На начальной стадии можно обратиться к педиатру. Поводом для обращения к доктору должны быть кожные высыпания невыясненной этиологии, особенно, если они сопровождаются зудом, жжением и отеком.
Поводом для вызова скорой помощи являются следующие признаки:
- Прогрессирование высыпаний;
- Повышение температуры;
- Понос, рвота, тошнота;
- Отказ от еды;
- Отек гортани;
- Судороги;
- Непроизвольное мочеиспускание;
- Нарушение дыхания.
Эти симптомы указывают на развитие осложнений, которые могут стать причиной летального исхода, если вовремя не обратиться к врачу.
Что нельзя делать
Категорически нельзя применять средства от прыщей, предназначенные для взрослых. Спирт, салициловая кислота, антибиотики, гормональные мази и другие агрессивные вещества могут вызвать серьезный ожог кожи, раздражение или системные побочные эффекты.
Запрещено выдавливать любые высыпания у детей – это наиболее частая причина попадания инфекции в ранки и воспалений. Такие манипуляции приводят к образованию шрамов и рубцов, которые остаются на всю жизнь.
Диагностические исследования
Для постановки точного диагноза ребенку проводят общий и биохимический анализы крови. Может потребоваться тест на аллергены, если есть подозрение на индивидуальную непереносимость конкретного раздражителя. С пораженного участка берут соскоб. Дополнительно проводят УЗИ внутренних органов. Направление на обследования доктор дает после предварительного анализа. Врач осматривает ребенка и проводит опрос родителей, чтобы узнать о дополнительных симптомах.
Мнение доктора Комаровского
Комаровский утверждает, что большая часть заболеваний, которые могут сопровождаться сыпью, а также обязательно ей проявляются, серьезной опасности для ребенка не представляют. Но есть и весьма опасные болезни, поэтому родители должны быть предельно бдительными.
Недопустимы самодиагностика, самостоятельная постановка диагноза и самолечение народными средствами. Чтобы отличить инфекционную сыпь от неинфекционной, Евгений Комаровский советует не впадать в ступор или панику, а внимательно понаблюдать за чадом: есть ли у него другие признаки инфекционной болезни.
Важно! Если причины сыпи выяснить не получается, или прыщи сопровождаются другими симптомами, то не следует тянуть с обращением к детскому специалисту.
Лечить или не лечить прыщи у ребенка, должен решать только врач, осмотревший и поставивший диагноз. В любом случае все доктора утверждают, что ни в коем случае нельзя заниматься самолечением, особенно, если идет речь о здоровье новорожденного ребенка.
Видео
Источник
Содержание:
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром «рука-нога-рот»
- Розеола
- Краснуха
- Корь
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром «рука-нога-рот»
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть «первичных» заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская розеола (внезапная экзантема).
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Источник
