Сыпь у ребенка после пневмонии
Среди всех заболеваний лёгочной ткани, пневмонии занимают особое место. Это связано с широкой распространённостью недуга, особенно у детей. Малыши более склонны к инфекционным заболеваниям из-за незрелости иммунитета, а особенности дыхательной системы ребят предрасполагают к развитию бактериальных осложнений, пневмоний.
Не всегда болезнь протекает «по плану», без особенностей. Встречаются случаи воспаления лёгких со стёртыми клиническими симптомами, когда заподозрить и вылечить недуг совсем не просто. Причиной необычных проявлений являются редкие возбудители инфекции – некоторые бактерии, вирусы, простейшие и грибы, а болезнь носит название «атипичная пневмония».
О болезни
Своё название заболевание получило в 30-х годах прошлого столетия, когда врачи впервые заподозрили иную природу инфекции. В отличие от частых возбудителей воспаления лёгких – стафилококка, пневмококка, причиной появления необычных симптомов была признана микоплазменная инфекция. Позднее список редких возбудителей пополнился хламидией, легионеллой, коксиеллой, респираторными вирусами и другими микроорганизмами.
Хотя причины атипичной пневмонии разнообразные, а каждый из возбудителей имеет свои особенности, у всех этих микроорганизмов есть общая черта. Все из них обладают устойчивостью к привычным антибиотикам для лечения респираторных инфекций – пенициллинам и β-лактамам. Поэтому обнаружение нетипичной микрофлоры играет важную роль в выборе рациональной терапии.
Болезнь передаётся воздушно-капельным путём от больного человека. Так же возможно инфицирование ребёнка через предметы обихода. После попадания инфекционного агента в организм, проходит от 2 до 10 дней, затем проявляются первые клинические признаки болезни. В среднем инкубационный период составляет от 3 до 5 дней.
Чтобы вовремя обнаружить заболевания нужно знать характерные признаки недуга. Но возбудителей инфекции множество, а симптомы атипичной пневмонии у детей могут отличаться в зависимости от этиологии болезни. Поэтому важно вовремя заметить признаки, указывающие на необычность возбудителя, понимать правила диагностики и алгоритм лечения атипичной инфекции. Среди всех нетипичных воспалений лёгких самыми распространёнными являются микоплазменная и хламидийная пневмонии.
Микоплазменная пневмония
Наиболее частая причина развития нетипичного воспаления лёгких – инфицирование Mycoplasma pneumoniae. Этот микроорганизм передаётся воздушно-капельным путём и чаще выявляется у детей до 5 лет. Распространённость инфекции достаточно высокая и занимает около 20% среди всех случаев пневмоний. Возможна передача возбудителя от больного ребёнка к здоровому в детских дошкольных учреждениях, школах. Обнаруживается болезнь обычно в зимний и осенний период.
Микоплазмы являются внутриклеточными паразитами, они не имеют своей собственной клеточной стенки, но способны самостоятельно синтезировать белок. Эти микроорганизмы считаются промежуточным звеном между вирусами и бактериями.
Особенности клиники микоплазменной пневмонии
Данный вид болезни характеризуется схожестью первых симптомов заболевания с проявлениями гриппа, ОРВИ. Малыш жалуется на боль и першение в горле, недомогание, обнаруживаются признаки ларингита, фарингита, синусита.
Затем микроорганизм проникает в нижние дыхательные пути и начинает там активно размножаться. Начиная с 3-го дня от начала заболевания появляются признаки поражения бронхов, плевры, лёгких:
- выраженная лихорадка до 39 – 40°С;
- боль в области грудины, которая усиливается при вдохе;
- приступообразный кашель с небольшим количеством мокроты.
Пневмония, вызванная микоплазмой, отличается нередким двухсторонним поражением лёгких, скудным выделением мокроты. Часто кроме респираторных проявлений наблюдаются внелёгочные симптомы: боль в животе, мышцах и суставах, кожная сыпь. Высыпания в виде пятен, папул, небольших волдырей можно обнаружить у 10 – 15% детей.
Пневмония обычно имеет затяжное течение – сухой непродуктивный кашель мучает малыша в течение нескольких недель и может переходить в хронические формы заболевания.
Заподозрить этот вид возбудителя можно по характеру мокроты. При появлении надрывного кашля может появляться белесоватое пенистое отделяемое с прожилками крови, что указывает на микоплазменное поражение лёгких. Однако этот признак может отсутствовать у детей младшего возраста.
Диагностика микоплазменной пневмонии
Выявить атипичную пневмонию бывает непросто, для этого потребуется комплексное обследование ребёнка:
- Сбор жалоб, анамнеза заболевания.
Чтобы заподозрить микоплазменную природу воспаления лёгких необходимо учитывать данные анамнеза заболевания, уточнить контакт с источником инфекции. Врача может насторожить длительный кашель с трудноотделяемой мокротой, характер которого не меняется. Нередко у детей обнаруживается стойкий субфебрилитет ( небольшое, но продолжительное повышение температуры тела), насморк.
- Физикальное обследование.
Признаки поражения лёгких при атипичной пневмонии трудно определить без рентгенологического обследования. Начиная с 3 – 5 суток от начала заболевания, врач может услышать ослабление дыхание и редкие влажные хрипы. При перкуссии (простукивании грудной клетки) лёгких, изменения выражены слабо и практически не определяются.
Данное заболевание лёгких отличается несоответствием данных, полученных при клиническом обследовании, рентгенологической картине заболевания. Нередко атипичную природу воспаления обнаруживают после неудачного лечения пенициллинами или цефалоспоринами.
- Лабораторные и инструментальные исследования.
Клиническое значение имеют общий анализ крови, рентгенография органов грудной клетки. При исследовании крови при пневмонии можно обнаружить признаки воспаления, которые выражены умеренно.
Более точно указывают на микоплазменную природу заболевания изменения на рентгенограмме. Доктор обнаруживает инфильтрацию лёгочной ткани в виде «размытых теней», появляются изменения со стороны бронхиального и сосудистого рисунка. Обнаруживаются петлевые и сетчатые элементы на рентгеновском снимке.
Рентгенологическое исследование, проведённое в 2 проекциях, является главным методом, позволяющим заподозрить микоплазменную природу пневмонии.
- Выявление возбудителя.
Чтобы точно определить возбудителя придётся сделать посев мокроты на питательную среду, использовать серологические методы. Но выделение культуры микоплазмы совершить достаточно сложно, микроорганизмы медленно растут и только на специальных средах. Приходится назначать лечение эмпирически, не дожидаясь 7 – 14 дней для получения результатов.
Из серологических методов наиболее широко используется выявление антител к возбудителю методом ИФА. С помощью данного способа можно установить характер течения и стадию заболевания. Выделить ДНК инфекционного агента можно с помощью ПЦР, но этот метод не является показательным в определении активности инфекции.
Лечение микоплазменной атипичной пневмонии у детей
Не зависимо от возбудителя терапия воспаления лёгких включает в себя общие принципы:
- постельный режим;
- тёплое, обильное питьё;
- дезинтоксикационная терапия;
- антибиотибактериальные препараты;
- отхаркивающие средства;
- симптоматическое лечение;
- физиопроцедуры.
Самым важным фактором рационального лечения пневмонии у детей является правильный подбор антибактериальных препаратов. Хорошим эффектом обладают лекарственные средства из группы макролидов, фторхинолонов, тетрациклинов.
Терапию микоплазменной пневмонии проводят «Азитромицином», который признан наиболее действенным в отношении данного микроорганизма. Иногда назначаются другие препараты: «Эритромицин», «Спирамицин», «Доксициклин», курсом не менее 7 – 10 дней, но их эффективность уступает «Азитромицину».
Хламидийная атипичная пневмония
Причиной развития воспаления лёгких может стать неподвижный внутриклеточный микроорганизм – Chlamydophila. В процессе жизнедеятельность инфекционный агент полностью разрушает клетку, в которой он паразитирует. Наиболее уязвимы для инфекции эпителиальные клетки мочеполовых органов и конъюнктивы глаза.
Особенностью данного микроорганизма является способность образовывать L-формы, «впадать в спячу» при неблагоприятных условиях. В таком виде хламидия может длительно существовать, не вызывая конфликтов с иммунитетом человека. При снижении защитных сил организма инфекционный агент пробуждается и активно размножается, вызывая признаки болезни.
К предрасполагающим фактором для развития хламидийной пневмонии относятся: низкая устойчивость организма крохи к инфекциям, ослабленный иммунитет. Встречаются случаи длительного носительства возбудителя без проявлений болезни.
Если инфекционный агент попал в организм человека, развивается заболевание – хламидиоз. Скопление микроорганизма в дыхательных путях приводит к развитию в них инфекционного процесса.
По статистики атипичная пневмония, вызванная хламидиями, не такая уж редкая и встречается в 10% случаев всех воспалений лёгких.
Где можно заразиться хламидиями?
- при непосредственном контакте с больным человеком, т.к. микроорганизм может распространяться воздушно-капельным путём;
- через инфицированные хламидией вещи;
- прогуливаясь в местах скопления птиц; нередко пернатые переносят этот микроорганизм;
- новорождённые инфицируются хламидиями от больной матери через околоплодные воды и при прохождении по родовым путям.
Как проявляется болезнь?
Инфекция, вызванная хламидиям, имеет нетяжёлое, но затяжное течение. Через несколько дней после контакта с источником инфекции возникают первые проявления – заложенность носа, насморк. Температура может оставаться субфебрильной, не подниматься выше 38°С.
Через 1 – 4 недели от появления первых симптомов, инфекционные проявления прогрессируют. Появляется сухой приступообразный кашель, который возникает одновременно с лихорадкой, болью в грудной клетке, миалгией (мышечной болью). Температура повышается до 38 – 39°С, малыш жалуется на слабость, головную боль. Нередко инфекция сопровождается воспалением шейных лимфоузлов.
Кашель и недомогания могут мучать ребёнка в течение нескольких месяцев. При этом длительное носительство хламидийной инфекции повышает риск развития обструктивного бронхита и бронхиальной астмы.
Диагностика хламидийной пневмонии
Методы определения этой формы воспаления лёгких схожи с диагностикой микоплазменной пневмонии:
- Сбор анамнеза заболевания и жалоб.
Чтобы заподозрить хламидийную природу инфекции стоит уделять внимание особенностям клинических проявлений, контакту с инфекционным больным.
- Врачебный осмотр.
При физикальном обследовании врач замечает притупление лёгочного звука при простукивании грудной клетки. Аускультативные данные могут отличаться, в зависимости от течения и стадии болезни: дыхание может быть ослабленным или жёстким, а хрипы крепитирующие, влажные.
- Лабораторная диагностика.
В клиническом анализе крови отмечаются небольшие признаки воспаления, нормальное количество лейкоцитов и умеренное повышение СОЭ.
- Рентгенологическое исследование.
Важным моментом в диагностике хламидийной пневмонии считается проведение рентгенографии. На снимке врач выявляет мелкие и крупные очаги воспаления, которые обычно обнаруживаются с двух сторон. Это даёт возможность заподозрить атипичную природу заболевания и назначить специфическое обследование.
- Выявление возбудителя.
Как и при микоплазменной пневмонии, выявить хламидий культуральным методом достаточно трудоёмко. Рост микроорганизма на питательной среде требует немалого времени, поэтому врачи отдают предпочтение серотипированию. Чаще всего используют реакции микроиммунофлюоресценции – ИФА, МИФ. Благодаря ПЦР можно быстро и безошибочно выявить возбудителя, но для определения стадии болезни этот метод не подходит.
Лечение хламидийной пневмонии
При лечении инфекции руководствуются общими принципами терапии воспаления лёгких. Кроме этого огромное значение имеет правильный подбор антибиотикотерапии. Наиболее активны в отношении хламидий макролиды, а самым действенным представителем данной группы считается кларитромицин.
Иногда при лечении хламидиоза назначаются фторхинолоны и тетрациклины, но эти препараты уступают в своей активности макролидам и имеют множество побочных эффектов.
Как отличить микоплазменную пневмонию от хламидийной?
Микоплазмы и хламидии – самые частые возбудители атипичных пневмоний у детей. Их объединяет схожесть клинических проявлений, отсутствие реакции на популярные антибиотики, общие принципы диагностики. Но некоторые отличия в проявлениях инфекций всё же есть:
- при поражении лёгких микоплазмой кашель сухой, приступообразный, мучительный;
- насморк более характерен для инфекций, причиной возникновения которой стала хламидия;
- поражения ротоглотки, горла, осиплость голоса свойственны для микоплазменной инфекции;
- из внелёгочных симптомов хламидийной инфекции чаще встречаются мышечные и суставные боли, а при заражении микоплазмой – сыпь на теле и нарушения пищеварения.
Таким образом, клинические симптомы болезни могут подсказать врачу возможного возбудителя, но поставить точный диагноз возможно лишь после полного обследования ребёнка.
Прогноз и профилактика атипичной пневмонии
Если заболевание вовремя диагностировано и назначено грамотное лечение, то серьёзных осложнений недуга не развивается. Нередко атипичная инфекция может протекать длительно, вызывая аллергизацию и нарушая работу дыхательной, нервной, иммунной системы. Поэтому важно вовремя выявить необычные проявления болезни и определить рациональное лечение.
Профилактика атипичной пневмонии направлена на:
- предотвращение контакта с источниками инфекции;
- избегание мест массового скопления людей;
- заботу об иммунитете ребёнка;
- обучение малыша правилам личной гигиены.
В настоящее время вакцины против атипичной пневмонии не разработаны. Поэтому в профилактике инфекции стоит придерживаться общих принципов предотвращения инфекционных заболеваний у детей.
Заключение
Атипичная пневмония у детей – серьёзное и коварное инфекционное заболевание. Особенностью этого вида инфекции является необычность клинических проявлений воспаления лёгких. Нередко симптомы заболевания стёртые и заподозрить недуг бывает сложно.
Причиной этого состояния могут быть различные микроорганизм, вирусы, бактерии, грибы. Но всех их объединяет невосприимчивость к обычным антибиотикам. При атипичных инфекциях очень важно правильно подобрать действенные средства, без которых недуг трудно излечить. Поэтому всем родителям нужно знать признаки атипичных инфекций и обращаться к врачу при обнаружении подозрительных симптомов.
Источник
Пневмония – одно из наиболее часто встречаемых заболеваний дыхательной системы в детском возрасте. По статистике, составляет до 80% всех легочных патологий и в ряде случаев может закончиться летальным исходом. Заболевание представляет собой инфекционно-воспалительное поражение легких, сопровождающееся синдромом дыхательных расстройств. Вовремя обнаруженные признаки пневмонии у ребенка и грамотно составленное лечение увеличивает шансы на положительный исход.
Что вызывает пневмонию
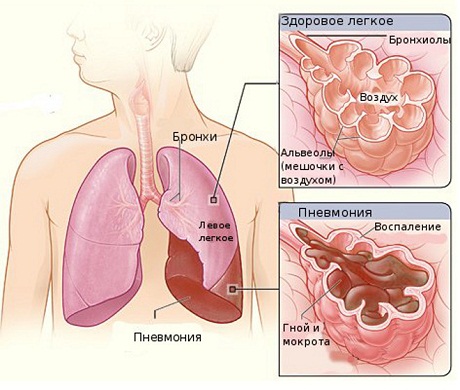 Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Чаще всего происхождение пневмонии встречается:
- Бактериальное. Возникает как в качестве осложнения, возникшего в результате перенесенного заболевания, так и самостоятельно. Схема лечения подразумевает обязательную антибактериальную терапию.
- Вирусное. Встречается в 60% случаев и представляет наиболее легкую форму пневмонии.
- Грибковое. У детей заболевание, вызванное грибками, выявляется редко. Обычно возникает в результате злоупотребления антибиотиками.
К факторам, провоцирующим развитие пневмонии, относятся:
- Переохлаждение.
- Перенесенное ОРВИ.
- Попадание кусочков пищи или инородных предметов в дыхательные пути.
- Авитаминоз.
- Стрессовая ситуация.
- Ослабленный иммунитет.
У детей 2–3 лет и младше наиболее часто пневмония возникает на фоне таких заболеваний, как бронхит, грипп, ОРВИ, ангина. Мускулатура дыхательной системы у малышей еще недостаточно развита. Поэтому при усилении выработки слизи, которое происходит при названых патологиях, ребенок не может самостоятельно очистить от нее дыхательные пути с помощью кашля. Мокрота накапливается в бронхах, что ведет к нарушению вентиляции, оседанию возбудителей в легких. Они начинают усиленно размножаться, что приводит к развитию воспалительного процесса.
Первые симптомы
 Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Важно! Симптомы пневмонии у детей могут проявиться не сразу, что не всегда позволяет вовремя обнаружить коварную болезнь. Внимательные родители замечают самые первые признаки, вызывающие подозрение на пневмонию.
В разном возрасте они имеют свои особенности. Как проявляются симптомы заболевания грудничков:
- Резкий подъем температуры.
- Синюшность кожных покровов.
- Скопление мокроты в легких, кашель.
- Раздражительность, сонливость.
- Учащенное дыхание.
Немногим отличается начало заболевания в подростковом возрасте. Кашель может быть различного типа – сухим или влажным. Мокрота появляется, когда воспалительный процесс захватывает бронхи. Присутствуют мелкопузырчатые хрипы, тахикардия, наблюдается посинение губ, дыхательная недостаточность, высокая температура держится до трех дней.
Ключевым симптомом пневмонии является одышка. Сохранение ее после прохождения лечения говорит о том, что инфекция остается и требуется проведение дополнительного обследования.
Характерные признаки различных видов пневмонии
В зависимости от очага поражения выделяют несколько типов заболевания, каждый из которых имеет свои характерные особенности.
Бронхопневмония
Чаще встречается у детей младше 3 лет. Представляет собой острое воспаление стенок бронхиол, спровоцированное стафилококками, стрептококками, пневмококками, которые активизируются при некоторых заболеваниях. Симптомы бронхиальной пневмонии:
- Кашель.
- Головокружение.
- Аритмия.
- Одышка.
- Хрипы при дыхании.
- Головные боли.
- Повышение температуры до 39⁰С.
Лабораторные исследования могут выявить лейкоцитоз.
Двусторонняя пневмония
Особенностью заболевания является наличие воспаления в нижних отделах легких, что затрудняет газообменные процессы. Характерные признаки двусторонней пневмонии:
- Сохранение высокой температуры на протяжении более 3 суток.
- Влажный кашель, при котором возникают болезненные ощущения в нижней части грудной клетки.
- Спустя неделю после перенесенного ОРВИ состояние ребенка ухудшается.
- Дыхание затруднено, сопровождается хрипами. Частота его превышает 40 вдохов в минуту.
Правосторонняя пневмония
Наиболее частая форма заболевания, что связано с анатомией бронхиального древа, расположенного в правой части. Благодаря направленности его косо сверху вниз вирусы беспрепятственно перемещаются в нижний отдел легкого. Основные симптомы при воспалении:
- Кашель с обильным выделением мокроты.
- Повышенная потливость.
- Учащенное сердцебиение.
- Посинение кожных покровов в носогубной области.
- Лейкоцитоз (определяется при проведении анализа крови).
Левосторонняя пневмония
Представляет более серьезную опасность в отличие от предыдущих форм. Последствия левосторонней пневмонии в некоторых случаях бывают необратимы. Патология развивается на фоне перенесенного заболевания (ОРВИ, бронхита). Ослабленный иммунитет не в силах противостоять болезнетворным микроорганизмам. Не всегда удается приступить к своевременному лечению из-за слабовыраженных симптомов.
Нельзя оставлять без внимания следующие состояния:
- Тошнота.
- Боль в левой части грудной клетки.
- Влажный кашель с отделением мокроты, которая при развитии воспалительного процесса может включать гной с примесями крови.
- Резкий подъем температуры, сопровождающийся сильным ознобом.
- Боль, возникающая при глубоком вдохе, возможна кратковременная потеря сознания.
Прикорневая пневмония
При данной форме поражается область корневой части легкого – зона вхождения в главный бронх артерий, лимфатических сосудов, нервных сплетений.
Особенности клинической картины:
- Одышка.
- Высокая температура.
- Бессонница, нарушение сна.
- Головная боль.
- Повышенное потоотделение.
- Слабость.
При разном типе пневмонии симптомы у детей отличаются. В каждом случае требуется специфическое лечение, поэтому важнейшей задачей является установление точного диагноза.
Особенности протекания заболевания у детей в грудном возрасте
Характерные симптомы пневмонии у ребенка до года имеют некоторые отличия. Родителям следует обратить внимание на дыхание, по частоте которого можно определить наличие воспалительного процесса. Признаком пневмонии является количество дыхательных движений, превышающих норму. Для детей до 2 месяцев она составляет 50 вдохов за одну минуту, от 2 месяцев до года – норма до 40 вдохов. Одышкой считается превышение этих показателей.
Присмотревшись внимательно к коже между ребрами, можно заметить, как она втягивается при вдохе. Обычно это происходит с одной стороны пораженного легкого.
Важнейшим признаком при пневмонии считается посинение кожи в области верхней губы, сигнализирующее о дыхательной недостаточности. Иногда цианоз может наблюдаться на всем теле.
Диагностика заболевания
При обнаружении малейшего подозрения на пневмонию требуется немедленно показать ребенка врачу. Выявить наличие воспалительного процесса, определить его характер и причины помогает тщательный сбор анамнеза. Он проводится на основании опроса ребенка, родителей. В процессе беседы устанавливаются жалобы, беспокоящие маленького пациента, время обнаружения первых симптомов, наличие аллергических реакций, перенесенные заболевания. При визуальном осмотре врач определяет признаки дыхательной недостаточности, интоксикации, хрипы и другие характерные проявления пневмонии.
Немаловажную часть диагностики составляют различные методы исследования, помогающие определить возбудителя пневмонии:
- Биохимический анализ крови. О наличии воспалительного процесса говорит повышение таких показателей, как СОЭ (более 20 мм/ч), количество лейкоцитов (свыше 30000/мкл), снижение уровня гемоглобина.
- Посев мокроты.
- Посев крови, позволяющий исключить сепсис.
- Серологический анализ, выявляющий наличие иммуноглобулинов.
- Соскоб задней стенки глотки для исследования с целью обнаружения ДНК и РНК возбудителя.
При подозрении на пневмонию назначается легочная рентгенография, помогающая установить точный диагноз и определить степень поражения органов дыхания.
Общие принципы лечения
Основа терапии при пневмонии – антибиотики. Именно отсутствие этих препаратов несколько десятков лет назад был причиной высокой смертности от воспаления легких.
Важно! Не стоит рассчитывать на эффективность народных средств и различных домашних методов, рискуя здоровьем малыша. Только строгое соблюдение всех рекомендаций врача поможет справиться с болезнью.
Антибиотики призваны устранить возбудителя, вызвавшего заболевание. Выбор лекарственного препарата осуществляется только врачом. Самолечение в данном случае особенно недопустимо. Принимается препарат строго по графику с перерывом в 12 или 8 часов. Обычно назначаются пенициллины и цефалоспорины курсом 7 дней, а также макролиды (5 дней). Об эффективности того или иного препарата можно судить лишь спустя 72 часа. Она выражается в улучшении самочувствия, появлении аппетита, уменьшении одышки.
Лечение антибиотиками приводит к нарушению микрофлоры кишечника. В связи с этим назначаются пробиотики. Для выведения токсинов после антибактериальной терапии назначаются сорбенты.
 Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Необходимо обеспечить ребенку правильное питание. Насильно кормить малыша недопустимо. Отсутствие аппетита объясняется повышенной нагрузкой, которая приходится на печень в процессе борьбы с инфекцией. Пища должна быть легкоусвояемой. Подойдут жидкие каши, овощные супы, паровые котлеты, картофель отварной, фрукты, овощи. Рекомендуется обильное питье – соки (особенно яблочный, морковный), настой шиповника, чай с малиной.
Обязательным элементом ухода за больным ребенком является ежедневное проветривание помещения, влажная уборка.
Возможные осложнения
Своевременно начатое лечение (в первые 1–2 дня после обнаружения первых симптомов) ведет к полному выздоровлению без остаточных явлений. Пневмония, симптомы и лечение которой упущены, может иметь достаточно серьезные последствия. Степень их выраженности зависит от типа возбудителя заболевания.
Все осложнения можно разделить на:
- Легочные – абсцесс, воспаление, отек, пневмоторакс (проникновение в плевральную полость воздуха).
- Кардиологические. К ним относится эндокардит, сердечная недостаточность, миокардит.
- Системные – сепсис, нарушение свертываемости и микроциркуляции крови в органах.
Восстановление слизистой происходит медленно. Поэтому некоторое время после выздоровления ребенок может покашливать. Ускорить его прекращение поможет общее закаливание.
Профилактика пневмонии
 Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
- Исключение переохлаждения ребенка.
- Полноценное питание, включающее необходимые для растущего организма витамины и микроэлементы.
- Проведение общих закаливающих процедур – воздушных и водных.
- Ежедневные прогулки на свежем воздухе, проветривание помещения.
- Своевременное обращение к врачу при простудных заболеваниях.
- Правильный уход за ребенком.
- Любой очаг инфекции нужно своевременно устранять, независимо от того, где он находится.
- Ограничить контакты ребенка с заболевшими людьми.
- В период массовых заражений не посещать с ребенком общественные места.
- Родителям следует отказаться от курения. Сигаретный дым наносит огромный вред малышу, превращая его в пассивного курильщика.
Не стоит забывать о том, что пневмония может угрожать жизни ребенка. Лучшей защитой от заболевания является забота о здоровье малыша с самого раннего детства.
Видео
Источник
