Сыпь в области локтевого сустава
Прыщи или пятна могут появиться на любом участке кожного покрова, но в некоторых случаях сыпь характеризуется излюбленной локализацией. Местами скопления патологических элементов зачастую становятся области локтей и коленей. Когда там возникают высыпания, стоит рассмотреть подробнее.
Причины у детей и взрослых
Любая сыпь – это реакция кожи на повреждение, обусловленное действием внешних факторов или внутренних нарушений. Она может быть воспалительной, аллергической или принимать характер обычного раздражения. Обычно в такой ситуации у взрослых или детей приходится констатировать ту или иную дерматологическую патологию.
Раздражение и пупырышки при потнице
Длительное воздействие пота на кожу приводит к повреждению эпителия содержащимися в нем химическими веществами. И особенно часто это наблюдается в естественных складках кожи. Развитию подобного состояния способствуют различные факторы:
- Перегревание (излишне сильное укутывание младенцев).
- Ношение одежды из синтетических материалов, слишком теплой.
- Профессиональные вредности (работа в сталелитейных цехах, плохо проветриваемых душных помещениях).
- Пренебрежение правилами личной гигиены (редкие приемы душа и купания).
- Локальный и общий гипергидроз (на фоне эндокринных, нейровегетативных нарушений).
Сначала на коже возникает легкое покраснение, которое сопровождается зудом и жжением. Продолжающийся контакт с потом при увеличении его продукции или нарушении испарения приводит к появлению рассеянных пузырьков с прозрачным содержимым. Такая форма потницы называется кристаллической.
При папулезном варианте жидкость в полостных элементах мутнеет, они окружаются красным воспалительным венчиком, что связывают со вторичным микробным инфицированием. Отдельные элементы сливаются, запущенные случаи сопровождаются мокнутием, осложняются пиодермией.
Потница сопровождается покраснением с образованием пузырьков или папул. Она возникает не только у детей, при определенных условиях ею страдают и взрослые.
Чешутся прыщики на локтевом сгибе от аллергии
Зудящие элементы в области локтей или под коленками зачастую свидетельствуют об аллергическом процессе. Реакции гиперчувствительности лежат в основе различных заболеваний:
- Аллергического контактного дерматита.
- Атопического дерматита (нейродермита).
- Экземы.
- Крапивницы.
Кожа рук, включая локтевые сгибы, часто контактирует с потенциальными аллергенами. В этом случае на участках, подвергшихся их воздействию, наблюдаются ограниченное покраснение и отечность, на фоне которых видны мелкие папулы и пузырьки. Кожные изменения проходят после устранения провоцирующего фактора.
При повторных контактах с аллергеном процесс трансформируется в экзему, когда образуется большое количество серопапул или микровезикул, которые лопаются с образованием сплошной мокнущей поверхности. В отличие от аллергического дерматита, наблюдается сенсибилизация организма, в результате которой высыпания принимают симметричный характер, распространяются и на другие участки тела.
Локтевые и подколенные складки – довольно типичная локализация высыпаний при атопическом дерматите. У детей первого года жизни и в раннем возрасте очаги схожи с экземой, сочетаются с плотными папулами, сливающимися между собой. У более старших пациентов и взрослых преобладает инфильтрация, шелушение и лихенизация (усиление кожного рисунка).
Атопический дерматит принимает хронический рецидивирующий характер, обостряясь и усугубляясь на фоне невротических расстройств. Последние поддерживаются упорным и сильным зудом, который является постоянным признаком болезни. У пациентов отмечаются повышенная раздражительность и возбудимость, нарушается сон.
Для крапивницы характерны волдыри. Это кожные элементы, возникновение которых связано с отеком сосочкового слоя дермы. Они несколько возвышаются, бледно-розового или красного цвета, имеют полигональные очертания и склонны к слиянию. Крапивница возникает на различных участках кожного покрова, включая область естественных складок, сопровождается выраженным зудом.
Сыпь при аллергических заболеваниях может приобретать различный характер, но ведущим симптомом таких реакций становится зуд, порой довольно интенсивный.
Шелушатся красные пятна из-за грибка
Дерматомикозы, вызванные грибками (трихофитоном, микроспорумом, эпидермофитоном), также поражают кожу в области кожных складок и внутренней поверхности конечностей. При этом возникает округлое или овальное красное шелушащееся пятно с четкими границами и несколько возвышающимися отечными краями. В центре очаги светлеют и немного западают, поэтому выглядят в виде колец, по периферии которых образуются мелкие пузырьки, чешуйки или корки. Они часто сливаются между собой, захватывая обширные зоны и принимая причудливые очертания.
Заболевание протекает длительно, сопровождается легким зудом, который усиливается в периоды обострения (особенно летом и при повышенной потливости). Эпидермофитией чаще болеют взрослые, а дети обычно заражаются микроспорией или трихофитией, для которых также характерно вовлечение в процесс волосистой части головы. Там отмечают появление бледно-красных или синюшных очагов с шелушением. На этом фоне наблюдается гнездная плешивость: при трихофитии волосы обламываются у самой кожи, а при микроспории – высоко, на разных уровнях.
Прыщи на внутренней стороне при инфекциях
Концентрация сыпи в естественных складках кожи часто наблюдается при некоторых инфекциях детского возраста. В этом случае вовлечены не только участки вокруг локтей и коленей – элементы рассеяны практически по всему телу. Мелкоточечные высыпания характерны для скарлатины, они становятся более видны при нажатии стеклянным шпателем. Другими признаками инфекции будут:
- Бледность носогубного треугольника (на фоне ярко красных щек).
- Острое воспаление небных миндалин (ангина).
- «Малиновый» язык – зернистый, яркоокрашенный, с белым налетом у корня.
- Пластинчатое шелушение на ладонях и стопах (после исчезновения сыпи).
- Интоксикация (лихорадка, недомогание, головная боль).
Более обильными в локтевых сгибах и под коленями высыпания могут быть и при ветряной оспе. Они представлены сначала мелкими пятнышками и папулами, а затем типичными пузырьками, заполненными серозным содержимым. Спустя 2–3 дня элементы начинают подсыхать с образованием корочек, но наблюдается несколько «волн» подсыпания, из-за чего создается впечатление полиморфизма. При этом часто поражаются и слизистые оболочки, где быстро образуются мацерированные эрозии.
У взрослых вокруг локтевых и коленных суставов могут образовываться специфические узлы (гуммы), которые являются признаком третичного сифилиса. Они локализуются в подкожной клетчатке, безболезненны, постепенно увеличиваются в размерах, становясь при этом тугоподвижными. Далее в центре узла формируется некроз и язва, из глубины которой выделяется вязкая жидкость. В процессе разрешения они уменьшаются в размерах и рубцуются.
Клиническая картина детских инфекций имеет ряд отличительных черт, по которым можно установить диагноз даже на основании осмотра.
Эритема и узелки на фоне ревматизма
На коже рук и ног у детей, страдающих ревматизмом, может появиться кольцевидная эритема – сыпь в виде округлых розово-красных элементов (ободков), безболезненных и не возвышающихся над окружающей поверхностью. При надавливании они бледнеют и становятся незаметными. Обычно кольцевидная эритема наблюдается в начале болезни, а при стихании активности она проходит.
Болезнь характеризуется и другими проявлениями в области суставов – ревматическими узелками. Обычно они встречаются у детей с рецидивами. Это плотные безболезненные подкожные образования, размерами от нескольких миллиметров до 2 см, расположенные в местах прикрепления сухожилий. Схожие образования наблюдаются при ревматоидном артрите у взрослых.
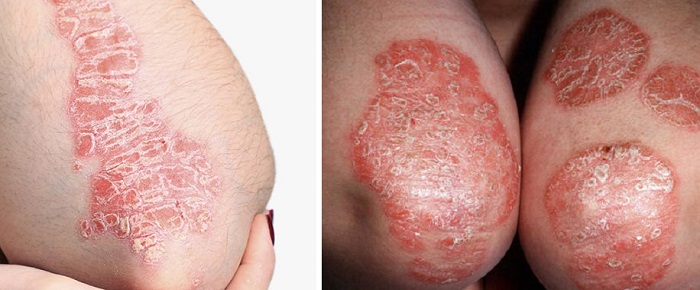
Высыпания при псориазе
Разгибательные поверхности локтевых и коленных суставов – одна из типичных локализаций псориатических бляшек. Сначала образуется плоская шероховатая папула розово-красного цвета, покрытая мелкими чешуйками. Постепенно элементы увеличиваются в размерах, превращаясь в бляшки причудливых очертаний. Для псориаза характерна триада клинических феноменов:
- Стеаринового пятна – при поскабливании бляшек видны мелкие серебристые чешуйки.
- Терминальной пленки – после удаления чешуек остается блестящая поверхность.
- Кровяной росы – дальнейшее поскабливание приводит к точечному кровотечению.
В прогрессирующей стадии кожные изменения сопровождаются зудом различной интенсивности. У детей до 5 лет псориаз проявляется распространенной сливной сыпью, иногда с мокнутием и отечностью. В школьном возрасте выражены экссудативные процессы с появлением на поверхности бляшек чешуйко-корок.
Дополнительная диагностика
Для определения причины высыпаний на локтях и коленях необходима комплексная диагностика. Иногда происхождение пятен ясно и по данным клинического осмотра, но зачастую приходится проводить дополнительные исследования:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Биохимические показатели (иммуноглобулины E, антистрептолизин-О, ревмопробы).
- Серологические маркеры (МРП, ИФА, РИФ).
- Аллергопробы (аппликационные, прик-тест).
- Соскоб с пораженных участков (микроскопия, посев).
Исходя из конкретной ситуации, ребенку или взрослому может потребоваться консультация смежных специалистов – аллерголога, инфекциониста, ревматолога. Дифференциальную диагностику приходится проводить с широким спектром состояний, сопровождающихся сыпью на коже.
Обследование на первичном этапе включает врачебный осмотр, дальнейшая диагностика проводится с учетом его результатов.
Что делать, если появились?
Любая сыпь на теле, особенно в детском возрасте, внушает вполне обоснованную тревогу. Это симптом, который нельзя оставлять без внимания. Определив его происхождение, можно приступать к терапевтическим мероприятиям. Одни состояния, например, потница, требуют лишь оптимизации образа жизни и ухода:
- Частое проветривание помещения.
- Регулярно принимать душ, купать ребенка.
- Избегать чрезмерного укутывания младенцев.
- Носить одежду из натуральных тканей.
- Делать воздушные ванны.
Но в большинстве ситуаций необходима более активная тактика, предполагающая использование медикаментов. Правильно назначенные препараты должны действовать на причины и механизмы развития болезни, что и ведет к устранению симптомов. Исходя из клинической ситуации, могут быть назначены:
- Антигистаминные (Тавегил, Эриус, Фенистил-гель, Псило-бальзам).
- Десенсибилизирующие (глюконат кальция, тиосульфат натрия).
- Кортикостероиды (Элоком, Адвантан, Целестодерм, Флуцинар).
- Противогрибковые (гризеофульвин, кетоконазол, тербинафин).
- Антисептики (салициловая и борная кислоты, калия перманганат).
Лечение скарлатины, ревматизма и сифилиса осуществляется антибиотиками пенициллинового ряда, при острых инфекциях проводят инфузии дезинтоксикационных средств. Наружная терапия псориаза предполагает использование различных мазей (салициловой, дегтярной, нафталанной, гормональных). Кожные высыпания лечат ПУВА-терапией, в тяжелых случаях назначаются цитостатики (метотрексат, циклоспорин).
Красная сыпь в области локтевых и коленных суставов может появиться при широком спектре патологических состояний у взрослых и детей. Для выявления конкретной причины необходимо обратиться к врачу и пройти обследование. Только так можно определить правильную лечебную тактику.
Загрузка…
Источник
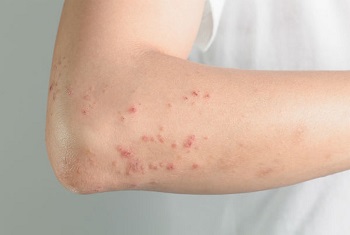
Сыпь – это симптом, при котором пораженная кожа меняется, например, становится красной, зудящей, жжет или опухает. Высыпания могут быть в виде бугристых пятен, заполненных гноем, покрытых чешуйками или шелушащихся. Сыпь на локте может возникнуть из-за множества причин.
Зудящая, красная и бугристая сыпь на локте – довольно неприятное состояние. Она может указывать на ряд заболеваний, таких как экзема или псориаз. Другая серьезная проблема со здоровьем, которая сопровождается сыпью на локтях – это непереносимость глютена (целиакия).
Что означает сыпь на локтях?
Наличие сыпи на коже является признаком основного заболевания, которое может варьировать от легких нарушений до серьезных проблем со здоровьем, требующих неотложной медицинской помощи. Высыпания могут чесаться и встречаться на разных частях тела, при этом чаще всего на спине, ягодицах, коже головы, коленях и локтях.
Сыпь иногда указывает на непереносимость клейковины (глютена) у некоторых людей, состояние, известное в медицине как целиакия. На внутренней стороне локтей может являться симптомом контактного дерматита, псориаза, атопической экземы, аллергии, импетиго или крапивницы. Обнаружение основной причины поможет в лечении.
Симптомы
Признаки сыпи на локтях различаются зависимо от провоцирующих факторов. Высыпания на локтях могут иметь такие основные симптомы:
- Чувство жжения и зуда
- Пятна красной сыпи
- Сухость и трещины кожных покровов с возможным кровотечением
- Образование чешуек
- Боль или чувствительность кожи
- Бугристые пятна или прыщики
- Наличие гнойных выделений
Дополнительные сопутствующие симптомы, которые могут сопровождать сыпь на локтях, включают:
- Кашель, повышение температуры тела и озноб
- Болезненные ощущения в области головы
- Тугоподвижность суставов и боль
- Боль в горле, потливость
Некоторые симптомы могут быть опасными для жизни. Вы должны посетить своего врача для диагностики состояния здоровья, если наблюдается:
- Внезапное опухание лица, губ и языка
- Ощущение сдавленности в горле
- Проблемы с дыханием, одышка
- Боль в суставах
- Лихорадка и озноб
- Выделение гноя, потеря чувствительности кожных покровов
Причины
Сыпь на внутренней стороне одного или обоих локтей может быть результатом различных кожных патологий, среди которых непосредственно аллергические реакции, инфекции, экзема или другие причины, например, стресс.
1. Контактный дерматит
 Аллергический контактный дерматит. Часто связан с воздействием ядовитого плюща, но это характерно для Америки.
Аллергический контактный дерматит. Часто связан с воздействием ядовитого плюща, но это характерно для Америки.
Эта сыпь возникает, когда кожа непосредственно вступает в контакт с веществами, которые либо раздражают её, либо провоцируют аллергическую реакцию. Поврежденная кожа становится красной, воспаленной, сухой, утолщенной, на ней образуются пятна и трещины. Основные аллергены это:
- Косметика, красители или агрессивные моющие средства
- Ядовитые растения
- Мыла
- Эфирные масла
- Химические соединения, присутствующие в латексе, резине
- Металлы, такие как медь
Сыпь на локте может жечь, чесаться, пораженное место будет очень чувствительным, на коже могут возникнуть волдыри. Контактный дерматит можно эффективно контролировать с помощью медикаментов, направленных на устранение симптомов. Обычно эти препараты отпускаются без рецепта и успешно устраняют зуд, жжение и раздражение.
2. Аутоиммунные нарушения
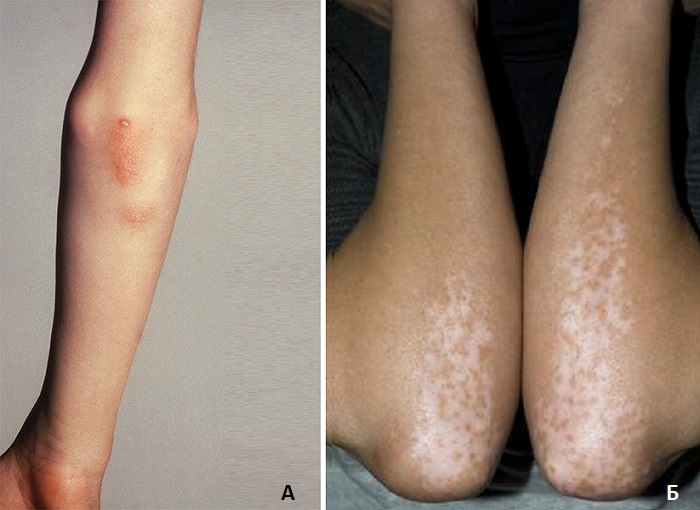 Фото А – ювенильный ревматоидный артрит, который проявляется до 16 лет.
Фото А – ювенильный ревматоидный артрит, который проявляется до 16 лет.
Фото Б – витилиго (обесцвечивание кожи)
Сыпь на локтях может также быть результатом нарушения функционирования иммунной системы. К таким расстройствам относятся:
- Герпетиформный дерматит
- Ревматоидный артрит
- Витилиго
- Болезнь Кавасаки: провоцирует воспаление в кровеносных сосудах, особенно у детей
Для лечения необходимо определить основное аутоиммунное расстройство.
3. Атопический дерматит (экзема)
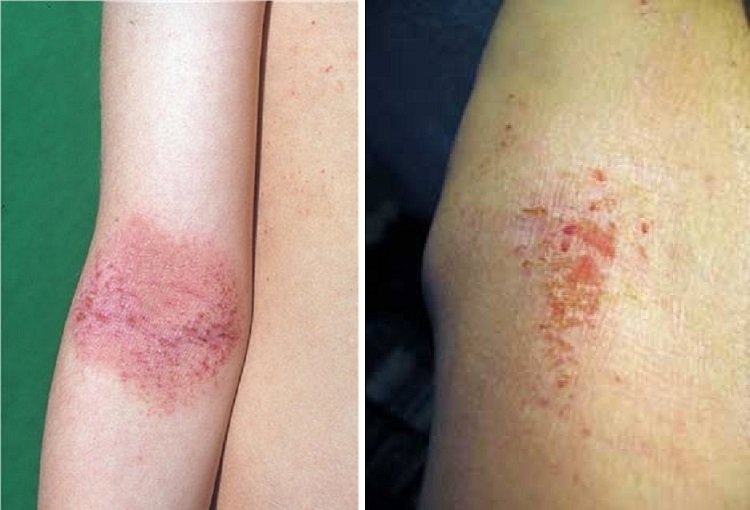 Экзема у взрослом возрасте чаще всего проявляется на внутренней и наружной стороне локтей и обратной стороне колен, но может и на других частях тела
Экзема у взрослом возрасте чаще всего проявляется на внутренней и наружной стороне локтей и обратной стороне колен, но может и на других частях тела
Сыпь в области локтевых суставов может быть связана с заболеванием кожи, таким как атопический дерматит, также известный как экзема. Это делает пораженную кожу красной, зудящей, сухой, чешуйчатой и потрескавшейся. Точная причина экземы неизвестна, однако она, вероятно, связана с раздражителями, аллергенами или дисфункцией иммунной системы.
Экзема имеет тенденцию развиваться в складках кожи, включая внутреннюю часть локтей, колени, лодыжки и вокруг глаз или шеи. Другие симптомы экземы на локтях включают:
- Маленькие, бугристые высыпания, из которых может сочиться жидкость
- Опухшая от царапин кожа
- Утолщенная, потрескавшаяся или сухая кожа
Атопическая экзема на локтях может ухудшиться, если у вас есть стафилококковые бактерии на коже. Они могут привести к трещинам кожи, что ухудшит симптомы.
Лечение экземы
Такая сыпь на локтях может иметь постоянный характер. Вам может потребоваться испробовать различные методы и лекарства для лечения симптомов атопического дерматита. В целях терапии применяют следующие средства:
- Кремы для уменьшения зуда и воспаления, например, кортикостероидные мази. Перед использованием любых средств для местного применения проконсультируйтесь с врачом. Чрезмерное их использование может вызвать сильное раздражение, обесцвечивание или истончение кожи, присоединение инфекции.
- Пероральные препараты против зуда. Серьезную зудящую сыпь можно лечить с помощью пероральных антигистаминных препаратов, таких как дифенгидрамин. Это лекарство полезно употреблять на ночь, чтобы обеспечить спокойный сон.
- Пероральные или инъекционные противовоспалительные средства. Тяжелый случай воспаления можно контролировать с помощью пероральных кортикостероидных препаратов, таких как преднизолон.
- Антибиотические препараты для борьбы с инфекцией. Атопическую экзему, вызванную бактериальной инфекцией, можно лечить антибиотиками.
Вы также можете лечить атопический дерматит на локтях с помощью домашних средств. Чтобы помочь уменьшить зуд и воспаление, попробуйте:
- Ванночки с отбеливателем Этот способ поможет уменьшить количество бактерий на коже, вызывающих инфекции. Примите разбавленную ванну с отбеливателем или сделайте ванночки для пораженных областей тела. Средство для отбеливания тканей можно взять любое, так как они все антибактераильные. Проще всего, наверное, белизну (она на основе хлора). Добавьте около ½ стакана отбеливателя (неконцентрированного) на 150 литров теплой воды для ванны или около 15 г на 3 литры для ванночек в миске. Вымачивайте пораженную кожу примерно 5 минут. Повторяйте два или три раза в неделю.
- Увлажняйте кожу как минимум три раза в день. Вы можете наносить крем на жировой или водной основе на пораженную кожу, включая локти, шею, руки и ноги.
- Избегайте царапин. Контролируйте свое желание почесать локти. Это еще больше раздражает пораженные участки и повышает риск заражения.
- Используйте мягкие мыла и парфюмерию, чтобы остановить аллергическую реакцию или контактный дерматит.
4. Псориаз
 Псориатическая сыпь.Это уже тяжелая форма, но начинается все с незначительного шелушения
Псориатическая сыпь.Это уже тяжелая форма, но начинается все с незначительного шелушения
Сыпь на внешней и внутренней стороне локтей может быть симптомом псориаза, который изменяет жизненный цикл клеток кожи, заставляя их расти быстрее. Пораженный участок будет покрыт очень толстым слоем кожи в виде серебристых чешуек. Помимо этого при псориазе присутствуют зуд, сухость и болезненные покраснения.
Псориаз – хроническое расстройство, проявляющееся практически в любом месте на теле, однако чаще всего псориатическую сыпь можно встретить на ягодицах, нижней части спины, волосистой части головы, локтях и коленях. Локтевая псориатическая сыпь в основном бывает спровоцирована стрессовыми состояниями, курением, избыточной массой тела или инфекцией. Лечение подразумевает контроль роста клеток кожи, который вызывает воспаление. Вы можете удалять чешуйки на локтях и делать кожу гладкой.
Возможное лечение:
Местные кортикостероиды. Это мощные противовоспалительные препараты для лечения псориаза легкой формы. Тяжелое состояние кожи можно лечить комбинацией пероральных препаратов и кремов для местного применения.
5. Крапивница (уртикария)
 Крапивница
Крапивница
Сыпь на локтевом суставе может быть вызвана крапивницей, которая проявляется в виде опухших покраснений. Повреждения эти с большой вероятностью будут чесаться. У некоторых людей присутствует ощущение жжения. Крапивница вызвана аллергенами, приводящими к аллергической реакции, которые включают укусы насекомых, пищевую аллергию на рыбу, орехи, яйца или пищевые добавки, а также реакцию на лекарства, такие как ибупрофен и противовоспалительные препараты.
Симптомы крапивницы на локтях включают:
- Красная бугристая сыпь
- Опухшая кожа
- Зуд, ощущение жжения или покалывания
6. Герпетиформный дерматит (непереносимость глютена)

Другое название герпетиформногог дерматита – глютеновая сыпь, или целиакия. Это серьезное расстройство иммунной системы, при котором организм человека враждебно реагирует на глютен.
При неадекватной реакции иммунной системы на поступившую в организм клейковину, в качестве реакции на теле человека появляется сыпь в виде зудящих вздутий. Целиакия проявляется в виде сыпи, затрагивая те же места, что и псориаз: спину, ягодицы, кожу головы, локти, колени и сопровождается чувством жжения.
Лечение сыпи на локтевом суставе, возникающей из-за герпетиформного дерматита, подразумевает отказ от продуктов, содержащих глютен. К ним в первую очередь относятся некоторые зерновые культуры, а именно:
- Пшеница
- Рожь
- Овес
- Ячмень
При терапии используют антибиотики, например, Дапсон и другие. Помимо антибиотикотерапии применяют противовоспалительные средства и препараты, направленные на угнетение иммунной системы.
7. Чесотка
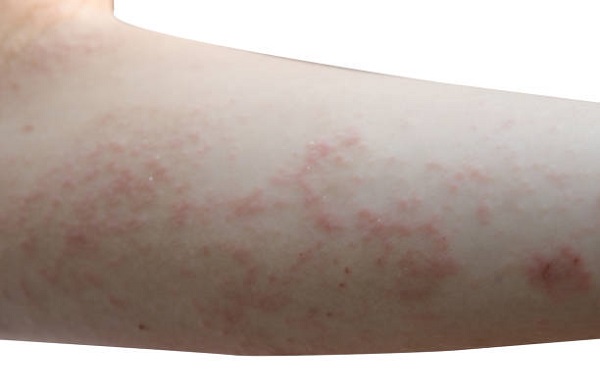 Сыпь на локтях также может быть вызвана укусами микроскопических клещей, хотя чаще они начинают проявляться на кистях рук. Основными симптомами являются интенсивный зуд и ухабистая сыпь на участках кожи, где живут эти паразиты. Зуд может усиливаться ночью. Чесоточная сыпь состоит из крошечных красных пятен. Царапина может привести к развитию язвы. Следы пребывания клещей часто появляются на локтях, запястьях, ладонях, в складках кожи между пальцами рук и ног, вокруг половых органов.
Сыпь на локтях также может быть вызвана укусами микроскопических клещей, хотя чаще они начинают проявляться на кистях рук. Основными симптомами являются интенсивный зуд и ухабистая сыпь на участках кожи, где живут эти паразиты. Зуд может усиливаться ночью. Чесоточная сыпь состоит из крошечных красных пятен. Царапина может привести к развитию язвы. Следы пребывания клещей часто появляются на локтях, запястьях, ладонях, в складках кожи между пальцами рук и ног, вокруг половых органов.
8. Красный плоский лишай
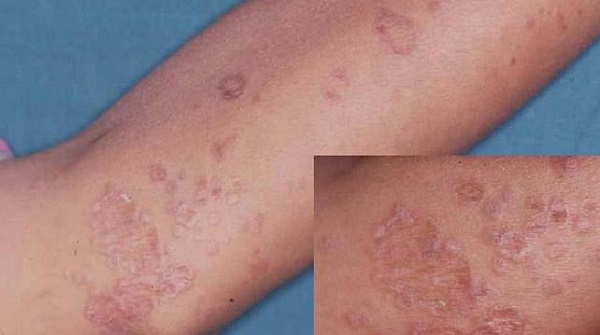 Это распространенное заболевание кожи, которое проявляется в виде блестящих, плоских бугорков, имеющих угловатую форму красновато-пурпурного цвета. Плоский лишай может появиться где угодно на коже, но обычно затрагивает внутреннюю сторону запястий и колен, спину, шею и нижнюю часть спины.
Это распространенное заболевание кожи, которое проявляется в виде блестящих, плоских бугорков, имеющих угловатую форму красновато-пурпурного цвета. Плоский лишай может появиться где угодно на коже, но обычно затрагивает внутреннюю сторону запястий и колен, спину, шею и нижнюю часть спины.
Венерические заболевания
Сыпь на локтях может быть признаком и симптомом венерических заболеваний, таких как герпес. Кроме того, ВИЧ-инфицированный человек чаще страдает от герпетической сыпи на локтях, спине и руках. Высыпания красноватые и заполнены жидкостью. Способы устранения их зависят от причины. Лечение инфекций, передающихся половым путем, может помочь уменьшить зуд и воспаление.
Зудящая сыпь на внутренней стороне обоих локтей
На внутренней стороне локтевого сустава у некоторых людей появляется зудящая сыпь, которая сопровождается также жжением. Она может быть симптомом серьезного основного заболевания. Постоянное желание почесать высыпания может поспособствовать присоединению инфекции, вызвав повреждение пораженной кожи. Чувство зуда может быть вызвано непосредственно экземой, контактным дерматитом, псориазом, чесоткой и многими другими причинами. Лечение такого вида сыпи включает в себя поиск основной причины.
Красная ухабистая сыпь на внутренней стороне локтя
Ухабистая сыпь на внутренней стороне локтя может быть вызвана многими причинами, о которых говорилось выше. Неровности на коже могут свидетельствовать о появлении чесотки, возникающей из-за заражения клещами. Крапивница обычно начинается как вспышки красной ухабистой сыпи на пораженной коже. Другие причины включают атопическую экзему, дерматит, аутоиммунные расстройства и непереносимость клейковины (глютена).
Лечение
Лечение сыпи на локтях зависит от основной причины. Важно противостоять желанию почесать пораженную область, так как это может привести к заражению и кровотечению, требующим больше времени для исцеления.
Сыпь на локте можно лечить лекарствами, включая кремы и мази, содержащие стероид гидрокортизон. Это помогает контролировать зуд, отек и покраснение.
Антибиотики можно использовать для лечения инфицированной кожи, в то время как антигистаминные препараты можно использовать для устранения зуда и жжения.
Домашние средства
Зудящую сыпь на локте можно лечить с помощью следующих народных средств и простых правил:
- Нанести оливковое масло или масло примулы на пораженный локоть.
- Алоэ обычно полезно при зудящих высыпаниях на коже. Нанесите свежий гель, чтобы успокоить раздражение и жжение.
- Избегайте использования косметики и лосьонов на локтях.
- Если причина сыпи в непереносимости клейковины, соблюдайте строгую диету без глютена.
- Не чешите сыпь на локте, это может спровоцировать присоединение инфекции, которая затянет время заживления.
- Промывайте область ромашковым чаем или наносите кукурузный крахмал на сыпь.
Если Вы не нашли здесь необходимой информации или подходящих фото, то можете посмотреть также статью «Прыщи на локтях«, где описано дополнительные причин высыпаний на руках, которые сюда не все вошли.
(Пока оценок нет)
Загрузка…
Источник
