Сыпь внутренняя сторона бедер пах
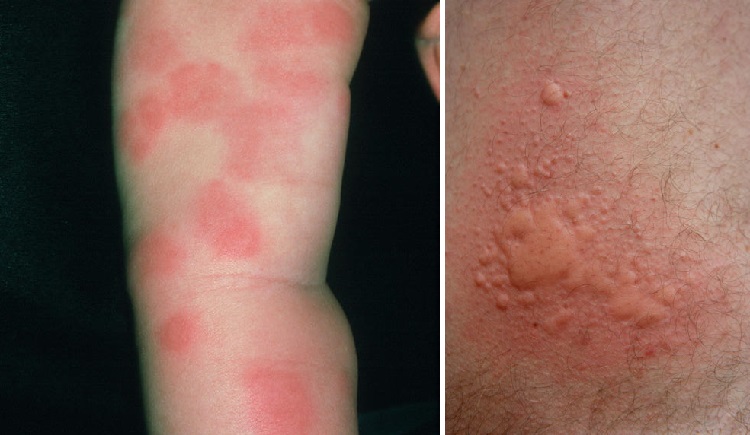
Сыпь – поражение кожи, которое характеризуется изменениями ее цвета, внешнего вида или текстуры. Она может быть локализована в одной части тела, такой как бедро, пах, ягодицы или лобок. Также может распространяться на поверхности кожи всего тела, вызывая зуд, при этом пораженные участки могут быть воспаленными, вздутыми, болезненными и теплыми на ощупь.
Причины и лечение кожных высыпаний имеют тенденцию сильно различаться. При постановке диагноза учитывается области ее проявления и другие симптомы. К числу распространенных причин сыпи на внутренней стороне бедер относятся: пищевая аллергия, кожные заболевания, солнечные ожоги, раздражение, ЗППП, укусы насекомых и т. д.
Сопутствующие симптомы
Вместе с сыпью на внутренней стороне бедра могут возникнуть следующие симптомы:
- Зуд
- Волдыри, образующиеся в тяжелых случаях
- Раздражение кожи
- Воспаление
- Ощущение жжения
- Тяжелая аллергическая реакция может привести к одышке
- Боль и дискомфорт при ходьбе
- Изменение текстуры, цвета, внешнего вида кожи
- Красные круглые шишки.
Вышеуказанные симптомы могут быть связаны с такими заболеваниями, как псориаз, импетиго и экзема. Аутоиммунное заболевание также может быть связано с высыпаниями в этой области.
Причины
1. Контактный дерматит (раздражительный или аллергический)
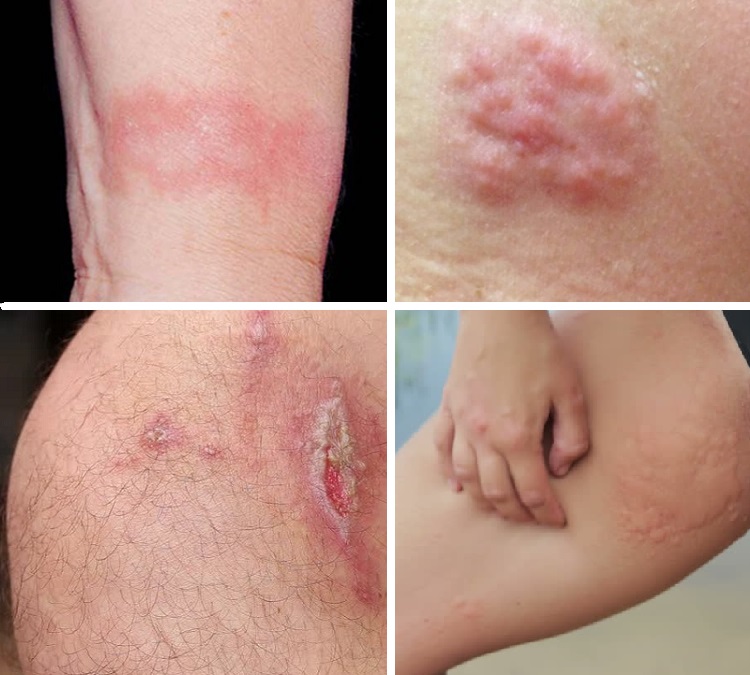 Контактный дерматит, вызванный раздражителем, агрессивным веществом или аллергеном
Контактный дерматит, вызванный раздражителем, агрессивным веществом или аллергеном
Сыпь может возникать, когда кожа контактирует с раздражителями или аллергеном. Воздействие определенных кремов, лосьонов, мыла, тканей и химикатов может привести к раздражению кожи или аллергической реакции на внутренней поверхности бедра. Контактный дерматит – это воспаление кожи, вызванное агрессивно действующими продуктами или агентом, на который у кожи аллергия. Сыпь на бедре может быть вызвана использованием таких продуктов. Реакция может вызвать ощущение жжения, зуд, чувствительность, отечность или болезненность на пораженном участке.
2. Аллергия
 Примеры сыпи при пищевой аллергии
Примеры сыпи при пищевой аллергии
Высыпания могут быть также вызваны и аллергией. Аллергическая реакция на продукты питания и / или определенные лекарства может привести к появлению сыпи на теле, включая внутреннюю поверхность бедра. Трудно понять, какая пища вызывает реакцию на коже. Тем не менее некоторые распространенные продукты, такие как авокадо, арахис, моллюски, клубника являются причиной таких реакций.
Аллергия на пищу может быть легкой и не наносить серьезного вреда здоровью. Но в некоторых случаях она может угрожать жизни, оказывая влияние на органы, такие как почки, сердце, кишечник и суставы. Некоторые из серьезных симптомов включают: рвоту, проблемы с дыханием и потоотделение.
3. ЗППП
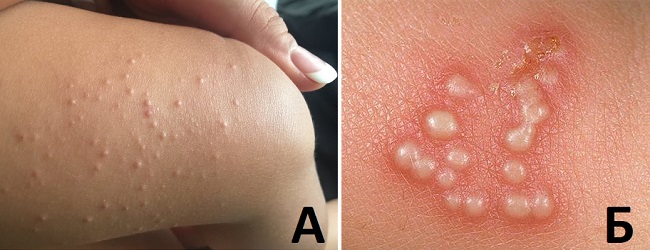 Примеры сыпи при ЗППП: А – контагиозный моллюск; Б – генитальный герпес.
Примеры сыпи при ЗППП: А – контагиозный моллюск; Б – генитальный герпес.
Сыпь в области бедер у паха может быть симптомом заболеваний, передающихся половым путем (ЗППП). Сифилис, бородавки и генитальный герпес могут быть причиной высыпаний. Красные пятна возникают около половых органов и могут распространяться в близлежащие области, на бедра. Язвы, волдыри в паху являются одними из первых симптомов ЗППП. В этом случае следует избегать полового контакта, что уменьшит риск распространения инфекции на сексуального партнера.
4. Укусы насекомых
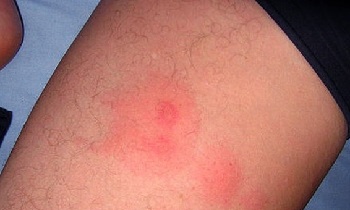 Укус насекомого
Укус насекомого
Еще одной возможной причиной проблемы могут быть укусы насекомых. Они, как правило, беспокоят намного меньше уже через несколько часов. Укусы насекомых, таких как клопы, москиты или муравьи, представляют собой небольшие шишки, которые, вероятно, будут сопровождаться зудом и некоторым дискомфортом. Медицинская помощь может потребоваться, если симптомы начинают ухудшаться.
5. Эпидермофития паховая (окаймленная экзема) –грибковая инфекция
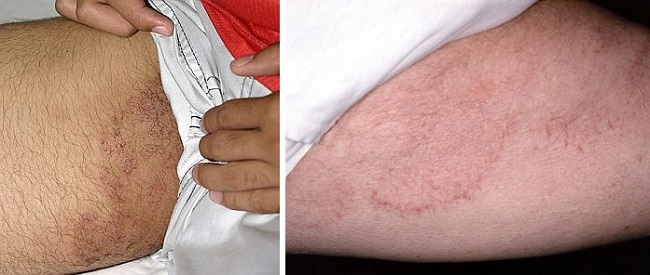 Сыпь в области бедер может быть вызвана грибковой инфекцией, в первую очередь – паховой эпидермофитией. Также известный как дерматомикоз паховый и окаймленная экзема представляет собой распространенное грибковое заболевание кожи, обычно характеризующееся очень интенсивным зудом. Симптомы включают красную или розовую сыпь на внутренней стороне бедер рядом с половыми органами. Это состояние кожи, которое в первую очередь затрагивает больше мужчин, чем женщин, из-за анатомических особенностей.
Сыпь в области бедер может быть вызвана грибковой инфекцией, в первую очередь – паховой эпидермофитией. Также известный как дерматомикоз паховый и окаймленная экзема представляет собой распространенное грибковое заболевание кожи, обычно характеризующееся очень интенсивным зудом. Симптомы включают красную или розовую сыпь на внутренней стороне бедер рядом с половыми органами. Это состояние кожи, которое в первую очередь затрагивает больше мужчин, чем женщин, из-за анатомических особенностей.
Эпидермофития паховая может наблюдаться и у здоровых людей, но диабетики или люди с ожирением подвержены более высокому риску. Возможная причина этой грибковой инфекции включает раздражение от ношения тугого нижнего белья, потоотделения, влажности окружающей среды, аллергической реакции, кандидоза и чрезмерного роста бактерий на внутренней части бедра.
Лечение включает использование противогрибковых кремов, нанесенных на пораженные участки кожи. Лечение, не связанное с грибком, направлено на улучшение личной гигиены.
6. Экзема
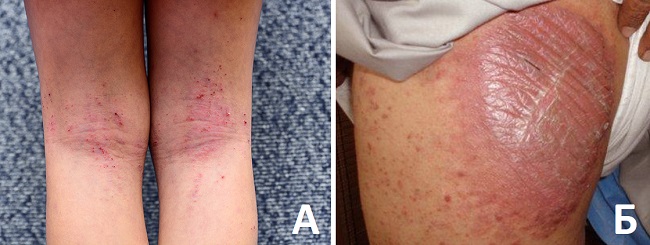 Экзема (А) и псориаз (Б) для сравнения
Экзема (А) и псориаз (Б) для сравнения
Экзема или атопический дерматит являются одной из причин проблемы. Это хроническое заболевание, возникающее в результате гиперчувствительности кожи. Результатом является эритема, зуд, сухость и отечность. В более тяжелых случаях могут возникать волдыри с гипер- или гипопигментацией (т. е. потемнение или осветление) пораженных участков. Расчесывание может способствовать покраснению, усилению зуда, жжению.
7. Потница
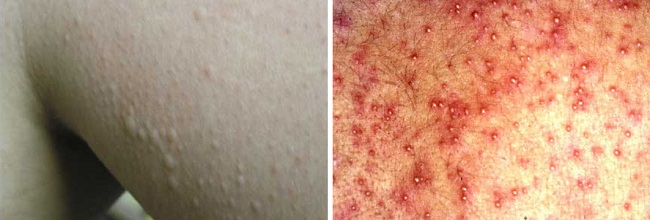 Потница
Потница
Потница характеризуется засорением потовых желез. Неспособность высвобождения пота через поры кожи может привести к воспалению, волдырям и появлению зудящих высыпаний в области бедер. Другой возможной причиной этого являются ткани, влажная погода, повышенное трение, незрелые потовые железы, перегрев и др.
8. Бритье
 Сыпь после бритья
Сыпь после бритья
Зудящая сыпь на внутренней стороне бедра может развиваться как побочный эффект бритья – раздражение либо вросшие волосы. Часто она возникает между ног после использования бритвы. Высыпания, появляющиеся как красные зудящие эритематозные пятна. Чтобы избежать развития волдырей, нужно своевременно применять меры и соблюдать правила личной гигиены.
9. Физическая активность, такая как велоспорт и бег трусцой
После интенсивных физических нагрузок, которые задействуют мышцы бедра, иногда можно наблюдать высыпания на их внутренней стороне. Это происходит особенно от воздействия пота и развития потницы. Велоспорт и бег трусцой, как правило, вызывают трение этих участков кожи. Такая сыпь может чесаться, особенно если потовые железы на внутренней части бедра закупорены. Красные пятна или пузыри начинают развиваться из-за постоянного трения кожи на бедрах.
В тяжелых случаях поражение кожи может привести к образованию волдырей с гнойным содержимым внутри. Если пренебрегать этим состоянием, проблема может привести к большим, опухшим и болезненным абсцессам.
10. Опоясывающий лишай
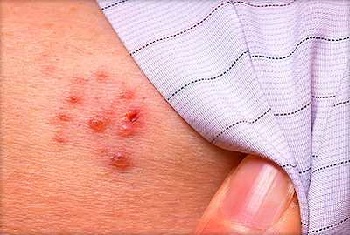 Опоясывающий лишай
Опоясывающий лишай
Причиной болезненной сыпи может быть опоясывающий лишай. Это вирусная инфекция, которая может возникать в любой области тела, включая внутреннюю поверхность бедра. Опоясывающий лишай появляется как полоска кожи, покрытая волдырями. Это заболевание вызвано вирусом, называемым варицелла-зостер, который, как известно, вызывает также ветряную оспу (ветрянку).
Симптомы включают боль, жжение, красную сыпь, зуд и волдыри, которые со временем открываются и покрываются корочками. Некоторые люди также могут испытывать лихорадку, головную боль, усталость и чувствительность к свету. Несмотря на то, что от этой инфекции нет лекарств, можно использовать доступное лечение для облегчения самих симптомов.
Можно попробовать покрыть пораженный участок повязкой, чтобы уменьшить риск распространения вируса. Для снятия боли могут использоваться болеутоляющие средства, такие как парацетамол, ибупрофен или кодеин.
Зудящая сыпь у женщин
Зудящая сыпь на внутренней поверхности бедра у женщины может быть вызвана одной из рассмотренных выше причин. Например, грибковые инфекции, такие как кандидоз или дрожжи, могут быть причиной этого. Опрелости (интертиго) также могут вызвать сыпь у женщин. Таким образом, существует множество состояний и заболеваний кожи, которые могут привести к высыпаниям в области паха у представительниц прекрасного пола.
Лечение будет зависеть от основной причины. Если она, вызвана грибковой инфекцией, существует ряд местных и оральных лекарственных препаратов, которые могут помочь устранить грибок. Можно использовать противогрибковый шампунь на пораженных участках, как минимум, два раза в день после купания.
Красная круглая сыпь у мужчин
Высыпания около паха у мужского пола может быть связано с рядом причин, большинство из которых рассмотрены выше. Одной из них является паховая эпидермофития. Это форма грибковая инфекция наружного слоя кожи. Кожа, пораженная этим грибком, выглядит как сыпь с пятнами, которые имеют тенденцию быть круглыми и красными.
Грибок, вызывающий жуткий зуд, лучше всего развивается на теплых, влажных участках кожи, включая пах, внутреннюю поверхность бедра и ягодицы. Некоторые из симптомов включают:
- Зуд и боль
- Высыпания на внутренней части бедра, около паха, на ягодицах или в складках кожи
- Сыпь может иметь красно-коричневый центр.
Если это является причиной проблемы, лечение можно проводить дома с помощью противогрибковых кремов и порошков:
- Вымыть бедра с мылом и водой
- Нанести противогрибковый крем на пораженные участки
- Нанести крем по краям высыпаний.
Лечение
Противоаллергические препараты
Если причина высыпаний на внутренней части бедра связана с аллергией, то то их уменьшить могут помочь антигистаминные препараты. Они помогают минимизировать проявления аллергической реакции, уменьшая зуд и покраснение на коже.
Противогрибковые препараты
Грибковые инфекции, такие как окаймленная экзема у мужчин и женщин, могут быть излечены противогрибковой мазью, кремом или порошком. Ее можно лечить дома безрецептурными средствами. Обычно необходимо применять противогрибковое средство два раза в день, но нужно изучить инструкцию.
Сильный зуд можно уменьшить путем применения специальных мазей, таких как гидрокортизоновая.
Иммунодепрессанты
Можно также использовать лекарства, такие как циклоспорин, чтобы уменьшить тяжесть псориаза и высыпания. При использовании этого класса препаратов требуется строгое медицинское наблюдение. Известно, что эти препараты оказывают влияние на кровяное давление.
Домашние средства
- Ванночки или компрессы с ромашковым чаем могут помочь уменьшить раздражение при лечении сыпи.
- Нанесение яблочного уксуса для лечения аллергических реакций. Столовую ложку яблочного уксуса и меда можно смешать в горячей воде. Средство можно использовать в качестве ванночки.
- Применение оливкового масла эффективно успокаивает высыпания на внутренней части бедра. Оно также может помочь уменьшить покраснение на пораженных участках.
- Прием внутрь трав для очищения организма, таких как ним, солодка и базилик священный, может помочь избавиться от сыпи на коже и токсинов.
- Местное применение алоэ вера может помочь уменьшить раздражение и удалить бактерии, тем самым помогая в борьбе с проблемой.
(Пока оценок нет)
Загрузка…
Источник
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов С. А., венеролога со стажем в 36 лет
Автор статьи: Агапов С. А. Венеролог, стаж 36 лет Дата публикации 2018-02-15 |
Определение болезни. Причины заболевания
Паховая эпидермофития — паразитарное, инфекционное заболевание кожи, вызванное патогенными грибами, характеризующееся зудом и сыпью в области преимущественно паховых складок.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела, помимо E. floccosum, чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин микоз крупных складок тела(Tinea cruris).
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность — поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате;
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность.
Паховая эпидермофития является распространённым заболеванием, так, в США пациенты с этой патологией составляют до 10-20% всех посещений дерматологов. Мужчины в три раза чаще, чем женщины, болеют этой инфекцией. Наиболее часто заболевание отмечается у военнослужащих, заключённых, спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением.
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом без лечения в вялотекущий хронический процесс.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью, которые вследствии быстрого периферического роста формируют обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи.
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдаются. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке, в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Приблизительно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Паховую эпидермофитию следует отличать от:
- Эритразмы — хронически протекающего заболевания кожи, вызванного Corynebacterium minutissimum;
- Опрелости (интертриго, интертригинозный дерматит) — дерматита от механического раздражения кожи за счёт трения соприкасающихся складок тела;
- Стрептококкового интертриго, часто возникающего у детей и у взрослых с ожирением;
- Ограниченного нейродермита, который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки;
- Кандидоза складок, чаще возникающего у больных с сахарным диабетом;
- Чёрного акантоза, связанного с ожирением;
- Гистиоцитоза Х у детей — генетически обусловленного заболевания;
- Аллергического дерматита крупных складок, возникающего вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах;
- Инверсионного псориаза складок;
- Себорейного дерматита при его локализации в складках кожи;
- Доброкачественной семейной хронической пузырчатки Гужеро–Хейли–Хейли — наследственного буллёзного дерматоза.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется и начинает размножаться в коже. Важное значение придается продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия, если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции IgA). Дерматофиты содержат молекулы углеводной стенки (β-глюкан), которые распознаются врожденными иммунными механизмами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты. Определенную роль имеют ненасыщенный трансферрин плазмы (ингибирует дерматофиты, связывая их гифы), комплемент, опсонизирующие антитела и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, и поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа, в результате чего образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной, видимо, здоровой кожей, где процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации не существует. Международная классификация болезней 10 пересмотра в российской редакции определяет заболевание как В35.6 — эпидермофития паховая, оригинальная редакция — как Tinea inguinalis [Tinea cruris] — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов, который составляет в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности, продолжающаяся от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант;
- самопроизвольное излечение, которое наступает в редких случаях;
- бессимптомное носительство, которое может наблюдаться изначально и без стадии клинических проявлений и представляющее опасность в эпидемиологическом плане.
Без лечения заболевание может продолжаться годами, обостряясь в летнее время или при пребывании в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация, возникающая от расчёсов при сильном зуде, при которой процесс напоминает ограниченный нейродермит.
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становится атипичной. Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований.
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15% раствором едкой щёлочи (КОН), при помощи которого можно выявить мицелий и споры гриба. Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15% случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро, которое позволяет определить вид возбудителя и чувствительность его к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР). Самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтвержден лабораторными методами исследования.
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- применение этиотропных средств: фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы);
- мероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни (патогенетическое лечение);
- применение препаратов, влияющих на объективные и субъективные симптомы заболевания (симптоматическая терапия).
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов.
Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий фунгицидным действием против различных видов дерматоф10тов5 более сильным, чем тербинафин. Применяется в форме 1% крема один раз в день в течение 1–2 недель. Одобрен US Food and Drug Administration для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки:
- и10тио5, раствор 5-10% (D) 2–3 раза в сутки наружно в течение 1–2 дней;
- бриллиантовый зеленый, водный раствор 1% (D) 1–2 раза в сутки наружно в течение 1–2 дней;
- фукорцин, раствор (D) 1–2 раза в сутки наружно в течение 2–3 дней;
с последующим назначением 10аст5и мазей, содержащих противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон (B) 2 раза в сутки наружно в течение 7–10 дней;
- изоконазол нитрат + дифлукортолон валерат (B) 2 раза в сутки наружно в течение 7–10 дней;
- 10лот5имазол + бетаметазон, крем (B) 2 раза в сутки наружно в течение 7–10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты:[re10ere5ce:14]
- ихтиол, раствор 5–10% (D) 2–3 раза в сутки наружно в течение 2–3 дней;
- натамицин + неомицин + гидрокортизон, крем (B) 2 раза в сутки наружно в течение 3–5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем (B) 2 раза в сут10и н5ружно в течение 3–5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг 1 раз в сутки в течении 14 дней;
- тербинафин 250 10г 15раз в сутки в течении 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновен10ю р5цидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтирание ее влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекоменду10тся5обтирать кожу 2% салициловым или 1% таниновым спиртом с последующей присыпкой 10% борной пудрой, амиказолом, певарилом, батрафеном, толмиценом.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения и возникновения заболевания необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельем, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу.
Список литературы
- Drake LA, Dinehart SM, Farmer ER, Goltz RW, Graham GF, Hardinsky MK, et al. Guidelines of care for superficial mycotic infections of the skin: Tinea corporis, tinea cruris, tinea faciei, tinea manuum, and tinea pedis. Guidelines/Outcomes Committee. American Academy of Dermatology. J Am Acad Dermatol 1996;34(2 Pt 1):282-6
- Jaradat SW, Cubillos S, Krieg N, Lehmann K, Issa B, Piehler S. Low DEFB4 copy number and high systemic hBD-2 and IL-22 levels are associated with dermatophytosis. J Invest Dermatol 2015; 135:750-8
- Foster KW, Ghannoum MA, Elewski BE. Epidemiologic surveillance of cutaneous fungal infection in the United States from 1999 to 2002. J Am Acad Dermatol. 2004 May. 50(5):748-52
- Patel GA, Wiederkehr M, Schwartz RA. Tinea cruris in children. Cutis. 2009 Sep. 84(3):133-7
- Dahl MV. Dermatophytosis and the immune response. J Am Acad Dermatol 1994;31(3 Pt 2): S34-41
- Tainwala R, Sharma Y. Pathogenesis of dermatophytoses. Indian J Dermatol 2011; 56:259-61
- Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2014. — 1024 с
- Родионов А. Н. Грибковые заболевания кожи: руководство для врачей (2-е изд.). — СПб: Издательство «Питер», 2000. — 288 с.
- Wan SJ, Lara-Corrales I. An unresponsive rash to topical steroids: tinea incognito. Arch Dis Child. 2018 Jan;103(1):13
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2016. — 768 с.
- Sahoo AK, Mahajan R. Management of tinea corporis, tinea cruris, and tinea pedis: A comprehensive review. Indian Dermatol Online J. 2016 Mar-Apr;7(2):77-86
- Hazlianda C, Muis K, Lubis I. A Comparative Study of Polymerase Chain Reaction-Restriction Fragment Length Polymorphism and Fungal Culture for the Evaluation of Fungal Species in Patients with Tinea Cruris. Open Access Maced J Med Sci. 2017 Nov 21;5(7):844-847
- Weitzman I, Summerbell RC. The dermatophytes. Clin Microbiol Rev 1995; 8:240-59
- Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. – М.: «БИНОМ», 2003. – 440 с.
Клинические cлучаи
Случай паховой эпидермофитии у больного сахарным диабетом
Автор клинического случая: Хайретдинов А. В. Венеролог, стаж 20 лет Дата публикации |
В хозрасчетную поликлинику на «Юношеской библиотеке» (г. Уфа) обратился мужчина в возрасте 44 лет с высыпаниями в области промежности. После оформления необходимой документации был направлен к врачу дерматологу на первичный приём.
Жалобы
При осмотре больной предъявлял жалобы на высыпания и сильный зуд в области промежности, а также неприятный запах в генитальной области. Поражение кожи в паху привело к снижению качества жизни — стало трудно ходить, нарушилась работоспособность, снизился эмоциональный фон, появились сексуальные проблемы.
Зуд уменьшался после гигиенических процедур, но снова усиливался ночью.
Пациент обращался в ближайшую аптеку, где ему посоветовали гормональную мазь для наружного применения. После нескольких нанесений почувствовал временное улучшение без общей динамики процесса.
Анамнез
Точное время наступления заболевание пациент назвать не может. Впервые симптомы появились около двух недель назад, когда заметил красно розовые пятна на коже, которые постепенно стали разрастаться и сливаться, образовывая более крупные болячки. Одновременно появился сильный зуд в аногенитальной области, паховых складках и мошонке. Также пациент отметил, что и ранее замечал повышенную влажность кожных покровов в паховой и генитальной области.
Пациент состоит на учёте у врача-эндокринолога с диагнозом «Сахарный диабет 2 типа», получает таблетированные формы сахароснижающих препаратов, соблюдает диету, рекомендованную доктором.
Жилищные условия хорошие. Личная гигиена: приём душа дважды в неделю. Раньше часто посещал сауну и бассейн.
Трудовая жизнь началась с 18 лет, в настоящий момент работает в офисе. Вредных привычек не имеет, алкоголь не употребляет.
Обследование
При осмотре: общее состояние удовлетворительное, температура тела 36,8°C, сознание ясное, положение активное.
Локальный статус: воспалительный кожный процесс, ограниченный паховыми складками, располагается симметрично, представлен сливающимися между собой эритематозными пятнами, чешуйками, трещинами, эрозиями, изменениями рогового слоя и усилением кожного рисунка. Плоские розово-красные пятна круглой формы 1-2 см в диаметре с резкими границами и шероховатой поверхностью, покрытой чешуйками. Муковидные чешуйки белесоватого цвета чаще встречаются в области крупных складок, не осыпаются, но легко отделяются при поскабливании.
Проведены лабораторные исследования в микологической лаборатории на базе Республиканского кожно-венерологический диспансера. С диагностической целью исследовался соскоб на грибы — в анализах обнаружены нити мицелия. Также проводилось культуральное исследование на питательную среду Сабуро — на седьмой день отмечен рост колоний грибов Epidermophyton inguinale Sabouraud.
При обследовании поражённых участков кожи с помощью люминесцентной лампы Вуда выявлено зеленоватое свечение.
Диагноз
Паховая эпидермофития
Сопутствующий диагноз: сахарный диабет 2 типа
Лечение
С целью купирования острых воспалительных явлений наружно применялся 0,05–0,1% раствор хлоргексидина биглюконата. Через два дня после исчезновения симптомов воспалительного характера была назначена наружная противогрибковая терапия раствором «Экзодерил» 2 раза в день утром и вечером в течение двух недель. После исчезновения кожных проявлений пациенту были рекомендованы протирания салициловым спиртом. Для купирования зуда проводилась антигистаминная терапия препаратом «Супрастин» 2 раза в день.
На второй день лечения отмечена положительная динамика. Так как пациент строго следовал рекомендациям специалиста врача дерматолога, это позволило исключить проведение наружной гормональной и специфической противогрибковой терапии.
По итогам лечения больному рекомендована дальнейшая профилактика заболевания, нацеленная прежде всего на соблюдение правил личной гигиены, а также использование индивидуальных принадлежностей, которые нуждаются в профилактической термической обработке.
Заключение
При правильно проведённой терапии лечение паховой эпидермофитии не представляет серьёзных трудностей, однако важно не допускать появление подобного заболевания. Поэтому правила личной гигиены следует помнить не только людям, страдающим паховой эпидермофитией, но и тем, кто однажды обращался за медицинской помощью к врачу-дерматологу. В основе профилактики кожных инфекционных заболеваний лежат принципы индивидуальности каждого организма. Неправильное питание, нарушение обмена веществ, чрезмерная потливость, ношение стеснённой одежды и обуви также может привести к заболеванию.
Источник
