Сыпь во время беременности и после родов
Материнство – огромная радость в жизни каждой женщины. Во время беременности и родов организм перестраивает свою работу таким образом, чтобы развить и выносить плод, который должен появиться на свет своевременно и без проблем. В результате глобальной перестройки происходят значительные изменения в сложных механизмах регуляции женского организма. В первое время после родов многие молодые мамы сталкиваются с тем, что иммунная и гормональная системы вносят свои коррективы в их состояние. Примерно семьдесят процентов рожениц сталкиваются с тем, что в послеродовой период у них на лице, ногах или ягодицах появляются прыщи. Часто это вызывает удивление, ведь до появления малыша на свет все было в порядке.
Причины появления
Основной причиной этой малоприятной сыпи выступает изменение гормонального фона. Во время вынашивания ребенка женский организм активно производит особое вещество – прогестерон. Этот женский гормон, кроме прочих воздействий, отвечает за здоровое состояние кожи будущей матери. После успешного разрешения от бремени его количество в крови значительно уменьшается, что может спровоцировать сухость кожи, возникновение пигментных пятен, аномальную работу сальных желез. Естественная смазка, выделяемая этими железами, меняет свою консистенцию – становится более густой. Это приводит к закупорке пор и последующим воспалительным процессам. Однако, это далеко не единственный фактор, который может вызвать появление прыщей. Основные причины могут быть следующими:
— гормональный дисбаланс;
— повышенная потливость (обычно она связана с набором веса после родов);
— снижение микроциркуляции крови – низкая физическая активность, недостаток прогулок на свежем воздухе приводят к ухудшению состояния кожи;
— неправильное питание — избыток мучных и сладких блюд вызывает аллергические реакции;
— гигиенические проблемы – часто молодая мама банально не имеет свободного времени для того, чтобы поухаживать за своим лицом.
Если избавиться от прыщей не получается в течение длительного времени, то следует обратиться за консультацией к специалисту.
Когда обращаться к врачу?
Гормональные прыщи, появляющиеся у молодых мам в первые недели после появления на свет малыша, явление нередкое и носит оно вполне нормальный характер. После стабилизации работы систем организма они обычно проходят сами собой и не влекут никаких последствий за собой. Как правило, это происходит сразу же после восстановления менструального цикла. Однако, к сожалению, так бывает не всегда. Если досадная сыпь не проходит, то вам необходимо посетить следующих врачей:
— дерматолог;
— аллерголог;
— эндокринолог.
Эти специалисты назначат ряд необходимых исследований, которые помогут определить истинную причину появления прыщей после такой встряски, как рождение ребенка. В зависимости от поставленного диагноза и будет определена стратегия лечения.
Лечение прыщей во время кормления
Прежде чем начать медикаментозное лечение, стоит использовать безопасные средства, ведь принимая лекарства, вы рискуете принести вред малышу, который так зависим от молока матери. Попробуйте для начала внести коррективы в свой образ жизни.
- Пересмотрите свое меню, выведите из него аллергенные продукты. Иногда, достаточно отказаться всего от трех вещей – молока, белого хлеба и сладостей. Их с легкостью заменят нежирный кефир или йогурт, темные сорта хлеба, изюм и курага. Употребляйте больше овощей и фруктов, богатых витаминами и микроэлементами. Это, также, поможет избежать набора лишнего веса.
- Уделяйте больше внимания личной гигиене. Как бы ни вел себя грудничок, выделяйте ежедневно время для двукратного ухода за своим лицом и телом. Никогда не оставляйте косметику на ночь. Для очистки кожи в этот период лучше использовать мягкие скрабы. Обращайте внимание на запах средств, которыми пользуетесь. Слишком резкие ароматы могут не понравиться вашему малышу.
- Старайтесь проводить больше времени на свежем воздухе. Такие прогулки также будут полезны и ребенку. Моцион с коляской позволит одолеть возникший дефицит двигательной активности и улучшить кровоснабжение кожных покровов.
- Посетите косметический салон. Современная лазерная терапия по очистке кожи приносит не плохие результаты. При этом такие методы не вызывают проблем в период лактации.
- Из средств, предлагаемых в аптеках можно использовать цинковую мазь и болтушку. При повышенной потливости поможет детская присыпка.
Если после этого не прошли прыщи, то после назначения врача применяют лекарственные препараты, к которым нужно относиться с большой осторожностью.
Лечение во время грудного вскармливания
Женщина, кормящая ребенка грудным молоком, к сожалению, очень ограничена в применении комплексных методов борьбы с воспалениями на коже, вызванными послеродовыми причинами. Множество эффективных препаратов можно использовать только после окончательного отказа от кормления малыша грудью. К кардинальным способам можно прибегать только после детального медицинского обследования.
- Таблетки от прыщей. Они обладают мощным антибактериальным эффектом и активно подавляют стафилококковые инфекции. Курс лечения обычно составляет один месяц. К таким препаратам относят средства на основе амоксициллина. Прием таких сильнодействующих антибиотиков противопоказан в период лактации.
- Антибиотики местного действия в основном назначают в виде мазей или растворов. Обрабатывают пораженные места после прохождения гигиенических процедур, нанося лекарство на чистую кожу. Местные средства не попадают в грудное молоко, но перед применением обязательно необходимо получить одобрение врача. Особенно это важно сделать, если речь идет о тетрациклиновой или эритромициновой мази.
- Переливание крови с ее очисткой. Процедура приносит довольно быстрые результаты за счет общего повышения иммунитета. Обычно ее стараются не назначать кормящим матерям, так как стандартно при переливании вводятся антибиотики, подавляющие стафилококки.
- Гормональные средства никогда не назначают в период лактации. Они применяются в тех случаях, когда гормональная структура организма сильно нарушена и требует медицинского вмешательства.
Арсенал средств, доступных для молодых мам можно отлично дополнить препаратами народной медицины и домашними рецептами.
Отвары и настойки
Для тех, кто кормит грудью, идеально подойдут отвары и настои из асептических лечебных трав. Ассортимент помощников из «зеленой аптеки» впечатляет:
— ромашка;
— календула;
— череда;
— мята;
— чистотел;
— зверобой;
— подорожник.
Пожалуй, самое доступное средство лечения, когда появились прыщи, это ромашка аптечная.
- Возьмите две столовых ложки сухих цветков.
- Залейте их 0,5 л кипятка.
- Томите на маленьком огне двадцать минут.
- Процедите.
Полученной жидкостью ополаскивайте лицо 5-6 раз в сутки. Кашица, полученная после процеживания, отлично подойдет для прикладывания на проблемные зоны.
Хорошо уменьшает воспаление сальных желез чистотел.
- Двадцать грамм травы залейте одним стаканом кипятка.
- После остывания процедите.
- Протирайте полученным средством кожу ежедневно.
Также очень популярен такой рецепт:
- Возьмите две столовых ложки соцветий календулы.
- Залейте их половиной стакана кипяченой не горячей воды.
- Добавьте 70 мл медицинского спирта.
- Настаивайте полмесяца в темном прохладном месте.
- Добавьте 3 мл глицерина и 5 мл борной кислоты.
Такой настой позволяет снять отечность с зон возникновения прыщей и уменьшить воспалительные процессы.
Натуральные маски
Если после родов высыпали прыщи, а выглядеть хочется привлекательно, то хорошо помогут лечебные маски из натуральных компонентов. Для этих целей подойдут такие целительные основы:
— столетник;
— голубая глина;
— овсяная мука;
— активированный уголь;
— масло чайного дерева.
При подборе маски надо учитывать индивидуальные особенности кожи – некоторые из них могут вызвать аллергические реакции.
Примочки и компрессы
Уникальное лечебное действие оказывает свежевыжатый сок алоэ. Особенно хорошо использовать его в качестве примочек. Для этого вам потребуется:
— свежесрезанные листья растения подержать в холодильнике семь дней;
— измельчить их с помощью мясорубки;
— отжать сок;
— смочить марлю в соке и прикладывать к воспаленным местам на 10-15 минут;
— кашицу можно использовать для масок.
Сходный эффект дает применение компрессов. Для этих целей подойдет подорожник или полынь. Обладая выраженными антибактерицидными свойствами, эти растения помогут вам избавиться от проблемной сыпи, одновременно способствуя заживлению ранок.
Не стоит недооценивать бабушкины рецепты – наши предки столетиями боролись с нежданными недугами, прибегая к средствам народной медицины. Натуральность и не токсичность таких препаратов позволяет с успехом использовать их для лечения прыщей в период грудного вскармливания, не рискуя при этом нанести вред новорожденному.
Гормональный фон после родов
Учитывая, что основным фактором, вызывающим появление прыщей, является гормональный сбой, то логично задаться вопросом: «А что можно сделать для скорейшей нормализации фона?». Частично организм приходит в обычное состояние через 1-2 месяца после родов. Полное восстановление происходит только после того, как перестает вырабатываться грудное молоко. Есть ряд факторов, которые могут задержать процесс стабилизации:
— преждевременные роды;
— инфекционные или вирусные заболевания, перенесенные во время беременности или сразу после родов;
— прием контрацептивных средств в период кормления грудью;
— курение;
— преждевременная потеря функции лактации из-за стресса или болезней;
— воздействие алкоголя, наркотиков;
— слишком быстрый возврат к активному образу жизни.
Большинство из этих пунктов можно успешно исключить из списка, если дать организму спокойно восстановиться и не форсировать события. Женщины, которые торопятся выйти на любимую работу, оставив младенца на попечение няньки, рискуют получить целый список эндокринных и гинекологических заболеваний. Это связано как раз с тем, что общий гормональный фон еще не пришел в норму, а молодая мама уже пытается вести привычный образ жизни. Ни в коем случае не надо торопить природные процессы, это приведет к тому, что вы будете избавляться от достаточно безобидных прыщей на лице, принимая комплекс гормональных препаратов, направленных на лечение сложных заболеваний половой и эндокринной системы.
Советуйтесь с врачом
Появившиеся после родов прыщи могут быть симптомами различных заболеваний. Теоретически сыпь может появиться в любом месте, где сконцентрированы сальные железы. Наиболее часто ее проявления видны на таких участках:
— на лице (так называемая Т-зона) – лоб, нос, подбородок;
— на ягодицах;
— на ногах;
— на спине.
Прыщи, появившиеся на ягодицах, не всегда имеют гормональную природу – довольно часто это симптом простудного заболевания, которое ослабленный организм молодой мамы может заполучить запросто. Сыпь на ногах может быть вызвана заболеваниями щитовидной железы или банальным увлечением синтетическим бельем. Обсыпанная прыщами спина часто свидетельствует о нарушенном обмене веществ, а угри на лице могут говорить о дисбактериозе. Правильный и четкий диагноз может поставить только врач на основании проведенных исследований. Не стоит рисковать здоровьем вашего новорожденного малыша и своим собственным. Лучше принять своевременные меры и предупредить дальнейшее развитие возможных проблем.
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
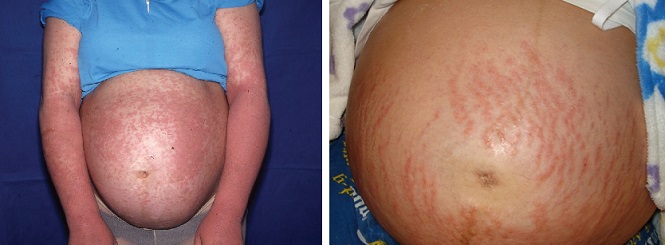
Атопический дерматит беременных
 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
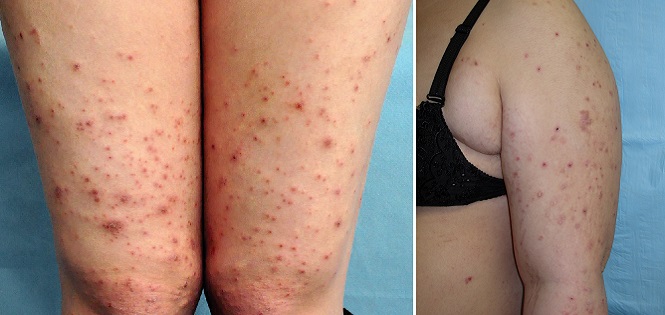
Полиморфный дерматоз беременных
 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
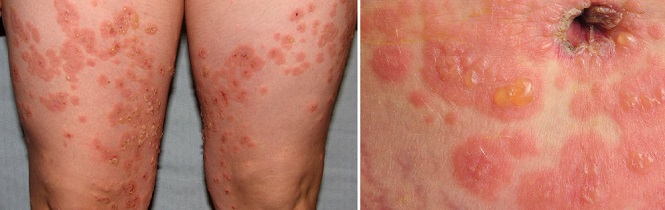 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
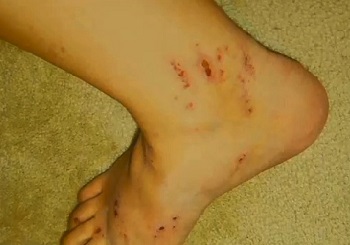 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
