У ребенка красная сыпь пузырьками чешется
Кожные высыпания являются наиболее распространенным симптомом в дерматологической практике. Благодаря форме, размеру и цветовой гамме патологических элементов, удается поставить верный диагноз. Сыпь в виде пузырьков у ребенка пугает всех родителей без исключения. И это оправдано, водянистые или плотные пузырьки могут являться сигналом о серьезной болезни.
Почему появляются водянистые пузырьки?
Сыпь в виде волдырей – патологическое состояние, изменяющее нормальную структуру кожного покрова. Этиология базируется на множестве различных факторов.
Причины образования пузырьков у малышей:
- Аллергия – ответ иммунной системы на какой-либо патоген – бытовая химия, продукты питания, косметические средства. Сыпь бывает плотной и водянистой. Чаще всего локализуется на теле и лице;
- Солнечные ожоги. Такое возможно при высокой температуре, когда ребенок провел длительное время под солнечными лучами. Дополнительные признаки: увеличение температуры тела, покраснения, зуд;
- Пеленочный дерматит возникает вследствие соприкосновения нежной кожи с мокрыми пеленками. Скопление пузырьков сконцентрировано в области ягодиц, промежности, на внутренней поверхности бедер;
- Опрелость. Проблемы в большинстве случаев наблюдается у новорожденных, водянистые пузырьки отмечаются в складках кожного покрова на ножках и ручках;
- Дисгидроз – пузырьковая сыпь на руках. Проявляется в весеннее время года, проходит самостоятельно в течение двух недель;
- Укус насекомых. Сначала образуется небольшая папула, затем она сменяется везикулой, которая наливается кровью.
Стоит знать: наиболее опасные заболевания, провоцирующие пузырьковую сыпь – это пузырчатка, буллезный пемфигоид, герпетиформный дерматит.
Это аутоиммунные патологии, которые связаны с нарушением деятельности иммунной системы, вследствие чего атакуются здоровые клетки организма.
Острая крапивница у ребенка: причины и симптомы
Крапивница предстает видом сыпи аллергической природы, возникает из-за кожных болезней. Появление волдырей обусловлено гистамином, выделяемым тучные клетки в кровеносных сосудах. Жидкость вытекает из них, оказывается под кожей, что приводит к образованию пятен и рубцевания.
Провоцирующие факторы:
- Аллергены (чаще всего) – пыльца, пыль, укусы насекомых, некоторые лекарственные препараты, пищевые продукты.
- Инфекции, вирусы, нарушение иммунитета.
- Паразитарные заболевания.
- Физические факторы – солнце, холод, вибрация, вода и пр.
Острая крапивница характеризуется высыпаниями в виде пузырьков, иногда наблюдаются белые участки в центре. Они бывают одиночные или множественные, вследствие чего образуют конгломераты.
Отличительные признаки:
- Возникновение пузырей, зуда;
- Мгновенное появление сыпи;
- Пятна сливаются по мере прогрессирования патологии;
- Сыпь наблюдается на всех участках тела.
Если признаки сопровождаются высокой температурой тела, затрудненностью дыхания, отечностью лица и учащенным сердцебиением, необходимо вызывать скорую помощь.
У деток до года заболевание проявляется мелкими пузырями красного цвета, появляющихся в больших количествах. Чаще всего поражаются ягодицы, плечи, ручки и лицо. Сыпь имеет свойство мигрировать в течение нескольких часов.
К сведению, крапивница в младенческом возрасте протекает на фоне плохого аппетита, поноса и рвоты.
Стрептодермия в детском возрасте
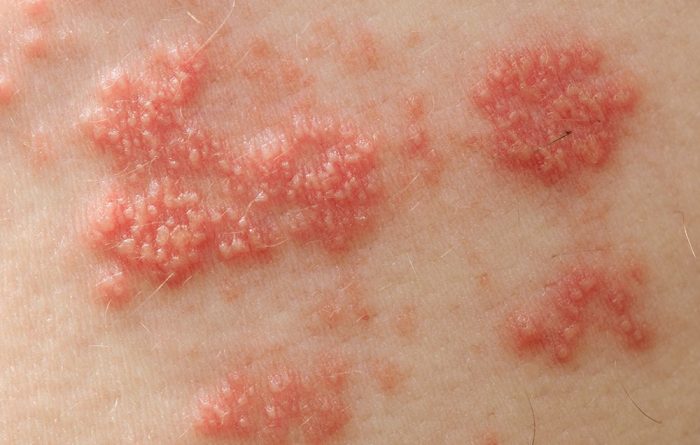
Заболевание провоцируется комбинацией инфекционных и аллергических факторов. Возбудитель – патогенные микроорганизмы семейства стрептококков. Они являются типичными представителями условно-патогенной микрофлоры. При нормальном иммунитете патология не развивается.
Клинические проявления заболевания:
- На поверхности кожи появляются экзантемы, наполненные прозрачным экссудатом, который быстро мутнеет.
- Зуд и жжение.
- Пигментация на месте старых очагов.
- Ухудшение общего самочувствия.
- Места локализации – спина, нижние и верхние конечности, лицо, нижняя часть тела.
Стрептодермию часто путают с крапивницей, атопической формой дерматита, отрубевидным лишаем, экземой, ветряной оспой, герпесом и др. патологиями.
В медицинской практике выделяется три стадии заболевания. Первая – пузырчатая. Высыпают пузырьки с прозрачной жидкостью, их количество растет в геометрической прогрессии. Размер самый разный. Вторая стадия – небуллезная. Волдыри плохо заживают, что приводит к образованию язв. Третья – возникают постоянно мокнущие высыпания.
Стрептодермия является опасным заболеванием вследствие высокого риска осложнений. К ним относят поражения суставов, кровеносных сосудов, нарушение работы сердца и почек. В медицине описываются случаи развития пороков сердца и ревматизма.
Дисгидроз: этиология и проявления
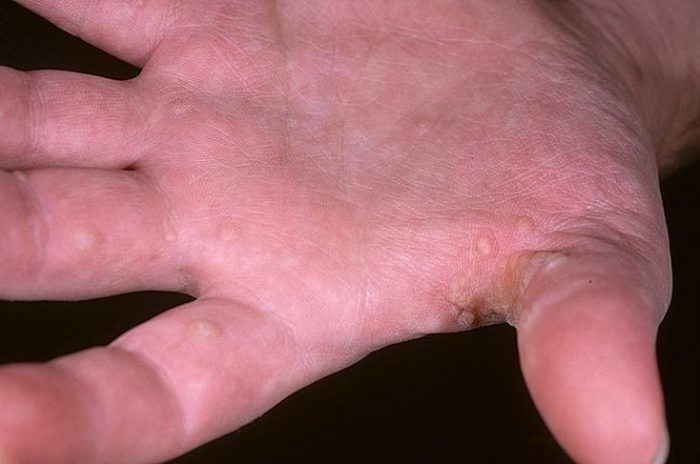
Дисгидроз – болезнь неинфекционной природы. Причины до конца не изучены, поэтому патология относится к полиэтиологическим заболеваниям. В детском возрасте развивается на фоне низкого иммунитета и склонности к аллергии.
Важно: у малыша, находящегося на грудном вскармливании, появление дисгидроза обусловлено аллергенами, поступающими в организм вместе с молоком матери.
Отличительные характеристики болезни:
- Патологический процесс начинается с чувства жара на коже рук, после возникает зуд и легкое жжение;
- На кожном покрове образуется утолщение, под которым возникают волдыри размером до 2-3 мм, наполненные прозрачным либо желтоватым экссудатом;
- Несколько пузырьков могут сливаться в один, образуя большой очаг поражения;
- Волдыри вскрываются самопроизвольно или просто высыхают, очаг поражения начинает шелушиться и облазить.
У ребенка при дисгидрозе выявляется повышенное беспокойство и тревожность, нарушается сон – бессонница. При расчесах существует риск присоединения инфекции, что приводит к гнойному воспалению кожи.
Ветряная оспа
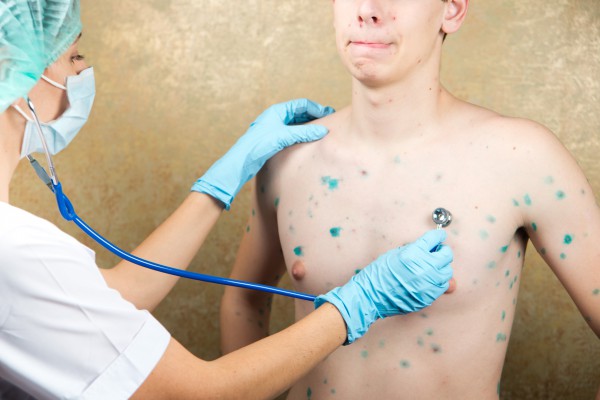
Ветрянка развивается вследствие активности вируса простого герпеса. Чаще всего диагностируется у детей 2-7 лет. В группу риска попадают дети, посещающие детский сад и школьные учреждения.
Высыпания на коже в виде пузырей – начальный этап заболевания. Они быстро распространяются по всему телу, вызывают сильнейший зуд. Спустя несколько дней пузыри лопаются, из них вытекает заразная жидкость. Язвочки затягиваются коркой, которая самостоятельно отваливается.
В медицине выделяется три формы ветрянки у детей:
- Легкая форма. У ребенка сыпь единична, температура тела нормальная, отсутствует ухудшение общего самочувствия. Пузыри наблюдаются в течение 2-3 дней.
- Средняя форма. Формирование волдырей на протяжении одной недели. Дополнительно выявляется высокая температура, нарушение сна, зуд, головная боль.
- Тяжелая форма. Высокий температурный режим тела провоцирует сильную тошноту и рвоту, лихорадочное состояние, галлюцинации. Папулы сохраняются в течение 8-10 дней включительно. Обнаруживаются на всем теле.
Примечание: груднички до года редко болеют ветрянкой, так как получают антитела против вируса вместе с грудным молоком.
Опоясывающий лишай
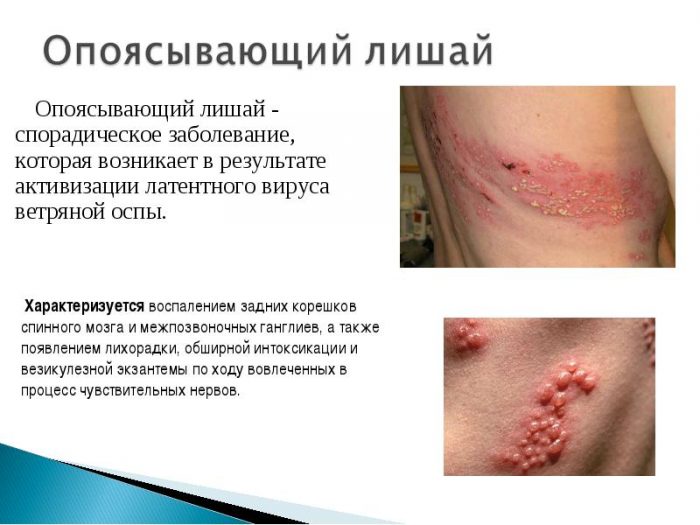
Инфекционное заболевание, поражающее кожный покров и центральную нервную систему, возбудитель – вирус герпеса третьего типа. Передается воздушно-капельным путем. Ребенку достаточно оказаться рядом с больным человеком, чтобы заразиться.
Патология проявляется по-разному. У некоторых детей наблюдается общее недомогание, увеличение температуры, зуд и жжение в области будущих высыпаний. У других малышей сыпь появляется сразу без ухудшения самочувствия.
Вдоль ребер появляются пятна красного цвета, которые спустя небольшое время трансформируются в пузырьки с прозрачной жидкостью. Выделяют несколько форм заболевания, характеризующихся наличием волдырей:
- Пузырная – волдыри достигают огромных размеров в диаметре;
- Геморрагическая – у малышей сыпь заполнена не только жидкостью, но и кровью.
При правильном лечении болезни волдыри уменьшаются, потом покрываются коричневой коркой. На их месте остается небольшая пигментация, которая со временем проходит сама.
Пузырчатка вирусной природы
Пузырчатка относится к детским болезням, поражает кожный эпителий и слизистые оболочки, может быстро прогрессировать по всему телу, требует своевременного и адекватного лечения препаратами. Чаще всего пузырьки поражают паховую зону, носовую и ротовую полость.
Заболевание представляет особую опасность для новорожденных малышей. Высока вероятность летального исхода при отсутствии медицинской помощи.
Симптоматические проявления:
- Водянистые пузыри большого размера.
- Сыпь на слизистых оболочках.
- Слабость, вялость.
- Высокая температура.
- Дискомфорт в горле.
Сыпь – симптом многих заболеваний. В ряде ситуаций самостоятельно исчезает, а иногда приводит к серьезным проблемам со здоровьем. Лучшее решение – посещение доктора, который поставит правильный диагноз и даст рекомендации по лечению.
Источник
Высыпание на теле у ребенка может появиться в любом возрасте. В одних случаях это следствие перегрева и недостаточной гигиены, в других – свидетельство заболеваний. Независимо от самочувствия малыша, даже если зуд и сыпь на теле у ребенка появились без температуры, надо проконсультироваться с врачом и узнать причины появления этих симптомов. До обращения в клинику не следует применять никаких медикаментов.
Сыпь у новорожденных
Появление прыщиков у грудных малышей – не редкость. В большинстве случаев они проходят сами, но нужно убедиться, что серьезной проблемы нет. Наиболее часто в медицинской практике встречаются такие заболевания:
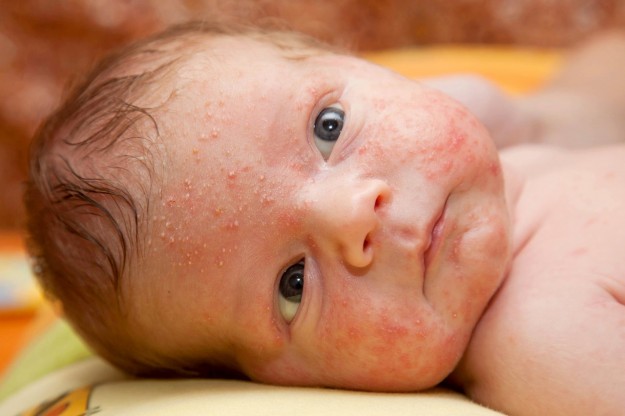
Токсическая эритема
Тело малыша покрывается красными пятнышками или папулами бело-желтого цвета с розовым ободком. Степень выраженности бывает разная: от нескольких прыщиков до полного покрытия тела кроме ладоней и ступней. Наиболее ярко болезнь проявляется на второй день после рождения, проходит сама.
Акне у новорожденных
Угревые высыпания появляются через 3 недели после рождения и могут оставаться до полугода. Папулы чаще покрывают лицо, реже – область роста волос. Они не требуют лечения, необходимо только следить за чистотой лица и увлажнять кожу малыша. Акне у новорожденных проходит бесследно.
Потница
В любое время года может появиться сыпь и зуд у ребенка при недостаточной гигиене и неправильном выборе одежды. При вспотевании затрудняется выход продуктов работы потовых желез, и забиваются поры. Поражаются не только места опрелостей, но и голова. Проходит потница быстро, если кожу содержать в чистоте и обрабатывать ее присыпкой или кремом.
Укусы насекомых
Места повреждения кожи насекомыми обычно чешутся и могут вызвать подозрение на инфекционное заболевание. Ребенок, стараясь уменьшить зуд, расчесывает прыщи до образования ран. Это опасно, так как увеличивается вероятность присоединения инфекции.
На месте укуса появляется отек, покраснение, боль при надавливании. Реагировать может и весь организм. У малыша увеличиваются лимфоузлы возле места укуса, повышается температура, учащается сердцебиение, появляется головокружение.
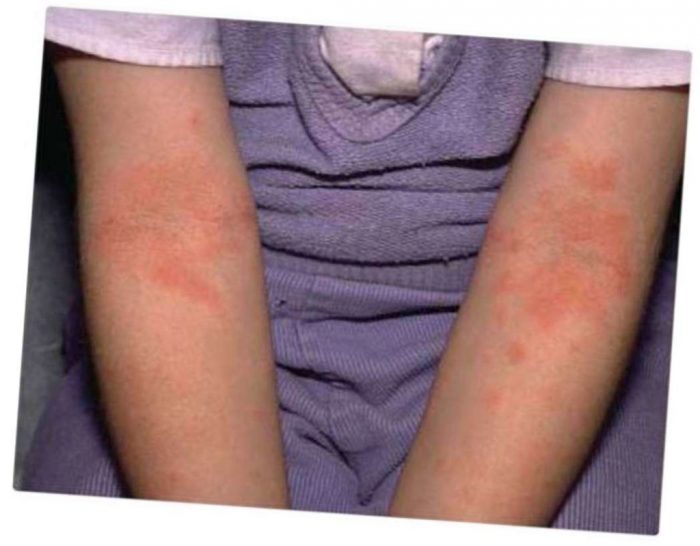
Аллергические реакции
Причины аллергии бывают внутренние и внешние: продукты питания, лекарства, подгузники, моющие средства, ухаживающая косметика, холод. В этом случае появившаяся мелкая красная сыпь на теле у ребенка чешется и нарушает сон, снижает аппетит. Обычно прыщи появляются на щечках, ягодицах, голени, но не исключены высыпания по всему телу.
Различают острую и хроническую форму. Если зудящая сыпь не проходит в течение полутора месяцев, малыш становится уставшим, теряет в весе.
Чесотка
При чесотке сыпь у ребенка чешется, проявляется парными небольшими волдырями, имеющими красную окантовку. Сначала они возникают между пальцами рук, на сгибательной стороне запястий, затем поражаются стопы, подмышки, локти.
Температура при этом не повышается, но мучает нестерпимый зуд, который усиливается ночью.
Аутоиммунные заболевания как причина сыпи без зуда
Если мелкая красная сыпь на теле у ребенка не чешется, она может свидетельствовать о системных болезнях соединительных тканей. Рассмотрим патологии, которые встречаются чаще всего.
Склеродермия
По всему телу ребенка появляются красные пятна или бляшки. Они располагаются в хаотичном порядке, не вызывают зуда и повышения температуры. Потом на этих участках кожа может атрофироваться.
Красная волчанка
Появляется сыпь у ребенка без температуры и зуда, у ребенка поражаются в основном открытые участки тела. Болезнь опасна тем, что одновременно страдают суставы, сердце, почки. Самостоятельно патологию определить невозможно. Высыпания склонны проявляться в разной форме. Это могут быть мелкие прыщики, крупные бляшки, наполненные жидкостью пузырьки.
Васкулит
При патологии поражаются стенки крупных и мелких сосудов. На изменения организм реагирует высыпаниями. Васкулиты – болезни разного рода, при которых сыпь у ребенка не чешется, его общее состояние не меняется. При геморрагической форме недуга, в частности, высыпания появляются на ногах и усиливаются при нахождении малыша в вертикальном положении.
Основными причинами аутоиммунных болезней являются наследственность, плохая экология, прием некоторых препаратов женщиной во время беременности, низкий иммунитет.
Дифференциальная диагностика сыпи инфекционного происхождения

Поражения кожи при инфекционных заболеваниях обычно сопровождается температурой и сильным зудом. Патологий этой группы очень много. Выделим часто встречающиеся:
| Заболевание | Характер сыпи | Другие симптомы | Последствия сыпи | Место локализации |
| Скарлатина | Мелкие красные точки. |
| Шелушение. | Наиболее ярко выражена сыпь на шее у ребенка, на лице (кроме носогубного треугольника), в складках кожи. Не так интенсивно распространяется по всему телу. |
| Краснуха | Мелкие розовые пятна. |
| Нет. | В первый день сыпь появляется на лице, во второй и третий распространяется по всему телу. |
| Корь | Яркие розовые бугорки. |
| Шелушение, потемнение. | В первый день сыпь появляется по линии роста волос, за ушами. За трое суток покрывает все тело. |
| Ветряная оспа | Пузырьки с прозрачной жидкостью. |
| Если следить, чтобы ребенок не расчесывал прыщи, следов не остается. В противном случае не исключены рубцы. | Сначала появляется в волосах у ребенка сыпь и чешется не сильно, потом распространяется по всему телу. |
| Менингит | Синяки разного размера. |
| Могут остаться следы в виде рубцов. | Сыпь распространяется по туловищу и ногам. |
У малыша может быть грибковая инфекция, причиной которой является сильная потливость ног и рук. Между пальцами появляются красные пятна, по конечностям – мелкие прыщики. Диагностировать болезнь и начинать лечение надо незамедлительно, иначе потом грибок перейдет в хроническую форму, если родители поздно поймут, в чем дело.
Сыпь у ребенка, при которой необходимо немедленно вызвать врача
Часто родители не понимают, почему появилась сыпь по всему телу у ребенка без температуры и не чешется, но начинают применять лекарственные препараты или народную медицину. Во многих случаях это недопустимо. Врача надо вызвать, если выражены симптомы:
- сильный отек и затруднение дыхания,
- высокая температура,
- спутанность сознания,
- сильный кашель,
- слабость,
- рвота,
- появление сосудистых звездочек.
Что нельзя делать при высыпаниях у ребенка
Чтобы врач смог точно установить причины высыпаний, до его прихода нельзя смазывать пораженный участок составом яркого цвета. Кроме того, как бы ни чесались прыщи, их нельзя выдавливать и вскрывать любым способом. Категорически запрещено давать ребенку препараты по своему усмотрению.
Почему у ребенка мелкая сыпь с температурой
Чаще всего сыпь на теле у ребенка чешется, сопровождается высокой температурой при инфекционных заболеваниях. Но такую же реакцию может вызвать аллергия.
Самостоятельно нельзя начинать лечение, даже если удалось сбить температуру. На дом надо вызвать педиатра или скорую помощь.
Почему у ребенка мелкая сыпь без температуры
Без повышения температуры могут появиться мелкие прыщики любой природы. Не обращать внимания на них нельзя. Таким образом организм может подавать сигнал о заболеваниях внутренних органов (печени, щитовидной железы, желудка, кровеносных сосудов). Поэтому самым разумным решением в случае появления сыпи на теле у ребенка без температуры с зудом будет обращение в клинику за квалифицированной помощью и диагностикой заболевания.
Лечение
Для каждого заболевания необходимо индивидуальное лечение:
- При инфекции может быть назначен прием антибиотиков разной группы, обработка мазями: Тетрациклиновой, Гентамициновой, Эритромициновой, Линкомициновой.
- При ветрянке рекомендованы такие процедуры:
- Ванночки с раствором марганцовки. После процедуры нельзя растирать малыша полотенцем, жидкость необходимо аккуратно промакнуть с его помощью.
- Обработка пораженных участков препаратами с противозудным эффектом: Фенистил гелем, мазью Ирикар, кремом Ла-Кри.
- Аллергия часто проходит самостоятельно, если исключить контакт с раздражителем, его поступление в организм или контакт с ним. При тяжелой форме врач может прописать Энтеросгель. Препарат не противопоказан детям, адсорбирует вредные вещества и выводится вместе с ними. Снять зуд помогают антигистаминные препараты второго и третьего поколения: Лоратадин, Кларитин, Цетрин. Они практически не вызывают побочных эффектов.Самостоятельно можно делать холодные компрессы с отваром ромашки, череды, применять жирный крем после купания.
- Потницу устранить проще всего при должной гигиене и правильном выборе одежды для малыша. Одновременно пораженную кожу можно обрабатывать отварами коры дуба, ромашки, маслом чайного дерева. Из медицинских препаратов рекомендуют мази: Цинковую, Бепантен.
- После укуса насекомых нельзя сдавливать пораженный участок, чтобы не ускорять циркуляцию крови и распространение яда. Надо обрабатывать волдырь содовым раствором, соком лимона, репчатого лука, если укус не на слизистой оболочке. При сильной реакции могут быть назначены антигистаминные мази мягкого действия: Лоратадин, Цетиризин.
Без медицинской рекомендации нельзя применять антигистаминные и антибактериальные препараты. Необходима строгая дозировка и учет противопоказаний.
Однозначного ответа на вопрос, как понять, почему появилась сыпь у ребенка, нет. Определить причину сможет только врач после сбора анамнеза, изучения рациона питания и среды проживания.
Загрузка…
Источник
Содержание:
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром «рука-нога-рот»
- Розеола
- Краснуха
- Корь
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром «рука-нога-рот»
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть «первичных» заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская розеола (внезапная экзантема).
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Источник