У ребенка высыпала сыпь на лице что делать в домашних условиях
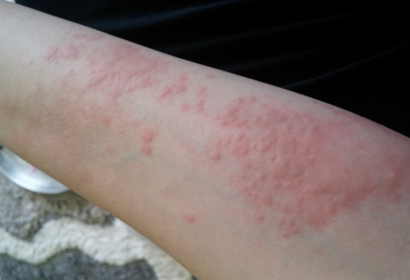
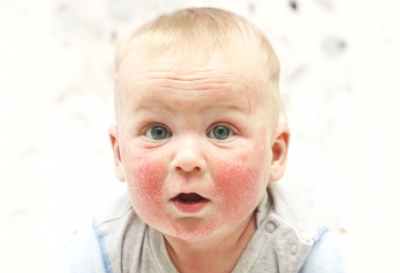
Высыпания могут быть вызваны рядом различных причин, начиная от банальной аллергии и заканчивая инфекционными заболеваниями. Поэтому каждый случай требует индивидуального подхода и определенной схемы лечения. Начинать терапию необходимо только после предварительного обследования и консультации с педиатром или дерматологом. В противном случае ситуация может только ухудшиться и привести к непредсказуемым последствиям.
Рассмотри, что может стать причиной высыпаний на лице и теле у детей.
Неонатальный детский пустулез
Акне, гормональная сыпь, милии или цветение — появление на коже лица пустул (небольшие образования размером до 5 мм, внутри которых находится вязкая жидкость желтоватого или белого цвета) у новорожденного в возрасте одного месяца. Впоследствии такие прыщики могут сливаться и даже перемещаться на другие части тела (голову, шею, плечи).
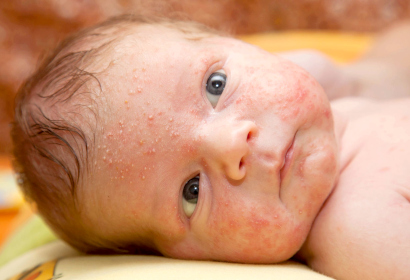 Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Подобная сыпь возникает в результате перестройки детского организма (процесс освобождения от материнских гормонов, полученных в период внутриутробного развития), поэтому вполне естественна.
Пустулез сопровождается следующими симптомами:
- на коже лица появляются красноватые прыщики с гнойным содержимым либо красная мелкая сыпь;
- они не беспокоят малыша, поскольку не вызывают боли или зуда.
Лечение пустулеза у новорожденного не требуется, так как в большинстве случаев прыщики самостоятельно проходят в течение 1-2 месяцев (как только материнские гормоны выйдут из организма ребенка).
Ни в коем случае нельзя обрабатывать их кремом, мазью, спиртосодержащим раствором, поскольку они не помогут от их избавления, а только навредят чувствительной коже малыша. Также не поможет строгая диета мамы, если младенец находится на грудном вскармливании.
Прыщики категорически запрещено выдавливать, иначе под кожу могут проникнуть болезнетворные бактерии.
Потничка
Это патология возникает в результате сбоя в работе потовых желез. При этом к раздраженным участкам кожи могут присоединяться вторичные инфекции, вызывая появление пузырьков и гнойничков.
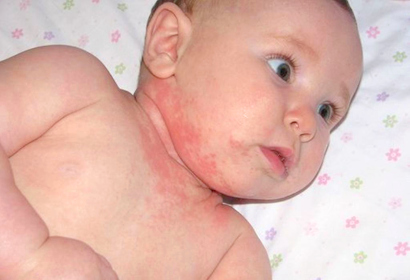 Причинами возникновения потницы служат следующие факторы:
Причинами возникновения потницы служат следующие факторы:
- жара в помещении или на улице (высокая температура способствует излишней выработке пота, что в свою очередь оказывает раздражающее воздействие на кожу младенца);
- одежда, несоответствующая температуре воздуха (некоторые родители, боясь простудить младенца, начинают кутать его в несколько пеленок, надевать много одежды);
- закупорка выводных протоков потовых желез;
- нанесение на кожу различных масел, чрезмерное использование детской косметики;
- недостаточный уход (редкое купание малыша);
- нарушение обменных процессов в организме.
Патология часто возникает у недоношенных детей.
Потница у ребенка характеризуется такими симптомами, как:
- появление на коже, преимущественно на шее, подбородке, затылке, спине, ягодицах, в паху, мелких красноватых прыщиков.
- может наблюдаться шелушение кожи;
- ребенка беспокоит зуд.
Это состояние требует проведения лечебных мероприятий. Если потницу не лечить, то высок риск инфицирования кожи грибками или микробами.
В качестве лечения рекомендуется:
- создать комфортные условия для младенца (оптимальная температура в помещении 22 градуса, минимум одежды на теле в помещении, одевать по погоде).
- протирать пораженную область 3-4 раза в день отварами трав (ромашкой, зверобоем);
- обеспечить воздушные ванны для подсушивания кожи и высыпаний (2-3 раза в день по 15-20 минут);
- смазывать пораженные участки тонким слоем цинковой мази (до 3 раз в день).
 Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Она бывает пищевой, контактной, лекарственной. Каждая из них имеет свои отличительные особенности и требует специальной терапии.
Пищевая аллергия у грудничка — естественная реакция иммунной системы в ответ на тот или иной продукт в рационе матери (при грудном вскармливании) или на молочную смесь. Также может возникать на продукты прикорма.
Аллергическая пищевая сыпь характеризуется следующими симптомами:
- на коже лица появляется мелкая розовая, шелушащаяся сыпь, локализирующаяся на щеках, лбу;
- младенца беспокоит зуд;
- могут наблюдаться запор, жидкий стул или кишечные колики.
Лечение пищевой аллергической сыпи состоит из нескольких этапов:
- при грудном вскармливании исключить из рациона матери аллергенный продукт (например, цитрусы, красные овощи, фрукты, кондитерские изделия, мед, молочную продукцию, консервы, пряности, копчености);
- при искусственном вскармливании, рекомендуется перевести ребенка на другую смесь;
- отменить на некоторое время введение продукта, вызвавший аллергическую реакцию;
- выявление аллергена посредством специального анализа (проводится после года);
- для облегчения симптомов назначаются врачом антигистаминный препарат (Диазолин, Кларитин, Супрастин, Зодак, Фенистил).
Контактная аллергия у грудничка вызывается воздействием каких-либо веществ (косметических средств для ухода, гигиены, пыльцы цветущих растений, шерсти домашних животных, пыли, плесени).
Для контактной аллергии характерны такие симптомы, как:
- появление по всему телу красных пятен или прыщиков;
- шелушение, зуд.
Для лечения сыпи необходимо:
- обратиться к врачу и выявить аллерген;
- перестать использовать аллергенную косметику, средства гигиены;
- исключить контакт с растениями, животными;
- назначение антигистаминных препаратов, мазей.
Лекарственная аллергия характеризуется появлением мелкой красной сыпи, зуда. Является побочным эффектом применения препаратов (антибиотиков, лекарственных мазей, кремов, сиропов, поливитаминных комплексов). При прекращении применения их неприятные симптомы бесследно исчезают.
В этом случае требуется замена препарата на безопасный аналог. Маленьким детям не рекомендуется давать сладкие сиропы от температуры, лучше использовать суппозитории.
 Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Аллергическая крапивница у ребенка характеризуется появлением мелкой, зудящей сыпи по всему телу, которая постепенно сливается в большие серозные волдыри разного размера. Крапивница — это тяжелая форма аллергии, которая может вызвать опасное, угрожающее жизни, состояние — отек Квинке. Поэтому, если на коже младенца возникли пятна, похожие на ожог от крапивы, то нужно как можно скорее обратиться за помощью к медикам.
Появление такой реакции возможно при любой форме аллергии (пищевой, контактной, лекарственной).
Высыпания на лице у малыша могут служить одним из симптомов инфекции (розеола, краснуха, корь, ветряная оспа).
Детская розеола
Вирусное заболевание, передающееся воздушно-капельным или контактным путем. Причиной ее является вирус герпеса 6 типа, который проникает в кожу или попадает в организм через дыхательные пути. Инкубационный период при этом длится 5-15 дней. Болезнь распространена среди детей до двухлетнего возраста.
Характерные симптомы розеолы
Болезнь начинается с резкого повышения температуры тела до 40 градусов. Также могут наблюдаться насморк, кашель, рвота, понос. Спустя 3 дня температура приходит в норму, но спустя несколько часов появляются мелкие высыпания. Сыпь сначала возникает на лице, животе, груди, а спустя несколько часов распространяется по всему телу. Лимфатические подчелюстные узлы увеличиваются в размере. Высыпания держаться до 4 дней, затем постепенно начинают сходить. После выздоровления в крови у ребенка сохраняются антитела к инфекции, предотвращающие повторного заражения.
Специального лечения от детской розеолы не предусмотрено. Используются лишь жаропонижающие средства (Парацетамол, Нурофен). В некоторых случаях назначают Ацикловир.
Краснуха
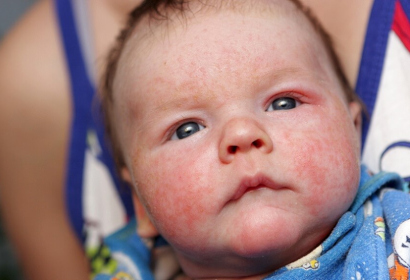 Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Это вирусное инфекционное заболевание передается воздушно-капельным путем, а также через бытовые предметы, игрушки.
Характерные симптомы краснухи у ребенка:
- появление мелкой сыпи (до 4 мм) на лице, волосистой части головы, шее, за ушами, а затем по всему телу;
- увеличение околоушных, затылочных лимфоузлов;
- повышение температуры тела;
- покраснение слизистой рта.
Благодаря вакцинации краснуха встречается редко. Если заражение произошло, то никакого специального лечения не требуется, так как симптомы самостоятельно проходят в течение 5 дней. Допустимо лишь использование жаропонижающих и антигистаминных препаратов.
После выздоровления в организме вырабатывается стойкий иммунитет.
Корь
Это высокозаразное вирусное заболевание, характеризующееся появлением пятнисто-папулезной сыпи на коже, конъюнктивита, повышением температуры тела до 40 градусов, воспалением слизистой рта. Возбудитель болезни — РНК-вирус, который передается от больного ребенка к здоровому во время чихания, кашля. Корь поражает детей в возрасте 2-5 лет. Новорожденные до 3 месяцев защищены иммунитетом, переданный им от матери, переболевшие им ранее.
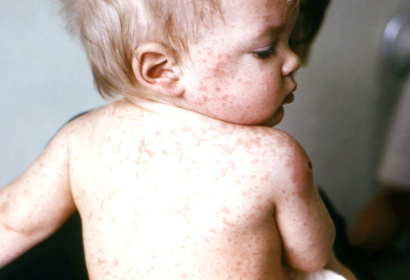 Характерные симптомы:
Характерные симптомы:
- подъем температуры тела до 40 градусов;
- насморк, чихание, сухой кашель, осиплость голоса;
- конъюнктивит;
- красные пятна на небе;
- появление на 2 день в области маляров на слизистой щек мелких белых пятен, окруженных красноватой каймой;
- на 4 день появление мелкой сыпи на лице, за ушами, шее, затем на туловище, пальцах, сгибах ног, рук, склонной к слиянию.
Препаратов для лечения инфекции не существуют. Ребенку могут быть назначены жаропонижающие, противовоспалительные, отхаркивающие препараты, спазмолитики.
Ветряная оспа
Распространенная и очень заразная вирусная инфекция, передающаяся воздушно-капельным путем. Также заражение ребенка может произойти внутриутробно от матери, которая не болела инфекцией и заразилась ей при беременности. Возбудитель ветряной оспы — Варицелла-зостер.
Ветряная оспа у детей протекает по разному. В большинстве случаев ребенок переносит болезнь легко, его общее состояние не ухудшается и наблюдаются единичные элементы сыпи. Но из-за незрелости иммунитета некоторые малыши тяжело переносят ветряную оспу с повышением температуры тела, многочисленными высыпаниями, сильным зудом, ухудшением самочувствия. Также болезнь протекает тяжело у новорожденных, заразившихся вирусом внутриутробно.
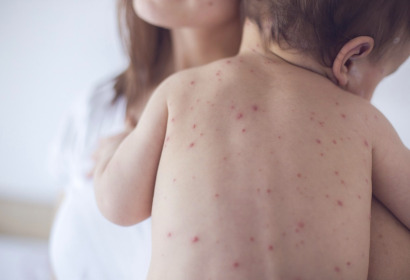 Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Характерный симптом ветряной оспы — пузырьковая сыпь. Сначала появляются красные пятнышки, которые через несколько часов наполняются прозрачной жидкостью. Через сутки пузырьки темнеют и сморщиваются, затем покрываются корками. Через неделю корочки отваливаются, не оставляя никаких следов.
Совместно с появлением сыпи у ребенка ухудшается общее состояние, он становится капризным, отказывается от еды, наблюдается повышение температуры тела до 38 градусов.
Лечение ветряной оспы легкой степени не требуется. Ребенку назначают жаропонижающие, антигистаминные препараты. При тяжелом течении лечение проводят в стационаре, где применяют препараты, оказывающие губительное влияние на вирус.
Важно не допускать расчесывание ребенком сыпи, иначе это чревато инфицированием или образованием рубцов. В этом случае малышам рекомендуется надевать специальные рукавички, а детям постарше — коротко состригать ногти.
Необходимо ежедневно менять постельное белье, избегать перегрева ребенка (это усиливает зуд). Каждый новый прыщик рекомендуется обрабатывать зеленкой. Это делается не для лечения, а чтобы выявлять появление нового пузырька. Ребенок становится не заразным спустя 5 дней после появления последнего прыщика.
После болезни в организме образуется стойкий иммунитет.
Сыпь на лице у ребенка служит серьезным поводом для обращения к врачу. Каждая патология или инфекция имеет разные причины появления и симптомы, поэтому требует специального лечения.
Просмотров: 27440.
Источник
Сыпь на лице у ребенка может возникнуть по самым разным причинам. Иногда малыш хватается за личико грязными руками или не умывается после еды. В других случаях появление сыпи говорит о возникновении заболевания, при этом она сопровождается определенными симптомами, позволяющими поставить диагноз.
На основе появления сыпи, без дополнительных исследований, уверенно определить заболевание, вызвавшее ее, не получится. Чтобы исключить опасные причины, надо обратиться к врачу. Однако родителям полезно знать, в каких случаях у ребенка может появиться сыпь. Из статьи вы узнаете, о чем говорят красные высыпания, прозрачные волдыри и белые прыщики на лице у ребенка.
Виды сыпи на лице с фото и ее особенности
Наиболее частыми причинами высыпаний являются аллергия и потница. Однако, обнаружив прыщики на лице у ребенка, не стоит считать, что они пройдут сами (см. также: прыщики на руках у ребенка: причины высыпаний и способы их устранения). Сыпь на щеках у ребенка может быть признаком инфекционного заболевания (см. также: сыпь на ногах у ребенка: причины возникновения и фото с пояснениями). Иногда она держится всего несколько часов, поэтому при обнаружении высыпаний надо сразу обратиться к врачу.
Сыпь может иметь вид не только прыщиков, но и волдырей. Красные высыпания возникают при аллергической реакции на пищу, цветение, резкие запахи. Сходную картину дают скарлатина и краснуха.
Пузырьки с прозрачной жидкостью появляются при потнице. Похожие волдыри возникают при заражении инфекционным герпесом, однако в этом случае они концентрируются в области рта. Появление мелких белых прыщей характерно для закупорки сальных желез.
Бесцветные или белые прыщики у ребенка до года появляются, когда режутся зубки (рекомендуем прочитать: прыщики на теле у ребёнка: причины возникновения и фото с пояснениями). Причиной этого становится текущая изо рта слюна. У годовалых детей возможности заразиться инфекционной болезнью ограничены, но у ребят постарше, возраста 7-8 лет, появление прыщей имеет патологический характер.
Какой бы ни была сыпь, для ее исчезновения необходимы правильное лечение и уход. Несоблюдение рекомендаций врача, неправильная обработка прыщиков могут привести к инфицированию поврежденных участков кожи. Виды сыпи, возникающей при различных заболеваниях, приведены на фото.
Аллергические высыпания у детей
Новорожденный малыш, только что покинувший утробу матери, должен приспособиться к жизни в окружающем мире. Все системы его организма продолжают развиваться, адаптироваться к новым условиям. Приспособление это не всегда проходит гладко.
Организм малыша до 1 года может не справляться с некоторыми раздражителями, контакт с которыми вызовет аллергическую реакцию. У грудничка организм отзывается на состав грудного молока, реакцию вызывают продукты, съеденные мамой. Особенно опасен в этом отношении период ввода прикорма, начинающийся после 6 месяцев. Кроме пищи, и некоторые другие вещества могут оказаться аллергенами:
- стиральные средства;
- шерсть и частички кожи животных;
- лекарственные препараты;
- средства бытовой химии;
- косметика;
- пыльца цветущих растений.
Вызвать аллергию могут и живущие в доме вредители. Остатки хитиновых покровов, экскременты насекомых распадаются в пыль, попадают в организм через дыхательные пути и провоцируют сильнейшие аллергические реакции.
Аллергия пищевой природы обычно вызывает высыпания на щеках и подбородке. Она имеет вид мелких красных прыщиков или просто красных пятен, которые сильно зудят. В дальнейшем раздраженные участки покрываются корочкой. Обычно общее самочувствие остается нормальным, температура не повышается. Однако длительный контакт с раздражителем приведет к ухудшению аппетита, нарушению сна, распространению высыпаний на все тело.
Отдельно надо сказать об аллергической реакции на солнце. Пребывание малыша на открытом воздухе, под солнечными лучами способно привести к тому, что нос и лоб покроются бесцветной сыпью. Такое явление носит название солнечного кератоза.
Потница у ребенка
В сильную жару или при избытке одежды у малыша на личике и теле появляется потница, которая вызывается несовершенством потовых протоков. Появившиеся прыщики и пятнышки могут быть красноватого или белого цвета, а также иметь вид мелких пузырьков телесного цвета. Красноватая потница зудит или даже болит, белая никаких ощущений не вызывает, однако позже на ее месте возникают корочки. На лбу высыпания возникают под волосиками.
Акне новорожденных
Красные прыщи у ребенка, сосредоточенные на головке, часто наблюдаются у совсем маленьких. Плотные папулы напоминают юношеские прыщи и по цвету, и по сосудистому рисунку. Это явление носит название акне новорожденных. Располагаются прыщи на щечках, лбу, носу, могут обнаружиться на шее или ушах, но не затрагивают тело. Начинается «цветение» на 2-3 неделе жизни, у 6-месячного малыша его обычно уже нет.
Прыщи возникают из-за воспаления сальных желез. Уровень подкожного жира у малыша зависит от гормонального фона матери. Если уровень гормонов в конце беременности высокий, это может вызвать у малыша акне. Часто к усиленной выработке гормонов у женщины приводят волнения, что отрицательно влияет на обмен веществ. В результате у малыша увеличивается выработка подкожного жира.
Такие образования у новорожденных являются вариантом нормы. Если же они возникают после года, надо искать другие причины, по которым возникли прыщи у ребенка. У подростков закупорка сальных желез может привести к образованию везикул на плечах. Эта проблема возникает у большинства ребят в период полового созревания.
Токсическая эритема
Токсическая эритема по существу представляет собой ту же самую аллергию в более поздней и тяжелой ее стадии. Она возникает из-за общей интоксикации организма аллергенным раздражителем. Наиболее часто заболевание встречается у новорожденных, хотя бывает у людей всех возрастов.
Заболевание вызывает образование красных пятен, возникающих из-за расширения капилляров под воздействием аллергена. Причины отравления могут быть как внешние, так и внутренние:
- нарушение обмена веществ приводит к выработке отравляющего вещества в самом организме, эта эритема называется аутотоксической;
- прием ряда лекарств вызывает медикаментозную форму заболевания;
- наиболее часто аллерген попадает в ЖКТ с едой, такая форма носит название алиментарной;
- контакт аллергена с кожей или слизистой оболочкой приводит к появлению контактной эритемы.
У новорожденных обычно причиной заболевания является присутствие возбудителя в молоке матери. Тяжелые роды, проблемы во время беременности, склонность женщины к аллергиям и прием ею ряда лекарств повышают вероятность возникновения эритемы. У детей постарше болезнь вызывается разными причинами.
Эритема делится на несколько видов:
- при папулезной на щеках образуются мелкие узелки или бляшки, возвышающиеся над поверхностью кожи;
- самой легкой формой считается пятнистая – на лице появляются красные пятна;
- прыщи, сменяющиеся впоследствии корочками, говорят о везикулезной эритеме;
- крупные налитые кровью узлы с неровными краями называют узловатой эритемой.
Сыпь при различных инфекционных болезнях
Обсыпать ребенка может не только из-за контакта с раздражителем. Множество детских болезней инфекционного характера вызывают высыпания. Их внешний вид позволяет предположить тот или иной диагноз, подтвердить который помогут анализы. Ниже приведены наиболее распространенные детские болезни, вызывающие сыпь, а также фото с пояснениями:
- Ветрянка вызывается вирусом герпеса. Щеки, лоб, нос, волосистая часть головы и тело покрываются редкими однокамерными везикулами. Прыщи скоро лопаются, на их месте образуются корочки. Процесс идет параллельно с появлением новых везикул.
- Корь – для нее характерно появление высыпаний на 3-4 день заболевания, однако встречаются случаи кожных проявлений на 2 или 5 день. Сначала сыпь появляется на переносице и за ушами, затем она распространяется на лицо и шею, позднее покрываются прыщами тело, руки и ноги. Сыпь обильная, вначале появляются отдельные пятна, которые затем сливаются.
- Краснуха – вирусное заболевание, сопровождающееся набуханием лимфатических узлов и инфекционной сыпью. Мелкие красные прыщики у ребенка возникают на лице, затем сползают вниз, покрывая тело и конечности (рекомендуем прочитать: в связи с чем у ребёнка могут образовываться прыщики на ладошках?). Болезнь может вызвать серьезные осложнения, очень опасна для плода в период беременности женщины.
- Скарлатина – опасная детская болезнь, вызываемая стрептококком. Сыпь появляется на первый или второй день болезни, играет важную роль в диагностике. В первую очередь обсыпает лицо, затем яркая сыпь переходит на шею, туловище, руки и ноги, постепенно бледнеет. Характерным признаком заболевания являются прыщики на щечках у ребенка, обходящие носогубный треугольник. Эта область остается белой при ярко-красных высыпаниях на лбу и щеках, что сразу заставляет заподозрить скарлатину.
- Обильные высыпания на лице возникают и при инфекционном мононуклеозе. Сыпь может появиться на 3-5-й день, состоит из пятен и папул. Возникает она хаотично, в любом месте тела, не зудит, в течение нескольких дней исчезает, не оставляя следа.
Высыпания могут сопровождать гепатит В, быть связаны с энтеровирусной инфекцией, возникать при других инфекционных заболеваниях. При первых образованиях на коже надо внимательно осмотреть ребенка и зафиксировать локализацию прыщей, так как это поможет при диагностике.
Прыщики при дерматите
Прыщи при атопическом дерматите вызывают сильный зуд. Первичные бледно-розовые или телесного цвета узелки сливаются в большие пятна, до 5 см в диаметре. На этом фоне возникают пузырьки, заполненные жидкостью. Постоянный зуд еще усиливается при стрессе или приеме непереносимой пищи. Причины возникновения заболевания наследственные, связаны с непереносимостью условий окружающей среды, аллергиями.
Что делать?
Мазать прыщики зеленкой или успокаивающими мазями не следует, так как это исказит картину и помешает педиатру поставить правильный диагноз. Что же делать?
Если высыпания вызваны инфекционным заболеванием, они сопровождаются следующими симптомами:
- поднимается температура;
- малыш чувствует недомогание;
- у него пропадает аппетит, наблюдаются головные боли;
- возможна тошнота, иногда рвота;
- при скарлатине краснеет горло, больно глотать.
Сочетание прыщей на лице с этими симптомами однозначно говорит, что срочно надо обращаться к врачу. Однако и другие формы сыпи лечить самостоятельно не следует. Если инфекционного заболевания нет, но появление прыщей вызвано внутренними причинами, определить это можно только по результатам анализов.
В любом случае при обнаружении сыпи надо постараться определить предшествующие ей причины. Контакт с больным заставляет предположить инфекционное заболевание, а употребление в пищу непривычных продуктов – аллергию.
При появлении сыпи особое внимание надо уделить гигиене. До встречи с педиатром мыть ребенка не надо, но желательно исключить возможность загрязнений: не играть в песке, не купаться в пруду. После постановки диагноза в первую очередь лечат вызвавшее высыпания заболевание.
Снятие зуда, ликвидацию раздражения обеспечат препараты наружного применения, такие как Бепантен. Волдыри при ветрянке прижигают зеленкой, чтобы уменьшить зуд и ускорить процесс подсыхания. В некоторых случаях показано купание в слабом растворе марганцовки, ванночки с чередой или смородиновым листом. Определить, какой способ подходит для ребенка, сможет только врач.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
