Везикулопустулезная сыпь у новорожденных
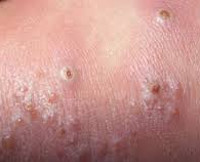
Везикулопустулез относится к группе пиодермий – это гнойничковые (чаще в виде сыпи) воспалительные поражения кожи. Заболевание развивается у новорожденных в первые дни и недели жизни.
Это заболевание кожи встречается довольно часто, его иногда считают почти нормальным, по крайней мере, практически неизбежным и не нуждающимся в лечении, спутником периода новорожденности. На самом деле, везикулопустулез не является нормой, это — заболевание, которое в силу своей природы, может привести к серьезным последствиям при отсутствии лечения.
Причины развития везикулопустолеза у новорожденных
Везикулопустулез у новорожденных – это поражение кожи, чаще стафилококковой инфекцией, при котором поражаются выходные отверстия (устья) потовых желез. Везикулы и пустулы (пузырьки и гнойнички) — основные элементы сыпи. Везикулопустулез входит в группу пиодермий (стафилодермий) – гнойных воспалений кожи, и представляет собой наиболее распространенное из них.
По данным статистики на его долю приходится до половины случаев всех кожных заболеваний детей в раннем возрасте. Болезнь часто поражает недоношенных и ослабленных детей, усугубляя их состояние. Заболевание возникает, чаще всего, на 4-7 день жизни, но может наблюдаться и в первые часы после рождения, а так же в течение первого года жизни.
При своевременно начатом и полностью проведенном лечении везикулопустулез полностью излечивается. Основной причиной возникновения болезни является повреждение кожных покровов малыша, появления раздражения, опрелостей, потницы и нарушение работы эккриновых потовых желез с последующим присоединением инфекции.
Возникновение заболевания обусловлено непосредственным контактом с носителем инфекции. Также заражение ребенка возможно внутриутробно и при прохождении родовых путей, при наличии бактериальных очагов в организме женщины.
Везикулопустулез с этиологической точки зрения представляет собой группу пиодермий — гнойных воспалительных заболеваний кожи. Так в роли патогенов могут выступать разные микроорганизмы.
Среди них:
- Грамположительные бактерии, стафилококки и стрептококки (St. Aureus, St. Pyogenes, St. Epidermidis).
- Грамотрицательные – клебсиелла, кишечная палочка (Е. Colli).
- Микроорганизмы и грибы (Candida, протей).
В большинстве случаев высевается золотистый стафилококк. Его присутствие среди здорового населения довольно распространено, высевается он и в качестве внутрибольничной флоры в роддомах и детских стационарах.
Факторы риска
Кожа новорожденных детей более тонкая и нежная, но она, как и у взрослых, населена условно-патогенными микроорганизмами, которые при благоприятных условиях способны проявлять свои патогенные свойства, вызывая гнойничковые поражения.
Факторы, предрасполагающие к появлению заболевания:
- Перегревание ребенка (чрезмерное пеленание и кутание, высокая температура воздуха и влажность).
- Использование не глаженых пеленок.
- Нарушение правил ухода за кожей новорожденных.
- Повышенное потоотделение у малыша.
- Снижение иммунитета и ослабленный организм новорожденного (преждевременные роды, недостаточный вес, врожденные заболевания, ВИЧ-инфекция).
- Стафилококковая и другие инфекции у матери (носительство золотистого стафилококка, молочница, угри и фурункулы, пневмония и др.).
- Эпидемическое неблагополучие в стационаре.
- Искусственное вскармливание.
- Плохая гигиена рук медработников.
Виды патологии
Зависимо от причины и времени возникновения заболевания, выделяют 2 вида везикулопустолеза.
Врожденный
Возникает в 1-2 сутки после рождения. Основным источником инфекции служит мать, имеющая хронические или не вылеченные инфекции. Инфицирование ребенка происходит внутриутробно или во время прохождения родовых путей.
Приобретенный
Возникает в течение двух недель (но не в первые 2-3 дня) после рождения. Заболевание развивается на фоне слабости иммунной системы или как осложнение потницы, вследствие перегревания и неправильного ухода за кожей новорожденного.
| Вид везикулопустулеза | Источник заражения, основной патогенный фактор | Срок возникновения |
| Врожденный везикулопустулез | Материнский организм. | 1-3 день жизни. |
| Приобретенный везикулопустулез | Неправильный уход, перегревание. | 3-14 день жизни. |
Симптомы и клиническая картина при везикулопустулезе у новорожденных
Везикулопустулез у новорожденных выражается в основном специфическими симптомами, характерными для данного заболевания. Общие симптомы, которые возникают во время интоксикации, характерны для новорожденных с низкой массой тела и ослабленных детей. В большинстве случаев такие явления отсутствуют или плохо выражены.
Специфическая симптоматика начинается с характерных пятнышек розового цвета в местах наибольшего скопления потовых желез: ягодичных и паховых складках, верхней трети спины, волосистой части головы, складках кожи, в области носа. Затем высыпания распространяются на прилегающие области. Пятна быстро превращаются в пузырьки (везикулы), заполненные прозрачной жидкостью.
На некоторых участках сыпь сливается. На 2-3 день жидкость в пузырьках мутнеет. Пузырек становится пустулой, наполненной гноем. Некоторые гнойнички лопаются с образованием язвочек и эрозий. Другие подсыхают, образуя корки, которые вскоре отпадают.
При этих симптомах ребенок, как правило, беспокойства не проявляет. При своевременном лечении раны постепенно заживают, а рубцы не остаются.
Для ослабленных новорожденных наибольшую опасность представляет слияние элементов сыпи и распространение инфекционно-воспалительного процесса, что может привести к осложнениям.
Специфические симптомы
Перечень:
- Возникновение высыпаний в области кожных складок и наибольшего скопления потовых желез.
- Локализация сыпи в области подмышечных впадин, паховых и ягодичных складок, в области лица и волосистой части головы.
- Тенденция к слиянию высыпаний.
- Появление розовых пятнышек величиной с горошину, которые быстро превращаются в пузырьки.
- Покраснение кожи вокруг пузырьков.
- Быстрое в течение 1-3 дней наполнение пузырьков гноем.
- Появление корок и эрозий, заживающих без рубцов и пигментации.
Общие симптомы
Общие симптомы везикулопустулеза, как правило, возникают на фоне интоксикации:
- Повышается температура тела, обычно незначительно. В редких случаях и при осложненном течении может достигать фебрильных цифр 38 градусов и выше.
- Отказ от еды, потеря аппетита. Новорожденный не берет грудь или плохо сосет из бутылочки.
- Беспокойство, плач. Ребенка трудно успокоить.
Везикулопустулез у новорожденных проявляется в виде сыпи. Один из симптомов — ребенок беспокойный, плачет, его трудно успокоить.
- Из-за интоксикации и нарушения водного баланса возникает сухость губ и слизистой полости рта.
Какой врач лечит везикулопустулез? Методы диагностики
Постановка диагноза возможна на основании физикального обследования (осмотра), опроса матери и показаний анализов. При осмотре врач отмечает характерную локализацию сыпи. В анализе крови появляются маркеры воспаления (повышение лейкоцитов со сдвигом L-формулы влево, ускорение СОЭ). В тяжелых случаях повышение лейкоцитов отмечается и в моче.
Для установления возбудителя выполняется бактериологический посев отделяемого из элементов сыпи с чувствительностью к антибиотикам. Это облегчает подбор антибактериального препарата.
Лечение проводит врач-педиатр, реже неонатолог или дерматолог. В тяжелых случаях болезни или неблагоприятных социальных факторах ребенок может быть помещен инфекционное или педиатрическое отделение. Тяжелые осложнения лечатся в хирургическом стационаре.
Схема лечения везикулопустулеза у новорожденных
Везикулопустулез лечится зависимо от течения заболевания у новорожденных. Различают следующие формы развития болезни:
Легкая форма и средней тяжести
Общее состояние практически не нарушено. Ребенок спит, ест, редко плачет. Отмечаются высыпания в области кожных складок и головы. Температура отсутствует или повышается незначительно.
Тяжелая
Высыпания отмечаются в разной стадии развития по всему телу. Имеется тенденция к сливанию и распространению. Общее состояние тяжелое, ребенок плачет, отказывается от кормления или наоборот, вялый. Температура повышается до высоких цифр, имеются симптомы интоксикации.
Осложненная
Присутствуют все симптомы тяжелой формы и добавляются поражения глубоких слоев кожи (флегмоны, абсцессы) и других органов и систем (пневмонии, пиелонефриты).
Каждой форме соответствует свой тип лечения:
| Форма заболе-вания | Где проводится лечение | Местное лечение | Симптома-тическое (прием жаропо-нижающих) | Общее лечение | Хирург-ическое |
| Легкая | Амбулаторно | Проводится | Проводится по мере необхо-димости | Не проводится | Не проводится |
| Средней тяжести | Амбулаторно/ в стационаре | Проводится | Проводится по мере необхо-димости | Проводится по необхо-димости | Не проводится |
| Тяжелая | В стационаре | Проводится | Проводится по мере необхо-димости | Проводится | Не проводится/ проводится по необхо-димости |
| Ослож-ненная | В стационаре | Проводится | Проводится по мере необхо-димости | Проводится | Проводится лечение осложнений (абсцессов, флегмон) |
Схема лечения подбирается врачом в каждом случае индивидуально. При этом сочетаются методы местного лечения с приемом антибиотиков. Назначение жаропонижающих средств и дезинтоксикационной терапии проводится по необходимости, в зависимости от состояния.
Иногда могут назначаться физиопроцедуры и иммуномодулирующие препараты. По назначению врача может проводиться вскрытие пузырьков стерильной иглой с последующей обработкой антисептическими препаратами.
Основные методы лечения и противопоказания
Везикулопустулез у новорожденных вызывается микроорганизмами, поражающими устья потовых желез. Поэтому основной акцент в лечении необходимо делать на устранение возбудителя. Иногда для купирования симптомов бывает достаточно местного лечения, в сложных случаях прибегают к помощи антибиотиков и специфических антистафилококковых сывороток.
Своевременное, полное и адекватное лечение приводит к полному выздоровлению ребенка. Основные терапевтические методы направлены на устранение инфекции, купирование симптомов, укрепление иммунитета.
Основные методы лечения везикулопустулеза:
- Обработка пузырьков проводится спиртовыми или водными растворами анилиновых красителей (зеленка, фукорцин).
- Назначение жаропонижающих и обезболивающих препаратов ( Ибупрофен, Парацетамол).
- Следует нормализовать уход за новорожденным, не кутать и не перегревать его. Не купать до образования корочек.
- Обработка неповрежденной кожи фурацилином несколько раз в течение дня.
- Назначение антибактериальной терапии (цефалоспорины);
- После образования корочек назначают ванны на отваре трав (череда, ромашка) или с добавлением перманганата калия.
- Назначение УФО, УВЧ (обладает бактерицидным и подсушивающим действием, уменьшает проявления воспалительного процесса).
Противопоказания:
- Реакции гиперчувствительности к назначаемым лекарствам.
- С осторожностью следует относиться к вскрытию пустул, это может способствовать генерализации процесса.
Местное лечение
Местное лечение включает в себя:
- Обработку высыпаний растворами анилиновых красителей (бриллиантовым зеленым, метиленовым синим, фукорцином) или слабо-розовым р-ром перманганата калия.
- Смазывание антибактериальными мазями участков высыпания. Для лечения сыпи используется гелиомициновая, эритромициновая или линкомициновая мазь.
- Ванны с отварами трав (ромашкой, чередой) или со слабо-розовым раствором перманганата калия. В разгар высыпаний или при высокой температуре ванны противопоказаны.
- Крупные пузыри можно удалить стерильным ватным шариком, смоченным 70% спиртом.
- По назначению врача выполняют УФ-облучение. Оно подсушивает и дезинфицирует кожу.
- Одежда или пеленки должны быть мягкими и проглаженными с двух сторон.
Общее лечение
При тенденции к слиянию сыпи и распространению процесса на обширные области, повышении температуры, присоединении симптомов интоксикации необходимо применять общую терапию.
Общее лечение:
- Применение антибактериальной терапии. При легкой форме используются только антибактериальные мази. В более тяжелых случаях необходимы антибиотики. Препаратами для «стартовой» терапии является цефалоспориновая группа 2 го поколения. Затем антибактериальный препарат может быть заменен на более специфичный, в зависимости от результата бакпосева.
- При гипертермии до фебрильных цифр (38 градусов и выше) используют жаропонижающие средства.
- В тяжелых случаях, при отсутствии результата при проведении антибактериальной терапии, применяют стафилококковый анатоксин или гамма-глобулин, антистафилококковую плазму.
- При обезвоживании и интоксикации выполняется капельное введение 5% р-ра глюкозы с физ. раствором.
- Для укрепления иммунитета проводится витаминотерапия.
- При присоединении осложнений может потребоваться хирургическое лечение или интенсивная терапия в условиях реанимации.
Рецепты народной медицины
Использование народной медицины в качестве основного лечения категорически запрещено. Но можно использовать ванны с отварами трав в качестве профилактики и в период выздоровления. Важно понимать, что целебные травы — это лекарственное сырьё, которое применяется только в особых случаях.
Ошибкой многих родителей является бесконтрольное использование трав в ванночках для грудничков. Это может повлечь массу побочных эффектов, ведь кожные покровы новорожденных тонкие и нежные, и могут отреагировать сыпью и покраснением.
Чаще всего для ванн применяют отвар череды, ромашки и календулы. Эти травы обладают богатым составом. В них много дубильных веществ и эфирных масел, витаминов и микроэлементов.
Полезные свойства ванн с отваром целебных трав:
- Противовоспалительное и ранозаживляющее действие.
- Подсушивающее, дезинфицирующее, противомикробное.
- Успокаивающие и противозудное.
Приготовление ванночки с отваром трав
Для приготовления нужно:
- 15-20 г сухой травы или 1-2 фитопакета залить стаканом кипятка. Поставить на водяную баню на 20 мин. или держать на плите 15 мин при слабом огне. Остудить и процедить.
- Налить в детскую ванночку кипяченой или фильтрованной воды, предварительно подогретой до 37 градусов.
- Проверить температуру воды локтевым сгибом или капнуть на запястье. Температура не должна ощущаться.
- Искупать малыша. Время принятия ванны 5-10 мин.
- Вытереть кожу насухо мягким полотенцем.
- Обработать элементы сыпи анилиновыми красителями или антибактериальной мазью. Корочки – пантенолом или детским кремом.
- Необходимо учесть, что повышенная температура, плач и беспокойство ребенка являются противопоказанием к купанию.
Возможные осложнения, прогноз
Везикулопустулез у новорожденных чаще всего лечится достаточно легко. Поэтому прогноз этого заболевания, обычно, благоприятный. Но при несвоевременном и не полном лечении, а также при ослабленном организме новорожденного велик риск осложнений.
Факторы риска для присоединения осложнений:
- Малый вес при рождении.
- Недоношенность.
- Искусственное вскармливание.
- ВИЧ-инфекция у ребенка.
- Пороки развития.
- Гипоксия в родах и/или родовая травма.
Осложнения везикулопустулеза:
- Флегмона, абсцесс мягких тканей.
- Воспаление пупка (омфалит).
- Псевдофурункулез (воспаление потовых желез).
- Сепсис.
- Пневмония.
- Остеомиелит.
Клинические рекомендации специалистов
Если женщина в дородовый период состоит на учете в женской консультации и регулярно посещает участкового гинеколога, то все рекомендации ей доводятся еще до родов. Кроме того, при большинстве женских консультаций и родильных домов существуют школы молодых мам, где специалисты подробно разъясняют все проблемы с лечением и уходом за малышами.
Основные рекомендации следующие:
- Тщательно мыть руки, перед тем как взять ребенка.
- До наступления беременности (в крайнем случае – родов) все очаги хронической инфекции у женщин должны быть вылечены или находиться в состоянии ремиссии.
- В первые недели жизни малыша следует ограничить его контакт с условно инфицированными людьми. По данным микробиологических исследований около 50% людей являются носителями золотистого стафилококка.
- Соблюдать все правила санитарно-гигиенического режима. Кипятить бутылочки и соски. Стирать детское белье гипоаллергенным порошком при высоких температурах. Применять двойное полоскание. Проглаживать одежду и пеленки с двух сторон.
- Ежедневно купать ребенка, при отсутствии противопоказаний. Проводить воздушные ванны.
- Не перегревать ребенка чрезмерным укутыванием, вовремя менять подгузник. Предотвращать появление опрелостей.
- Регулярно посещать педиатра.
- При первых признаках заболевания незамедлительно обращаться к врачу.
Везикулопустулез развивается у новорожденных из-за инфицирования кожи патогеном, если имеются предрасполагающие факторы для этого. Обычно, болезнь протекает легко.
Ребенок быстро выздоравливает, и осложнения не возникают при условии, что лечение проводится в полном объеме. Тем не менее, дети, которые перенесли это заболевание, подвергаются риску развития гнойно-воспалительных заболеваний в будущем. Поэтому они нуждаются в тщательном наблюдении педиатра.
Оформление статьи: Лозинский Олег
Видео о везикулопустулезе у новорожденных
Школа доктора Комаровского о сыпи у новорожденного:
Источник
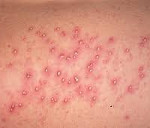
Везикулопустулез у новорожденных – это кожное заболевание инфекционного генеза, которое вызывается преимущественно стафилококками и проявляется воспалением выходных отверстий потовых желез. Характерные эпидермальные симптомы – везикулы и пустулы. Отмечается беспокойство ребенка, снижение аппетита, гипертермия. Диагностика везикулопустулеза у новорожденных не затруднена и заключается в сопоставлении данных анамнеза, клинических проявлений и общих лабораторных исследований. Местное лечение проводится антисептиками, при диссеминации заболевания назначается дезинтоксикационная и этиотропная антибактериальная терапия.
Общие сведения
Везикулопустулез (буллезное импетиго новорожденных, перипорит) – это дерматологическая патология, при которой происходит поражение терминальных отделов потовых желез ребенка. Название заболевания происходит от наименования основных кожных элементов, которые возникают при нем – везикул (пузырьков) и пустул (гнойничков). Патология входит в группу пиодермий, а именно – стафилодермий новорожденных, и является наиболее распространенной из них. Возникает довольно часто и составляет порядка 25-50% всех дерматологических заболеваний детей раннего возраста. Пик заболеваемости наблюдается на 5-7 день жизни ребенка. Чаще развивается у недоношенных или детей с дефектами иммунной системы. При адекватном и своевременном лечении везикулопустулез проходит бесследно.

Везикулопустулез у новорожденных
Причины
Везикулопустулез у новорожденных способны вызывать грамположительные (стафилококки и стрептококки), грамотрицательные (клебсиелла, кишечная палочка, протей) микроорганизмы и грибки (род Candida). Более чем в 80% случаев причиной заболевания становятся стафилококки – St. aureus и St. epidermidis. Главным патогенетическим фактором развития везикулопустулеза у новорожденных является повреждение кожных покровов. Кожа у младенца очень нежная и тонкая, нарушение ее целостности возникает при любых негативных влияниях. К ним относятся: неправильное укутывание ребенка, использование неглаженных пеленок, недостаточный уход за кожей, слишком жаркий температурный режим и повышенная влажность воздуха в комнате. Важную роль играют повышенная потливость, ослабление резистентности организма новорожденного вследствие недоношенности, вскармливание смесями вместо грудного молока, врожденное инфицирование ВИЧ.
Классификация
Везикулопустулез у новорожденных, в зависимости от времени и причины возникновения, разделяется на два вида:
- Врожденный везикулопустулез. Первые проявления возникают через 24-48 часов после родов. Источник заражения – мама, страдающая хроническими или нелечеными заболеваниями (угри, фурункулы, импетиго, пневмонии и т. п). Непосредственное инфицирование ребенка происходит еще в утробе или во время родов.
- Приобретенный везикулопустулез. Возникает в период от 5 суток до 2 недель с момента рождения. Заболевание развивается на фоне слабости иммунитета или в качестве осложнения потницы. Основная причина – неправильный уход за кожей новорожденного.
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
Диагностика
Диагноз «везикулопустулез» у новорожденных ставится при сопоставлении анамнестических, клинических и лабораторных данных. Во время опроса матери педиатр или неонатолог может установить наличие нарушений при уходе за ребенком, факторов риска (недоношенность, искусственное вскармливание) и первичную локализацию везикул. При физикальном обследовании выявляются везикулы и/или пустулы на характерных участках кожи. В ОАК определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выполняется бактериологический посев отделяемого пустул и везикул с целью идентификации возбудителя и подбора наиболее эффективного антибактериального препарата.
При запущенной форме везикулопустулеза и развитии осложнений могут выявляться симптомы других заболеваний: признаки инфильтрации легких на рентгенограмме ОГК (пневмония), наличие лейкоцитов, белка в ОАМ (пиелонефрит), снижение остроты слуха при импедансометрии (отит). Дифференциальный диагноз проводится с грибковым дерматитом, чесоткой, другими пиодермиями новорожденных.
Лечение везикулопустулеза у новорожденных
Основная цель терапии на ранних стадиях везикулопустулеза новорожденных – санация кожных покровов. Лечение легких форм проводится в амбулаторных условиях под контролем педиатра или семейного врача. При повышении температуры тела, изменении в ОАК, частых рецидивах заболевания, наличии отягощающих факторов (аномалии внутриутробного развития, недоношенности, родовой травмы новорожденного, асфиксии в анамнезе) и неблагоприятных социально-экономических условиях показана госпитализация в инфекционное отделение или отделение педиатрии.
Местное лечение на ранних стадиях подразумевает удаление везикул или пустул. Для этого стерильной иглой проводится аспирация содержимого из пузырька или гнойничка и их обработка 70% раствором спирта стерильным тампоном (ватой или марлей). Кожа ребенка протирается фурацилином, дважды в сутки производится прижигание кожных элементов 5% раствором перманганата калия, спиртовым раствором фукорцина. При наличии пустул в кожных складках используется порошок, содержащий неомицин.
При появлении лихорадки или симптомов общей интоксикации используются антибиотики широкого спектра действия. Стартовые препараты выбора – цефалоспорины II поколения (цефуроксим, цефаклор), после получения результатов антибиотикограммы назначаются этиотропные антибактериальные средства. При повышении температуры тела свыше 38,5ОС применяют жаропонижающие – парацетамол, ибупрофен. При необходимости проводится дезинтоксикационная терапия – 5% раствор глюкозы, 0,9% NaCl.
Немедикаментозное лечение везикулопустулеза у новорожденных включает УФ-облучение, гигиенические ванны с добавлением калия перманганата в разведении 1:10000, цветов ромашки, отвара чистотела.
Прогноз и профилактика
Прогноз при везикулопустулезе у новорожденных благоприятный. При развитии сепсиса, неадекватном или несвоевременном лечении возможен неблагоприятный исход. Профилактика включает в себя полноценное обследование и лечение беременных, соблюдение адекватного температурного режима и соответствующей влажности воздуха в комнате с новорожденным, регулярный профосмотр медицинского персонала роддомов, грудное вскармливание, регулярное проведение гигиенических процедур и патронажа новорожденного, использование проглаженного белья и пеленок.
Источник
