Беременность сыпь живот ноги
Кожа — естественный барьер между нашим организмом и окружающей средой. Самый большой орган человеческого тела чутко реагирует на все изменения в гормональной и иммунной системах в период гестации, поэтому нередко добавляет беспокойства будущей маме. Сыпь на животе во время беременности — симптом опасной болезни или безобидное отклонение от нормы? На этот вопрос постараемся ответить в статье.
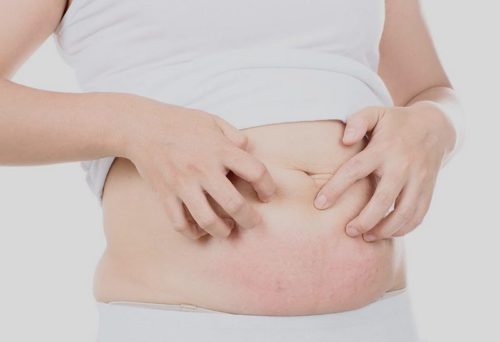
Зуд и сыпь на животе при беременности
Появление тех или иных признаков аллергии — совсем не редкая картина в период вынашивания ребенка. Чувствительность будущей мамы к продуктам с ярко выраженным вкусом и запахом повышается в разы, поэтому «казусов» в виде безобразной сыпи получается избежать не всегда. В связи с этим рекомендуем женщине в положении внимательно составлять свое меню и с большой придирчивостью относиться к любому продукту, который она собирается съесть. Лидирующие позиции в списке потенциальных аллергенов занимают цитрусы и шоколад.
Пища — не единственный фактор, который может вызвать появление сыпи на животе у беременной. В развитии такой аллергической реакции также могут быть замешаны чистящая и моющая «химия», которой женщина без проблем пользовалась до беременности, и домашние питомцы (собаки, кошки, волнистые попугайчики, хомяки и другие грызуны).
В этом случае очень важно своевременно и полностью устранить очаг потенциальной опасности: например, перестать есть лимоны, отказаться от любимых конфеток, пристроить пушистого любимца в добрые руки. В противном случае осложнений не избежать: плод в период гестации настолько зависит от матери, что с большой вероятностью получит от нее в наследство склонность к аллергии уже в утробе.
Очень часто аллергическая реакция приобретает форму крапивницы. Кожное заболевание развивается в ответ на такие раздражители, как продукты питания, витамины, косметика, медикаменты, повышенная нервозность. На коже при этом появляются плотные волдыри. Недомогание осложняется тем, что эти образования чешутся и болят.
Еще одной распространенной, но далеко не очевидной причиной аллергических высыпаний на животе при беременности является профилактика стрий, или растяжек. Появления этих неэстетичных полосок на животе женщины боятся, как огня, и делают все, чтобы сохранить кожу в тонусе. В ход идут кремы, мази, компрессы, сыворотки, скрабы. В случае, когда на животе вдруг высыпало, нужно в первую очередь отменить все косметические процедуры с применением средств от растяжек. Если сыпь вскоре исчезла, скорее всего, это была реакция на продукт от растяжек. Дальнейшее его использование недопустимо.

Сыпь на животе при беременности, которая чешется
В основе появления красных зудящих высыпаний на коже живота у будущей мамы в некоторых случаях лежат так называемые дерматозы беременных. Это состояние наблюдается только при беременности и в течение некоторого времени после рождения ребенка. Обычно сыпь в виде папул с белым ободком по краям проступает на животе, а потом расползается на кожу ягодиц, бедер, спины и груди. Данное отклонение врач может охарактеризовать как чесотку беременных и чесоточные клещи в таком случае совершенно не при чем. В лечении беременная не нуждается, поскольку кожа обычно очищается от сыпи вскоре после родов.
Сыпь, которая возникает только во время вынашивания ребенка, классифицируют на следующие виды дерматозов:
- полиморфная сыпь беременных;
- герпес беременных;
- холестаз беременных;
- атопическая сыпь беременных.
Чаще всего дерматозы возникают под влиянием таких факторов:
- беременность двумя и более плодами;
- первая беременность;
- возраст будущей мамы от 30 лет и старше;
- беременность мальчиком;
- большая масса тела беременной.
Все потенциальные причины дерматозов оказывают непосредственное влияние на иммунную систему женщины, поэтому вероятность развития специфической реакции в виде сыпи очень высокая. К тому же кожа на животе при беременности подвержена большому растяжению. Чем позже у будущей мамы появляются высыпания, тем очевиднее их связь с гормональной перестройкой в организме (плацента на поздних сроках вырабатывает очень много гормонов). Пик гормональной активности наблюдается также в момент родов и сразу после появления ребенка на свет. Именно поэтому дерматозы чаще всего появляются на последних неделях беременности, во время и после рождения малыша.
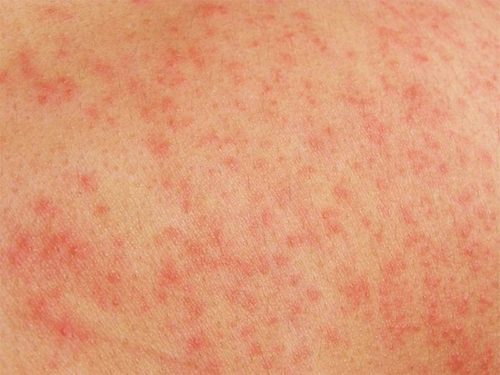
Красная сыпь на животе при беременности
Россыпь мелких прыщиков на животе, в естественных складках кожи, вдоль границы роста волос в теплое время года — элементарная потница. А поскольку потоотделение у будущих мам и так повышено, с потницей они имеют дело очень часто. Ситуация существенно усугубляется, если женщина носит слишком плотную или синтетическую одежду, которая не позволяет телу «дышать».
Взрослые страдают в основном красной формой потницы: на коже появляются мелкие узелки с красным ободком, наполненные мутной жидкостью. Пузырьки располагаются разрозненно, чешутся, зуд усиливается, если температура кожи или воздуха повышается. Раздражение локализуется в основном в нижней части живота, которая при ношении бандажа, а также в жару больше подвергается трению.
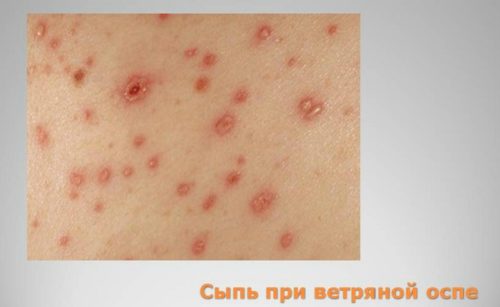
Инфекционная сыпь на животе при беременности
Врачи с удивлением констатируют факт: в последнее время участились случаи нетипичного заражения той или иной инфекцией. Ветрянкой сейчас можно переболеть повторно, а первые проявления чесотки выглядят как сыпь на животе. Зная, что при беременности все риски следует умножать на 2, женщина в положении должна следить за своим состоянием в оба: к врачу нужно обращаться даже с самыми безобидными высыпаниями.
Сыпь на животе во время беременности может быть следствием таких инфекций:
- ветрянка — развивается под воздействием вируса. Кожа лица и тела покрывается мелкими сильно зудящими прыщиками, которые позже заполняются жидкостью и спустя 2 дня лопаются, оставляя после себя ранки с корочкой;
- бактериальная инфекция — сыпь бактериального происхождения может появиться на почве поврежденной кожи живота. Чаще всего она возникает в нижней части живота, ближе к паху. Такому осложнению в большей степени подвержены ВИЧ-инфицированные женщины и будущие мамы, страдающие сахарным диабетом;
- кандидоз — грибковое заболевание поражает кожу в области живота, если женщина уже страдает молочницей (во рту, в области половых органов), но не лечит его. Грибок на живот она заносит сама, когда прикасается к коже зараженными пальцами рук;
- опоясывающий лишай. Развитие заболевания провоцирует вирус ветрянки, если будущая мама переболела ветрянкой ранее. Раздражение охватывает верхнюю часть живота и спину, как бы опоясывая туловище по кругу. Красные пятна быстро становятся пузырьками. Больная кожа сильно чешется и болит;
- розовый лишай — последствие деятельности вируса герпеса 6 или 7 типа. На животе, груди, верхних и нижних конечностях проступают ярко-розовые пятна, которые сопровождаются сильным чувством жжения. Впоследствии они начинают шелушиться и нередко сливаются друг с другом;
- чесотка — реакция на чесоточного клеща. Паразит поражает живот в основном в области пупка, где кожа особенно тонкая. Самый большой дискомфорт высыпания доставляют по ночам, когда клещ бодрствует.
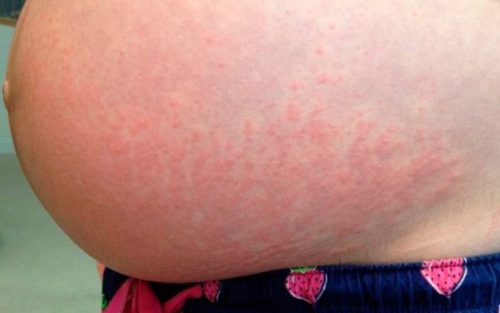
Сыпь на животе без зуда при беременности
Раздраженная кожа на животе не всегда чешется и это также следует рассматривать как признак болезни. Например, множество мелких красных точек без зуда на коже, которые появляются сначала на лице, а потом спускаются ниже по телу — это стандартная картина для краснухи. Вирусная патология невероятно опасна для плода: ребенок рискует заполучить порок сердца, глухоту, катаракту, задержку психического развития. Краснуха проявляется не только сыпью. Также больная отмечает у себя повышение температуры тела, насморк, боль в суставах и увеличение лимфатических узлов.
Корь — еще одна серьезная инфекция, которая дает сыпь без зуда. Раздражение также сначала покрывает кожу лица, а затем распространяется по туловищу. Высыпания нередко сливаются в большие красные очаги — это отличительный признак болезни. Со временем красные участки приобретают коричневый цвет. На маленьком сроке беременности корь поражает нервную систему плода, на поздних — провоцирует преждевременные роды.
Методы диагностики сыпи и зуда на животе при беременности
Поставить верный диагноз на основании одного осмотра беременной с красной зудящей сыпью на животе представляется возможным далеко не всегда. Обычно будущая мама консультируется с рядом специалистов: дерматологом, инфекционистом, невропатологом, гастроэнтерологом. Для выяснения причины зудящих высыпаний у такой пациентки применяют следующие методы диагностики:
- гистологический анализ кожи. Женщине назначают биопсию пораженной ткани, после чего полученный фрагмент подвергают специальной обработке, а затем изучают под микроскопом в поисках специфических для каждой патологии изменений;
- микроскопический анализ соскоба или мазка с кожи. При заборе материала для исследования с кожи специальным скальпелем счищают фрагмент пораженной ткани. Мазок-отпечаток берут, если состояние кожи усугубилось до образования ранок. В этом случае фрагмент биоматериала получают со дна язвенной поверхности. Предмет исследования окрашивают контрастным раствором и изучают под микроскопом;
- бактериальный анализ соскоба или мазка с кожи. Полученный материал исследуют путем посева на питательную среду. При наличии патогенных микроорганизмов в коже питательная среда непременно обнаружит их;
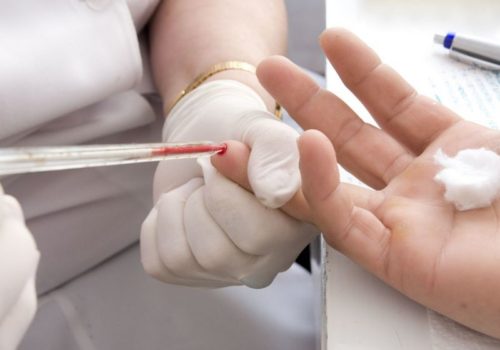
- общий анализ крови, мочи и кала. Забор крови из пальца осуществляется в лабораторных условиях. Мочу и кал будущая мама собирает в домашних условиях утром, а затем приносит в лабораторию. Важно, чтобы опорожнение кишечника произошло естественным путем, без стимуляции слабительными средствами;
- биохимический анализ крови. Кровь для анализа берут из вены. Процедуру беременная проходит натощак. Исследование позволяет определить количество печеночных ферментов, которые покажут, справляется ли печень со своими желчевыводящими обязанностями. Также станет известна концентрация кортизола, кальция, витамина D. Дефицит перечисленных веществ говорит о расположенности женщины к высыпаниям на животе;
- серологический анализ крови. Для этого исследования кровь также берут из вены. Метод дает возможность узнать количество антител к переносчикам инфекции или антител, которые выступают против собственных клеток организма.
Если у специалиста есть основания предположить, что фактор, вызвавший раздражение на животе, мог так или иначе затронуть плод, будущая мама пройдет несколько специфических исследований:
- УЗИ. Женщина ложится спиной на кушетку. Это положение позволяет врачу не только «посмотреть» на малыша, но и оценить состояние печени и желчевыводящих путей матери.
- Цитогенетический анализ. Исследование предваряет беседа с генетиком. Для анализа берут кровь и фрагменты плодного яйца, которые добывают при помощи специальной иглы. Метод позволяет проверить, все ли гены в клетках нормальные, и таким образом исключить отклонения в развитии плода.
Как лечить красную сыпь и зуд на животе при беременности
Красные зудящие высыпания на коже живота у беременной — повод для немедленной госпитализации будущей мамы в кожно-венерическое отделение. На следующем этапе наблюдения за пациенткой очень важно поставить ей правильный диагноз, который и определит специфику лечения. При кожных патологиях, возникающих не только во время беременности, назначают ряд препаратов, которые помогают унять зуд и очистить кожу от сыпи:
- глюкокортикостероиды — лекарственные средства гормональной природы с противоаллергическим эффектом. Их действие направлено на уменьшение активности иммунных клеток, а также на торможение аллергических и аутоиммунных реакций. Представлены мазями (топическими кортикостероидами) для местного использования и таблетками для приема внутрь;
- антигистаминные средства — действующие вещества негормонального происхождения нейтрализуют активность гистамина, который является главным фактором, вызывающим красноту и зуд сразу, как только в организме появятся чужеродные клетки. Чаще всего беременным назначают местное лечение, но в особо запущенных случаях врачи отдают предпочтение препаратам для приема внутрь, поскольку они действуют более направленно и эффективно;
- гепатопротекторы — эти лекарственные средства актуальны, если у пациентки диагностировали холестаз беременных. Активные компоненты в их составе стимулируют естественные функции печени и нормализуют выделение желчи.

Если во время лечения сохраняется угроза для развития и жизни плода, беременной пациентке предлагают досрочную стимуляцию родов на 37-38 неделе.
Сыпь на коже живота, вызванную деятельностью патогенных бактерий или грибков, устраняют при помощи мазей с антибактериальным или противогрибковым эффектом. Подбирая препараты, врач обязательно учитывает степень их токсичности и оценивает уровень их безопасности для беременной женщины (некоторое количество средства может проникать в кровь будущей мамы через кожу). В качестве вспомогательного средства пациентке с сыпью на коже живота при беременности назначают эмоленты. Это специальные смягчающие и увлажняющие кожные покровы препараты, которые сокращают срок регенерации эпидермиса.
Если обнаружена аллергическая природа высыпаний, беременной назначают строгую диету, которая накладывает запрет на все потенциально опасные продукты (дары моря, шоколад, цитрусы, клубнику, яйца).
Помимо медикаментозного лечения, в терапии зудящей красной сыпи могут быть задействованы следующие процедуры:
- иммуносорбция — выборочное удаление из плазмы крови антител, которые провоцируют развитие аллергии или аутоиммунного ответа организма;
- внутривенная иммуноглобулинотерапия — в организм матери вводят иммуноглобулины, которые оберегают плаценту от патологических антител, предотвращая тем самым выкидыш или преждевременные роды;
- ультрафиолетовое облучение — процедура помогает в считанные дни заживить изъязвления, возникшие на месте сыпи, и избавить будущую маму от мучительного зуда.
Лечением кожного раздражения инфекционной природы у беременной занимаются врачи инфекционного отделения.
Лечение сыпи на животе при беременности в домашних условиях
Существует несколько совершенно безобидных средств, при помощи которых будущая мама может самостоятельно ухаживать за кожей живота, на которой появилось раздражение:
- дискомфорт от потницы успешно устраняется присыпкой, специальным детским кремом от потницы, стерильным подсолнечным маслом. Такими же эффективными признаны ванны с добавлением морской соли и отвара череды;
- безобидное раздражение на коже, за которым не стоит серьезная инфекция, можно усмирить подсушивающей маской для кожи. Чтобы приготовить косметическое средство, смешайте 1 ч. л. белой или зеленой глины с водой, нанесите смесь на живот и накройте пораженный участок кожи пищевой пленкой. Маску смывают спустя 20 минут;
- с воспалением и шелушением кожи неплохо справляется ромашковый отвар — достаточно пропитать целебной жидкостью несколько ватных дисков и на 20 минут приложить их к пораженным участкам на животе.
Как не допустить появления сыпи и зуда на животе при беременности
Избежать развития высыпаний на коже живота при беременности невозможно, если уж так распорядилась природа. Однако вполне реально оставить сыпь на начальной стадии и не позволить ей распространиться на другие участки тела:
- не чешите пальцами и ногтями саднящие участки кожи;
- сядьте на диету. Откажитесь от жирной, соленой и острой пищи. Об орехах, цитрусах и шоколадках также придется позабыть на некоторое время. Все эти лакомства провоцируют активную выработку кожного сала, что еще больше усугубляет состояние пораженной кожи;
- не используйте в уходе за кожей косметические средства с грубыми скрабирующими частичками;
- выпивайте по 6-8 стаканов в день. Достаточное количество жидкости в организме немного «успокоит» бушующие гормоны;
- проводите больше времени на свежем воздухе;
- не забывайте о ежедневном выполнении зарядки для беременных в хорошо проветренном помещении или прямо на улице;
- если спустя сутки сыпь не проходит, обратитесь за помощью к врачу.
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
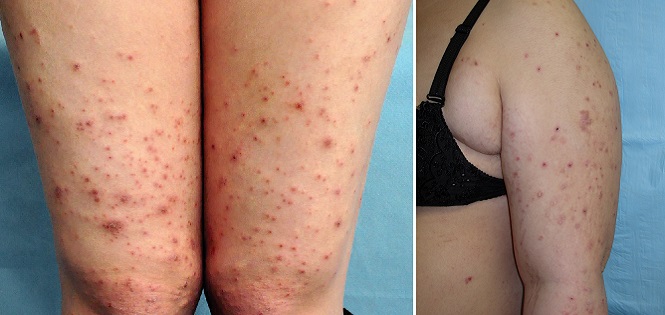 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
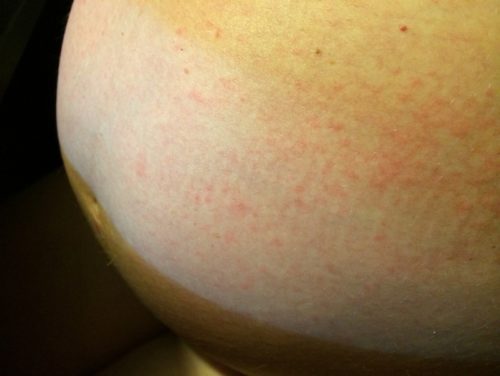
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
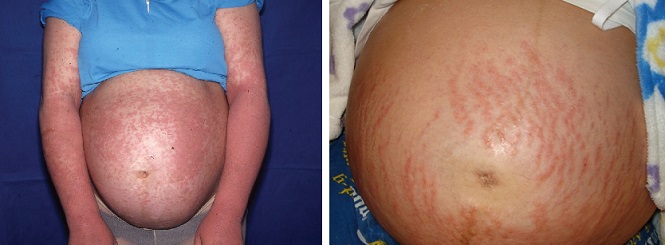 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
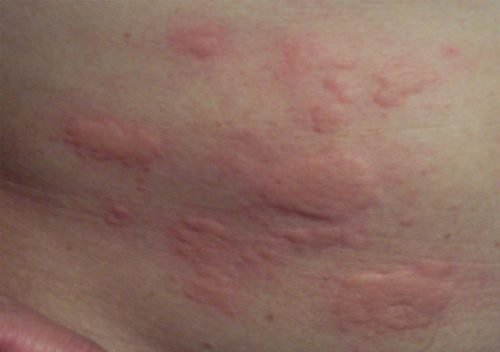
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
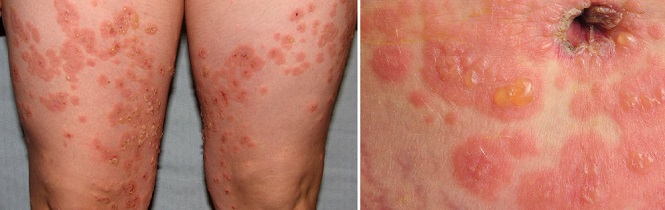 Пемфигоид беременных
Пемфигоид беременных
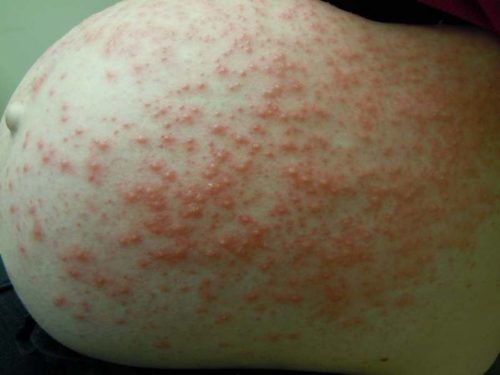
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
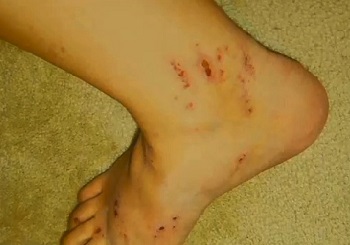
 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
