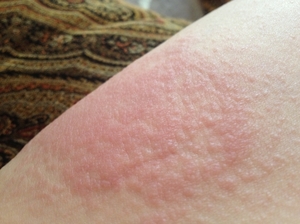
Эритематозная сыпь на суставах

Дата публикации: 04.03.2019
Дата проверки статьи: 02.12.2019
Артрит — воспаление всех структур сустава разного происхождения. Будучи системным патологическим процессом, характеризуется не только поражением опорно-двигательного аппарата, но и нарушениями со стороны других органов и систем. Выраженность внесуставных синдромов невысокая, и не выходит на первый план в клинической картине. Одним из системных проявлений артрита является сыпь на коже и слизистых оболочках. Подобный симптом возникает, как нежелательная побочная реакция на препараты, используемые для лечения основного процесса или указывает на определенный вид артрита: инфекционный, псориатический, ювенильный ревматоидный.
Правильная оценка и разъяснение кожных изменений играет важную роль в диагностическом поиске, позволяет достоверно и своевременно распознать болезнь, выстроить оптимальную тактику терапии. В статье ниже освещены причины появления сыпи при артрите, специфика клиники, особенности диагностики и лечения.
Кожные проявления сопровождают течение ювенильного ревматоидного артрита. Сыпь, как правило, появляется на конечностях и туловище. Возникает одновременно с другими внесуставными проявлениями: увеличением лимфоузлов, умеренной температурой, болезненностью живота, тяжестью в подреберьях. К развитию болезни приводят внутренние и внешние факторы или их сочетание: инфекции, травмы, переохлаждения, аутоиммунные процессы, наследственная предрасположенность.
Высыпания на коже и слизистых характерны для инфекционного артрита. Подобную клинику чаще вызывает гонококковая инфекция. Патологические элементы при гонорейном артрите определяются на коже над суставами кистей рук, локтей, коленей, голеностопа. Сыпь на коже — признак псориатического артрита. В развитии болезни предполагается участие инфекции, наследственного фактора, аутоиммунных нарушений. Чаще поражает межфаланговые и пястно-фаланговые суставы.
В других случаях кожный синдром может быть следствием приема лекарственных препаратов, влияющих на течение артрита, в частности это иммунодепрессанты. Тогда одновременно с сыпью наблюдается зуд, шелушение кожи, язвочки на слизистой оболочки рта, выпадение волос, тошнота, рвота.
О чём говорит сыпь при артрите
Прослеживается связь между образованием изменений на коже и поражением суставов инфекцией. В других случаях, сыпь при артрите рассматривают, как побочную реакцию медикаментозного лечения. В зависимости от причин высыпания обычно появляются в дебюте заболевания, и при стихании активности основных процессов уменьшаются или полностью исчезают. В некоторых случаях могут оставаться в течение нескольких месяцев.
Дифференциальный диагноз сыпи на коже и слизистых оболочках проводят с такими заболеваниями, как:
- ревматическая лихорадка;
- болезнь Стилла;
- субсепсис Висслера-Фанкони;
- склеродермия;
- системная красная волчанка;
- дерматомиозит;
- системные васкулиты;
- геморрагический васкулит;
- узелковый полиартериит;
- болезнь Лайма;
- синдром Рейтера;
Кожные высыпания встречаются при периодической болезни, болезни Кавасаки, коллагенозах, других редких ревматологических патологиях. Ввиду однотипной клинической картины важно определить вид артрита: анкилозирующий, инфекционный, псориатический, ювенильный ревматоидный.
Запрещено предпринимать любые действия без согласования с доктором. При выраженной суставной боли допускается принять НПВП в таблетках или обезболивающее средство. Если сыпь на теле сопровождается сильным зудом, рекомендовано выпить антигистаминное или обработать кожу в месте поражения противозудной мазью, как “Фенистил”, “Псило-бальзам”, “Гистан Н”. Дальнейшее лечение должен назначать врач, после комплексной диагностики и точного определения болезни, механизмов развития.
Когда нужно обращаться к врачу, и какому?
О наличии опасных патологических процессов в организме свидетельствует возникновение кожной сыпи одновременно с другими патологическими признаками: мышечной болью, утренней скованностью, отечностью и локальной гипертермией над пораженным суставом. Серьезного отношения заслуживают клинические проявления со стороны сердечно-сосудистой, нервной системы, ЖКТ, плохой сон, снижение аппетита, быстрая утомляемость. При наличии одного или нескольких симптомов необходимо обратиться за медицинской помощью к терапевту или непосредственно к узкопрофильным специалистам — ревматологу, дерматологу.
Установлению диагнозу помогают физикальный осмотр, изучение истории болезни, получение от пациента сведений о времени и условиях возникновения симптома, анализ жалоб. Назначают общий и биохимический анализ крови на наличие инфекции, воспалительных компонентов, определяют количественный и качественный состав крови, скорость оседания эритроцитов. Результаты лабораторного исследования в комплексе с данными рентгенографии, магнитно-резонансной томографии суставов, пункции позволяют оценить общее состояние организма, выяснить причины артрита, активность воспаления.
Как лечить артрит, если есть сыпь
Лечение артрита в условиях кожных изменений длительное и комплексное, начинается сразу после установления диагноза. Терапия обращена на снижение активности воспаления, облегчение тяжести симптомов, восстановление двигательных функций суставов, профилактику осложнений. Вводятся ограничения в питании. Из рациона рекомендовано исключить соль, жиры животного происхождения, сладости, газированные напитки, алкоголь, белковую пищу, углеводы. Разрешены растительные жиры, овощи, фрукты, ягоды в ассортименте, кисломолочная продукция с низким процентом жирности.
Медикаментозное лечение
Лекарственная терапия включает нестероидные противовоспалительные препараты для купирования приступа артрита и глюкокортикостероиды, направленные на коррекцию нарушенных функций сустава. В остром периоде назначают НПВП в таблетках: “Нимесулид”, “Мовалис”, “Диклофенак”, “Индометацин”, “Целекоксиб”. При отсутствии положительной динамики или невозможности снять приступ боли — вводят внутримышечно, внутривенно или непосредственно в очаг поражения.
Стероидные гормоны назначают местно, внутрь или внутрисуставно. Наиболее интенсивным методом считается пульс-терапия. Это внутривенное введение больших доз глюкокортикостероидов 250 мг, 500 мг, 1000 мг три дня подряд. Такой метод по скорости наступления и выраженности терапевтического эффекта в несколько раз превосходит пероральные формы, позволяет достичь нужного результата с минимальным риском побочных реакций.
При умеренной и низкой активности воспаления, в стадии ремиссии назначают глюкокортикостероиды в таблетках: “Преднизолон”, “Метилпреднизолон”, “Бетаметазон”, “Дексаметазон”, “Триамцинолон”. Дозировку и курс лечения корректирует врач в случае конкретного пациента, учитывая возраст, пол, противопоказания, наличие других препаратов в схеме лечения.
Снизить активность основного процесса, предупредить осложнения, улучшить прогноз артрита помогают:
- болезнь-модифицирующие антиревматические препараты:“Ремикейд”, “Метотрексат”, “Циклоспорин”;
- иммуноглобулины по типу “Октагам”;
- лекарства для улучшения циркуляции и кровообращения: “Никошпан”, “Пентоксифиллин”, “Никотиновая кислота”;
- спазмолитики: “Мидокалм”, Но-шпа”, “Спазмолгон”;
- противомикробные препараты с учетом чувствительности выявленного возбудителя: цефалоспорины, пенициллины, аминогликозиды; при грибковой инфекции — антимикотические средства.
Для усиления эффекта пероральной терапии одновременно проводят локальное назначение мазей и гелей с противоотечным, обезболивающим, местно-раздражающим эффектом. Наружно используют противозудные и стероидные средства.
Хирургическое лечение
Для решения кожной проблемы, возникшей в условиях артрита, используют исключительно медикаментозные препараты симптоматической и патогенетической терапии. Хирургическое вмешательство необходимо для восстановления функций пораженного сустава или на стадии осложнений. По показаниям выполняют протезирование сустава, прокол сустава и промывание стерильными растворами, артроскопические операции.
Консервативная терапия
Важный компонент в лечении артрита и кожного синдрома, развивающегося на его фоне — физиотерапия: ультрафонофорез лекарственных веществ, грязевые и парафиновые аппликации, ультрафиолетовые лучи, озокеритолечение, лазеротерапия. В восстановительном периоде с целью улучшения двигательных функций сустава, облегчения симптомов назначают массаж, лечебную физкультуру.
Для снижения активности артрита, уменьшения лекарственной нагрузки по показаниям осуществляют:
- гемосорбцию — очищение крови от вредных продуктов: белка, токсинов, иммунных комплексов, антигенов;
- гравитационную хирургию крови — удаление патологических продуктов из крови вне организма больного;
- мембранный плазмаферез — удаление частиц плазмы вместе с вредными веществами с последующим замещением крови специальными препаратами;
- внутривенное лазерное облучение крови;
- ультрафиолетовое облучение крови;
- ПУВА-терапию — прием фотосенсибилизаторов совместно с воздействием ультрафиолетового облучения.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
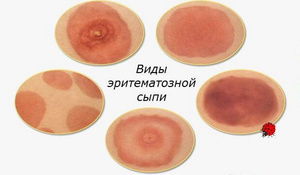 Высыпания при эритеме, как и другая кожная сыпь, считается следствием физиологических быстро проходящих или патологических процессов с хроническим или острым течением. Собой они могут представлять самостоятельную кожную болезнь или выступать в качестве проявления какого-либо другого патологического состояния, имея при этом специфический характер.
Высыпания при эритеме, как и другая кожная сыпь, считается следствием физиологических быстро проходящих или патологических процессов с хроническим или острым течением. Собой они могут представлять самостоятельную кожную болезнь или выступать в качестве проявления какого-либо другого патологического состояния, имея при этом специфический характер.
Общая клиническая картина
Чаще всего сквамозная сыпь одного и того же вида сопровождает абсолютно разные нарушения, которые происходят внутри человеческого организма. Под термином эритемы объединяются некоторые физиологические и большинство патологических состояний кожного покрова и слизистых оболочек. Они обуславливаются расширением капилляров кожи и могут проявляться единичными или множественными, часто сливающиеся между собой розовыми или красными пятнами различного размера. В зависимости от главной причины развития заболевания различаются пятна физиологические и возникшие из-за патологических состояний.
Например, физиологическая эритема отличается своей кратковременностью, не считаясь при этом следствием общих или местных нарушений в человеческом организме. Физиологическая эротема может возникать:
- В результате температурного или физического воздействия.
- Как рефлекторная реакция во время выражения психоэмоциональной неустойчивости, например, радости, волнение, стыда, а также при функциональных вегетативно-сосудистых расстройствах, включая климакс.
- При попадании на кожный покров каких-либо раздражающих веществ, например, спиртовых растворов, согревающих мазей и кремов, а также при приеме лекарственных средств сосудорасширяющего воздействия: гипотензивные препараты, никотиновая кислота и другие.
Патологическая эритема вызывается рядом других причин. Основные причины этого вида заболевания будут следующими:
-
 Неинфекционные и инфекционные болезни кожного покрова: дерматозы и дерматиты.
Неинфекционные и инфекционные болезни кожного покрова: дерматозы и дерматиты. - Инфекционные заболевания общего характера.
- Аутоиммунные болезни соединительных тканей и аллергические реакции, в частности, на некоторые лекарственные препараты: нестероидные противовоспалительные средства, антибиотики пенициллинового ряда и сульфаниламиды, противосудорожные средства, антидепрессанты, комбинированные оральные контрацептивы.
- Соматическая патология, например, нарушение кровообращения, легочный саркоидоз, болезни Крона, а также беременность.
- Физиотерапевтические тепловые процедуры, солнечное облучение, другие электропроцедуры.
Эритема кожного покрова и слизистых оболочек чаще всего диагностируется у генетически предрасположенных молодых пациентов, возраст которых составляет от 20 до 30 лет, независимо от половой принадлежности. В основном болезнь встречается у тех людей, которые подвергаются избыточному солнечному облучению. Заболевание может носить мультифакторный характер, то есть быть спровоцировано не одним из факторов, а сразу несколькими.
Разновидности и симптомы заболевания
В зависимости от основной причины, все разновидности эритематозной сыпи объединяются в две основные группы: инфекционные, неинфекционные. Такое разделение является ориентиром, который помогает определиться не только относительно проведения дифференциальной диагностики, но также и при решении вопросов по поводу того, как лечить эритему.
Особенности неинфекционного вида
К этой группе заболевания относятся в основном те, что представляют собой реакцию человеческого организма на действие внешних раздражителей или аллергенных факторов. К таким разновидностям относятся следующие:
-
 Инфракрасная или тепловая эритема. Этот вид заболевания возникает из-за длительного или повторяющегося инфракрасного излучения, которое из-за недостаточной интенсивности не может привести к полноценному ожогу. Проявляется дерматоз пигментными или сетчатыми пятнами. Лечение этой разновидности эритемы заключается только в устранении воздействия на кожу инфракрасных лучей.
Инфракрасная или тепловая эритема. Этот вид заболевания возникает из-за длительного или повторяющегося инфракрасного излучения, которое из-за недостаточной интенсивности не может привести к полноценному ожогу. Проявляется дерматоз пигментными или сетчатыми пятнами. Лечение этой разновидности эритемы заключается только в устранении воздействия на кожу инфракрасных лучей. - Рентгеновская эритема. Эта форма заболевания является следствием продолжительного или многократного влияния электромагнитных волн и рентгеновских лучей на области кожи. Разновидность характеризуется развитием воспалительного кожного процесса в местах облучения, которое проявляется в виде отчётливо красного пятна. Как правило, такое пятно образуется через одну неделю после облучения, а сохраняется на протяжении 10 дней, после чего со временем темнеет, приобретая коричневую окраску. Иногда в области пятна образуется мелкопластинчатое шелушение.
- Стойкая возвышающаяся симптоматическая или идиопатическая эритема. Болезнь является проявлением кожного васкулита. При этом образуются отечные ярко-розовые узелки с цианотичный оттенком, которые сгруппированы в бляшки. На этих бляшках может находиться запавший центр. Благодаря этому форма приобретает дугообразные очертания, возвышающиеся над поверхностью кожного покрова.
- Фиксированная эритема развивается при попадании каких-либо химических веществ в организм. Часто этот вид заболевания в медицине носит название таксодермии.
Стоит отметить, что идиопатическая форма заболевания несет наследственный характер, а симптоматическая эритема возникает при имеющихся хронических инфекциях в организме, аллергической реакции на некоторые медикаментозные препараты. Может развиваться в области локтевых или коленных суставов при аутоиммунных заболеваниях.
Описание инфекционной эритемы
Разные формы заболевания в числе психологической патологии играют значительную роль. Выделение из таких форм тех видов, встречающиеся при инфекционных болезнях, очень важно при проведении дифференциальной диагностики.
 Число таких инфекционных заболеваний небольшое почти все они сопровождаются выраженными симптомами интоксикации и высокой температурой тела. Исключением являются только лишь некоторые инфекции, протекающие в хронической форме: лепра туберкулёзного типа, кожный лейшманиоз, гельминтозы с изменениями кожного покрова, вызываемые филяриями, и многие другие. Как правило, образование кожных эритематозных высыпаний в таких случаях происходит без наличия каких-либо симптомов.
Число таких инфекционных заболеваний небольшое почти все они сопровождаются выраженными симптомами интоксикации и высокой температурой тела. Исключением являются только лишь некоторые инфекции, протекающие в хронической форме: лепра туберкулёзного типа, кожный лейшманиоз, гельминтозы с изменениями кожного покрова, вызываемые филяриями, и многие другие. Как правило, образование кожных эритематозных высыпаний в таких случаях происходит без наличия каких-либо симптомов.
Пальмарная эритема, или печеночная (ладонная), проявляется в виде покраснения ладоней, иногда может пятна могут блуждать и мигрировать на стопы. Больной при этом не ощущает никаких неприятных болезненных ощущений. Заболевание диагностируется в основном у людей, имеющих патологии печени.
Инфекционные заболевания, которые протекают с появлением сыпи, соответственно, носят названия инфекционных эритем. В зависимости от основной причины, все инфекционные болезни с очаговым покраснением кожного покрова объединяются в две основные группы:
- Пятна при заболеваниях кожи, включая сибирскую язву, рожистое воспаление, эризипелоид, а также некоторые другие, представляющий собой покраснения в области воспалительных изменений кожи.
- Собственно эритема, представляющая собой кожные покраснения, образованная слиянием нескольких пятен крупного размера в эритематозные поля.
Ключевые виды инфекционной эритемы не несут с собой опасности в плане возможности заражения инфекцией окружающих людей.
Причины развития болезни
Большинство медиков называют эритему пятной болезнью. Эритематозные пятна могут быть спровоцированы различными внешними факторами. Иногда они возникают как один из симптомов таких болезней, как:
- Скарлатина.
- Корь.
- Аллергическая реакция.
- Атопический дерматит.
 Кроме этого, причиной эритемы может быть длительное физическое воздействие на кожу, что проявляется в виде характерных покраснений. Эритема может появиться после некоторых процедур, в которых открыто используется электрический ток. Возможными причинами заболевания могут быть любые внешние факторы, провоцирующие расширение капилляров:
Кроме этого, причиной эритемы может быть длительное физическое воздействие на кожу, что проявляется в виде характерных покраснений. Эритема может появиться после некоторых процедур, в которых открыто используется электрический ток. Возможными причинами заболевания могут быть любые внешние факторы, провоцирующие расширение капилляров:
- Обветривание открытого участка кожи при минусовой температуре воздуха.
- Химические или солнечные ожоги.
- Натирающая и неудобная одежда.
- Нарушение кровообращения в коже.
Эритематозная сыпь у детей
ДНК-содержащий парвовирус b19 способен вызывать заболевания преимущественно у детей и у подростков. Период продромы, как правило, будет отсутствовать, но если он проявляется, то сопровождается болезненностью в горле, поносом, насморком, повышением температуры тела до 38 градусов, а иногда и до 40. Заболевания в продморальный период является заразным для окружающих, с момента образования сыпи ребёнок перестаёт уже быть заразным.
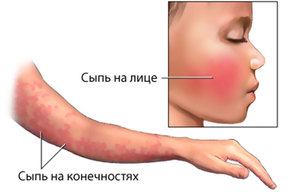
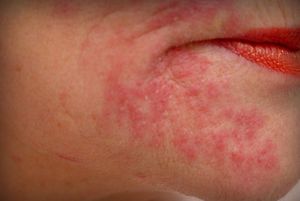
В первый или последующий день, но не позднее третьего дня, на коже щек, иногда у основания носа образуются мелкие высыпания, которые являются более типичными проявлениями такой патологии.
Через несколько часов эти мелкие элементы начинают сливаться между собой, из-за чего на лице появляется сплошное ярко-красное пятно с фестончатыми границами, которые по своей форме напоминают бабочку. В нижнем отделе пятно достигает носогубные складки таким образом, что полностью носогубный треугольник и область около рта приобретают телесно-бледную окраску. В отличие от скарлатины, имеется вероятность появления отдельных мелких пятен на коже подбородочной области.
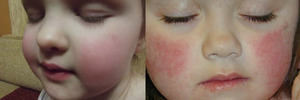 На протяжении ближайших трех дней сыпь в виде пятен и менее обильных мелких элементов образуется в зоне туловища, более густая локализуется на ногах и ягодицах, где часть некоторых элементов сливается, образуя небольшие по своей площади эритематозные поля. Такие высыпания могут сохраняться от нескольких дней до полутора месяцев, но в среднем их продолжительность составляет 10 дней.
На протяжении ближайших трех дней сыпь в виде пятен и менее обильных мелких элементов образуется в зоне туловища, более густая локализуется на ногах и ягодицах, где часть некоторых элементов сливается, образуя небольшие по своей площади эритематозные поля. Такие высыпания могут сохраняться от нескольких дней до полутора месяцев, но в среднем их продолжительность составляет 10 дней.
В последнее время такой вид эритемы диагностируется весьма редко и протекает довольно легко. Диагностика заболевания базируется в небыстрой динамики цепи, несильном повышении температуры тела при удовлетворительном общем самочувствии пациента.
Длительность протекания болезни составляет в среднем около двух недель. В редких случаях наблюдается рецидив с образованием свежей сыпи на местах исчезнувшей.
Методы борьбы с высыпаниями
Главная цель успешной терапии заключается в воздействии на первопричину эритемы. Если избавиться только от симптоматических проявлений, то такая терапия не принесет долгосрочного результата. При очагах инфекции нужна санация и терапия основной болезни. Важно при этом прекратить любой контакт с аллергическими компонентами, а также лишний раз не раздражать пораженную кожу ванной и массажем.
Чтобы восстановить нормальный уровень здоровья, проводится дисенсибилизирующая терапия, а также лечение системными антибиотиками. Широко применяются НПВП, которые помогают снимать боль и воспаление.
При узловатой эритеме рекомендуется применять лазерное облучение и экстракорпоральную гемокоррекцию. При любой форме заболевания надо использовать мази на основе кортикостероидов или других средств, которые отличаются противовоспалительным воздействием. Среди физиотерапевтических способов лучшие воздействия могут оказывать при кожной эритеме следующие процедуры:
-
 Лазеротерапия.
Лазеротерапия. - Фонофорез.
- УФО.
- ЛФК.
- Магнитотерапия.
Физиотерапия при этом подходит не каждому, при некоторых видах эритемы лучше всего отказаться от такой процедуры. Не стоит забывать о коррекции питания во время лечения. Исключить из своего рациона необходимо те продукты, которые могут вызвать аллергическую реакцию. При тяжелом течении заболевания следует соблюдать постельный режим.
Принимать любые медикаментозные средства необходимо только после назначения врача, так как самолечение не может устранить основную причину, которая спровоцировала заболевание. Особенно эти правила должны соблюдать беременные женщины.
Некоторые лекарственные препараты, которые предназначены для лечения эритемы, противопоказаны в период беременности, поэтому специалист самостоятельно подбирает безопасное средство.
Источник
