Как отличить дерматит от сыпи
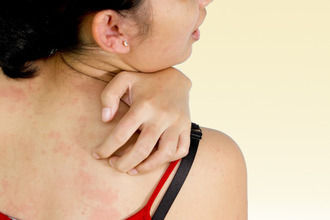
Кожная сыпь – это аномальная реакция организма на внешнее или внутреннее воздействие. Патологический процесс бывает нескольких видов, но характерные симптомы – высыпания, зуд, отечность и покраснение эпидермиса. С подобной проблемой лучше обратиться к дерматологу, самолечение противопоказано. Попробуем разобраться, в чем отличие аллергического дерматита от атопического ?
Аллергический дерматит
В этом случае речь идет о реакции организма на внешний раздражитель, например, краску , любой химический элемент и его производные. Если своевременно не лечить аллергию , заболевание становится хроническим, систематически доставляет дискомфорт. Высока вероятность развития таких осложнений, как себорея, экзема и нейродермит, которые уже неизлечимы.
Причины
Аллергическая реакция проявляется не сразу, это больше накопительный эффект при продолжительном контакте с раздражителем. В таком случае анализы показывают высокую концентрацию лимфоцитов. Этих кровяных телец становится больше в несколько раз от нормы, поскольку они вступают в борьбу с аллергеном.
В числе провоцирующих факторов:
- синтетическое нижнее белье, одежда;
- лекарственные препараты (антибиотики, кортикостероиды);
- бытовая химия (стиральный порошок);
- средства личной гигиены (гели, шампуни, пена для ванны и т. д.);
- латекс (в детском возрасте – это пустышки, во взрослом – презервативы, хоз. перчатки);
- инсектициды (препараты для уничтожения вредных насекомых);
- бижутерия, ювелирные украшения (никель и другие сплавы изготовления);
- лакокрасочные материалы.
Разовый контакт с аллергеном не приводит к аномальной реакции организма, поскольку его низкая концентрация не распознается антителами. Определить, какие средства для внешнего применения могут так вредить здоровью, реально методом исключения, путем сдачи анализов. Для каждого пациента аллерген индивидуальный, степень поражения организма – тоже.

Симптоматика
Определить ребенка с диатезом несложно – мелкая сыпь по всей поверхности щек, которая формирует обширные пятна красного цвета. Такой симптом нельзя оставлять без внимания, поскольку кожа постоянно шелушится, малыш плохо спит и жалуется на зуд кожного покрова. Чтобы знать, как отличить дерматит от аллергии , лучше изучить все симптомы второго диагноза. Это:
- изменение цвета кожи (коричневая, серая);
- видимая припухлость лица;
- появление волдырей с их дальнейшим прорывом;
- болезненность, раздражение очагов патологии;
- появление опрелостей ;
- рельефный язык с белыми пятнами по всей поверхности;
- бледность слизистых оболочек;
- изменение стула (склонность к диарее);
- неожиданный набор веса;
- неравномерное распределение жира под кожей;
- снижение физической активности.
После гигиенических процедур шелушение кожи не прекращается, очаги патологии по-прежнему насыщенно красного цвета, зудят и становятся основной причиной детского беспокойства, раздражительности. Чтобы не было сомнений, как отличить дерматит от аллергии , попросите пациента открыть рот, и все станет очевидно.
Диагностика и лечение
Зная, чем отличается аллергический дерматит от атопического , можно своевременно приступить к лечению, избежать осложнений, хронического течения болезни. Первым делом требуется определить, после чего появилась аллергия . Провести в домашних условиях аллерготест: если это внешний фактор, сознательно контактировать с ним. При появлении кожной сыпи аллерген определен.
У дерматологов и аллергологов свои методы различия дерматита от аллергического проявления на коже. Проводится анализ крови, хотя такое лабораторное исследование тоже не способно четко определить раздражитель. Дополнительно врач собирает данные анамнеза, подробно изучает жалобы пациентов.
Лечение комплексное: нужно прекратить контакт с аллергеном, принимать лекарства по устранению уже проявившейся симптоматики, укреплять ослабленный местный иммунитет. Если причина рецидива кроется в производственном факторе, самое время задуматься о смене профессии. Если отличия дерматита от аллергического дерматита определены, диагноз поставлен, в схему лечения включены препараты таких групп:
- антигистаминные средства перорально (Зиртек, Тавегил, Супрастин, Эриус, Лоратадин);
- кортикостероиды наружно (Белодерм, Адвантан, Гидрокортизон, Локоид).
Выбор схемы лечения и медикаментов индивидуальный. Врач учитывает возраст пациента, локализацию и интенсивность очагов патологии, медицинские противопоказания и возможные побочные эффекты лекарств. Комплексная терапия от аллергического дерматита обязательно включает лечебную диету, пероральный прием поливитаминных комплексов.
Атопический дерматит
Вотличие от аллергического, атопический дерматит – хроническое поражение кожи, которое доставляет физический и эмоциональный дискомфорт. Это результат воздействия аллергена, сложная хроническая форма дерматита и аллергии . Заболевание чаще имеет генетическую предрасположенность, поэтому дети хронических аллергиков автоматически пополняют группу риска.
Причины
Болезнь чаще проявляется в детском возрасте – до 12 лет, позднее редко прогрессирует. Основная причина – контакт с аллергеном. Среди таковых:
- пыльца растений;
- пух и шерсть домашних питомцев;
- погрешности питания;
- бытовая химия;
- глистные инвазии;
- искусственное вскармливание;
- незрелость пищеварительной системы (у грудничков);
- частые простудные, вирусные болезни;
- загрязнение атмосферы, пыль (экологический фактор);
- производственный фактор и т. д.
Рецидиву предшествует слабость местного иммунитета. Особенно опасны весенний и зимний периоды, когда организм остро страдает от сезонного авитаминоза. Возможные пути взаимодействия с аллергеном – контактный, пищевой, воздушный. Аллергический и атопический дерматит отличия по этиологии имеют несущественные, но лечение второго диагноза более осложнено.

Симптомы
При борьбе иммунной системы с аллергенами в организме стихийно вырабатываются антитела, которые меняют структуру кожного покрова. Сыпь появляется не только на лице, ее очаги сосредоточены в складках на теле, на слизистых оболочках. Вот чем отличается атопический дерматит :
- сухость, шелушение кожи;
- инфицирование ранок с дальнейшим формированием гнойников;
- отечность, покраснение, зуд эпидермиса;
- формирование мокнущих язвочек на теле;
- отечность слизистой горла (при пищевой аллергии).
От атопического дерматита пациент становится нервным, раздражительным, плохо спит, мало ест. Он постоянно расчесывает кожные высыпания, чем только усугубляет клиническую картину, вызывает осложнения в виде инфекционного процесса.
Диагностика и лечение
По диагностике нет отличий. Врач изучает жалобы пациента, внимательно осматривает очаги кожной сыпи. По необходимости назначает лабораторное исследование на иммуноглобулины Е (антитела иммунной системы, выработанные в ответ на воздействие аллергена). При их высокой концентрации (при норме до 165,3 МЕ/мл увеличиваются в 10-20 раз) диагноз подтверждается. Для определения раздражителя используется метод исключения или сознательного контакта с потенциальным аллергеном.
Предусмотрено комплексное лечение с индивидуальной коррекцией питания, исключением всех аллергенов, соблюдением правил личной гигиены, приемом медикаментов. Важно: очаги патологии нельзя расчесывать, хотя они сильно зудят и чешутся, лишают покоя. Если взрослый пациент может самостоятельно себя контролировать, за ребенком лучше лишний раз присматривать. В противном случае в ранки попадает инфекция с грязными руками.
Вот еще чем отличается атопический дерматит от аллергии : помимо приема антигистаминных средств, назначается специфическая иммунотерапия. Предусмотрено сознательное введение аллергена, чтобы в организме сформировался устойчивый иммунитет. Это процедура ни одного дня, разовые дозы раздражителя увеличиваются постепенно . Видео на эту тему можно найти на тематических сайтах и форумах в Сети.
Аллергический и атопический дерматит – течение у детей
Оба заболевания имеют аллергическую природу, сходную симптоматику, отличия – в схеме лечения, клиническом исходе. Под воздействием аллергена на коже появляется мелкая сыпь, которая объединяется в отдельные очаги, зудит, доставляет дискомфорт. Волдыри со временем лопаются, вытекает серозная жидкость, формируются корочки. Кожа меняет структуру, становится шершавой и рельефной на ощупь. Врач ощущает разницу методом пальпации.
Заболевание протекает в трех стадиях:
- Острая. В числе симптомов – появление папул, эритемы и сильного отека.
- Подострая. Вытекание серозной жидкости, шелушение кожи, появление корок.
- Хроническая. Сильнейшее шелушение кожи с дальнейшим изменением ее цвета, структуры.
До начала переходного периода пациента часто беспокоят обострения, позднее возникает редко. У пациентов старше 40 лет вовсе не диагностируются. Это первое, чем отличаются диагнозы, ведь аллергия свойственна всем возрастным категориям пациентов.

Характерные отличия диагнозов
Различат ь заболевания проблематично ввиду сходной симптоматики, особенно в первые месяцы жизни ребенка. И все же родители должны знать, чем отличается аллергия от атопического дерматита , чтобы своевременно оказать медицинскую помощь:
- Инфекционное заболевание сопровождается нарушениями функций дыхательной системы, развивается конъюнктивит, происходит сбой в пищеварении, стул становится жидким.
- При правильном выборе схемы лечения аллергия полностью излечивается к 2 годам ребенка. Атопическая форма болезни более коварная, может преследовать человека всю жизнь.
- Аллергия не приводит к серьезным осложнениям, тогда как инфекционное заболевание без своевременной терапии приводит к обострению бронхиальной астмы.
- Если при аллергии достаточно устранить аллерген и скорректировать питание, то лечение атопической формы болезни более осложнено.
- При хроническом недуге на теле и слизистых оболочках формируются язвы и гнойники, болезненные при пальпации и отечные на внешний вид.
- От пеленочного дерматита хорошо помогают гормональные мази курсом не более 5-7 дней. А вот купировать симптомы аллергии такие наружные лекарства не способны.
При лечении кортикостероидами важно помнить: такие лекарства вызывают эффект привыкания, поэтому через 5-7 дней их эффективность в разы слабеет. Гормональные препараты приходится комбинировать с учетом лекарственного взаимодействия, медицинских противопоказаний. В целом, положительная динамика заметна после 3-4 применения.
Профилактика заболеваний
Поскольку оба диагноза возникают на фоне аллергической реакции, важно избегать контакта с аллергеном. Это основное профилактическое мероприятие, которое помогает жить без зуда и кожных высыпаний. Другие рекомендации:
- корректировать повседневное меню, исключить продукты-аллергены;
- носить белье и одежду только из натуральных материалов;
- соблюдать правила личной гигиены ребенку;
- избегать влажности кожи (своевременно менять памперсы малыша);
- укреплять местный иммунитет.
Теперь очевидно, чем атопический дерматит отличается от аллергического , как правильно лечить оба заболевания. В целом, клинический исход благоприятный, если вовремя обратить внимание на тревожные симптомы, индивидуально обратиться к специалисту, не заниматься самолечением.
Источник
Причины развития заболеваний
 Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
Чтобы дифференциальная диагностика была эффективной и правильной, нужно в первую очередь ознакомиться с базовыми понятиями – определением патологии и причинными факторами, вызывающими ее развитие. Начнем с аллергии – то есть повышенной чувствительности к чужеродным веществам, поступающим, как правило, из окружающей среды. Это могут быть:
- лекарства;
- пищевые продукты;
- косметика;
- бытовая пыль;
- шерсть и выделения животных;
- химикаты;
- латекс.
Аллергия развивается вследствие дисфункции иммунной системы. В качестве провокаторов выступают разные факторы:
- генетический (отягощенная наследственность);
- инфекционный (заражение вирусами, бактериями, грибами, гельминтами);
- воспалительный (хронические заболевания пищеварительной, респираторной системы).
Дерматитом называют воспалительное поражение кожи. Оно может быть вызвано такими триггерами как:
- Солнечная радиация.
- Высокая или низкая температура.
- Сок растений.
- Механическое воздействие (давление, трение).
- Электрический ток.
- Контакт с химическими веществами.
Существует разделение дерматитов на простые (от воздействия раздражающих веществ) и аллергические (возникают при контакте с соединениями, обусловливающими формирование индивидуальной иммунной чувствительности – сенсибилизации). Для них чаще характерно острое течение – старт симптомов после соприкосновения с провоцирующим компонентом. Отличие аллергии от дерматита не всегда прослеживается четко или есть вообще – все зависит от того, что лежит в основе патогенеза (механизма развития) болезни – раздражение или сенсибилизация, то есть вовлечение иммунитета.
Что же касается чесотки, то это – паразитарное заболевание кожи, разновидность локальной (местной) инфекции. Есть конкретный возбудитель – клещ Sarcoptes scabiei, черепахообразное насекомое, самки которого откладывают яйца и наиболее активны в ночное время суток. При неблагоприятном течении (отсутствии терапии или неправильном ее осуществлении) заболевание может осложниться возникновением аллергических реакций со стороны кожных покровов.
Таким образом, поражение кожи при аллергии имеет иммунопатологический, а при чесотке – инфекционный генез.
Характерные симптомы
Тактика дифференциальной диагностики построена на сравнении объективных клинических признаков, выявленных у пациента и ожидаемых при той или иной форме патологии. Чтобы отличить одну болезнь от другой, важно знать, какие симптомы им свойственны.
Простой контактный дерматит
Развивается после соприкосновения с агрессивными средами: химикатами, соком растений, металлами. При этом для появления симптомов достаточно единственного эпизода контакта. Наблюдаются такие признаки как:
- покраснение;
- отек, зуд;
- трещины;
- сыпь в виде пузырьков или крупных полостных элементов;
- жжение, болезненность.
При хронической форме заболевания изменения выражены не так ярко, как при остром течении, однако к ним присоединяются дополнительные признаки. Это уплотнение и гиперпигментация кожи, многочисленные следы расчесов. Пациента беспокоит постоянный зуд.
Аллергический контактный дерматит
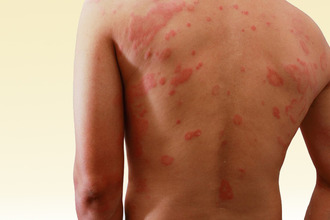 Возникает, если организм человека уже сенсибилизирован к раздражителю.
Возникает, если организм человека уже сенсибилизирован к раздражителю.
Первый контакт не приводит к развитию симптомов, однако уже через 7–14 дней, когда в процесс активно включается иммунная система, повторное соприкосновение вызывает ряд патологических изменений – таких как:
- ярко выраженное покраснение;
- припухлость, сопровождающаяся зудом;
- ощущение покалывания, жжения;
- возникновение пузырьков, пятен.
При любой форме контактного дерматита, будь то аллергический или простой тип, симптомы проявляются в четко очерченных границах области соприкосновения с провоцирующим веществом. В случае хронического течения характерна сухость кожи (вплоть до образования трещин), участки гиперпигментации.
Атопический дерматит
Заболевание, обусловленное наследственными факторами, активизация которых произошла под действием провокаторов из окружающей среды (например, инфекций). Часто сочетается с аллергическим ринитом и бронхиальной астмой. Характерны следующие симптомы:
- Зуд кожи.
- Покраснение (эритема), припухлость.
- Пузырьки, узелки, трещины.
- Участки мокнутия, корки.
- Сухость, шелушение.
- Участки уплотнения.
Атопический дерматит – это форма аллергии, которая чаще всего начинается в детском возрасте. Поражается кожа волосистой части головы, лица, нижних конечностей. В дальнейшем – туловище, задняя поверхность шеи, руки. Хорошо видны следы расчесов, больных беспокоит навязчивый зуд, мучительная сухость. Процесс характеризуется хроническим рецидивирующим (с эпизодами обострений) течением, вероятно присоединение вторичной инфекции.
Чесотка
Паразит попадает в организм при контакте с больным человеком, его одеждой, постельным бельем, полотенцем. Между детьми болезнь может передаваться через игрушки. Пробуравив поверхностный слой кожи, клещ создает ходы – в них находятся яйца. Время от момента заражения до возникновения симптомов, то есть инкубационный период, бывает стандартным или затяжным. В первом случае он длится от 7 до 10 дней, во втором – около полутора месяцев.
Классический симптом чесотки – кожный зуд, резко интенсифицирующийся в ночное время суток.
 Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
Это связано с возрастающей подвижностью самок паразита. Кроме того, наблюдается:
- сыпь в виде узелков и пузырьков, или везикул (бывают расположены попарно);
- грязно-серые линии в форме зигзагов (от 0,3 до 1 см длиной) – чесоточные ходы;
- расчесы, кровянистые корочки.
Длительно существующий процесс характеризуется образованием гнойничковых элементов, связанных с присоединением инфекции. Ходы клеща имеют несколько мест излюбленной локализации:
- между пальцами на руках;
- между бедрами;
- на груди, ягодицах, пояснице, животе.
Женщины могут заметить ходы на сосках, мужчины – на наружных половых органах. У детей клещ поражает еще и подошвы, ладони, лицо.
Дифференциальная диагностика
Клиническая картина может быть очень схожей, а это грозит неправильным лечением и, соответственно, отсутствием выздоровления. Кроме того, при паразитарной инфекции высока вероятность заражения окружающих. Отличить чесотку от аллергии можно по ряду дифференциальных признаков. Рассмотрим наиболее значимые из них в таблице:
| Критерий | Чесотка | Дерматит | ||
|---|---|---|---|---|
| Аллергический контактный | Простой | Атопический | ||
| Наличие инкубационного периода | Да, 7–10 дней (до 1,5 мес.) | Есть этап формирования сенсибилизации | Не бывает, возникает сразу после соприкосновения с раздражителем | Отсутствует |
| Локализация элементов сыпи | Руки, ноги: кисти, запястья, локти, стопы. Подмышки, у женщин – молочные железы, у мужчин – наружные половые органы | В зоне, на которую попадает провокатор | В любом участке контакта | Сгибательные области (колени, локти), волосистая часть головы, шея |
| Ключевые признаки | Чесоточные ходы, ночной зуд, расчесы, кровянистые корочки. Попарно расположенные высыпания | Покраснение, отек, жжение, болезненность, пузырьки. При постоянном повреждении – уплотнение, гиперпигментация. Наличие желания чесать кожу. | Эритема, припухлость, везикулы, узелки, утолщение, сухость и усиление рисунка кожи, геморрагические корочки. Зуд, шелушение. | |
| Особенности | Обнаружение клещей-возбудителей при микроскопии соскобов | Исчезновение симптомов после прекращения действия вещества, обусловившего их появление | Рецидивирующее течение | |
Важно помнить, что у больного может быть несколько форм патологии одновременно; к тому же, нельзя исключать присоединение вторичной инфекции (бактериальной, грибковой природы).
Дополнительные методы диагностики
Целенаправленный поиск начинается с опроса больного. Так получают данные анамнеза (сведения о развитии заболевания), имеющие значение для дальнейшего исследования природы нарушений:
- При чесотке – факт соприкосновения с больным.
- При аллергии – наличие чувствительности к каким-либо чужеродным веществам.
- При простом дерматите – внезапное появление симптомов при первом контакте с раздражителем.
Также применяют лабораторные методы:
- общий анализ крови (при воспалении нарастает уровень лейкоцитов, при индивидуальной непереносимости – процент эозинофилов);
- соскоб кожи в области чесоточного хода и извлечение клеща иглой с последующей микроскопией (обнаруживается паразит, яйца, личинки);
- иммуноферментный анализ (ИФА) для выявления антител при аллергии.
Если возникает подозрение на наличие индивидуальной чувствительности, могут выполняться кожные пробы.
На предплечье или спину наносится подготовленное вещество-провокатор, проводится наблюдение за реакцией. Возникновение зуда, волдыря, покраснения, отека – положительные критерии диагностики аллергии. Метод не предназначен для использования в острый период проявлений, неинформативен на фоне приема антигистаминных и глюкокортикостероидных препаратов. Его не применяют, если есть риск анафилактического шока.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
