Куда обращаться с сыпью
Сыпью называются множественные изменения на коже и слизистых: элементы, отличающиеся от нормальной кожи по цвету, текстуре и внешнему виду. Высыпания могут быть на животе, груди, лице, руках, ногах. Пациенты описывают высыпания как пятна, покраснения, прыщики, пупырышки, мурашки, пузырьки, волдыри, гнойнички, комариные укусы и т.п. Вид сыпи иногда может указывать на заболевание, но ставить себе диагноз по внешнему виду высыпаний нельзя, необходимо обратиться к врачу.
Как выглядит сыпь (виды сыпи)
Наиболее часто сыпь на коже образуют следующие элементы:
- пятна. Пятно – это покрасневший участок, не выступающий над уровнем окружающей его кожи. Покраснение связано с избыточным приливом крови. При надавливании на него пальцем пятно исчезает, а после прекращения давления появляется снова;
- узелки (папулы) – уплотненные участки, немного выступающие над уровнем кожи. Чаще всего папулы бывают округлыми или конической формы. Папулы могут сливаться между собой, образуя бляшки, иногда достаточно большие по площади (например, величиной с ладонь). При надавливании папула также теряет свою окраску;
- пузырьки (везикулы). Пузырёк – это элемент, как правило, округлой формы, возвышающийся над уровнем кожи и представляющий собой полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойнички (пустулы). Пустула – это пузырёк с гнойным содержимым. Кожа у основания пустулы также может быть затронута воспалением;
- волдыри – бесполостные элементы круглой или овальной формы, немного возвышающиеся над уровнем кожи, возникающие в результате ограниченного и остро протекающего отека.
Вышеперечисленные элементы называются первичными, поскольку возникают на чистой коже.
В процессе болезни на месте сыпи появляются и вторичные элементы:
- участки гиперпигментации или депигментации (кожа теряет свою естественную окраску, становясь либо темнее, либо обесцвечиваясь);
- шелушения (образуются чешуйки – частицы отмирающего верхнего слоя кожи);
- эрозии (поверхностное повреждение кожи, возникающее в результате вскрытия пузырька и гнойничка). В тяжелых случаях могут возникнуть язвы – нарушение целостности кожи, захватывающие все слои кожи – до подкожной жировой клетчатки;
- при расчесах – ссадины, как поверхностные, так и глубокие;
- корка (образуется в результате высыхания отделений мокнущей поверхности – например, на месте лопнувших пузырьки, гнойничков, а также язв и эрозий);
- участки лихенификации (уплотнения кожи с усилением её рисунка) и др.
Сыпь при инфекционных заболеваниях
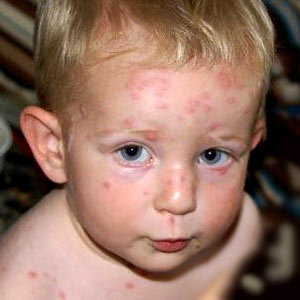
Появление сыпи на коже типично для инфекционных заболеваний, которыми преимущественно болеют дети: ветряной оспы (ветрянки), краснухи, скарлатины, кори.

При ветряной оспе высыпания обнаруживаются по всему телу, в том числе и на волосистой части головы, на слизистых оболочках, а иногда – даже на ладонях и стопах. Элементы сыпи выглядят сначала как пятнышки розового или красного цвета округлой формы. Потом в этом месте образуются пузырьки. Через 2-3 дня пузырьки подсыхают, после них образуются корочки. Одновременно на теле могут соседствовать элементы сыпи на разных стадиях. В целом высыпания продолжаются 5-10 дней.
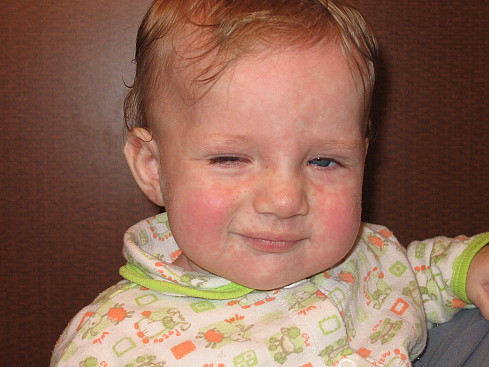
При краснухе сыпь образуют мелкие розово-красные пятна круглой или овальной формы. Обычно сыпь появляется сначала на лице, а потом распространяется по всему телу. Сыпь держится обычно от 2-х до 4-х дней (иногда до 7-ми дней), затем исчезает – без пигментации и шелушения.
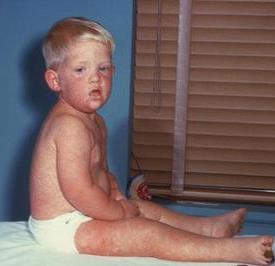
Корь характеризуется темно-красной (багровой) сыпью. В отличие от сыпи при краснухе, элементы коревой сыпи могут сливаться. Сыпь проявляется последовательно: сначала – на лице, шее и за ушами; на следующей день – на туловище, на третий день сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Кожа, пораженная сыпью, становится шероховатой. С четвертого дня после появления сыпь начинает угасать в том же порядке, что и возникала. На месте сыпи ещё в течение полутора недель остаются бурые шелушащиеся пятна.
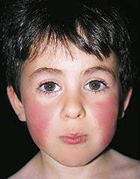
Сыпь при скарлатине проявляется как многочисленные очень мелкие красные точки, выделяющиеся на фоне покраснения кожи. Сыпь покрывает всё тело, однако наиболее интенсивна в местах естественных складок кожи, внизу живота и по бокам туловища. Характерной особенностью скарлатины является нормальный цвет кожи и отсутствие высыпаний в так называемом носогубном треугольнике (области, образуемой основанием переносицы и уголками рта). Сыпь угасает через 3-7 дней, не оставляя после себя пигментации. После исчезновения сыпи, кожа начинает шелушиться, а на ладонях и стопах сходит пластами.
Также сыпь на теле наблюдается при герпесе, энтеровирусной инфекции, сифилисе, туберкулезе и некоторых других инфекционных заболеваниях.
В случае если сыпь вызвана инфекционным заболеванием, высыпаниям на коже обычно сопутствуют другие симптомы, прежде всего, повышение температуры и интоксикация. Однако не следует пытаться поставить диагноз самостоятельно, в том числе и по виду сыпи. В настоящее время заболевания довольно часто протекают в атипичных («смазанных») формах, многие симптомы могут отсутствовать, проявления сыпи могут быть выражены слабо. Однако само появление сыпи на фоне других симптомов указывает на серьёзность заболевания.
Наиболее тревожно появление геморрагической сыпи. Подобные высыпания обусловлены разрывом поверхностных капилляров и представляют собой точечные кровоизлияния. При надавливании элементы геморрагической сыпи не исчезают и даже не бледнеют. Такая сыпь может свидетельствовать о менингококковой инфекции (менингококковом сепсисе – заражении крови). Это заболевание смертельно опасно, а развивается стремительно. Его начальные симптомы похожи на грипп (высокая температура, рвота). Если на этом фоне обнаруживается сыпь, следует незамедлительно вызвать скорую помощь.
Сыпь на коже при аллергических заболеваниях
Сыпь является распространённой аллергической реакцией. Аллергическую природу имеет сыпь в виде красных припухлых пятен на животе груди, конечностях, реже – на лице, быстро возникающих, меняющих форму и расположение, и сопровождающихся сильным зудом. Это заболевание называется крапивницей. Контактный дерматит проявляется в виде сыпи в тех местах, где кожа контактировала с веществом-аллергеном. Пищевая аллергия и аллергия на лекарственные препараты (антибиотики, препараты сульфаниламидной группы, гормональные препараты, витамины и др.) также может проявляться в виде сыпи на коже.
Сыпь при кожных заболеваниях
Сыпь на теле также может быть проявлением таких кожных заболеваний, как:
- акне (угревая сыпь) – проявляется в виде папул и гнойничков на коже лба, щек, носа и подбородка;
- псориаз;
- грибковые заболевания;
- чесотка (вызывается микроскопическими паразитами).
Покраснение кожи вызывается также потницей (для грудных детей – типичная реакция на перегревание), укусами насекомых и т.д.
Куда обращаться с сыпью
Пытаясь самостоятельно определить природу сыпи, легко ошибиться. Поэтому в случае высыпаний на коже необходимо обратиться за консультацией к врачу-дерматологу или врачу общей практики (педиатру, семейному врачу или терапевту).
Если есть достаточные основания предполагать аллергическое происхождение сыпи, следует показаться аллергологу-иммунологу. Самостоятельно принимая антигистаминные препараты, можно добиться исчезновения высыпаний на коже, но стоит помнить, что в этом случае причина аллергии остаётся неустановленной, комплексного лечения не проводится, а значит, скорее всего, в дальнейшем следует ожидать более острых аллергических реакций.
Обратившись в «Семейный доктор», Вы получите квалифицированную помощь опытных дерматологов, аллергологов-иммунологов, и педиатров которые установят причину сыпи и назначат эффективный курс лечения.
Источник

Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы
Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
— аллергическую крапивницу могут вызвать:
продукты питания;
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
пыльцевые аллергены.
— неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Бара, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
общий анализ крови и мочи;
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
исследования кала (копрограмма);
бакпосевы со слизистой носа и глотки.
2. Инструментальные исследования:
рентгенография органов грудной клетки;
УЗИ органов брюшной полости;
эндоскопические исследования верхних и нижних отделов желудочно-кишечного тракта (гастроскопия, колоноскопия).
3. Аллергологические тесты:
внутрикожные тесты с аллергенами;
холодовой и тепловой тесты;
тесты с физической нагрузкой, штриховой, накладывание жгута.
4. Иммунологические методы.
5. Консультации смежных специалистов:
гастроэнтеролог;
эндокринолог;
ревматолог;
гинеколог и по необходимости другие.
В первую очередь специалисту важно установить, какую природу имеет крапивница –аллергическую или неаллергическую. При аллергической форме можно четко проследить связь симптомов с внедрением аллергена. Её подтверждают кожные, аллергологические и иммунологические тесты.
Лечение крапивницы
Базовое лечение крапивницы строится на одних и тех же принципах, независимо от причины ее появления, и включает в себя:
устранение фактора, который вызвал крапивницу: гипоаллергенная диета, отмена лекарственного препарата, спровоцировавшего аллергическую реакцию, предупреждение действия физических факторов;
медикаментозную терапию.
— Для снятия острого состояния применяют кортикостероиды (дексаметазон), антигистаминные препараты 1 поколения с быстрым действием.
— Дезинтоксикационная терапия проводится с применением специальных инфузионных растворов.
При тяжелом обострении или присоединении отека гортани пациентов госпитализируют.
После того, как состояние стабилизировалось, возможно амбулаторное лечение с применением антигистаминных препаратов 2 и 3 поколения, седативных средств.
- Лечение основного заболевания.
На приеме врач порекомендует вам профилактические меры для предупреждения обострений, прогрессирования крапивницы и возникновения ее осложнений.
Источник
 Высыпания на коже могут иметь различную природу, внешнее проявление, обширную распространенность или ограниченную локализацию. Любые проявления изменения поверхности кожного покрова свидетельствуют о нарушении естественного состояния, что в большинстве случаев характеризуется развитием патологического процесса.
Высыпания на коже могут иметь различную природу, внешнее проявление, обширную распространенность или ограниченную локализацию. Любые проявления изменения поверхности кожного покрова свидетельствуют о нарушении естественного состояния, что в большинстве случаев характеризуется развитием патологического процесса.
При появлении настораживающих изменений на коже, следует обратить внимание на последовательность высыпаний, интенсивность этапов, если они имеют инфекционную природу. Реакция организма на воздействие аллергена также может проявиться сыпью, поэтому каждый случай индивидуален и требует консультации дерматолога.
Причины высыпаний на коже
Сыпью называют внезапно появившиеся на коже измененные участки, которые отличаются от нормальных кожных покровов внешним видом и цветом. Кожная сыпь может иметь различную патологию, внешний вид, причины и последствия. Высыпания появляются при аллергии, служат симптомом заражения организма бактериями или вирусами, указывать на болезни внутренних органов.
Все причины появления сыпи можно разделить на две группы. Первая – это реакция организма на внешний раздражитель, вторая – проявление общего заболевания. Высыпаниями сопровождаются десятки кожных, инфекционных и прочих болезней, некоторые патологии у одних людей провоцирую сыпь, а у других протекают без подобной симптоматики. Адекватное лечение можно назначить только после определения причин сыпи. Соответственно, необходимо пройти диагностические исследования и процедуры.
Запись на прием к дерматологу по телефону +7(495) 256-49-52 или заполнив форму online
Классификация высыпаний на коже
Сыпи имеют богатое разнообразие по различным параметрам и проявляются в зависимости от причины, спровоцировавшей внешнее проявление на коже. Сгруппировав по этиологии можно выделить следующие виды высыпаний:
- Инфекционные сыпи, в особенности детской возрастной категории, когда внедрение в организм возбудителя способствует проявлению внешних изменений на коже, что частично помогает установить диагноз.
- Аллергические, как ответ организма на воздействие аллергена, что в большинстве случаев характеризуется сыпью, появления покраснения кожи и зуда.
- Дерматологические поражения кожи, разделяются на отражение внутренней реакции организма и внедрение возбудителя различной природы непосредственно через кожу. К первой группе относят пузырьковые высыпания в виде потницы, после интенсивного воздействия ультрафиолета, при проявлениях токсикоза во время беременности, а также впоследствии нервного стресса или переутомления.
Методы диагностики высыпаний на коже
Дерматолог, во время консультативного приема, проводит сопоставление внешних проявлений с характеристиками того или иного заболевания, что позволяет, учитывая жалобы пациента, определить диагноз предварительно. Для уточнения данных используются следующие способы диагностики:
- Внешний осмотр включает определение параметров, характеризующих высыпания на коже, таких как объемность распространения, симметрия, расположение на поверхности, оттенок, конфигурация структуры.
- Исследование соскоба под микроскопом, позволяет рассмотреть строение клеток и определить присутствие возбудителя.
- Окрашивание соскоба, проводится для определения вирусной природы, являющейся причиной развития процесса поражения кожи.
- Биопсия тканей, используется при подозрении на внутренние структурные преобразования клеточного состава кожного покрова.
- Посев на питательную среду, выявляет вид и род возбудителя, при его наличии.
- Иммуннофлюоресцентные тесты, позволяют диагностировать аутоиммунную патологию.
- Исследование крови и мочи, включая биохимический анализ.
Получение результатов обследования и установление причины развития заболевания позволяет определить соответствующий курс лечения при высыпаниях на коже, который включает лекарственное воздействие препаратов общего и местного назначения.
Заболевания, провоцирующие высыпания на коже
Кожная сыпь возникает при различных заболеваниях. Чаще всего такие проявления указывают на развитие:
- Кори – красноватые пятна сначала появляются на лице, а потом переходят на живот, грудь и ноги;
- Скарлатины –точечная сыпь яркого красного цвета быстро расходится по всему телу, но не затрагивает носогубной треугольник;
- Краснухи – розоватая сыпь возникает на лице, появляется на спине, груди, обычно поднимается температура;
- Ветрянки –пятна красного цвета за несколько дней становятся небольшими пузырьками, которые сильно чешутся;
- Розеолы – эту болезнь вызывает вирус герпеса;
- Лишая – на месте фолликул волос формируются вкрапления темно-желтого цвета;
- Сифилиса – сыпь в виде пятен распространяется по паховой области, внешней части плеча, предплечья, молочным железам, ягодицам;
- Кандидоза – в паховых складках образуются пузыри, при вскрытии образующие мокнущую поверхность.
Сыпь может служить симптомом патологий системы пищеварения, поджелудочной железы, крапивницы и солнечного кератоза, витилиго и меланомы. Существуют десятки заболеваний, способных спровоцировать кожные высыпания.
Диета при высыпаниях на коже
При появлении сыпи врач обычно рекомендует скорректировать рацион. Как должно измениться меню, определяется причинами, которые спровоцировали высыпания. Если таким способом проявляется аллергия, нужно защитить организм от контакта с аллергеном. Это касается как пищевых продуктов, так и парфюмерии, косметических средств и прочей продукции.
Когда сыпь возникает на фоне заболеваний желудка или кишечника, требуется щадящая диета для нормализации пищеварения. Из рациона придется убрать жареные, консервированные, копченые продукты, колбасу, свежую сдобу, соусы и маринады, жирное мясо, кислые фрукты и бобовые. Все это нужно заменить на блюда из рыбы, телятины, птицы, тушеные овощи, супы на основе овощного бульона, каши на воде.
При большинстве кожных заболеваний ограничивается употреблении е сахара, простых углеводов, специй, пряностей.
Какие анализы необходимо сдать при высыпаниях на коже
Основная задача диагностики при кожной сыпи заключается в определении причин патологии. Для этого доктор назначает:
- Исследование крови – общее и биохимическое;
- Анализ гормонального профиля;
- Анализ крови на реакцию Вассермана для выявления сифилиса;
- Анализ крови на паразитов;
- Культуральный посев кожи для выявления патогенной микрофлоры.
По мере необходимости проводятся дополнительные обследования. При подозрении на аллергию выполняются специальные кожные пробы, позволяющие установить вещество, вызывающее реакцию организма. Если есть проблемы с ЖКТ, изучается функционирование этой системы. Используются также лабораторные исследования кала и мочи, дерматоскопия.
Виды высыпаний на коже
Различают несколько разновидностей кожных высыпаний:
- Аллергические – обычно исчезают после прекращения контакта с аллергеном или приема антигистаминных лекарств;
- Пузырьки – появляются при экземе и герпесе, аллергическом дерматите, имеют геморрагическое либо серозное содержимое;
- Пузыри – более крупные высыпания, указывающие на длительное течение болезни;
- Гнойники – указывают на развитие сикоза или фолликулита, фурункулеза или импетиго. Внутри подобных новообразований находится гной, они располагаются под кожей или на поверхности;
- Пятна – возникают при токсикодермии, розеоле, лейкодермии и некоторых других патологиях;
- Узлы – являются проявление лишая или псориаза, папилломы или псориаза, могут оставлять следу в виде рубцов;
- Эрозии, язвы – нарушают целостность кожных покровов, имеют прозрачное либо мутное содержимое;
- Струпья – корочки, оставшиеся от лопнувших гнойников или пузырьков;
- Бляшки, образованные несколькими папулами;
- Чешуйки – отделяющиеся роговые пластинки;
- Лихенификация – утолщенные участки кожи с пигментацией или корочкой.
Выпуклые округлые высыпания называют волдырями, их причина заключается в отеке сосочкового слоя дермы. Причинами могут быть укусы насекомых, крапивница, аллергия.
Какой врач лечит высыпания на коже
Для начала при появлении сыпи следует посетить дерматолога. Доктор назначит обследование, по итогам которого сможет сделать вывод о происхождении высыпаний. Далее назначается подходящее лечение, но может потребоваться консультация узкого специалиста.
Лечением патологий, связанных с аллергией, занимается врач-аллерголог. Если прыщики имеют инфекционное происхождение, придется побывать у инфекциониста. Гастроэнтеролог поможет решить проблемы, связанные с пищеварением и ЖКТ, а при гормональных сбоях необходим визит к эндокринологу.
Осложнения при высыпаниях на коже
Сами по себе высыпания на коже могут негативно повлиять на ее состояние. Даже при успешном лечении сыпи нередко остаются следы от прыщей. При отсутствии эффективного лечения высыпания со временем могут перерасти в патологическую форму. Иногда такие симптомы указывают на развитие онкологического заболевания.
Еще более опасны осложнения болезней, которые привели к возникновению гнойников, язвочек и прочих подобных новообразований. Сбои гормонального фона вызывают патологические изменения в большинстве систем организма. Заболевания ЖКТ прогрессируют, и лечить их становится все сложнее. То же самое можно сказать о любой болезни, симптомом которой стали высыпания на коже.
Вызов дерматолога на дом при высыпаниях на коже
Людям, у которых без видимых причин появилась сыпь, необходима консультация врача-дерматолога. Проще всего вызвать доктора на дом, ведь в этом случае не придется тратить время на дорогу и ожидание в очереди. Договориться по поводу визита можно на любое удобное время. Врачебный осмотр в домашних условиях ни в чем не уступает сбору анамнеза в медицинском учреждении. К тому же сыпь может быть проявлением заразной болезни, и тогда контакта с окружающими следует избегать.
Мази, применяемые при высыпаниях на коже
Для лечения сыпи следует пользоваться только теми лекарственными препаратами, которые назначил врач. В зависимости от причин высыпания, используются:
- Преднизолон (Синалар, Фторокорт) – гормональные средства для лечения аллергии;
- Пантенол (Бепантен, Левомеколь) – негормональные препараты с бактерицидным действием для заживления поврежденных участков кожи;
- Серацин – средство для защиты кожи от прыщей и акне;
- Скинорен – гель или крем для блокирований инфекций, лечения пятен, рубцов и гиперпигментации;
- Латикорт – лекарство, снимающее зуд, отеки, воспаления.
Для лечения грибковых заражений используется Пимафукорт, при атопическом дерматите назначают Кортомицетин, справиться с фурункулезом помогают Гиоксизон и Оксикорт. При тяжелых формах псориаза, экземы используется мазь Дермовейт или крем Пауэркорт. Дерматиты различного происхождения лечат Афлодермом. Перед применением мазей нужно изучить инструкцию и ознакомиться со списком противопоказаний. Некоторые препараты дают побочные эффекты.
Профилактика высыпаний на коже
Для профилактики кожных высыпаний стоит соблюдать элементарные гигиенические правила. Кроме того, следует:
- Стараться избегать стрессов, которые подрывают иммунитет и оказывают негативное влияние на все системы организма;
- При аллергии принимать назначенные врачом антигистаминные препараты по соответствующей схеме;
- Обеспечить наличие в рационе продуктов, содержащих полезные вещества;
- Отказаться от вредных привычек;
- Следить за состоянием ЖКТ;
- Пользоваться защитными средствами при длительном нахождении на солнце или посещении солярия;
- Защищать кожу при работа с химическими веществами;
- Регулярно проводить влажную уборку в квартире;
- Выбирать одежду из гладких натуральных тканей;
- Периодически проходить диспансеризацию с обязательным посещением эндокринолога.
При появлении высыпаний нужно обратиться к врачу до приема каких-либо лекарств. Если сыпь сопровождается недомоганием и повышением температуры, стоит посетить инфекциониста. То же самое касается ситуаций, когда одинаковые высыпания появляются у нескольких членов семьи.
Высыпания на коже у детей
Сыпь особенно часто появляется в детском возрасте. Кожа ребенка очень нежная, поэтому мгновенно реагирует на сбои в организме. Высыпания бывают при:
- Менингококковой инфекции – появление красных или фиолетовых звездчатых пятен сопровождается повышением температуры, рвотой, а иногда и нарушением сознания. Это очень опасное состояние;
- Кори – на коже появляются красные или розовые пятна, это происходит на фоне кашля, болезненности в голе, конъюнктивита, насморка;
- Ветрянки – сначала кожа покрывается мелкими пузырьками, наполненными прозрачной жидкостью. Они постепенно прорываются, образуется корочка. Возможны повешение температуры, зуд, головные боли и снижение аппетита;
- Краснухи – плоские пятна розового цвета круглой или овальной формы появляются по всему телу одновременно с повышением температуры;
- Аллергии – красно-розовая неравномерная сыпь, похожая на мелкие зудящие прыщики;
- Атопического дерматита (диатеза) – кожа краснеет, шелушится, могут появиться мокнущие корочки;
- Розеолы – симптомы схожи с краснухой, они проявляются через 2-5 дней лихорадки.
Высыпания могут появиться из-за укусов насекомых. В этом случае в центре припухлости можно разглядеть след укуса. Есть еще акне новорожденных – мелкие прыщики на лице и теле, а также пеленочный дерматит – небольшие покраснения и пузырьки.
Достаточно часто с кожными высыпаниями сталкиваются беременные женщины. В первом триместре в организме повышается концентрация эстрогена, замедляющего выработку сального секрета. В результате кожа становится сухой, шелушится, появляются высыпания аллергического происхождения.
Но сыпь не всегда связана с изменениями гормонального фона. Появление высыпаний бывает связано с заболеваниями: корью, герпесом, ветрянкой, чесоткой. В отдельную группу выделяют полиморфную сыпь, которая выглядит как зудящие папулы и возникает на местах растяжек на животе.
Из-за неправильного питания, обострения болезней, нарушений нейроэндокринного характера появляются покраснения на сгибах рук. С виду они похожи на экзему. Причиной высыпаний могут послужить осложнения после вирусного заболевания, укусы мошек и комаров, псориаз, заражение кожи постельным клещом или нарушения в работе кишечника. Нередко покраснения являются реакцией на фармацевтические препараты, поливитаминные комплексы.
Где можно получить консультацию дерматолога?
 При ограничении во времени и необходимости срочной консультации, можно пройти обследование на базе частного медицинского центра, найти который поможет наша Справочная по частным клиникам в Москве «Ваш доктор».
При ограничении во времени и необходимости срочной консультации, можно пройти обследование на базе частного медицинского центра, найти который поможет наша Справочная по частным клиникам в Москве «Ваш доктор».
На сайте собрана информация по всем профильным учреждениям города, удобный поиск позволяет определить координаты центра, расположенного вблизи от места проживания. Кроме того, почитав отзывы посетителей можно объективно оценить уровень обслуживания и квалификацию персонала, а также, не покидая странички, зарезервировать час консультации или записать вызов дерматолога на дом.
Дата публикации: 2020-01-06
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Источник
