Лекарственная интоксикация симптомы сыпь
По сути лекарственная сыпь представляет собой побочное действие от приема медикаментозных средств. Она может быть различной степени тяжести и выражаться как в небольшом покраснении, так и в довольно серьезном поражении кожных покровов. Для лечения заболевания в первую очередь понадобится прекратить прием препаратом, от которых она появилась. Очень важно вовремя распознать причину заболевания, а также дифференцировать его с другими болезнями.
Причины заболевания
 Основная причина лекарственной сыпи – это аллергическая реакция на назначенный препарат. Чаще всего данное заболевание наблюдается на фоне приема антимикробных препаратов. В частности это могут быть лекарственные средства, в состав которых входит ампициллин, аллопуринол и амоксициллин. У ВИЧ-инфицированных пациентов лекарственную сыпь может вызвать прием таких препаратов, как сульфаметаксозол.
Основная причина лекарственной сыпи – это аллергическая реакция на назначенный препарат. Чаще всего данное заболевание наблюдается на фоне приема антимикробных препаратов. В частности это могут быть лекарственные средства, в состав которых входит ампициллин, аллопуринол и амоксициллин. У ВИЧ-инфицированных пациентов лекарственную сыпь может вызвать прием таких препаратов, как сульфаметаксозол.
Патогенез проявления лекарственной сыпи до конца не ясен. Причем, иногда при повторном назначении препарата заболевание больше не проявляется. Несмотря на это, врачи рекомендуют возвращаться к приему средства, которое вызвало подобную реакцию. Это возможно лишь по серьезным показаниям. Есть мнение, что лекарственная сыпь проявляется вследствие слабого иммунитета, а также у людей, склонных к аллергическим реакциям на различные вещества.
Отмечено, что в детском возрасте заболевание появляется реже, чем у взрослых пациентов. Лекарственная сыпь часто появляется у больных с анамнезом мононуклеоз или цитамегаловирусная инфекция при назначении таких препаратов, как амоксициллин и ампициллин. Считается, что это может быть связано с неиммунными механизмами.
Бесконтрольный прием медицинских средств, особенно при чувствительности к какому-либо веществу, содержащемуся в них, также может вызвать высыпания.
Симптомы заболевания
Лекарственная сыпь обычно начинается с появления красных пятен или папул на теле. Элементы высыпания в основном симметричны. В некоторых случаях они могут сливаться друг с другом. Наиболее часто сыпь появляется на туловище или в местах, которые испытывают сильное давление. Кроме того, папулы или красные пятна могут появиться на ладонях, слизистых оболочках.
Помимо сыпи возможны такие симптомы, как зуд и жжение. В редких случаях лекарственная сыпь сопровождается лихорадкой, повышением температуры тела. Если больной впервые принимает какое-либо средство и на фоне этого появились высыпания, то препарат следует временно прекратить пить, после чего незамедлительно обратиться к специалисту. В случае, когда на коже появились крупные пузыри, в которых кровянистые или серозные образования, а в сочетании с этим высокая температура или симптомы интоксикации, необходимо вызывать скорую или самостоятельно приехать в лечебное учреждение.
Время появления высыпаний может различаться. У некоторых пациентов заболевание развивается очень быстро, и первые симптомы появляются уже через пару дней после начала лечения определенным препаратом. У других лекарственная сыпь может проявиться через пару недель. В редких случаях заболевание возникает через несколько лет после применения лекарства. Примером этому может служить мышьяк. Используемый в лекарственных целях он может вызвать зуд и шелушение, а иногда и образование опухолей, которые могут быть злокачественными.
Методы диагностики
 Сегодня не существует полностью достоверных методов, позволяющих установить, что лекарственная сыпь была вызвана приемом того или иного препарата. Поэтому диагностика проводится на основе опроса пациента, а также визуального осмотра. Иногда единственным доступным методом для установки диагноза может быть отмена всех принимаемых лекарств, кроме тех, которые являются жизненно необходимыми. При этом больному предлагаются аналоги препаратов. В случае их отсутствия, может быть рекомендовано начинать прием средств по одному в минимальных дозах, чтобы определить, которое из них является причиной заболевания.
Сегодня не существует полностью достоверных методов, позволяющих установить, что лекарственная сыпь была вызвана приемом того или иного препарата. Поэтому диагностика проводится на основе опроса пациента, а также визуального осмотра. Иногда единственным доступным методом для установки диагноза может быть отмена всех принимаемых лекарств, кроме тех, которые являются жизненно необходимыми. При этом больному предлагаются аналоги препаратов. В случае их отсутствия, может быть рекомендовано начинать прием средств по одному в минимальных дозах, чтобы определить, которое из них является причиной заболевания.
Дифференциальная диагностика включает различение между лекарственной сыпью и признаками вирусных инфекций или вторичного сифилиса.
Также заболевание сходно с атипичными формами розового лишая и аллергическим дерматитом. Для того чтобы дифференцировать эти болезни понадобится лабораторный анализ крови. Кроме того, сыпь у заболеваний, в том числе и ее расположение, различается. В качестве дополнительного исследования может понадобиться эозинофилия. При необходимости может быть назначена биопсия кожи.
Лечение
В первую очередь лечение лекарственной сыпи заключается в отмене препарата, который мог вызвать заболевание. Помимо этого назначается симптоматическая терапия, если в ней имеется необходимость. Так, могут быть прописаны Н-блокаторы внутрь. Иногда для избавления от лекарственной сыпи назначаются кортикостероидные мази или крема для наружного применения. Это сильнодействующие средства, способствующие более быстрому разрешению сыпи.
Необходимость в кортикостероидах возникает в случаях, когда из-за зуда и, как следствие, расчесывания папул, возникают диффузные нейродермиты. Кроме того, подобные препараты внутрь или внутривенно рекомендуют в ситуациях, если невозможно сделать отмену или замену лекарства, вызвавшего аллергическую реакцию. В других случаях внутривенное введение медикаментозных средств не практикуется.
При лекарственной сыпи могут быть назначены антигистаминные препараты. Они призваны уменьшить аллергические реакции. При повышении температуры тела понадобится прием жаропонижающих средств.
Обычно подобных мер по лечению лекарственной сыпи достаточно. В ситуациях, когда заболевание сопровождается другими симптомами, список назначенных препаратов может быть дополнен.
Эффективна при появлении симптомов болезни противоаллергическая диета. Она рекомендуется независимо от того, с какими особенностями протекает болезнь. Однако, блюда и продукты, которые можно употреблять, определяются индивидуально. Если нет противопоказаний, то используются методы фитотерапии. Ванночки и компрессы из лечебных трав снимают болезненные ощущения, уменьшают зуд и покраснение кожи. В случае, когда нет индивидуальной непереносимости на определенный ингредиент, эффект могут принести примочки из таких лекарственных трав, как календула, ромашка, чистотел, мята и т. д.
Лечение народными методами
 При лекарственной сыпи из народных средств эффективным считается применение мази из мумие. Для ее приготовления 1 грамм вещества растворяется в 100 мл воды. Полученной жидкостью пораженные сыпью участки тела растираются несколько раз в сутки. Длительность лечения может длиться от 2 до 4 недель и зависит от того, насколько быстро исчезнут симптомы.
При лекарственной сыпи из народных средств эффективным считается применение мази из мумие. Для ее приготовления 1 грамм вещества растворяется в 100 мл воды. Полученной жидкостью пораженные сыпью участки тела растираются несколько раз в сутки. Длительность лечения может длиться от 2 до 4 недель и зависит от того, насколько быстро исчезнут симптомы.
Результат лечения сыпи из-за аллергических реакций заметен и при использовании яичной скорлупы. Для приготовления смеси скорлупа растирается в мелкие частицы. Одна треть чайной ложки вещества смеивается с 5 каплями лимонного сока. Полученной мазью растираются высыпания на кожных покровах до их полного исчезновения.
Также для избавления кожных заболеваний, в числе которых и лекарственная сыпь, используется сок клюквы. Жидкостью из свежей ягоды систематически натирают воспаленные места. Могут принести эффект настои или отвары из лопуха большого, иначе называемого репейник. Для приготовления средства корень высушивается и измельчается. На ложку сухого растения понадобится два стакана кипятка. Настаивается отвар не менее 12 часов с темном месте. Полученная жидкость принимается внутрь или используется для компрессов на места, где проявилась лекарственная сыпь.
Не стоит забывать, что большинство болезней возникает из-за сбоя иммунной системы. Поэтому для избежания появления лекарственной сыпи, а также профилактики соблюдать простые правила.
- Правильно и сбалансировано питаться. Поступление в организм всех полезных веществ, в которых он нуждается, является залогом повышения защитной функции иммунитета.
- Прием курса витаминно-минерального комплекса, особенно, в периоды, когда отмечается рост вирусных инфекций или простудных заболеваний.
- Физическая активность, в том числе и людям, имеющим работу, предполагающую большое время низкой активности.
- Прогулки, которые способствуют обогащению организма кислородом.
- Любые народные методы лечения лекарственной сыпи следует применять после согласования со специалистом и только в комплексе с традиционными способами.
Профилактика заболевания
Профилактика лекарственной сыпи в первую очередь включает в себя осторожность при использовании медицинских препаратов. Если аллергические реакции уже наблюдались при применении того или иного средства, то от него и лекарств с аналогичным составом следует отказаться. Пациенту рекомендуется иметь всегда при себе список лекарств, к которым у него отмечается повышенная чувствительность.
Сыпь может быть различных видов и разного происхождения. Причем, ее интенсивность также отличается. Если у больного имеется склонность к проявлению аллергических высыпаний, то любые лекарственные средства следует назначать ему с осторожностью. При появлении даже легких симптомов лекарственной сыпи следует проконсультироваться со специалистом, который, возможно, заменит препарат на его аналог или вовсе его отменит.
Источник
Современные методы лечения нельзя представить без использования фармакологических препаратов – они помогают бороться с инфекцией и воспалением, доставлять в организм нужные вещества (витамины, железо, гормоны). Но не все люди хорошо переносят прием медикаментов: у некоторых больных возникает лекарственная крапивница – разновидность дерматоза, или поражения кожи. О том, почему она развивается и каким должен быть терапевтический подход, читайте в статье.
Содержание статьи
- Причины
- Какие лекарства вызывают крапивницу?
- Симптомы
- Изолированная форма
- Локализованная форма
- Генерализованная форма
- Отек Квинке
- Сочетанная патология
- Бронхоспазм
- Ринит и конъюнктивит
- Анафилактический шок
- Сывороточноподобный синдром
- Течение крапивницы
- Лекарственная лихорадка
- Другие проявления
- Изолированная форма
- Диагностика
- Лечение
- Элиминация
- Диета
- Медикаментозное лечение
- Профилактика и прогноз
- Видео по теме
- Комментарии
Причины
 Крапивница от лекарственных препаратов – это разновидность медикаментозной аллергии, возникновение которой обусловлено запуском иммунных механизмов и продукцией особых защитных белковых комплексов (антител). Пациент реагирует на каждое соприкосновение с провокатором (триггером) зудящей сыпью. Путь введения фармакологического средства при этом может быть любым – проглатывание, инъекция, вдыхание.
Крапивница от лекарственных препаратов – это разновидность медикаментозной аллергии, возникновение которой обусловлено запуском иммунных механизмов и продукцией особых защитных белковых комплексов (антител). Пациент реагирует на каждое соприкосновение с провокатором (триггером) зудящей сыпью. Путь введения фармакологического средства при этом может быть любым – проглатывание, инъекция, вдыхание.
Обусловленная приемом лекарств уртикария – это второе название крапивницы – может развиваться по таким причинам как:
- Наследственная предрасположенность.
- Наличие аллергических патологий – дерматита, бронхиальной астмы, поллиноза.
- Инфицирование – наиболее значимы грибковые поражения, или микозы, а также хронические очаги воспаления бактериальной природы.
- Заболевания пищеварительной, эндокринной, нервной системы.
- Длительное применение лекарств; особенную опасность представляют повторные курсы терапии одними и теми же препаратами.
- Использование неадекватно высоких доз медикаментов или продолжительное лечение средствами, способными к кумуляции (накоплению) в организме.
- Одновременное применение большого числа препаратов из разных групп.
Крапивница от лекарств бывает проявлением истинной или ложной аллергии.
Пациенты не всегда сталкиваются с иммунной непереносимостью. Иногда сыпь после приема препарата возникает в результате метаболических сбоев и дефектов в ферментных системах, а антитела не задействованы. Такую реакцию называют псевдоаллергической.
Какие лекарства вызывают крапивницу?
Симптомы чувствительности могут провоцировать практически все известные медикаменты – даже антигистаминные препараты, которыми лечат аллергию. Однако чаще всего провокаторами, или триггерами реакции становятся:
- пенициллины;
- стрептомицин;
- бензодиазепины;
- препараты золота;
- сульфаниламиды;
- йодиды;
- барбитураты;
- седативные;
- нестероидные противовоспалительные препараты.
При этом истинную аллергию чаще всего провоцируют антибиотики; у пациентов могут развиваться перекрестные реакции чувствительности на препараты одной группы или средства, имеющие схожее химическое строение.
Симптомы
Кожная сыпь считается одним из самых распространенных проявлений лекарственной чувствительности. Крапивница может встречаться в качестве изолированной патологии или в сочетании с симптомами иных заболеваний: бронхиальной астмы, ринита (насморка), конъюнктивита.
Изолированная форма
На первый план выходит поражение кожи, а дополнительные симптомы возникают только в тяжелых случаях. Признаки чувствительности можно наблюдать спустя короткое время после контакта с препаратом – от нескольких минут до часов.
Локализованная форма
Это так называемый местный тип развития реакции, когда затронуты отдельные участки кожных покровов. Сыпь может располагаться в любой области тела, включая ладони, подошвы и волосистую часть головы. Симптомы лекарственной крапивницы – это:
-
 волдыри – элементы, формирующиеся при отеке сосочкового слоя кожи;
волдыри – элементы, формирующиеся при отеке сосочкового слоя кожи; - зуд – разной степени интенсивности, но обычно достаточно сильный;
- жжение – субъективное ощущение «нагрева», покалывания в области пораженных участков.
Волдыри имеют размер от 0,5 до 15 см, часто сливаются в единые очаги, формируя зоны покраснения и отека с неправильными очертаниями. Они существуют до суток, но могут повторяться с интервалом в несколько часов/дней. Острая форма крапивницы продолжается до 6 недель, хроническая – дольше этого времени.
Генерализованная форма
Характеризуется поражением всей поверхности кожи. Тело пациента очень быстро покрывается зудящей сыпью, что приводит к значительному нарушению общего состояния из-за интенсивного зуда. При этом нередко появляются так называемые системные, или общие симптомы лекарственной крапивницы:
- Слабость.
- Головная боль.
- Тошнота.
- Рвота.
- Спазмы в животе.
- Головокружение.
- Диарея.
- Метеоризм.
- Кашель.
- Одышка.
- Чувство нехватки воздуха.
- Повышение температуры тела.
Пациент жалуется на озноб, плохо переносит физическую нагрузку. Расчесы усугубляют тяжесть реакции и могут становиться причиной инфицирования кожи, если элементы сохраняются дольше нескольких часов.
Отек Квинке
Развивается, как и крапивница, остро – от нескольких минут до 4 часов после контакта с провоцирующим фактором. Представляет собой плотную припухлость, располагающуюся в области сосредоточения подкожной жировой клетчатки и в зонах, покрытых слизистой оболочкой. Затрагиваются губы, щеки, веки, ротовая полость, глотка и гортань, пищеварительный тракт. Имеет четкие границы, существует до 72 часов.
Наиболее опасен при локализации в гортани, так как при этом возникает перекрытие узкого просвета для прохождения воздуха и есть риск асфиксии (удушья). Характерны такие симптомы как:
- осиплость голоса;
- «лающий» кашель;
- одышка;
- нарастающая синюшность носогубного треугольника;
- чувство нехватки воздуха;
- потливость;
- паника.
Дыхание пациента шумное, слышное даже на некотором расстоянии от него.
Сочетанная патология
Зудящая сыпь может наблюдаться в качестве компонента клинической картины разных патологий, но обычно она возникает при аллергии в результате развития общей, затрагивающей все органы и системы реакции. В этом разделе описываются состояния, с которыми чаще всего сочетается крапивница.
Бронхоспазм
Развивается остро при воздействии раздражителя (это может быть лекарственный аллерген, введенный инъекционно, в таблетках или вдыхаемый в виде аэрозоля) и представляет собой сужение просвета респираторного тракта в области бронхов в результате сокращения, или спазма мускулатуры. Характеризуется следующими симптомами:
- Одышка с затруднением выдоха.
- Чувство нехватки воздуха.
- «Свистящие» сухие хрипы в легких.
- Приступообразный кашель со скудной мокротой или вовсе без нее.
- Шумное дыхание.
Пациент может принимать вынужденное положение с опорой на руки, чтобы облегчить движения грудной клетки и справиться с одышкой.
Ринит и конъюнктивит
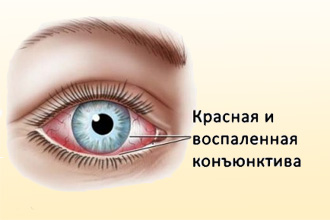 В случаях, когда эти патологии имеют аллергическую природу, они часто проявляются в сочетании. Ринит, иначе насморк, возникает при поражении слизистой оболочки носа. При конъюнктивите страдают глаза. Пациентов беспокоит:
В случаях, когда эти патологии имеют аллергическую природу, они часто проявляются в сочетании. Ринит, иначе насморк, возникает при поражении слизистой оболочки носа. При конъюнктивите страдают глаза. Пациентов беспокоит:
- заложенность носа;
- чихание;
- выделение прозрачной водянистой или, наоборот, густой слизи из носа;
- отек и зуд век;
- покраснение глаз с ощущениеv сухости, «песка», раздражения;
- слезотечение;
- светобоязнь.
Симптомы возникают остро, и триада – зудящая сыпь, насморк и покраснение глаз – характеризует аллергическую реакцию немедленного типа.
Патология может развиваться при введении лекарств в нос, контакте препарата с конъюнктивой или другом варианте поступления в организм.
Анафилактический шок
Крапивница при лекарственной аллергии может выступать в качестве «предвестника» этого угрожающего жизни состояния, которое характеризуется резким падением артериального давления (коллапсом). Шок – финальный этап анафилактической реакции, развивающейся при запуске механизмов гиперчувствительности немедленного типа. Из этого следует, что он возникает остро (в период от нескольких минут до 4 часов после контакта с провокатором), имеет бурное течение.
Симптомы, помимо появления зудящих волдырей на теле, включают также:
- Бронхоспазм.
- Одышка.
- Отек Квинке.
- Головокружение.
- Тошнота.
- Рвота.
- Спазмы в животе.
- Диарея.
- Головная боль.
- Озноб.
- Лихорадка.
У пациента возникает ощущение «волны жара», прошедшей по телу; характерна резкая слабость, обильная потливость, чувство страха, бледность кожи. При коллапсе человек теряет сознание, у него могут возникать судороги, непроизвольное выделение кала и мочи.
Сывороточноподобный синдром
Эта патология возникает при формировании иммунных комплексов, провоцирующих неблагоприятные изменения в сосудах и тканях организма. Сывороточноподобный синдром связан с применением противомикробных препаратов: пенициллинов, фторхинолонов, сульфаниламидов. Он проявляется, в среднем, спустя 10-16 дней после контакта с причинно-значимым медикаментом.
Течение крапивницы
Клиническая картина соответствует классической форме заболевания и включает такие симптомы как:
- сыпь в виде волдырей;
- зуд;
- жжение;
- отек;
- покраснение кожи.
Крапивница может быть как местной, так и генерализованной, с рядом дополнительных проявлений в виде лихорадки, тошноты, рвоты, боли в животе и общей слабости. Развивается остро, внезапно. При этом у пациентов отмечается упорный характер сыпи – она повторяется на протяжении нескольких недель с разными интервалами; иногда элементы возникают ежедневно. Также есть риск развития отека Квинке и анафилактического шока.
Лекарственная лихорадка
Это один из основных компонентов сывороточноподобного синдрома, который сопровождает появление зудящей сыпи. В отличие от нарастания температуры тела при изолированной форме крапивницы, лихорадка лекарственной этиологии характеризуется продолжительным течением. Она сохраняется от 1-7 дней до нескольких недель. При этом общее самочувствие пациента нарушается незначительно – нет сильной головной боли, слабости и озноба (хотя в тяжелых случаях вероятно возникновение всех перечисленных симптомов).
Примечательно, что при наличии распространенной кожной сыпи даже отмена препарата, спровоцировавшего реакцию, не приводит к быстрому купированию (прекращению) лихорадки. Чем тяжелее протекает крапивница, тем дольше сохраняется повышенная температура тела. И, наоборот, при легкой форме уртикарии отказ от применения лекарства приводит к улучшению уже спустя несколько дней.
Другие проявления
В этой группе следует перечислить последствия поражения разных функциональных систем организма. Крапивница лекарственной этиологии, возникающая при сывороточноподобном синдроме, может сочетаться с такими состояниями как:
-
 Поражение почек. В моче обнаруживается белок, повышенное количество эритроцитов и лейкоцитов. Есть риск развития острой функциональной недостаточности.
Поражение почек. В моче обнаруживается белок, повышенное количество эритроцитов и лейкоцитов. Есть риск развития острой функциональной недостаточности. - Артрит. Пациенты жалуются на болезненность крупных и мелких суставов, дискомфорт при движении.
- Гастроэнтерологические нарушения. Это сбои со стороны пищеварительного тракта, проявляющиеся тошнотой, рвотой, диареей, болью в животе. В кале может обнаруживаться кровь.
- Бронхоспазм. Характерен кашель, свистящее дыхание, одышка.
- Поражение печени. Возникает желтуха, кожный зуд, лихорадка.
В патологический процесс могут вовлекаться также структуры нервной системы. Реакции бывают очень тяжелыми, протекают длительно, приводят к интоксикации и истощению организма, способны стать причиной развития функциональной недостаточности разных органов.
Диагностика
Нужно собрать анамнез – расспросить пациента о том, когда появились жалобы, есть ли склонность к аллергическим реакциям, болеют ли крапивницей близкие родственники. Также проводится объективный осмотр, задействуются дополнительные методы диагностики:
- исследование уровня антител класса IgE;
- кожные и провокационные пробы с аллергеном;
- микроскопия выделений из носа;
- пробный прием подозреваемого лекарства.
Лабораторные методы безопасны для пациента, но кожные и провокационные пробы, а также прием препарата для наблюдения за реакцией могут привести к развитию тяжелых симптомов. Поэтому нужно узнать, не было ли у больного анафилактического шока в анамнезе; наличие беременности полностью исключает возможность проведения таких тестов.
За несколько дней до исследований нужно прекратить прием антигистаминных средств и глюкокортикостероидов.
Они «смазывают» проявления реакции и могут привести к ложноотрицательным результатам тестов.
Лечение
При чувствительности к медикаментозным средствам следует выяснить причинно-значимые препараты и принять меры касательно устранения острых симптомов реакции. Используются несколько базовых методов терапии.
Элиминация
Вылечить пациента с медикаментозной непереносимостью сложно, и понятие «выздоровление» означает переход в состояние ремиссии – отсутствия каких бы то ни было симптомов реакции. Добиться такого результата можно с помощью элиминационных, или ограничительных мероприятий. Рекомендуется:
- Отказаться от приема причинно-значимых препаратов.
- При необходимости постоянного получения их в схеме терапии подобрать безопасную альтернативу.
- Использовать любые лекарства только под контролем врача.
- Не прибегать к самолечению, особенно к противомикробным средствам.
Помните, что опасны не только таблетки или инъекции, но и наружные средства – мази, капли, лосьоны. При истинной аллергии тяжелую реакцию может вызвать даже минимальный объем провокатора.
Диета
Хотя основным триггером реакции является лекарственный препарат, в период острого течения следует ограничить поступление потенциальных пищевых аллергенов – иначе есть риск развития чувствительности к продуктам и напиткам. Так, из рациона убирают:
- яркие фрукты и овощи – в том числе экзотические (цитрусы, бананы, киви);
- острые приправы, консервы и колбасы;
- пиво, вино и другие алкогольные напитки;
- яйца, морепродукты, молоко;
- красное мясо;
- шоколад, кофе;
- чипсы, сухарики;
- острый и плавленый сыр;
- газированные напитки.
Лучше избегать еды, в которой присутствуют добавки: ароматизаторы, консерванты, красители. Они могут вызывать истинные и псевдоаллергические реакции даже тогда, когда основной компонент блюда для здоровья безопасен.
Медикаментозное лечение
Терапия направлена на устранение симптомов – полностью убрать чувствительность к лекарству нельзя, и каждый новый контакт будет вызывать сыпь и обусловливать потребность в новом курсе медицинской помощи. Чем лечить крапивницу? Можно воспользоваться следующими медикаментами:
| Фармакологическая группа | Пример препарата | Патология | ||
| Изолированная форма поражения кожи | Сочетанное течение | Сывороточноподобный синдром | ||
| Блокаторы H1-рецепторов гистамина | «Цетрин», «Дезлоратадин», «Зиртек», «Супрастин», «Тавегил» | + | + | + |
| Стабилизаторы мембран тучных клеток | «Кромоглициевая кислота», «Интал», «Задитен» | + | + | — |
| Глюкокортикостероиды | «Преднизолон», «Дексаметазон», «Гидрокортизон» | + | + | + |
| Плазмозамещающие растворы | Солевые, альбумин, декстраны | — | При потребности | |
| Симпатомиметики | «Адреналин», «Эпинефрин» | — | ||
Если возникает тяжелая крапивница лечение, особенно при развитии анафилактического шока, должно проводиться в условиях стационара, где есть возможность оказания полноценного реанимационного пособия и круглосуточного наблюдения за состоянием пациента.
Профилактика и прогноз
Предугадать реакцию на лекарство нельзя, однако перед использованием любого препарата следует уточнять риск аллергии (опросить пациента, при возможности и необходимости выполнить кожные пробы). Если о наличии чувствительности известно, причинно-значимый медикамент не применяют, как и те средства, с которыми вероятна перекрестная реакция.
В качестве профилактических мероприятий рекомендуется:
- Отказаться от самолечения, особенно если речь идет об антибиотиках, сульфаниламидах.
- Выбирать препараты и дозировки осознанно и применять только по показаниям, избегая использования «на всякий случай».
- Вовремя диагностировать и лечить патологии пищеварительной, эндокринной системы.
Прогноз для пациента благоприятный при легком течении крапивницы и отсутствии общих реакций. Однако больные, переносившие анафилактический шок или сывороточноподобный синдром, должны быть осторожны, так как вероятность тяжелого течения симптомов при повторном контакте с причинно-значимым препаратом весьма высока.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
