Лекарственная сыпь с эозинофилией и системной симптоматикой

Общие сведения
Эозинофилия диагностируется у больного в том случае, если у него при лабораторном анализе определяется абсолютное или относительное повышение количества эозинофилов в крови. Эозинофилия определяется, если в периферической крови количество эозинофилов превышает 500/мкл. Это состояние является маркером патологических изменений в организме, оно характерно для очень большого количества болезней. Очень часто подобное явление отмечается при паразитарной инфекции, а также при аллергических проявлениях.
Гиперэозинофильный синдром – это состояние, при котором отмечается эозинофилия периферической крови и при этом отмечается поражение или дисфункция систем органов. Гиперэозинофильный синдром характеризуется эозинофилией у людей без паразитарных, аллергических проявлений или других причин эозинофилии.
О том, почему проявляется эозинофилия и как действовать, если было диагностировано такое состояние, речь пойдет в этой статье.
Патогенез
Эозинофилы – это клетки в тканях организма. Эозинофилия (повышение эозинофилов) характеризуется как иммунный ответ. Но степень эозинофилии периферической крови не всегда может точно предсказать риск повреждения органа. Если количество эозинофилов высокое, не всегда речь идет о повреждении органа-мишени, и если их количество низкое, то повреждения не могут быть исключены. Несмотря на то, что эозинофилия развивается при многих болезнях и инфекциях, функция эозинофилов до конца неизвестна. Цитокины, стимулирующие продукцию эозинофилов, вырабатывают в основном лимфоциты. Их продукцию могут вызывать определенные инфекции или аллергические проявления.
При паразитарных инфекциях эозинофилия проявляется ввиду стимуляции Т-хелперами. Как правило, такой ответ отмечается после инфильтрации паразитом ткани и контакта с иммунологической эффекторной клеткой. При ответе T-хелпера производится интерлейкин 4 (IL-4), в свою очередь, стимулирующий продукцию IgE и рост количества эозинофилов. Также продуцируется IL-5, стимулирующий активную выработку эозинофилов, их выход из костного мозга и активацию.
Уменьшение эозинофилов крови может происходить под воздействием вирусных и бактериальных инфекций, лихорадки.
Органы-мишени эозинофилов – легкие, ЖКТ, кожа. Но при повышенном количестве этих клеток может также отмечаться повреждение сердечной и нервной систем.
Эозинофилы
Говоря об этом состоянии, важно понимать, что такое эозинофилы в анализе крови. Это одна из разновидностей лейкоцитов, часть иммунной системы человека. Они развиваются из тех же клеток, что и моноциты-макрофаги, нейтрофилы и базофилы. Отмечаются следующие функции эозинофилов: защита от воздействия внутриклеточных бактерий, защита от паразитарных инфекций, модуляция реакций гиперчувствительности немедленного типа. Говоря о том, за что «отвечают» эти клетки, следует отметить, что они особенно важны для защиты против паразитарных инфекций.
Эозинофилы модулируют реакции гиперчувствительности немедленного типа путем распада или инактивации медиаторов, которые высвобождают гистамин, лейкотриены, лизофосфолипиды и гепарин. В кровотоке эозинофилы живут 6-12 часов, большая их часть находится в тканях организма.
Норма эозинофилов
Норма эозинофилов в крови в процентном соотношении составляет не более 5%. Однако то, что эозинофилы повышены, определяется не только на основании процента этих клеток. Это относительное число, и оно меняется зависимо от количества лейкоцитов, относительных процентов лимфоцитов, нейтрофилов и других показателей.
Обозначение в анализе крови — EOS (эозинофилы). Содержание этих клеток в крови не зависит ни от пола, ни от возраста. Поэтому тем, кто ищет таблицу нормы эозинофилов в крови у женщин по возрасту, следует учесть, что и у женщин, и у мужчин в процентном соотношении нормой является 1-5% эозинофилов от общего количества лейкоцитов. Если перевести проценты в абсолютные цифры, то нормальным является показатель 120-350 эозинофилов на миллилитр крови. Если процент эозинофилов в крови повышен или он намного ниже нормы, речь идет о развитии патологических процессов в организме.
Если речь идет об определении этих показателей у ребенка до 5 лет, то он может быть выше на 1-2%. Нормальное значение абсолютных значений этого показателя для детей — 0,07–0,65 х 10^9/мл. Но, чтобы разобраться, что это значит — эозинофилы выше нормы, необходимо учесть оба показателя. Так, если увеличивается только относительное их содержание, это может быть связано с уменьшением доли других компонентов лейкоцитарной формулы. Абсолютные показатели будут при этом в норме.
Если оба показателя превышают норму, это является свидетельством истинного повышения уровня эозинофилов в крови.
В случае если эозинофилы понижены или эозинофилы 0, это может свидетельствовать о тяжелой гнойной инфекции, отравлении тяжелыми металлами. В таком случае, что это значит, покажут дальнейшие исследования.
В отличие от норм у взрослого человека, у ребенка до 5 лет эозинофилы 1-6% — это нормальный показатель. У ребенка до 2 лет нормой являются эозинофилы 1-7%. Более высокие результаты уже свидетельствуют о наличии определенных отклонений. Если анализ показывает эозинофилы 8% у взрослого человека или у ребенка, это уже свидетельствует об отклонении от нормы. В случае если определяются эозинофилы 10% у ребенка или взрослого, речь уже идет об умеренной эозинофилии.
Тем не менее, при обработке анализов с повышенными эозинофилами важно также учитывать суточные колебания. Так, утром и вечером этот показатель увеличивается.
Классификация
В зависимости от тяжести процесса эозинофилия периферической крови подразделяется на такие разновидности:
- легкая (показатель 500-1500 эоз/микролитр);
- средняя (1500-5000 эоз/микролитр);
- тяжелая (больше 5000 эоз/микролитр).
В зависимости от причин проявления патологии:
- Первичная — клональная пролиферация эозинофилов, происходящая при гематологических патологиях. Подобное явление характерно для лейкозов и миелопролиферативных заболеваний.
- Вторичная – спровоцирована рядом негематологических расстройств.
- Идиопатическая – причины такого явления до сих пор неизвестны.
- Гиперэозинофилия — состояние, когда число эозинофилов больше 1500 эоз/микролитр.
Причины эозинофилии
Причины повышения эозинофилов у взрослого и у детей могут быть связаны с целым рядом заболеваний и проявлений. В частности, эозинофилия возникает при таких заболеваниях:
- Бронхиальная астма, аллергический ринит — причины эозинофилии у детей часто связаны с аллергическими проявлениями. Разнообразные аллергические реакции вызывают повышение эозинофилов. Эозинофильная пневмония – состояние, при котором проявляется эозинофильный инфильтрат легкого. Развивается как ответ организма на влияние аллергена. Аллергическую природу имеют и некоторые болезни ЖКТ — эозинофильный эзофагит, эозинофильные желудочно-кишечные расстройства. При таких проявлениях также отмечается эозинофилия.
- Миелопролиферативные нарушения, неоластические процессы – в таком случае отмечается тяжелая эозинофилия (показатель ≥100,000 эоз/микролитр). Подобное отмечается при остром и хроническом эозинофильном лейкозе, клеточной лимфоме, остром лимфобластном лейкозе, опухолевых процессах и др. Хронический миелолейкоз — характерно увеличенное количество эозинофилов и базофилов (эозинофильно-базофильная ассоциация).
- Паразитарные инфекции – иногда, если у человека повышенные эозинофилы в крови, это значит, что произошло заражение паразитами. Часто причиной повышения эозинофилов является заражение гельминтами. Ряд паразитов распространен только в отдельных географических областях. Причиной такого явления могут быть: стронгилоидоз, токсокароз, нематодоз, трихинеллез и др. Иногда сложно ответить на вопрос, почему повышаются эозинофилы, так как эти инфекционные процессы протекают бессимптомно.
- Негельминтные паразиты и другие инфекции — причины повышения эозинофилов в крови у ребенка и взрослого могут быть связаны с заражением протозийными паразитами, чесоточным клещом, грибковыми инфекциями.
- Инфекционные болезни – как подтверждает доктор Комаровский и другие педиатры, эозинофилия возможна при инфекционных заболеваниях. Это скарлатина, ветрянка, корь, туберкулез и другие болезни легких. Схема лечения таких заболеваний может включать Полиоксидоний и другие иммуностимуляторы. Однако при многих бактериальных и вирусных инфекциях количество ацидофильных гранулоцитов может уменьшаться. Отсутствуют доказательства связи эозинофилии и токсоплазмы, туберкулеза, бартонеллеза, стрептококковой инфекции.
- Ретровирусные инфекции — ВИЧ.
- При применении некоторых лекарственных средств может отмечаться лекарственная реакция с эозинофилией и системными симптомами (DRESS). Эта реакция является потенциально опасной для жизни.
- Атопический дерматит.
- Надпочечниковая недостаточность, особенно в острой форме.
- Болезни соединительной ткани — эозинофильный гранулематоз с поливаскулитом, гранулематоз Вегенера, ревматоидный артрит, системная красная волчанка и др.
- Другие заболевания — герпетиформный дерматит, раздражение слизистых оболочек, саркоидоз, реакция отторжения трансплантанта.
Симптомы
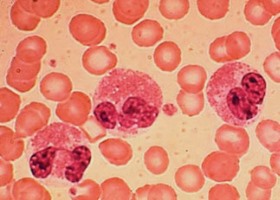
Если повышены эозинофилы у взрослого или ребенка, симптомы этого состояния обуславливаются болезнью, которая привела к тому, что норма эозинофилов была нарушена.
- Если причины эозинофилии связаны с аллергическими и кожными болезнями, больного беспокоит зуд, покраснение, сухость кожи. Возможно также мокнутие, появление язв и волдырей, отслоение эпидермиса.
- Если эозинофилы в крови у взрослого повышены в связи с аутоиммунными и реактивными болезнями, может отмечаться анемия, повышение температуры тела, снижение веса, фиброз легких, увеличение селезенки и печени, боль в суставах, сердечная недостаточность, воспаление вен.
- В случае глистных инвазий увеличиваются и болят лимфатические узлы, также увеличивается селезенка и печень, отмечаются признаки общей интоксикации – тошнота, головные боли, миалгии, слабость.
- При легочных инфильтратах с эозинофильным синдромом отмечается целый спектр проявлений. Для состояния характерна эозинофилия периферической крови. При эозинофильной пневмонии отмечается лихорадка, кашель, ночная потливость, потеря веса, одышка, плевральная боль. Состояние может быть как острым, так и хроническим. При остром процессе развивается дыхательная недостаточность, при которой требуется искусственная вентиляция.
- При эозинофильной реакции на лекарственные средства вероятно проявление разных синдромов. Это может быть холестатическая желтуха, сывороточная болезнь, интерстициальный нефрит, иммунобластная лимфаденопатия и др. Реакция на лекарства при эозинофилии и системные симптомы случается редко. При этом может отмечаться сыпь, атипичный лимфоцитоз, лимфаденопатия и др.
Анализы и диагностика
Так как существует очень большой список причин, по которым у человека увеличивается количество эозинофилов, в процессе диагностики врачу требуется подробно изучить историю болезни и провести осмотр пациента. Прежде всего, врач проводит опрос и анализирует вероятность наиболее распространенных причин – аллергических реакций, неопластических осложнений, инфекционных заболеваний. Специалист должен выяснить, какие лекарства принимал человек, проявлялись ли у него системные симптомы.
Анализ крови на эозинофилы проводится в рамках общего исследования крови. Биохимический анализ крови проводят, чтобы более точно определить состояние организма.
При необходимости определяется эозинофильний катионный белок — неинвазивный маркер эозинофильного воспаления при аллергических болезнях и других состояниях. Говоря о том, что показывает эозинофильный катионный белок, следует учесть, что содержание ECP прямо пропорционально количеству эозинофилов.
Еще один показатель — катионный протеин эозинофилов (ЕСР) позволяет определить степень выраженности эозинофильного воспаления.
Если эозинофилия подтверждается, проводят дополнительные исследования:
- Мазок из носа на эозинофилы (риноцитограмма) — проводится с целью исключения аллергической природы болезни. Мазок из носа целесообразно проводить при подозрении на аллергический ринит.
- Исследование кала на наличие яиц глистов и паразитов. Может потребоваться повторный анализ, а также исследование на наличие других паразитов.
- Другие исследования — чтобы выяснить причину состояния, проводят обследование сердца, кожи, нервной и дыхательной системы. Может потребоваться проведение анализа мочи, рентгена грудной клетки, функциональные анализы печени и др.
Лечение
Лечение состояния проводят в зависимости от диагностированной болезни. В случае, если эозинофилия была спровоцирована лекарствами, необходимо прекратить их прием.
Доктора
Лекарства
При гельминтозных поражениях назначают прием средств Вермокс, Вормил, Декарис, Пирантел и др. Другие препараты назначают в зависимости от разновидности выявленных паразитов.
При эозинофильной пневмонии назначают Преднизон, Метилпреднизолон, Преднизолон. Лекарства применяют строго по схеме, расписанной врачом.
Назначение других препаратов проводится в зависимости от заболевания, состояния пациента и схемы лечения, назначенной врачом.
Процедуры и операции
Суть лечения состоит в том, чтобы прекратить воздействие на организм какого-либо патологического состояния, провоцирующего повышение количества эозинофилов. Назначение любых процедур или оперативных вмешательств зависит от диагностированного заболевания.
Лечение народными средствами
Практиковать вспомогательное лечение народными средствами можно только в том случае, если болезнь диагностирована и врач одобрил применение таких методов.
При аллергии используют отвары и настои трав — как для наружного, так и для внутреннего лечения. Пораженные места обрабатывают отварами череды, чистотела, календулы, ромашки, лаврового листа. Внутрь принимают отвар свежей крапивы, а также настой из смеси шиповника, зверобоя, корня одуванчика, кукурузных рылец, золототысячника. Их в равных пропорциях перемешивают и 2 ст. л. смеси заливают 250 мл кипятка. Также применяют внутрь настой молодых побегов калины.
При аскаридозе и энтеробиозе эффективно потребление чеснока, лука, тыквенных семечек, грецких орехов. Эффективен отвар гранатовых корок, для приготовления которого 5 г сухих измельченных корок заливают 150 мл кипятка. Через полчаса пьют всю порцию. Прием такого средства проводят в течение трех дней.
Другие методы применяют в зависимости от заболевания.
Профилактика
Суть профилактики – в предотвращении тех болезней, которые сопровождает эозинофилия. Для этого необходимо регулярно совершать профилактические осмотры, вести здоровый образ жизни, укреплять иммунитет. Важно своевременно лечить все заболевания, выполняя предписания врача.
У детей
Норма эозинофилов у детей, в зависимости от их возраста, составляет 0,07-0,65 х 10^9/мл. Если при анализе крови определяется, что повышены эозинофилы у ребенка, причины могут быть связаны с целым рядом болезней и состояний:
- паразитарные инфекции, гельминтозы;
- аутоиммунные болезни;
- аллергические проявления;
- астма;
- гранулематозные процессы;
- прием лекарств;
- лимфогранулематоз, злокачественные образования (уровень эозинофилов выше нормы в несколько тысяч раз, возможна базофильно-эозинофильная ассоциация).
Однако эозинофилия у детей может отмечаться вследствие самых разных причин, поэтому в ходе расшифровки анализов важно учесть общее состояние здоровья ребенка.
У грудничка такое состояние может быть связано с реакцией на лекарства, последствиями внутриутробной инфекции, аллергией, эозинофильным колитом. У грудничков такое состояние также может быть следствием непереносимости лактозы.
При беременности
У беременных женщин эозинофилия чаще всего свидетельствует о глистной инвазии. Важно учесть, что для беременных женщин такое заболевание может стать причиной серьезных осложнений. Поэтому важно своевременно диагностировать болезнь и провести лечение под контролем врача.
Диета

Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Питание при таком состоянии зависит от диагностированного заболевания. Если речь идет об аллергических реакциях, важно исключить все продукты, которые могут спровоцировать аллергические проявления. В целом питание должно быть полноценным, разнообразным и максимально состоять из полезных продуктов.
Последствия и осложнения
При тяжелых формах эозинофилии могут развиваться осложнения, когда эозинофилы образуют агрегаты, закупоривающие мелкие кровеносные сосуды. В итоге развивается ишемия тканей и микроинфаркты. В таком случае могут наблюдаться признаки гипоксии мозга или легких.
Прогноз
Зависит от особенностей заболевания.
Список источников
- Абдулкадыров К.М., ред. Гематология: новейший справочник. М.: ЭКСМО; 2004.
- Анаев Э.Х. Эозинофилы и эозинофилии // Атмосфера. — 2002. — № 3. — С15-18.
- Мамаев Н.Н., ред. Гематология: руководство для врачей. СПб.: СпецЛит; 2011.
- Руководство по гематологии / Под ред. А.И. Воробьева. — М.: Медицина, 2003. — Т2. — С.190-193.
Источник
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке «Файлы работы» в формате PDF
Впервые термин «синдром гиперчувствительности» был предложен в 1988 г. (drug-induced hypersensitivity syndrome — DIHS). Другие ученые предложили иное название этому синдрому — лекарственная реакция с эозинофилией и системными симптомами (drug reaction with eosinophilia and systemic symptoms — DRESS синдром) [8].
DIHS -синдром рассматривается как острая генерализованная реакция на медикаменты, которая возникает в среднем через 2-8 недель после начала терапии, и проявляется в виде кожных поражений (мультиморфная эритема, эритродерма, поверхностный гранулематозный дерматит), лихорадки, лимфаденопатии, изменении со стороны крови (лейкоцитоз, лимфоцитоз, эозинофилия, наличие атипичных мононуклеаров), системных поражений в виде гепатита, нефрита, энцефалопатии, панкреатита и др [1]. DRESS-синдром является одной из нескольких серьезных побочных реакций на лекарства, которые могут возникнуть в результате одного из более чем 50 рецептурных препаратов. Это опасное состояние, которое требует быстрой диагностики и тщательного мониторинга. В настоящее время эта болезнь считается «редкой»; она недооценивается, поэтому может встречаться намного чаще, чем считается.
Встречаемость заболевания колеблется между 1человек на 3000 и 1человек на 10 000 (это зависит от группы препарата). Смертность составляет 10-20%, чаще болеют взрослые [8]. Главной причиной смерти является печеночная недостаточность (80%), на втором месте стоит почечная недостаточность (40%) [7].
Наличие атипичных лимфоцитов в крови занимает первое место по гематологических аномалиям (63%) [7]. Эозинофилия и лимфоцитопения составляют 52% и 45% соответственно.
Синдром возникает при применении различных лекарственных препаратов. К таким препаратам относятся: фенобарбитал, карбамазепин, фенитоин [3], ламотриджин, сульфасалазин, ибупрофен, аллопуринол а также антимикробные препараты, в частности – антибактериальные средства, содержащие бета – лактамное кольцо (амоксициллин, цефтриаксон) [4].
Точный патогенез DIHS – синдрома неизвестен. Выделяют 3 наиболее вероятных компонентов развития синдрома [8]:
генетический компонент, который участвует в иммунном ответе;
триггерный компонент, который является спусковым крючком; в основном это вирусная инфекция;
дефект в метаболизме лекарственных препаратов, который приводит к невозможности устранить промежуточные продукты.
Исходя из этого, можно выделить три теории развития. Вирусная теория рассматривает клинические проявления синдрома как результат прямого цитотоксического противовирусного иммунного ответа в тканях, а медикамент играет лишь роль иммуносупрессивного фактора. Исследования, проведенные в 2006 году показали, что вирус герпеса тесно взаимосвязан с DRESS- синдромом, особенно – герпесвирус 6 типа [6]. Было показано, что Т-лимфоциты у пациентов реагируют на эпитоп герперсвирусов, а не на медикаменты. В этой теории медикаменты являются иммуносупрессорорами. Они способствуют реактивации оппортунистических герперсвирусов (герпес, папиллома). Так, описана пусковая роль вируса герпеса 6 типа и вируса Эпштейна-Барра в развитии рассеянного склероза у людей. Также показано, что вирус простого герпеса 1 типа является причиной срыва иммунной толерантности при ревматоидном артрите. Эта теория сходна с реакцией трансплантата против хозяина [1]. Данную теорию можно представить в виде схемы:
Прием медикаментов
Реактивация латентных герпесвирусов
Супрессия Т-лимфоцитов
Стимуляция противовирусного иммунитета
Реактивация латентных герпесвирусов
Цитокиновый шторм
В основе аутоиммунной теории лежит молекулярная мимикрия между двумя комплексами. Первый комплекс представляет собой взаимосвязанные медикамент и носитель, а второй комплекс – это антигенные структуры герпес вирусов, особенно HHV – 6. Это приводит к формированию, как специфических Т-лимфоцитов с перекрестно — реагирующими ангиген-распознающими рецепторами, так и перекрестно-реагирующих антител [1,8]. Также одним из доказательств этой теории является ассоциация этого синдрома с некоторыми аллелями гистосовместимости (HLA) [2].
Синтетическая теория предполагает,что DRESS-синдром возникает в результате взаимного модулирования двух процессов: аутоиммунная реакция, вызванная лекарством и противовирусный иммунный ответ на антигена микроорганизма. Причиной является идентичный механизм реакции [8]. Это теория является симбиозом предыдущих двух: действует и аутоиммунные реакции, и противовирусный иммунный ответ.
Особенностью этого заболевания является то, что клинические признаки могут проявляться через 2-6 недели после начала приема лекарственных препаратов, а также через некоторое время после прекращения приема лекарств, либо же в самом начале применения. Первыми симптомами являются лихорадка и сыпь. Температура колеблется в пределах от 38Со до 40Со, что также проявляется при инфекционных заболеваниях. Температура может сохраняться в течение нескольких недель, даже после прекращения употребления медикаментов. Первоначально сыпь имеет характер экзантемы, с течением времени становится более яркой, нарастает отечность, отдельные элементы сыпи сливаются друг с другом. Сыпь может переходить в другие формы: в везикулы, пузыри или пурпуру, может развиться токсический эпидермальный некролиз. Сыпь сначала появляется на лице, шее, верхних конечностях, затем прогрессирует в нижние конечности. Часто наблюдается шейная лимфаденопатия [8].
Проявлениями этого синдрома являются системные заболевания. Среди таких заболеваний наиболее часто встречаются поражения печени. Они проявляются в виде гепатомегалии, трансаминита (повышение уровня трансаминазы), гепатита или печеночной недостаточности. Почечные нарушения чаще всего связаны с применением аллопуринола. Возможно увеличение мочевины или креатинина, появление альбумина в моче, реже можно встретить эозинофилы в моче. Различные легочные аномалии, встречающиеся реже при этом синдром, включают острый интерстициальный пневмонит, лимфоцитарная интерстициальная пневмония и респираторный дистресс-синдром взрослых, а также может быть пневмоторакс и спонтанная эмфизема средостения [5].
Нарушения со стороны нервной системы включают менингит, отек мозга, параличи черепно-мозговых нервов, а также судороги. Со стороны сердечно-сосудистой системы, очень быстро может развиться миокардит, лейкоцитоз, эозинофилия, а также наличие атипичных лимфоцитов в крови. Резко снижается уровень Ig G, Ig A, Ig M в начале принятия лекарства, самый низкий уровень наблюдается после отмены препаратов.
Так как это заболевание острое, следует быстро сделать необходимые лабораторные исследования, для того чтобы поставить диагноз. Помимо лабораторной диагностики существует два набора диагностических критериев для того, чтобы поставить диагноз «DRESS – синдром». Первый – шкала RegiSCAR (Registery of Severe Cutaneous Adverse Reactions) – включается в себя 7 критериев: лихорадка (> 38.5 oC), кореподобная сыпь, лимфаденопатия, эозинофилия, лейкоцитоз и атипичные лимфоциты, отек лица и пурпура, поражение печени и другие системные поражения. Кроме этого, проводятся серологические (вирусного гепатита, антиядерные антитела, культура крови).Если признак присутствует у пациента, то ставится 1 балл, а если отсутствует – 0 баллов. Если сумма баллов >5 – у пациента DRESS – синдром, если < 2 – синдром отрицается [ 8].
Японскими учеными был предложен второй набор критериев для установки диагноза, который называется «SCAR-J диагностические критерии для DRESS/DIHS – синдрома» [8]. Этот набор включает следующие критерии:
макулопапулезная сыпь;
лимфоаденопатия;
Лихорадка (>38оС);
Гепатит
Реактивация герпес-вирусов 6 типа (подтвержденная в ПЦР или методом парных сывороток);
Лейкоцитоз
Диагноз ставится при наличии хотя бы 5 из 6 данных критериев.
Лабораторная диагностика включается в себя три метода:
Патч-тест (Patch – test, аппликационная проба) с медикаментами. Цель этого теста – проверка реакции замедленного типа в течение нескольких дней. Этот тест позволяет установить причину развития аллергической реакции, то есть установить лекарство, которое вызвало ответ. Проводится тест на коже спины: накладывают пластыри, которые содержат различные медикаменты, оставляют на 96 часов. Фиксируют результаты через 48,72,96 часов после начала теста;
тест трансформации лимфоцитов — классические метод, который основан на способности сенсибилизированных лимфоцитов вступать в митоз, образовывать лимфобласты под влиянием соответствующих лекарственных препаратов. Это говорит об иммунном ответе на данный препарат;
определение активности олигоаденилатсинтетазы лимфоцитов, которая показывает активность синтеза интерферона – важного компонента, как клеточных иммунопатологических реакций, так и противовирусного иммунитета [1].
DRESS-синдром можно рассматривать, как мультифакторное заболевание человека. К факторам относятся: медикаменты, которые обладают иммуносупрессивным действием, герпесвирусные инфекции в реактивном состоянии, а также генетическая предрасположенность макроорганизма (наличие определенных аллелей HLA). В результате действия всех факторов появляются симптомы гиперчувствительности (поражение кожи, эозинофилия, системные симптомы – гепатит, нефрит, энцефалопатия и др.) и симптомы вирусной инфекции, в частности лимбический энцефалит, синдром неадекватной продукции антидиуретического гормона и др. [1].
Список литературы
Мальцев Д.В., Казмирчук В.Е., Царик В.В. Трансформация современных представлений о природе гиперчувствительности к медикаментам: от аллергии к вирус-опосредованному аутоиммунитету. Иммунопатология, аллергология, инфектология. 2011. №3. С.87-100.
Экспериментальные модели в патологии: учебник / В.А. Черешнев, Ю.И. Шилов, М.В. Черешнева, Е.И. Самоделкин, Т.В. Гаврилова, Е.Ю. Гусев, И.Л. Гуляева. Пермь: Перм. гос. нац. исслед. ун-т., 2014. 324 с.
Allam, JP; Paus T; Reichel C; et al. (Sep–Oct 2004). «DRESS syndrome associated with carbamazepine and phenytoin». European Journal of Dermatology. 14 (5): 339–342.
«Drug reaction with eosinophilia and systemic symptoms». Wikipedia. Wikipedia Foundation, Inc. 4.01.2018. Web. https://en.wikipedia.org/wiki/Drug_reaction_with_eosinophilia_and_systemic_symptoms (дата обращения: 27.01.2018).
Eliseeva Т.I., Balabolkin I.I. Drug allergic reactions: current views (review). Sovremennye tehnologii v medicine 2016. 8(1). P.159–171.
Shiohara T, Inaoka M, Kano Y (2006) Drug-induced hypersensitivity syndrome (DIHS a reaction induced by a complex interplay among herpesviruses and anti-drug immune responses. Allergol Int 55: 1-8.)
Walsh SA, Creamer D (January 2011). «Drug reaction with eosinophilia and systemic symptoms (DRESS): a clinical update and review of current thinking». Clinical and Experimental Dermatology. 36 (1): 6–11.)
Waseem D, Latief M, Sofi N, Dar I, Khan Q, et al. Dress Syndrome: A Review and Update. Skin Dis Skin Care. 2016. 1: 1.
Источник
