Неотложное состояние при сыпи

Кожная сыпь. Первая помощь при кожной сыпи.
У больных в критическом состоянии кожная сыпь может оказаться решающим диагностическим признаком; особенно при инфекционных заболеваниях, которые даже при вирусном происхождении могут быть полностью курабельными.
1. Необходимо точно выяснить, имеется ли связь между появлением сыпи и основным заболеванием. Чаще всего сыпь как вторичный феномен у госпитализированных больных связана с аллергической реакцией на лекарственные препараты, наиболее вероятна реакция на антибиотики. Сроки возникновения сыпи могут совпадать с началом заболевания; кроме того, у госпитализированных больных в качестве вторичного заболевания может возникнуть любое из перечисленных в пунктах 2—5 расстройств. Лекарственная сыпь чаще всего предстает в виде эритематозно-пятнистой сыпи с локализацией на туловище и конечностях, но не затрагивающей ладони и подошвы ступней, либо в виде классических уртикарных аллергических проявлений. Синдром Стивенса— Джонсона представляет собой угрожающее жизни состояние, при котором сыпь появляется на слизистых оболочках, положительный эффект может быть получен при применении глюкокортикоидов.
2. Макулопапулезная сыпь, особенно у молодых женщин, использующих во время менструации тампоны, при наличии клиники септического шока требует исключения синдрома токсического шока; характерно, что при этом синдроме сыпь затрагивает ладони и подошвы ступней. Среди других причин возникновения макулопапулезной сыпи следует назвать корь и другие вирусные инфекции.
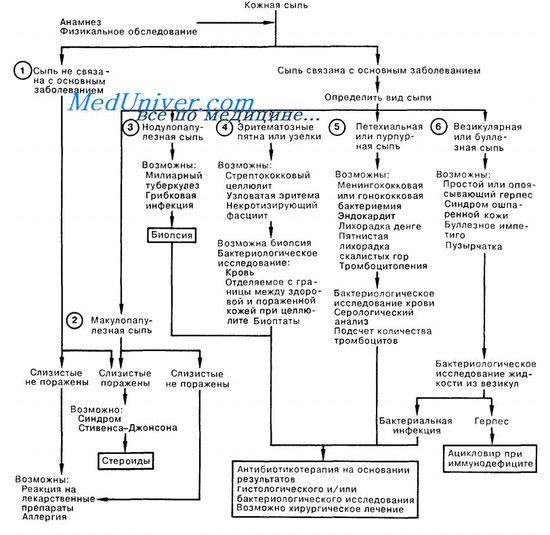
3. Нодулопапулезная сыпь при соответствующей клинической картине может быть признаком диссеминированного гранулематозного процесса, например милиарного туберкулеза (ТБ) или грибковой инфекции (например, кокцидиоидомикоз, криптококкоз, кандидамикоз). Для определения диагноза почти всегда показана биопсия с гистологическим и бактериологическим исследованием биоптата. В то же время следует избегать проведения биопсии у больного с нейтропенией.
4. Диагностика бактериального целлюлита (как правило, стрептококковой или стафилококковой этиологии, но иногда вызывается и грамотрицательными микроорганизмами) обычно несложна, за исключением случаев, когда клинические проявления напоминают узловатую эритему. При подозрении на узловатую эритему необходима биопсия пораженного участка.
Некротизирующий целлюлит и анаэробный фасцит требуют немедленного хирургического вмешательства и соответствующей антибактериальной терапии.
5. Петехиальная и пурпурная сыпи обычно сопровождают наиболее тяжелые, угрожающие жизни больного заболевания, среди которых менингококкемия занимает первое место в «тревожном» списке. Ключом к диагнозу являются результаты бактериологического исследования крови. Решающую роль может сыграть немедленное назначение антибиотиков; состояние, при котором появляется подобная сыпь, следует расценивать как неотложное. Пятнистая лихорадка Скалистых гор (американский клещевой риккетсиоз) и лихорадка ден-ге могут приводить к появлению пурпурной сыпи. При наличии петехиальной сыпи следует исключить вероятность не связанной с инфекцией тромбоцитопении.
6. Везикулярные либо буллезные кожные высыпания обычно указывают на диссеминированный опоясывающий или простой герпес у больного с иммунодефицитом; в этом случае показано лечение ацикловиром. Для определения диагноза достаточно сделать бактериологическое исследование жидкости из пузырей. Кроме диссеминированного герпеса, единственным другим вызывающим опасение диагнозом является стафилококковый токсический эпидермальный некролиз (СТЭН) (синдром ошпаренной кожи). Непрочные буллы при СТЭН лопаются и обнажают кожу; их легко отличить от везикулярных высыпаний при вирусных инфекциях. Важнейшее значение при этом синдроме имеет поиск первичной стафилококковой инфекции и антибиотикотерапии. Причиной сыпи считается вырабатываемый стафилококком токсин. Буллезные образования могут встречаться при целлюлите на границе между здоровой и пораженной кожей при стафилококковом и стрептококковом импетиго.
— Также рекомендуем «Осложнения у больного при онкологических заболеваниях.»
Оглавление темы «Неотложные состояния.»:
1. Гипотермия. Первая помощь при гипотермии.
2. Питание больного после неотложного состояния.
3. Сепсис. Первая помощь при сепсисе.
4. Инфекция в отделении интенсивной терапии.
5. Кожная сыпь. Первая помощь при кожной сыпи.
6. Осложнения у больного при онкологических заболеваниях.
7. Системная красная волчанка. Первая помощь при системной красной волчанке.
8. Делирий. Первая помощь при делирии.
9. Депрессия. Первая помощь при депрессии.
10. Отказ от реанимации. Смерть мозга.
Источник
С каждым годом увеличивается количество людей, подверженных аллергической реакции. Эта патология опасна своим тяжелым течением, которое может вызвать опасные состояния, сопряженные с риском для жизни пациента. К их числу относят анафилактический шок и отек Квинке.
Сильная аллергическая реакция является ответом иммунной системы на контакт с опасным для нее раздражителем (аллергеном). Проявления и лечение аллергии зависят от типа реакции и вида раздражителя.
При острых аллергических реакциях неотложная помощь оказывается свидетелями приступа. При этом вызов бригады скорой помощи является ее обязательной частью.

Общая характеристика
Чтобы защититься от агента, которого иммунитет посчитал «враждебным», организмом запускается защита: аллергическая реакция. Это состояние провоцируется большой группой факторов. Причем для людей, не склонных к аллергии, они совершенно безопасны.
Перечислим самые распространенные причины появления защитной реакции организма:
- Продукты питания (пищевому аллергену характерны яркие красные цвета);
- Медикаментозные препараты;
- Пыльца растений в период их цветения;
- Яд, оставленный в организме человека после укуса насекомых;
- Продукты производства химической промышленности (стиральные или чистящие порошки, бензин, лакокрасочные изделия и т.д.);
- Воздействие высоких или низких температурных режимов, в результате которых в организме выделяются вещества-провокаторы аллергии.
Попав в организм, аллерген начинает взаимодействие с антителами, которое приводит к активной выработке медиаторов аллергии. Главным из них является гистамин. Интенсивно воздействуя на все системы организма, развиваясь в различных органах, аллергенные медиаторы вызывают клинические проявления защитных реакций организма.
Обратите внимание!
Для появления симптоматики быстроразвивающейся и тяжелой аллергии достаточно незначительной дозы аллергена.
Защитная реакция организма на аллерген развивается последовательно. А симптомы аллергии обычно проявляются следующим образом:
- Краснота кожных покровов;
- Сыпь на больших участках кожи;
- Приступообразный кашель;
- Нарушение дыхательной функции;
- Беспокойство, страх, переходящий в панику;
- Губы, лицо, пальцы на руках и ногах синеют;
- Шок.
Обратите внимание!
Если реакция организма на аллерген началась через 15-20 минут после контакта с раздражителем, приступ будет тяжелым, возможно, критическим для пациента.
По статистике, самым опасным аллергическим состоянием для детей является отек гортани. В то время как смертельную угрозу для взрослых представляет нарушение функционирования сердца и сосудов. Тем не менее, как будет развиваться опасная реакция в данном конкретном случае, предугадать нельзя: каждый организм индивидуально реагирует на раздражитель.
Обратите внимание!
Острые аллергические реакции, независимо от формы и степени проявления, требуют немедленного обращения за помощью к медицинским работникам.
Пока бригада скорой помощи находится в пути, пострадавшему нужно оказать первую помощь при аллергии, содержание которой зависит от конкретных проявлений защитной реакции. Во всех случаях базовой медикаментозной терапией является прием антигистаминных лекарств (димедрола, супрастина, тавегила и т. д.). Использование этих препаратов показано и на этапе до госпитализации.

Неотложные действия
Рассмотрим общие принципы оказания неотложной помощи при аллергии.
Первое, что должны сделать спасатели, – оградить пострадавшего от контакта с аллергеном. Затем следует действовать в определенной последовательности, устраняя негативное влияние раздражителя.
Если отмечаются приступы пищевой аллергии, действуют согласно следующему алгоритму:
- Промывают желудок;
- Ставят клизму;
- Обеспечивают пострадавшего питьем чистой воды не менее 2 литров;
- Вызывают механическую рвоту;
- Применяют адсорбирующие препараты (активированный уголь, альмагель).
При укусе осы или другого насекомого неотложные действия состоят в следующем:
- Быстро вытащить жало;
- Перетянуть жгутом место, располагающееся выше укуса;
- Укушенный участок кожи обработать местным антигистаминным средством (фенистил). В качестве альтернативы используют таблетированные формы антигистаминов;
- К укушенному месту приложить холод.
Если приступ спровоцирован реакцией организма на шерсть животных, первая помощь предоставляется в такой последовательности:
- Устранить источник аллергической реакции;
- Принять антигистаминный препарат в форме таблеток.
Если формы аллергических проявлений выражены ярко, а больной не может самостоятельно оказать себе помощь, ему помогают лечь. При этом нужно обязательно следить за тем, чтобы его голова была повернута на бок. Эта мера является профилактикой западания языка или попадания в дыхательные пути рвотных масс. Чтобы облегчить пострадавшему процесс дыхания, следует обеспечить активный приток свежего воздуха в помещение, ослабив или сняв с больного давящие элементы одежды.
Рассмотрим клиническую картину и особенности доврачебной помощи при самых опасных аллергических состояниях.

Крапивница
Крапивница аллергической природы характеризуется появлением на разных частях тела пятнышек, яркого розового цвета. Они имеют неправильную форму, часто сливаясь в одно большое пятно. Чаще всего сильно чешутся, принося дискомфорт пациенту. Могут самостоятельно исчезнуть с кожных покровов через 15-20 минут или 2-3 часа после возникновения. Однако чаще всего они требуют лечения.
Появление крапивницы связывают с пищевыми продуктами. Тем не менее, случаев ее появления после введения лекарственных средств, вдыхания пыльцы растений или воздействия ядов насекомых, также немало.
Продукты, входящие в группу риска по развитию крапивницы:
- Яйца куриные;
- Цитрусовые;
- Какао бобы и продукты, изготовленные из них;
- Мед;
- Ананасы;
- Орехи;
- Клубника.
Помимо устранения сыпи, помощь при крапивнице понадобится и для уменьшения повышенных температурных показателей тела и общего недомогания. В качестве дополнительных симптомов могут выступать тошнота, рвота и нарушения стула. В данном случае речь идет об аллергическом поражении слизистой кишечника.
При крапивнице неотложная помощь состоит в следующих действиях:
- Устранить раздражитель, который стал источником аллергии;
- Использовать антигистаминное средство;
- Диагностировать состояние пациента после приема медикаментозного препарата;
- В случае резкого снижения или прекращения функционирования жизненно важных функций организма вызвать медиков и приступить к реанимационным действиям.
Если первая помощь была оказана эффективно и опасная симптоматика стала менее явной, дальнейшее лечение возможно в домашних условиях.
Анафилактический шок
Самым опасным проявлением немедленного ответа организма на аллергенный раздражитель является анафилактический шок.
Возникает, как правило, после введения медикаментозных препаратов или поступления в организм яда насекомых. Характерной чертой развития анафилактической реакции является угнетение, а затем прекращение функционирования самых важных систем в организме, которое наступает после непродолжительного этапа возбуждения.
Типичное проявление анафилаксии выглядят так:
- Начало приступа отмечается через 10 секунд – 5 минут после попадания аллергена в кровь;
- Пациент испытывает панический страх;
- Кожа краснеет;
- Показатели дыхания и пульса значительно увеличиваются;
- Краснота кожных покровов сменяется сильной бледностью;
- Треугольник около носа и губ синеет;
- Снижаются показатели артериального давления;
- Появляется холодное потоотделение;
- Частый пульс слабеет;
- Дыхание нарушается;
- Возбуждение сменяется заторможенностью;
- Непроизвольные акты мочеиспускания и дефекации;
- Рвота;
- Потеря сознания.
Обратите внимание!
Тяжелые приступы анафилактического шока могут закончиться смертью пациента через несколько минут после развития реакции.
Патология может протекать по схеме отека Квинке с нарушением дыхания, кашлем, высыпанием, которое проявляется в виде экземы.
Состояние анафилактического шока требует немедленной госпитализации. До приезда медицинских работников первую помощь оказывают по общепринятой схеме, если пострадавший в сознании. Затем приступают к интенсивному растиранию тела, рук и ног больного, чтобы повысить температуру тела. Показано обильное теплое и сладкое питье.
При отсутствии у человека сознания контролируют функционирование сердца и легких. Если зафиксирована остановка их работы, нужно сделать искусственное дыхание и массаж сердца.
Обратите внимание!
Если однажды у вас появились симптомы аллергии после приема медикаментозного средства, следующий раз его использование может закончиться анафилактическим шоком.

Отек Квинке
Отек Квинке – отек ангионевротической природы, который проявляется на кожном и подкожном слое и слизистых. Тяжелое течение недуга может распространяться на область гортани, вызывая сильное удушье.
При отеке Квинке возникает ярко выраженная симптоматика:
- Кашель;
- Осипший голос;
- Больному сложно вдохнуть и выдохнуть;
- Одышка;
- Тяжелое дыхание;
- Лицо синее, затем бледнеет.
Летальный исход при такой реакции наступает из-за асфиксии, поэтому главная задача неотложной и медицинской помощи – не допустить ее.
Обратите внимание!
Если в процессе аллергической реакции задействованы оболочки мозга, к приведенным выше симптомам добавятся рвота, судорожный синдром, головная боль.
До приезда врачей нужно контролировать процессы дыхания, особенно если отек затронул слизистую полости рта. Обязательно использовать подходящее средство от аллергии, а при ярко выраженных отеках прикладывать к ним холодные компрессы.
Больного госпитализируют в отделение интенсивной терапии, где начнут регулированное введение медикаментозных препаратов для устранения отечности и восстановления дыхательной функции. В случае необходимости используют трахеостомию.
Лечение и меры профилактики
Для лечения аллергических реакций избирается индивидуальная тактика в зависимости от вида приступа: немедленного или замедленного. В большинстве случаев курс терапии состоит из антигистаминных препаратов и кортикостероидов. От зуда можно избавиться с помощью препаратов местного действия: антигистаминных мазей или гелей. Они, обладая способностью снижать проницаемость сосудов, хорошо устранят и отечность.
Чтобы не допустить проявления столь внезапного и опасного приступа, нужно соблюдать простые профилактические правила:
- Следить за питанием, не допуская приема в пищу продуктов, на которые однажды организм отреагировал аллергией;
- Сообщать медицинскому персоналу сведения о медикаментах, которые уже вызывали защитную реакцию;
- Укреплять иммунную систему с помощью витаминных комплексов, здорового образа жизни;
- На восстановительном этапе использовать физиотерапевтические процедуры, которые стимулируют обменные процессы в организме.
Не стоит игнорировать даже самые незначительные симптомы аллергии. Узнайте причины ее появления, чтобы впоследствии избежать проявления ее опасных осложнений.
Источник
Аллергические реакции немедленного типа — это угрожающее жизни состояние. Симптоматика может развиваться очень быстро, от того, насколько правильно, оперативно и точно будет оказана первая помощь напрямую зависит исход приступа.
Сегодня в статье «Крапивница: неотложная помощь, алгоритм действий» мы расскажем вам, что нужно делать при первых признаках заболевания. Уверенность в том, что вы знаете, как поступить, не оставит время на панику в трудной ситуации.
Как распознать крапивницу
Крапивница — это скоротечно развивающийся патологический ответ организма при взаимодействии с аллергеном. Она является начальной формой механизма отёка тканей, которая происходит из-за сильного выброса в кровь биологических веществ — гистаминов. Ошибочно полагать, что это только кожная проблема, в процесс вовлекаются практически все системы органов, включая нервную и пищеварительную.
Болезнь имеет две формы течения:
- Острая — симптомы беспокоят с момента контакта с антигеном и продолжаются не более трёх месяцев.
- Хроническая. Проявления крапивницы с переменным успехом, но практически постоянно присутствуют более 6 недель.
Какая из них наиболее благополучная? Принято считать, что острая, так как приступ легче купируется и есть шанс установить причину патологического иммунного ответа.
Людям с хронической крапивницей приходится жить в промежутках между приступами и довольно часто терапевтический план устранения симптомов подлежит коррекции.
Любая из форм крапивницы представляет опасность для жизни.
Из статьи «Аллергия на коже: крапивница» вы знаете, что в основе механизма развития болезни лежит нарушение проницаемости периферических сосудов, из которых плазма крови устремляется в прилежащую ткань. Так формируется отёк. От степени глубины поражения периферического русла зависит и разнообразие симптомов:
- Уртикарная сыпь — крапивные волдыри появляются при поражении сосудов, снабжающих верхние слои кожи. Вариативность окраса патологических элементов, композиция узора и место локализации формируется индивидуально. При контактной и механической форме крапивницы признаки располагаются только в местах непосредственного воздействия вредоносных факторов на кожу.
- Зуд и жжение. Может предшествовать появлению сыпи или появляться одновременно с ней. Как правило, неприятные ощущения значительно усиливаются, если их чесать. Также признаком развития реакции служит внезапное появление чувства жара.
- Отёк. Собственно, само появление узелков и есть форма проявления эпидермального отёка. Однако он может затрагивать глубокие слои — например, подкожно-жировую клетчатку, тогда характерных изменений на поверхности может и не быть, зато сама поражённая область станет заметно увеличиваться в размерах, причём стремительно и за короткий период времени. Это достаточно грозное явление часто затрагивает слизистые оболочки органов дыхания, так как ткань там более рыхлая и насыщенная влагой. Такое осложнения без оказания помощи приводит к удушью и смерти.
Дополнительными симптомами болезни могут быть:
- гипертермия. Причём у детей температура при крапивнице зачастую превышает субфебрильные значения, то есть поднимается выше 38° С.
- головная боль, слабость, головокружение;
- гастроэнтерологические расстройства: тошнота, рвота, понос, боль в животе;
- реакция органов дыхания: насморк, жжение в носу, чихание, чувство заложенности в носоглотке, першение в горле, кашель.
- часто присутствуют конъюнктивальные изменения: слезотечение, покраснение склеры, отёчность век, резь в глазах.
- при нарастающем отёке — усиление частоты сердечных сокращений, понижение артериального давления.
Граница перехода от крапивницы к более тяжёлым формам — отёку Квинке и анафилактическому шоку достаточно размыта. Поэтому при первых признаках нужно проводить экстренные меры, чтобы не допустить развития осложнений.
Почему происходит приступ
Причины развития уртикарии совершенно разнообразные, они могут быть обусловлены как внешними, так и внутренними факторами:
1. Чужеродные белки в продуктах питания: орехи, фрукты, грибы, красное мясо, яйца, шоколад, морепродукты, красители, стабилизаторы, эмульгаторы. Список пищевых аллергенов постоянно дополняется и он огромен.
2. Косметика, бытовая химия.
3. Лекарственные средства: НПВП, антибиотики (пенициллины), синтетические витамины.
4. Инфекционные агенты: бактерии, грибки, вирусы.
5. Пыльца и сок растений;
6. Шерсть, кожные частички и выделения домашних животных.
7. Укусы насекомых: комаров, блох, клещей, шмелей, пчёл, ос, шершней и др.
8. Латекс.
9. Перепад температур окружающей среды, причём реакция может развиться как на холод, так и на жару.
10. Физическое воздействие на ткани: вибрация, сдавливание.
11. Сильные психоэмоциональные и физические перегрузки.
12. Глистные инвазии;
13. Хронические внутренние болезни: сахарный диабет, дисфункция щитовидной железы, гастроэнтерологические недуги.
Причины, подталкивающие иммунитет к неадекватному ответу на раздражитель в иммунологии называются триггерами. Для профилактики появления нежелательных реакций, рекомендуется избегать любого контакта с ними.
Нередко крапивница развивается на неизвестный раздражитель, что очень осложняет её лечение и прогноз на появление рецидива.
К тому же с течением времени добавляются совершенно новые триггеры крапивницы. Например, по всему миру известны случаи появления характерных симптомов от влияния электромагнитного излучения на организм.
Так, люди жалуются на уртикарии при пользовании микроволновкой, мобильными средствами связи, различными электроприборами. Неофициально такое расстройство называют аллергией на электричество, но взаимосвязь причины и патологии находится в стадии тщательного изучения.
Первая помощь при крапивнице
1. При появлении первых признаков реакции нужно оценить состояние аллергика. Если патология представлена небольшой группой единичных высыпаний, которые слегка зудят, но не растут с течением времени, то достаточно помазать это место на коже кремом от аллергии, например Фенистилом или любым кремом с цинком (этот компонент обладает вяжущим и подсушивающим действием, а также снимает зуд).
Можно принять имеющийся в аптечке таблетированный антигистаминный препарат.
2. При подозрении на пищевую аллергию, симптомы которой стремительно развиваются, следует промыть желудок методом искусственно вызванной рвоты, только при отсутствии признаков отёка гортани, иначе может произойти аспирация рвотных масс.
Также следует принять энтеросорбенты: активированный уголь, энтеросгель, полисорб, фосфалюгель. В некоторых случаях, эффективной мерой оказывается приём слабительных препаратов немедленного действия — магния сульфат. При этом следует компенсировать потерю жидкости.
3. Профилактикой анафилаксии при укусе жалящих насекомых является быстрое удаление жала и предотвращение распространения яда в кровь. Для этого к месту укуса приложите лёд. Если в анамнезе есть тяжёлые аллергические реакции, обязательно нужно принять антигистаминное средство: лоратадин, супрастин, тавегил, зодак.
Первая помощь помощь при крапивнице и её осложнениях должна осуществляться в соответствии с индивидуальной симптоматикой. Поэтому купировать слабые проявления болезни мощными дозами стероидов не только неразумно, но и рискованно.
Симптомы, требующие неотложной квалифицированной помощи
Если уртикарная сыпь сопровождается следующими признаками изменения состояния, следует незамедлительно вызвать скорую помощь:
- появилась осиплость голоса, лающий кашель;
- затруднение выдоха или вдоха;
- чувство сдавленности горла;
- потемнение в глазах, потеря сознания;
- озноб;
- сильное чувство страха;
- тахикардия, учащение пульса;
- тремор и судороги;
- нарушение глотания;
- рвота;
- акроцианоз: посинение области носогубного треугольника, кончика носа, ногтевого ложа или кончиков пальцев;
- остановка дыхания;
- прекращение сердцебиения;
- резкое снижение артериального давления.
До приезда скорой необходимо:
- положить заболевшего на спину;
- обеспечить положение нижних конечностей выше горизонтальной плоскости: для этого можно подложить подушку или валик, либо согнуть ноги в коленях;
- приоткрыть ему рот (чтобы избежать западания языка и аспирации рвоты и слюны);
- обеспечить приток свежего воздуха.
При остановке сердечной деятельности, необходимо собственными силами провести реанимационные мероприятия: непрямой массаж сердца и искусственное дыхание рот в рот.
Если заболевший в сознании и дыхательная функция не нарушена можно экстренно дать выпить любой антигистаминный препарат в соответствующей возрасту дозировке.
Люди, подверженные хронической форме крапивницы и сопровождающим её осложнениям, имеют назначения на случай возникновения кризисных ситуаций, предписанные лечащим врачом.
Как правило, в них входит рекомендованная доза антигистаминного препарата для внутримышечного введения и гормональные средства. Также для таких случаев врачи рекомендуют иметь в аптечке шприц-ручку с адреналином (Эпипен).
Без должного опыта не стоит пытаться вводить серьёзные препараты для остановки приступа без участия медицинского работника, без оценки состояния аллергика. Такие средства как адреналин и преднизолон дозируются с учётом клинической картины приступа и обязательно только после измерения уровня артериального давления.
Разрешённой мерой при появлении признаков стридерозного дыхания (хриплого, затруднённого) является проведение самостоятельной ингаляционной процедуры, если дома имеется небулайзер. Для устранения бронхиального приступа использовать можно как стерильный физиологический раствор, так и специально предназначенные для этого средства согласно возрастной и весовой дозировке: пульмикорт, беродуал, атровент, сальбутамол.
Крапивница и дети: чем помочь
У детей крапивница развивается по такому же сценарию, как и у взрослых, но с более усиленными симптомами и особой скоротечностью. Сугубо кожные формы болезни могут причинять очень сильный дискомфорт ребёнку. Дети при крапивнице теряют сон, аппетит, становятся плаксивыми. При этом сыпь может появиться не сразу.
Существует просто невероятно огромное количество причин, из-за которых кожа ребёнка покрывается волдырями. Однако наиболее частыми провокаторами выступают:
- пищевые факторы (особенно в период введения прикорма);
- бытовые (пыль, домашние животные);
- применение лекарственных средств;
- вирусные заболевания.
В последнее время довольно часто проявляется тенденция к развитию негативных реакций в виде крапивницы именно в период лечения различных ОРВИ. В этом случае достаточно сложно установить, что послужило причиной патологии — жизнедеятельность патогенных микроорганизмов или приём лекарственных средств.
Поэтому детям, склонным к появлению крапивницы, на время лечения предписывается строгое ограничение употребления пищевых аллергенов и запрет на назначение препаратов с подсластителями и красителями, Одна из частых форм осложнений вирусной аллергии — ларингоспазм — снижение функции дыхания из-за отёка голосовых связок развивается у каждого третьего ребёнка
Тяжёлые формы крапивницы, отёк Квинке, анафилаксия лечатся стационарно, так как дозировка препаратов рассчитывается строго врачом с учётом характера причины болезни, тяжести состояния, возраста и веса малыша.
Разрешёнными к применению у детей антигистаминными препаратами считаются:
- супрастин;
- зодак;
- зиртек;
- диазолин.
Для купирования острого приступа болезни, сопровождающегося признаками расстройства дыхания существуют, следующие клинические рекомендации:
- 2% супрастин или 2,5% пипольфен из расчёта 0,1мг/кг внутримышечно или внутривенно;
- 3% преднизолон 1-2мг/кг внутримышечно;
- для устранения отёков — диуретики (фуросемид);
- для купирования бронхо — и ларингоспазма — ингаляционное введение препаратов через небулайзер в высоких дозах;
- признаки тяжёлой формы дыхательной недостаточности: поверхностное дыхание, цианоз, тахиаритмия, низкое АД — требуют реанимационных мероприятий (интубация трахеи, искусственная вентиляция лёгких, трахеостомия).
Все вышеописанные мероприятия должны проводиться только врачом.
Первая помощь ребёнку с тяжёлой формой крапивницы, сопровождающейся симптомами дисфункции органов дыхания, оказывается по такому же принципу, что и у взрослых.
Следует обратить внимание на следующие моменты:
- важно строго соблюдать дозировку антигистаминных препаратов, если вы даёте их самостоятельно;
- до приезда врача не следует впадать в панику — дети хорошо чувствуют волнение и подхватывают его;
- обязательно успокойте ребёнка: громкий плач и напряжение голосовых связок ускоряют развитие отёка;
- свежий влажный воздух помогает насыщению организма кислородом, но резкий перепад температур (например, распахнутое в зимнюю стужу окно) может усилить симптоматику;
- в ожидании врача нужно давать как можно чаще ребёнку пить чистую воду комнатной температуры.
Более подробно об особенностях лечения уртикарии у детей мы поговорим в следующей статье «Аллергическая крапивница у детей: лечение», там же вы сможете узнать рекомендации о профилактике развития ларингоспазма у детей с предрасположенностью к этой патологии.
Алгоритм действий медсестры при крапивнице
Протокол оказания неотложной помощи при крапивнице подразумевает следующий алгоритм действий медсестры:
- Прекратить контакт с аллергеном (если это представляется возможным).
- Обеспечить пациенту психический и физический комфорт.
- Приготовить необходимый инструментарий, определить возможность оптимального внутривенного введения препаратов (если это потребуется);
- По предписанию врача выполнить следующие манипуляции:
- перорально, внутримышечно или внутривенно (в зависимости от тяжести состояния) дать антигистаминное средство: супрастин, тавегил, пипольфен, кларитин, телфаст;
- провести терапию энтеросорбентами.
- при отсутствии положительной динамики — 3% раствор преднизолона 1-2мг/кг внутримышечно;
- промывание желудка показано в случае поступления аллергена через рот;
- Положительным результатом считается уменьшение количества высыпаний, снижение интенсивности симптоматики, исчезновение волдырей.
- При анафилактическом шоке показано введение адреналина.
Пациенты, имеющие в анамнезе хроническую аллергическую крапивницу, как правило, в целях спасения собственной жизни специально обучаются лечащим врачом технике самостоятельного оказания первой помощи при развитии грозных осложнений заболевания. При этом дозировка кортикостероидов и адреналина подбирается сугубо индивидуально.
Купирование отёка Квинке и анафилаксии, в таком случае, допускается для самостоятельного проведения пациентом или его родными по рекомендации врача. Это единственное исключение из правил, когда серьёзные манипуляции разрешаются к проведению на дому до приезда скорой, так как быстрота развития реакции может быть фатальной.
Профилактика крапивницы и её осложнений
Коварная и опасная своей внезапностью патология может развиться в любой момент. Реакция наступает при вторичной встрече с раздражителем и с каждой новой только усиливается. Невозможно предугадать, как будет развиваться симптоматика, когда в следующий раз аллерген вновь попадёт в организм. Ещё сложнее складывается судьба тех людей, причина крапивницы которых, так и осталась невыясненной.
Существует некоторые рекомендации, которые помогут вам снизить риск появления крапивницы и её смертельно опасных спутников:
1. Если вы знаете, что является причиной болезни, старайтесь избегать любыми способами контакта с ней. С годами иммунитет всё быстрее распознаёт угрожающие антитела и выдаёт на них более быстрый ответ.
2. Избегайте психоэмоциональных перегрузок.
3. Пищевая аллергия коварна тем, что не всегда можно визуально распознать в готовом блюде опасные компоненты. Оптимальный вариант — готовить для себя самостоятельно, в гостях или иных ситуациях приёма пищи вне дома, предупреждайте о своём недуге повара.
4. Вредные привычки, в целом, отрицательно влияют на иммунитет, а для развития аллергической реакции они являются благодатной почвой.
5. Пассивное курение тоже способно провоцировать приступ болезни.6. Табачная зависимость в период беременности серьёзно повышает риск развития различных вариантов крапивницу у будущего ребёнка. Так, по статистике, ларингоспазму подвержены дети чаще у курящих матерей.
6. Если у вас есть лекарственная аллергия, всегда предупреждайте лечащего врача, даже если был единственный эпизод негативного ответа на препарат.
8. Старайтесь начинать лечение при первых признаках крапивницы, чем раньше будут приняты меры, тем меньше риск появления осложнений.
9. Избегайте контакта с потенциальными кожными аллергенами: агрессивной бытовой химией, косметикой с резким запахом, краской для волос.
Каждая из многочисленных форм этой болезни имеет дополнительные рекомендации к профилактике рецидивов:
- холинергическая предполагает снижение физических нагрузок, перегрева и волнения;
- холодовая — резких перепадов температур, взаимодействия с холодом;
- респираторная — контакта с пылью, шерстью, пыльцой;
- механическая — влияния физических факторов, сжимания, сдавливания кожи.
Крапивница до сих считается весьма страшным и необъяснимым заболеванием. Ни один врач не сможет заранее предупредить, что организм в какой-то момент поведёт себя таким нетипичным образом.
Поэтому внимательное отношение к своему здоровью, отслеживание угрожающих симптомов и своевременное лечение любых патологий, пожалуй, является наиболее успешной профилактикой развития болезни.
О том, какие способы предлагает современная медицина для борьбы с этим смертельно опасным недугом, мы ?
