Опухли глаза и появилась сыпь
В группу аллергических болезней век входят: крапивница, отёк Квинке, экзематозный и контактный дерматит, токсикодермия. Все эти патологические состояния являются иммунным ответом организма на воздействие аллергена, и протекают с нарушением целостности ткани.
Что является причиной аллергии век
К антигенам, которые способны вызвать аллергическое воспаление, относятся:
- некоторые лекарства;
- пыльца растений;
- шерсть животных;
- перо птиц;
- косметические средства;
- продукты питания;
- различные химические вещества;
- ультрафиолетовые лучи;
- холодовое воздействие и др.
Аллергическая реакция может возникнуть немедленно, примерно через пятнадцать-тридцать минут после соприкосновения с аллергеном, либо развиться спустя шесть-двенадцать часов.
В зависимости от времени проявления различают аллергию век немедленного типа:
- крапивница;
- ангионевротический отёк;
- простой дерматит;
и замедленного:
- токсикодермия;
- экзема век.
Клинические проявления болезни
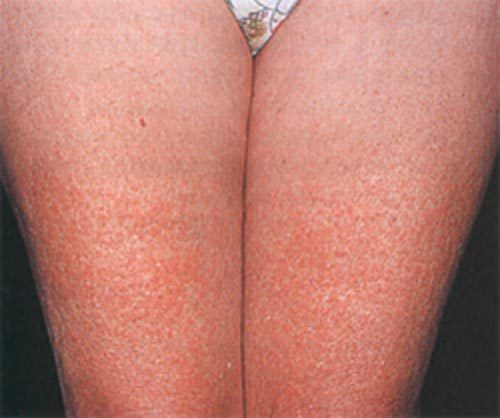
К общим симптомам аллергических болезней век следует отнести отёчность; интенсивный зуд, слезотечение.
При крапивнице на веках появляются высыпания в виде волдырей. Веки нестерпимо чешутся. Глазные яблоки напряжены. Глаза постоянно слезятся. Возникает общее недомогание, больного знобит, поднимается температура тела.
Течение крапивницы бывает острым и хроническим. Для первого случая характерны преходящие высыпания, когда волдыри могут исчезнуть через короткое время после появления.
В случае хронической крапивницы аллергическое воспаление кожи длится неделями, а иногда месяцами.
Что нужно знать: крапивницу чаще всего вызывают пищевые, либо лекарственные аллергены.
Ангионевротический отёк или отёк Квинке является разновидностью крапивницы и представляет собой ограниченную отёчность, локализующуюся на слизистых оболочках, коже, подкожной клетчатке. Чаще всего больные обнаруживают у себя эту проблему утром, после пробуждения.
Располагается ангионевротический отёк, как правило, на лице (щеках, губах, лбу), на руках и ногах; отекать может язык и мягкое нёбо, шея и кожа над суставами, оболочки головного мозга.
Перед тем, как появиться отёку, у пациента может болеть голова, присутствовать чувство разбитости, астения. Ангионевротический отёк на веках глаз по степени выраженности делится на незначительную, когда глазная щель лишь слегка сужена, и сильную, при которой щель глаза полностью закрывается.
Что нужно знать: отекать могут не только веки, но и роговица, радужка, увеальный тракт глаза, ретробульбарная клетчатка, что грозит органу зрения полной гибелью.
При аллергическом дерматите век обычно поражаются оба глаза. Заболевание проявляет себя быстро нарастающим покраснением век. Больного беспокоят сильный зуд и жжение. Из-за отёка кожи век глазная щель сужена.
Местная аллергическая реакция развивается в течение шести часов после контакта с тем или иным аллергеном, которыми могут быть косметические либо лекарственные средства и др.
Для экзематозного поражения кожи век характерно острое начало с последующим переходом в хронический процесс, протекающим с ремиссиями и рецидивами. На коже век появляются пузырчатые, папуло-пустулёзные высыпания. Веки отёчны, гиперемированы. Глаза постоянно слезятся.
В уголках глаз появляются глубокие трещины. Впоследствии пустулы, содержащие серозную жидкость, вскрываются. Экссудат вытекает наружу, что вызывает мокнутие кожи, а его высыхание приводит к образованию желтоватых чешуек.
После стихания воспалительного процесса происходит восстановление рогового слоя кожи и отшелушивание. В дальнейшем поражённая кожа приобретает здоровый вид.
Сыпь при токсикодермии может быть представлена белыми, либо красными волдырями, эритематозно-чешуйчатыми элементами, образованиями с точечными кровоизлияниями. Она может появляться на разных участках кожи, в том числе на веках. Как правило, это аллергическая реакция организма на некоторые лекарственные препараты, определённые пищевые продукты, различные химические вещества.
Что нужно знать: в последнее время эту проблему всё больше связывают с широким применением в сельском хозяйстве различных химических удобрений и ядов. Употребление продукции, выращенной в таких условиях, может привести к возникновению токсикодермии.
Диагностика
При сборе анамнестических данных берут во внимание:
- наличие поллинозов (сезонных аллергий);
- длительность патологических проявлений;
- одно либо двусторонность процесса.
При физикальном обследовании проверяют остроту зрения, проводят внешний осмотр глаз, а так же детально исследуют их структуру (края век: передние и задние, роговую и соединительную оболочку, ресничный край) при помощи оптического прибора – щелевой ламы.
Лабораторным исследованиям подвергают соскоб с соединительной оболочки (конъюнктивы), слёзную жидкость. Проводят кожные пробы с различными аллергенами.
Дифференцируют аллергию на веках глаз, сопровождающуюся отёчностью, с отёками, возникающими при различных воспалениях, с синдромом Милроя-Мейжа.
К какому врачу обращаться за помощью
Аллергические болезни век лечит врач офтальмолог совместно с врачом аллергологом.
Методы лечения
Цель лечения аллергических болезней век – устранить причину их вызвавшую, достичь стойкой ремиссии, предупредить возникновение возможных осложнений (анафилактического шока, отёка зрительного нерва и др.)
Лечение начинают с выявления аллергена и его устранения. Десенсибилизирующую терапию проводят глюкокортикоидами и противоаллергенными препаратами. Если присоединяется вторичная инфекция, назначают антибактериальные препараты.
Для местного лечения, чтобы купировать зуд и снять отёк, применяют холодные примочки, а спиртовые растворы анестезина, новокаина, ментола используют для обтираний.
Из антигистаминных препаратов для внутреннего приёма назначают: диазолин, кларитин, цитрин, пипольфен, цетиризин, фенистил, хлоропирамин. Для внутривенного введения используют 10% раствор кальция хлорида.
При частых рецидивах показаны подкожные инъекции гистаглобулина и назначение небольших доз кортикостероидов (преднизолона, дексаметазона). Для местного применения используют глюкокортикоидные мази и кремы (гидрокортизоновую, дексаметазоновую глазную мазь, а так же преднизолоновую, мази «Целестодерм В», «Флуцинар», «Синалар», гистимет.
В конъюнктивальный мешок выполняют инстилляции кромоглициевой кислоты, антазолина/тетризолина. В случае, если аллергическим воспалением поражён зрительный нерв делают субконъюнктивальные и ретробульбарные инъекции кортикостероидных препаратов (эмульсии гидрокортизона, раствора дексаметазона).
Для снятия отёка назначают мочегонные препараты (диакарб, фуросемид, триампур, клопамид). При экссудативных явлениях показаны аппликации с раствором риванола либо жидкостью Бурова. После того, как прекратится выделение экссудата, поражённые места обрабатывают салицилово-цинковой пастой (Лассара), либо мазями (триамцинолоновой, преднизолоновой, «Целестодермом В» и др.
При экзематозном поражении кожи век, на проблемные места ставят примочки со свинцовой водой, раствором борной кислоты, жидкостью Бурова.
Лечение присоединившейся инфекции проводится антибактериальными глазными каплями раствора гентамицина, норфлоксацина или тобрамицина.
Что нужно знать: если аллергия век вызвана пищевыми продуктами, необходимо придерживаться гипоаллергенной диеты.
Лиц с осложнённым течением болезни госпитализируют и проводят лечение в условиях стационара.
Тяжёлое поражение конъюнктивы, роговицы и кожи век требует оперативного вмешательства.
Профилактика и прогноз
Что нужно знать: лицам, имеющим данную проблему, необходимо избегать контакта с аллергеном, проходить ежегодное, профилактическое лечение, укреплять иммунитет.
При отсутствии частых рецидивов можно говорить о благоприятном исходе болезни, в противном случае, происходит нарушение оттока лимфы и перерастяжение кожи.
Видеоинформация о дерматите век
Источник
 öåëîì ìû óæå ðàçîáðàëè îñíîâíûå ìåõàíèçìû (íó êàê ïîëó÷èëîñü :)) àëëåðãèè è ïñåâäîàëëåðãèè. Òåïåðü ïåðåéä¸ì ê ÷àñòíîñòÿì. Ìíîãî âîïðîñîâ áûëî ïî ïîâîäó êðàïèâíèöû, ïîòîìó ïèøó îá ýòîì â ïåðâóþ î÷åðåäü. ×åñòíî, äóìàëà ñäåëàòü îäèí êîðîòåíüêèé ïîñò, íî, íà÷àëà ïèñàòü, ïîäíèìàòü ëèòåðàòóðó è ò.ä., ïîíÿëà, ÷òî ýòà òåìà â îäèí ïîñò íå óìåñòèòñÿ. Ïîòîìó ïîêà îñíîâíîé îáçîð è ïåðâàÿ ÷àñòü ïî òèïàì õðîíè÷åñêîé êðàïèâíèöû (ðåøèëà ðàçîáðàòü êàæäûé òèï îòäåëüíî, òàê êàê ìíå êàæåòñÿ, ÷òî ýòî áóäåò èíòåðåñíî).  êîììåíòàðèÿõ íå ñòåñíÿéòåñü çàäàâàòü âîïðîñû, åñëè êàêèå-òî òåðìèíû âàì áóäóò íåïîíÿòíû.
 ïåðâóþ î÷åðåäü ñòîèò ðàññêàçàòü, ÷òî æå òàêîå êðàïèâíèöà è àíãèîíåâðîòè÷åñêèé îòåê.
Ýòè äâà çàáîëåâàíèÿ èìåþò îáùèé ìåõàíèçì è, ïî ñóòè, àíãèîíåâðîòè÷åñêèé îòåê ÿâëÿåòñÿ òÿæåëîé ôîðìîé êðàïèâíèöû, ïîýòîìó âòîðîå åãî íàçâàíèå — ãèãàíòñêàÿ êðàïèâíèöà (íàçâàíèå îòåê Êâèíêå íà äàííûé ìîìåíò ñ÷èòàåòñÿ óñòàðåâøèì).
Îñíîâíîé ïðîöåññ, ïðîèñõîäÿùèé ïðè ýòèõ çàáîëåâàíèÿõ ýòî îòåê. Ïðè êðàïèâíèöå îòåê ëîêàëèçóåòñÿ â ñîñî÷êîâîì ñëîå äåðìû, òî åñòü äîñòàòî÷íî ïîâåðõíîñòíî. Ïðè àíãèîîòåêå îòåê çàõâàòûâàåò âñþ äåðìó, ïîäêîæíóþ æèðîâóþ êëåò÷àòêó è, â ðåäêèõ ñëó÷àÿ, äàæå ìûøöû. Îòåê âûçûâàåòñÿ ïðîöåññàìè è ìåäèàòîðàìè, êîòîðûå îïèñàíû â ìîåì ïðîøëîì ïîñòå (https://pikabu.ru/story/allergicheskaya_reaktsiya_4075533), â ïåðâóþ î÷åðåäü ãèñòàìèíîì.
Ïî êëàññèôèêàöèè êðàïèâíèöà áûâàåò:
-îñòðàÿ (äëèòñÿ äî 6 íåäåëü)
-õðîíè÷åñêàÿ (áîëåå 6 íåäåëü).
Òàê æå ñðåäè êðàïèâíèö âûäåëÿþò àëëåðãè÷åñêóþ, ïñåâäîàëëåðãè÷åñêóþ è îñîáûå ôîðìû êðàïèâíèöû è àíãèîîòåêà.
Êðàïèâíèöà äîñòàòî÷íî ÷àñòîå âñòðå÷àþùååñÿ çàáîëåâàíèå, õîòÿ òî÷íàÿ ðàñïðîñòðàíåííîñòü èçó÷åíà íåäîñòàòî÷íî. Ïî èìåþùèìñÿ äàííûì, â îáùåé ïîïóëÿöèè îíà ñîñòàâëÿåò 0,050,5%, à ñðåäè äåòåé è ïîäðîñòêîâ 2,16,7%. Ïî äàííûì ýïèäåìèîëîãè÷åñêèõ èññëåäîâàíèé, âûïîëíåííûõ â ÑØÀ, õîòÿ áû îäèí ðàç íà ïðîòÿæåíèè æèçíè êðàïèâíèöà íàáëþäàåòñÿ ó 1525% íàñåëåíèÿ. Ó 49% ïàöèåíòîâ êðàïèâíèöà ñî÷åòàåòñÿ ñ îòåêîì Êâèíêå. Ïðè÷åì 40% áîëüíûõ èìåþò èçîëèðîâàííóþ êðàïèâíèöó, à 11% ïàöèåíòîâ èçîëèðîâàííûé îòåê Êâèíêå. Ó 75% ïàöèåíòîâ íàáëþäàåòñÿ îñòðàÿ, à ó 25% õðîíè÷åñêàÿ êðàïèâíèöà.
Îñòðàÿ êðàïèâíèöà
Îñòðàÿ êðàïèâíèöà ÷àùå âñåãî áûâàåò àëëåðãè÷åñêîé èëè ïñåâäîàëëåðãè÷åñêîé. Ýòîé ôîðìîé ÷àùå ñòðàäàþò äåòè è ïîäðîñòêè.
Àëëåðãè÷åñêàÿ ôîðìà õàðàêòåðèçóåòñÿ èìåííî IgE-çàâèñèìûì ìåõàíèçìîì ðàçâèòèÿ, êîòîðûé îïèñàí â ïðåäûäóùåì ïîñòå. Äëÿ åå ðàçâèòèÿ õàðàêòåðíî íàëè÷èå îïðåäåëåííîãî àëëåðãåíà, êîòîðûé ïàöèåíòû â áîëüøèíñòâå ñëó÷àåâ îïðåäåëÿþò ñàìè è, â äàëüíåéøåì, âðà÷ ìîæåò ïîäòâåðäèòü ýòî ëàáîðàòîðíî. Äëÿ âîçíèêíîâåíèÿ àëëåðãè÷åñêîé ôîðìû íå âàæíî êîëè÷åñòâî àëëåðãåíà, ïîïàâøåãî â îðãàíèçì, äîñòàòî÷íî áóêâàëüíî îäíîé ìîëåêóëû. Ñàìûìè ðàñïðîñòðàíåííûìè àëëåðãåíàìè â ýòîì ñëó÷àå ÿâëÿþòñÿ ïðîäóêòû (îðåõè, ÿéöà, ðûáà, ìîðåïðîäóêòû, áåëîê êîðîâüåãî ìîëîêà) èëè ìåäèêàìåíòû (ïåíèöèëëèíû, öåôàëîñïîðèíû è äð.). Ó äåòåé îñòðàÿ êðàïèâíèöà ìîæåò áûòü ñâÿçàíà ñ âèðóñíîé èíôåêöèåé.
Ïñåâäîàëëåðãè÷åñêàÿ ôîðìà èëè ëîæíàÿ àëëåðãèÿ, ïîëó÷èëà ñâîå íàçâàíèå â ñâÿçè ñ òåì, ÷òî ïî ÷åòêîé ñâÿçè ðàçâèòèÿ ðåàêöèè ñ âîçäåéñòâèåì ïðè÷èííîãî ôàêòîðà è êëèíè÷åñêèì ñèìïòîìàì îíè î÷åíü ïîõîæè íà èñòèííóþ àëëåðãèþ, íî îòëè÷àþòñÿ îò ïîñëåäíåé ìåõàíèçìàìè ðàçâèòèÿ. Ïðèíöèïèàëüíûì îòëè÷èåì ìåõàíèçìà ðàçâèòèÿ ðåàêöèè ïðè ïñåâäîàëëåðãèè ÿâëÿåòñÿ îòñóòñòâèå èììóíîëîãè÷åñêîé ñòàäèè, ò.å. â åå ôîðìèðîâàíèè íå ïðèíèìàþò ó÷àñòèå àëëåðãè÷åñêèå àíòèòåëà èëè ñåíñèáèëèçèðîâàííûå ëèìôîöèòû, ïîýòîìó ìíîãèå àëëåðãè÷åñêèå òåñòû áûâàþò îòðèöàòåëüíûìè (î ìåõàíèçìàõ ìîæíî ïî÷èòàòü òóò https://pikabu.ru/story/psevdoallergicheskie_reaktsii_4120097).
Ñ îñòðîé êðàïèâíèöåé â öåëîì âñ¸ äîñòàòî÷íî ïðîñòî è ïîíÿòíî. Ïðè ïîìîùè ìåäèêàìåíòîâ êóïèðóåì ñèìïòîìû, âûÿâëÿåì àëëåðãåí, ëèáî ïåðåñòàåì êóøàòü ïðîäóêòû-ãèñòàìèíîëèáåðàòîðû â áîëüøèõ êîëè÷åñòâàõ è áîëüøå îíà ïàöèåíòà íå áåñïîêîèò. Íî, èìåííî îñòðûé àíãèîíåâðîòè÷åñêèé îòåê àëëåðãè÷åñêîé ïðèðîäû ìîæåò íåñòè ñìåðòåëüíóþ óãðîçó, îñîáåííî ïðè èñòèííûé àëëåðãèè ê êàêîìó-ëèáî ïèùåâîìó ïðîäóêòó, òàê êàê ñóùåñòâóåò ðèñê îòåêà ãîðòàíè, ðàçâèâàþùåãîñÿ ñêîðîòå÷íî. Òåì áîëåå ñòîèò ó÷èòûâàòü òî, ÷òî ïðè êàæäîì ïîñëåäóþùåì óïîòðåáëåíèè â ïèùó àëëåðãåííîãî ïðîäóêòà ðåàêöèÿ ìîæåò óñèëèâàòüñÿ âïëîòü äî àíàôèëàêòè÷åñêîãî øîêà.
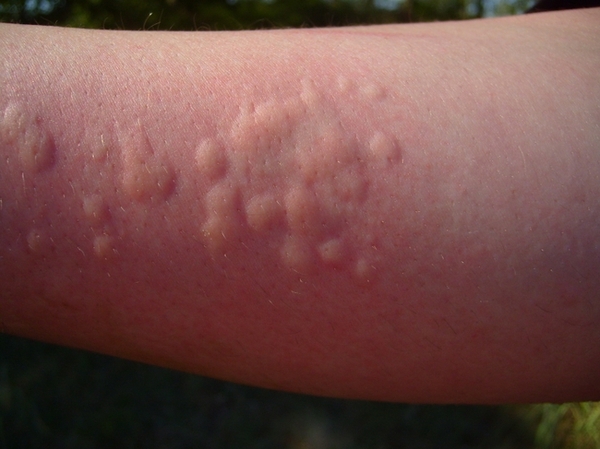
Õðîíè÷åñêàÿ êðàïèâíèöà (ÕÊ)
Òóò âñ¸ íàìíîãî ñëîæíåå. Ó ïîäàâëÿþùåãî áîëüøèíñòâà áîëüíûõ õðîíè÷åñêîé êðàïèâíèöåé ïðè÷èíà çàáîëåâàíèÿ òàê è îñòàåòñÿ íåèçâåñòíîé, ò. å. êðàïèâíèöà ÿâëÿåòñÿ èäèîïàòè÷åñêîé. Ïî ïîâîäó õðîíè÷åñêîé êðàïèâíèöû ïåðèîäè÷åñêè ñîáèðàþòñÿ ìèðîâûå êîíãðåññû äëÿ îïðåäåëåíèÿ ìåõàíèçìîâ, òàêòèêè îáñëåäîâàíèÿ è ëå÷åíèÿ, îáìåíà îïûòîì. Ïðîñòî çàäóìàéòåñü îá ýòîì, êîãäà áóäåòå «ïûòàòü» ñâîåãî âðà÷à ïî ïîâîäó âûÿâëåíèÿ ïðè÷èíû ñâîåé êðàïèâíèöû, ÷òî ìèðîâûå êîíãðåññû íå ìîãóò äî ñèõ ïîð ïðèéòè ê îáùåìó ìíåíèþ ïî ïîâîäó âîçìîæíûõ ïðè÷èí, êîòîðûå åå çàïóñêàþò.
Òåïåðü ïåðåéäåì ê ñóõèì ôàêòàì (ïðèâîæó äàííûå ïîñëåäíåãî êîíãðåññà ïî ÕÊ çà 2015ã).
Ïåðâîå, ÷òî äîëæåí ñäåëàòü âðà÷, äëÿ îïðåäåëåíèÿ äàëüíåéøåé òàêòèêè âåäåíèÿ ïàöèåíòà ñ ÕÊ ýòî îïðåäåëèòü òèï êðàïèâíèöû ó êîíêðåòíîãî ïàöèåíòà ïî äàííûì àíàìíåçà è õàðàêòåðà âûñûïàíèé è ñîïóòñòâóþùèõ ñèìïòîìîâ. Äëÿ ýòîãî ïðèâåäó êëàññèôèêàöèþ ÕÊ.
Õðîíè÷åñêàÿ êðàïèâíèöà äåëèòñÿ íà:
1. Èíäóöèðóåìóþ (âûçâàííóþ îïðåäåëåííûìè òðèããåðàìè):
Ôèçè÷åñêàÿ êðàïèâíèöà:
-ñèìïòîìàòè÷åñêèé äåðìîãðàôèçì èëè äåðìîãðàôè÷åñêàÿ êðàïèâíèöà
-èíäóöèðóåìàÿ õîëîäîì èëè õîëîäîâàÿ êîíòàêòíàÿ êðàïèâíèöà
-êðàïèâíèöà îò äàâëåíèÿ èëè çàìåäëåííàÿ êðàïèâíèöà îò äàâëåíèÿ
-ñîëíå÷íàÿ êðàïèâíèöà
-èíäóöèðóåìàÿ òåïëîì èëè òåïëîâàÿ êîíòàêòíàÿ êðàïèâíèöà
-âèáðàöèîííûé àíãèîîòåê
Õîëèíåðãè÷åñêàÿ êðàïèâíèöà
Êîíòàêòíàÿ êðàïèâíèöà
Àêâàãåííàÿ êðàïèâíèöà
2. Àóòîèìóííóþ êðàïèâíèöó
3. Õðîíè÷åñêóþ ñïîíòàííóþ (èäèîïàòè÷åñêóþ) êðàïèâíèöó
Ðàçáåðåì êàæäûé âèä îòäåëüíî.
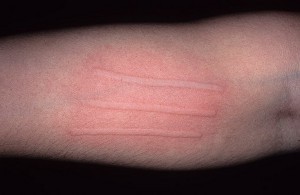
Ñèìïòîìàòè÷åñêèé äåðìîãðàôèçì èëè äåðìîãðàôè÷åñêàÿ êðàïèâíèöà — ýòî íàèáîëåå ÷àñòî âñòðå÷àþùàÿñÿ ôîðìà ôèçè÷åñêîé êðàïèâíèöû. Äàííîå êîæíîå çàáîëåâàíèå âñòðå÷àåòñÿ ó 2-5% íàñåëåíèÿ çåìëè. Áîëüøèíñòâî áîëüíûõ äàííîé ôîðìîé êðàïèâíèöû íå èñïûòûâàþò çíà÷èòåëüíûõ ôèçè÷åñêèõ íåóäîáñòâ.  îòëè÷èå îò îáû÷íîé è õîëèíåðãè÷åñêîé êðàïèâíèöû, ïðè óðòèêàðíîì äåðìîãðàôèçìå íå âîçíèêàåò ñèëüíîãî çóäà. Ýòîò ñèìïòîì ëèáî âûðàæåí ñëàáî, ëèáî íå âîçíèêàåò ñîâñåì. Èç âñåõ ìíîãî÷èñëåííûõ ôîðì õðîíè÷åñêè ïðîòåêàþùåé êðàïèâíèöû íà äîëþ óðòèêàðíîãî äåðìîãðàôèçìà ïðèõîäèòñÿ ïðèìåðíî 7-13%.
Óðòèêàðíàÿ ñûïü, ÿâëÿþùàÿñÿ õàðàêòåðíûì ñèìïòîìîì äåðìàòîãðàôè÷åñêîé êðàïèâíèöû, ìîæåò áûòü âûçâàíà ðàçëè÷íûìè âîçäåéñòâèÿìè íà êîæó. ×àùå âñåãî, ïðè÷èíû ïîÿâëåíèÿ ñûïè ïðè óðòèêàðíîì äåðìîãðàôèçìå îáóñëîâëåíû ìåõàíè÷åñêèìè ñòèìóëàìè äàâëåíèåì, ðàñ÷åñàìè, óêóñàìè íàñåêîìûõ, óêîëàìè è ïð.
Íóæíî ñêàçàòü, ÷òî ïðè÷èíû, âûçûâàþùèå äåðìîãðàôè÷åñêóþ êðàïèâíèöó, äî êîíöà íåÿñíû. Òåì íå ìåíåå, ñóùåñòâóåò ìíåíèå, ÷òî ñêëîííîñòü ê óðòèêàðíîìó äåðìîãðàôèçìó îïðåäåëÿåòñÿ:
-íàñëåäñòâåííîé ïðåäðàñïîëîæåííîñòüþ
-îñîáîé ÷óâñòâèòåëüíîñòüþ êîæè
-äèñáèîçîì êèøå÷íèêà è ïàðàçèòè÷åñêèìè èíâàçèÿìè ëÿìáëèîçîì, îïèñòîðõîçîì è ïð.
-áîëåçíÿìè âíóòðåííèõ îðãàíîâ è ñîñòîÿíèåì êðîâåíîñíûõ ñîñóäîâ
-ýìîöèîíàëüíûå ñòðåññû ìîãóò ñïðîâîöèðîâàòü ðåöèäèâ äåðìîãðàôè÷åñêîé êðàïèâíèöû, îñîáåííî çàòÿæíûå
Ñèìïòîìû óðòèêàðíîãî äåðìîãðàôèçìà ìîæíî âûçâàòü èñêóññòâåííî, åñëè ïðîâåñòè ïî êîæå, ê ïðèìåðó, íîãòåì. Ó çäîðîâîãî ÷åëîâåêà ïðè òàêîì âîçäåéñòâèè íà êîæå ñíà÷àëà îáðàçóåòñÿ áåëàÿ ïîëîñêà, êîòîðàÿ ÷åðåç íåñêîëüêî ìèíóò ïîêðàñíååò è ñî âðåìåíåì íà ìåñòå äàâëåíèÿ ìîæåò îáðàçîâàòüñÿ íåáîëüøàÿ îïóõîëü, êîòîðàÿ áûñòðî ïðîõîäèò.
Ó áîëüíîãî äåðìîãðàôè÷åñêîé êðàïèâíèöåé íà ìåñòå ìåõàíè÷åñêîãî âîçäåéñòâèÿ îáðàçóåòñÿ óðòèêàðíûé ýëåìåíò (âîëäûðü), êîòîðûé äåðæèòñÿ äîñòàòî÷íî äîëãî. Äèàãíîñòèêà äàííîãî òèïà äîñòàòî÷íî ïðîñòà âðà÷ ïðîâîäèò ïî êîæå ïàöèåíòà øïàòåëåì è íàáëþäàåò çà ðåàêöèåé.
L 50.3 — ýòî êîä äåðìîãðàôè÷åñêîé êðàïèâíèöû ïî ÌÊÁ-10 (ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ áîëåçíåé 10ãî ïåðåñìîòðà)



Èíäóöèðóåìàÿ õîëîäîì èëè õîëîäîâàÿ êîíòàêòíàÿ êðàïèâíèöà — õàðàêòåðèçóåòñÿ áûñòðûì ïîÿâëåíèåì âîëäûðåé è/èëè îòåêà Êâèíêå â ðåçóëüòàòå âîçäåéñòâèÿ õîëîäà (òî÷íåå, âíåçàïíîãî ïàäåíèÿ òåìïåðàòóðû, íàïðèìåð, ïîñëå êîíòàêòà ñ õîëîäíîé âîäîé, äîæäåì, ñíåãîì, ïðèåìà õîëîäíûõ íàïèòêîâ/ïðîäóêòîâ è ò. ï.) ó ÷óâñòâèòåëüíûõ ëèö. Ñ ìîìåíòà îïèñàíèÿ õîëîäîâîé êðàïèâíèöû, ñäåëàííîãî âïåðâûå â 1864 ã. Bourdon, äî ñèõ ïîð íåò òî÷íûõ îáúÿñíåíèé ýòîìó ôåíîìåíó. Òàê æå ó÷åíûå âûäåëÿþò äâà îñíîâíûõ òèïà õîëîäîâîé êðàïèâíèöû:
1. ïðèîáðåòåííóþ ïåðâè÷íóþ (ñèíîíèì õîëîäîâàÿ êîíòàêòíàÿ êðàïèâíèöà) è âòîðè÷íóþ;
2. íàñëåäñòâåííóþ (ñåìåéíóþ) õîëîäîâóþ êðàïèâíèöó.
Êðîìå òîãî, îïèñàíî 9 ðàçëè÷íûõ ïîäòèïîâ ïðèîáðåòåííîé õîëîäîâîé êðàïèâíèöû: â âèäå íåìåäëåííîé è çàìåäëåííîé ðåàêöèé; ëîêàëèçîâàííîé õîëîäîâîé êðàïèâíèöû, à òàêæå ãåíåðàëèçîâàííûõ (ñèñòåìíûõ) ïðîÿâëåíèé è ò. ï.
Ìåòîäîì äèàãíîñòèêè õîëîäîâîé êðàïèâíèöû ÿâëÿåòñÿ õîëîäîâîé ïðîâîêàöèîííûé òåñò. Òåõíèêà åãî ïðîâåäåíèÿ: ïðèëîæèòü êóáèê ëüäà ê ïðåäïëå÷üþ íà 4 ìèí, îöåíèòü ýôôåêò ÷åðåç 10 ìèí ïî ïîÿâëåíèþ ðåàêöèè êîæè â âèäå âîëäûðÿ èëè îòåêà. Ïî ðåçóëüòàòàì ýòîãî òåñòà õîëîäîâóþ êðàïèâíèöó òàê æå ìîæíî ðàçäåëèòü íà òèïû — åñëè ïðîáà ïîëîæèòåëüíàÿ, òî ýòî ïåðâè÷íàÿ èëè âòîðè÷íàÿ õîëîäîâàÿ êðàïèâíèöà â çàâèñèìîñòè îò ýòèîëîãèè; åñëè ïðîáà àòèïè÷íàÿ (çàìåäëåííàÿ èëè ðåàêöèÿ âîçíèêëà â äðóãîì ìåñòå) èëè îòðèöàòåëüíàÿ ïðè íàëè÷èè ó áîëüíîãî êëèíè÷åñêèõ ñèìïòîìîâ ýòî àòèïè÷íàÿ ïðèîáðåòåííàÿ êðàïèâíèöà.
×àùå âñåãî ó áîëüíûõ âñòðå÷àåòñÿ ïåðâè÷íàÿ èëè èäèîïàòè÷åñêàÿ ïðèîáðåòåííàÿ õîëîäîâàÿ êðàïèâíèöà.
Íàñëåäñòâåííóþ ôîðìó õîëîäîâîé êðàïèâíèöû äèàãíîñòèðóþò óæå ó äåòåé â ðàííåì âîçðàñòå (âñòðå÷àåòñÿ êðàéíå ðåäêî). Íàñëåäñòâåííàÿ õîëîäîâàÿ êðàïèâíèöà. (èëè ñåìåéíûé õîëîäîâîé àóòîâîñïàëèòåëüíûé ñèíäðîì) ÿâëÿåòñÿ îäíèì èç âàðèàíòîâ òàê íàçûâàåìîãî êðèîïèðèíàññîöèèðîâàííîãî ïåðèîäè÷åñêîãî ñèíäðîìà (Cryopyrin Assotiated Periodic Syndromes CAPS), ê êîòîðîìó îòíîñÿò òàêæå ñèíäðîì ÌàéêëàÓýëñà è õðîíè÷åñêèé ìëàäåí÷åñêèé íåðâíî-êîæíî-àðòèêóëÿðíûé ñèíäðîì/ìëàäåí÷åñêîå ìóëüòèñèñòåìíîå âîñïàëèòåëüíîå çàáîëåâàíèå (Chronic Infantile Onset Neurologic Cutneous Articular/Neonatal Onset Multisystem Inflammatory Disease CINCA/NOMID).  2009 ã. àìåðèêàíñêèå ó÷åíûå îïèñàëè íîâîå íàñëåäñòâåííîå çàáîëåâàíèå ñåìåéíóþ àòèïè÷íóþ õîëîäîâóþ êðàïèâíèöó.
Ïðè÷èíû õîëîäîâîé êðàïèâíèöû íå äî êîíöà ÿñåíû. Ó áîëüøèíñòâà áîëüíûõ áîëåçíü ÿâëÿåòñÿ èäèîïàòè÷åñêîé.  ëèòåðàòóðå åñòü ñîîáùåíèÿ î âîçìîæíîé ñâÿçè âîçíèêíîâåíèÿ õîëîäîâîé êðàïèâíèöû ñ èíôåêöèÿìè (ñèôèëèñ, èíôåêöèîííûé ìîíîíóêëåîç), çëîêà÷åñòâåííûìè íîâîîáðàçîâàíèÿìè, àóòîèììóííûìè áîëåçíÿìè, ñèñòåìíûì âàñêóëèòîì, ïðèåìîì ëåêàðñòâ è ò. ï.  2004 ã. èñïàíñêèå ïåäèàòðû îïèñàëè êëèíè÷åñêèé ñëó÷àé òÿæåëîé ïåðñèñòèðóþùåé õîëîäîâîé êðàïèâíèöû, âîçíèêøåé ó ðåáåíêà ÷åðåç íåñêîëüêî ìåñÿöåâ ïîñëå ïåðåíåñåííîãî èíôåêöèîííîãî ìîíîíóêëåîçà.
Ïðèîáðåòåííóþ õîëîäîâóþ êðàïèâíèöó ñâÿçûâàþò òàêæå ñ ïåðâè÷íîé èëè âòîðè÷íîé êðèîãëîáóëèíåìèåé, êîòîðóþ îáíàðóæèâàþò ó áîëüíûõ ñ ëèìôîïðîëèôåðàòèâíûìè áîëåçíÿìè, ãåïàòèòîì Ñ. Âòîðè÷íàÿ õîëîäîâàÿ êðàïèâíèöà ìîæåò âñòðå÷àòüñÿ ïðè ñûâîðîòî÷íîé áîëåçíè, ãåìîôèëèè; îïèñàíû ñëó÷àè âîçíèêíîâåíèÿ õîëîäîâîé êðàïèâíèöû ïîñëå ïðèåìà íåêîòîðûõ ëåêàðñòâåííûõ ïðåïàðàòîâ (ñòîëáíÿ÷íàÿ ñûâîðîòêà, îðàëüíûå êîíòðàöåïòèâû, ãðèçåîôóëüâèí, è äð.), à òàêæå óêóñà ïåðåïîí÷àòîêðûëûõ íàñåêîìûõ (îñû, ï÷åëû).
Ó ïàöèåíòîâ õîëîäîâîé êðàïèâíèöåé óæå ÷åðåç íåñêîëüêî ìèíóò ïîñëå êîíòàêòà ñ õîëîäíîé âîäîé/ëåäÿíûì âîçäóõîì ïîÿâëÿþòñÿ ææåíèå, çóä, ýðèòåìà, âîëäûðü è/èëè îòåê êîæè. Êàê ïðàâèëî, ýòè ñèìïòîìû ïîÿâëÿþòñÿ â îñíîâíîì íà ëèöå, ðóêàõ; ÷àñòî äîñòèãàþò ìàêñèìóìà âî âðåìÿ îòîãðåâàíèÿ îõëàæäåííûõ ó÷àñòêîâ òåëà è èñ÷åçàþò â òå÷åíèå 3060 ìèíóò. Èíîãäà õîëîäîâàÿ êðàïèâíèöà ìîæåò ñîïðîâîæäàòüñÿ ïîñòîÿííûìè óðòèêàðíûìè âûñûïàíèÿìè, êîòîðûå ïîÿâëÿþòñÿ îáû÷íî ÷åðåç íåñêîëüêî ìèíóò ïîñëå âîçäåéñòâèÿ õîëîäà, íî ñîõðàíÿþòñÿ â òå÷åíèå íåäåëè è äîëüøå. Åùå îäèí âàðèàíò õîëîäîâîé êðàïèâíèöû âîçíèêíîâåíèå óðòèêàðíûõ âûñûïàíèé â äðóãîì ìåñòå âîêðóã îõëàæäåííîãî ó÷àñòêà êîæè, à íå òàì, ãäå êîæà ïîäâåðãëàñü âîçäåéñòâèþ õîëîäà, òàê íàçûâàåìàÿ ðåôëåêòîðíàÿ õîëîäîâàÿ êðàïèâíèöà. Ó íåêîòîðûõ áîëüíûõ ïîñëå ïðèåìà õîëîäíîé ïèùè èëè íàïèòêîâ ìîãóò âîçíèêíóòü îòåêè ãóá, ÿçûêà è ãëîòêè.
Ó áîëüíûõ ÷àñòî âûÿâëÿþò òàêæå íàðóøåíèÿ ñî ñòîðîíû ñåðäå÷íî-ñîñóäèñòîé è ðåñïèðàòîðíîé ñèñòåì; ìîãóò èìåòü ìåñòî ñèìïòîìû ñî ñòîðîíû æåëóäî÷íî-êèøå÷íîãî òðàêòà (áîëü â æèâîòå, äèàðåÿ).
×åì âûðàæåííåå êëèíè÷åñêèå ñèìïòîìû, òåì òÿæåëåå ïðîòåêàåò õîëîäîâàÿ êðàïèâíèöà. Òÿæåñòü êëèíè÷åñêèõ ïðîÿâëåíèé ÕÊ çàâèñèò îò ïëîùàäè îõëàæäåíèÿ è îõëàæäàþùåãî ôàêòîðà. Òàê, ó î÷åíü ÷óâñòâèòåëüíûõ ê õîëîäó ëèö îõëàæäåíèå çíà÷èòåëüíîé ïîâåðõíîñòè òåëà ìîæåò âûçâàòü àíàôèëàêòîèäíóþ ðåàêöèþ: íàðóøåíèå äûõàíèÿ, òîøíîòó, ðâîòó, ãîëîâîêðóæåíèå, îäûøêó, òàõèêàðäèþ, ñíèæåíèå àðòåðèàëüíîãî äàâëåíèÿ è ò. ï. Îïèñàíû ñëó÷àè ëåòàëüíûõ èñõîäîâ, âûçâàííûõ âîçäåéñòâèåì õîëîäà (íàïðèìåð, ïîñëå ïîãðóæåíèÿ òàêîãî áîëüíîãî â âîäó è ò. ï.).
Ñåìåéíàÿ õîëîäîâàÿ êðàïèâíèöà ïåðåäàåòñÿ ïî àóòîñîìíî-äîìèíàíòíîìó òèïó. Ñèíäðîì ÌàéêëàÓýëñà ãåíåðàëèçîâàííàÿ âîñïàëèòåëüíàÿ ðåàêöèÿ íà õîëîäíûé âîçäóõ/ñûðóþ, âëàæíóþ ïîãîäó õàðàêòåðèçóåòñÿ ïîÿâëåíèåì çóäÿùèõ âûñûïàíèé äèàìåòðîì 0,23 ñì, êîòîðûå ñîõðàíÿþòñÿ 524 ÷; ïîëèàòðòðèòà (ñóñòàâíîé ñèíäðîì ìîæåò áûòü ïðåäñòàâëåí îò êîðîòêèõ ñëó÷àåâ áîëåé â ñóñòàâàõ äî ðåöèäèâîâ àðòðèòà êðóïíûõ ñóñòàâîâ); êîíúþíêòèâèòà; ïîâûøåíèåì òåìïåðàòóðû (íå âñåãäà), ëåéêîöèòîâ è óðîâíÿ Ñ-ðåàêòèâíîãî áåëêà â êðîâè; ïîçæå ó òàêèõ áîëüíûõ ìîæåò ðàçâèòüñÿ ïîðàæåíèå ïî÷åê. Ó íåêîòîðûõ òàêèõ ïàöèåíòîâ ïðîâîêàöèîííàÿ ïðîáà ñî ëüäîì/õîëîäíîé âîäîé ìîæåò áûòü îòðèöàòåëüíàÿ, òîãäà êàê ïîñëå âîçäåéñòâèÿ õîëîäíîãî âîçäóõà ó íèõ ïîÿâëÿþòñÿ âûñûïàíèÿ è çóä êîæè. Âàæíî çàìåòèòü, ÷òî äàæå ëåãêîå âîçäåéñòâèå õîëîäà (ïðîâåòðèâàíèå êîìíàòû) ìîæåò ñïðîâîöèðîâàòü ïðèñòóï. Îáîñòðåíèÿ áîëåçíè ÷àùå âñòðå÷àþòñÿ â õîëîäíîå âðåìÿ ãîäà.
Îïèñàíû ñëó÷àè àíàôèëàêñèè, èíäóöèðîâàííîé ôèçè÷åñêîé íàãðóçêîé, íà õîëîäå (èãðà â ôóòáîë èëè åçäà íà âåëîñèïåäå â çèìíåå âðåìÿ).  òàêèõ ñëó÷àÿõ ó áîëüíûõ íåîáõîäèìî èñêëþ÷èòü õîëèíåðãè÷åñêóþ êðàïèâíèöó, âûçâàííóþ âîçäåéñòâèåì õîëîäîâûõ ôàêòîðîâ (ïðè ýòîì ôèçè÷åñêèå óïðàæíåíèÿ â òåïëîì ïîìåùåíèè íå âûçûâàþò ðåöèäèâà êðàïèâíèöû, à õîëîäîâàÿ ïðîáà îòðèöàòåëüíàÿ).
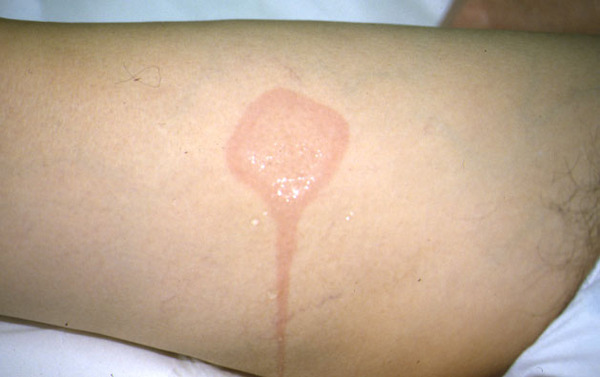
Êëèíè÷åñêèé äèàãíîç õîëîäîâé êðàïèâíèöû ñëåäóåò ïîäòâåðäèòü ïðîâåäåíèåì ïðîâîêàöèîííîé ïðîáû ñî ëüäîì. Äëÿ ýòîãî ëåä ïîìåùàþò â òîíêèé ïîëèýòèëåíîâûé ìåøîê, ÷òîáû ïðåäîòâðàòèòü ïðÿìîé êîíòàêò êîæè ñ âîäîé è èçáåæàòü ïóòàíèöû ñ àêâàãåííîé êðàïèâíèöåé â ñëó÷àå ïîëîæèòåëüíîé ïðîáû. Êóáèê ëüäà ïðèêëàäûâàþò ê ïðåäïëå÷üþ è íàáëþäàþò çà ðåàêöèåé (âðåìÿ îöåíêè ðåàêöèè ÷åðåç 10 ìèí). Ó áîëüíûõ ñ î÷åíü âûñîêîé ÷óâñòâèòåëüíîñòüþ ê õîëîäó ðåàêöèÿ ìîæåò âîçíèêíóòü óæå ÷åðåç 30 ñ, ó äðóãèõ ïðè ïîëîæèòåëüíîì àíàìíåçå áîëåçíè îíà ìîæåò áûòü áîëåå çàìåäëåííîé (íàïðèìåð, îòìå÷àòüñÿ ÷åðåç 20 ìèí). Ïðîáà ñ÷èòàåòñÿ ïîëîæèòåëüíîé, åñëè íà ìåñòå àïïëèêàöèè ëüäà ó áîëüíîãî ïîÿâëÿåòñÿ ïàëüïèðóåìûé è õîðîøî âèäèìûé âîëäûðü, ýðèòåìà, êîòîðûå â áîëüøèíñòâå ñëó÷àåâ ñîïðîâîæäàþòñÿ ææåíèåì è çóäîì êîæè.
Èñïîëüçîâàíèå äðóãèõ ïðîâîêàöèîííûõ òåñòîâ (ïðåáûâàíèå â õîëîäíîé êîìíàòå (4 °C) áåç îäåæäû â òå÷åíèå 1020 ìèí; ìîäèôèöèðîâàííûé õîëîäîâîé òåñò ñ ïîãðóæåíèåì ïðåäïëå÷üÿ â õîëîäíóþ âîäó (4 °Ñ) íà 10 ìèí è ò. ï.) â íàñòîÿùåå âðåìÿ ýêñïåðòû íå ðåêîìåíäóþò èç-çà âûñîêîé âåðîÿòíîñòè ðàçâèòèÿ ó òàêèõ áîëüíûõ ñèñòåìíûõ ïðîÿâëåíèé õîëîäîâîé êðàïèâíèöû. Âìåñòî íèõ ýêñïåðòíàÿ ãðóïïà ïðåäëîæèëà äâóõýòàïíûé ïîäõîä â ïðîâåäåíèè ïðîâîêàöèîííîãî õîëîäîâîãî òåñòà: åñëè ó ïàöèåíòà õîëîäîâàÿ ïðîáà ñî ëüäîì ïîëîæèòåëüíàÿ, ïàöèåíòó îïðåäåëÿþò ïîðîãîâóþ òåìïåðàòóðó, ïðè êîòîðîé ó íåãî âîçíèêàåò êîæíàÿ ðåàêöèÿ. Ñ ýòîé öåëüþ ó÷åíûå ðåêîìåíäóþò èñïîëüçîâàòü òàê íàçûâàåìûé TempTest ýòî óñòðîéñòâî â íàñòîÿùåå âðåìÿ â Ðîññèè íå çàðåãèñòðèðîâàíî è, ñîîòâåòñòâåííî íåäîñòóïíî íàøèì âðà÷àì. Ïðèáîð ïîçâîëÿåò ïðîâåðèòü ðåàêöèþ êîæè íà âîçäåéñòâèå 32 ðàçëè÷íûõ òåìïåðàòóð îäíîâðåìåííî (ìåæäó 435 ± 0,1 °Ñ), ÷òî ïîìîæåò áîëüíîìó â ïîëó÷åíèè âàæíîé èíôîðìàöèè î ïîðîãîâîì ïîêàçàòåëå òåìïåðàòóðû, ïðåäñòàâëÿþùåì ðèñê ðàçâèòèÿ áîëåçíè.
Òàêæå áîëüíûì õîëîäîâîé êðàïíèöåé íàçíà÷àþò îáùèé àíàëèç êðîâè, áèîõèìèþ êðîâè (èññëåäóþò ôóíêöèè ïå÷åíè, ïî÷åê, áåëêîâóþ ôðàêöèþ), îïðåäåëÿþò ðåâìàòîèäíûé ôàêòîð, óðîâíè ñûâîðîòî÷íûõ èììóíîãëîáóëèíîâ, C3, C4, ôèáðèíîãåíà, êðèîïðåöèïèòèíîâ, õîëîäîâûõ àããëþòèíèíîâ, à òàêæå àíòèòåëà ê âèðóñàì ÝïøòåéíàÁàðð, ãåïàòèòà Ñ, Â, õëàìèäèÿì è ò. ï.
Õîëîäîâîé ïðîâîêàöèîííûé òåñò (âàðèàíòû ðåàêöèè)

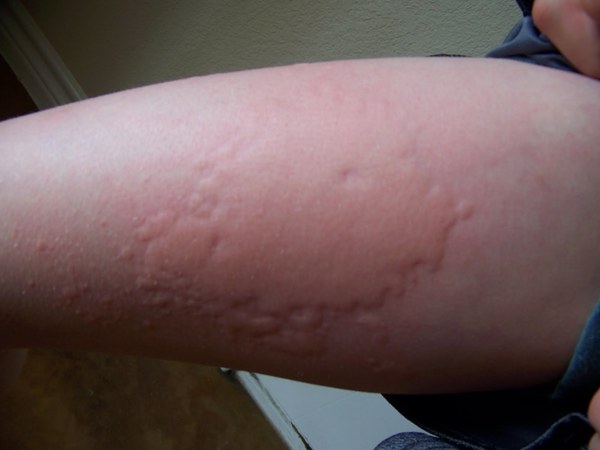
Âàðèàíòû ïðîÿâëåíèÿ õîëîäîâîé êðàïèâíèöû
Источник
