Первая помощь при кожной сыпи

Кожная сыпь. Первая помощь при кожной сыпи.
У больных в критическом состоянии кожная сыпь может оказаться решающим диагностическим признаком; особенно при инфекционных заболеваниях, которые даже при вирусном происхождении могут быть полностью курабельными.
1. Необходимо точно выяснить, имеется ли связь между появлением сыпи и основным заболеванием. Чаще всего сыпь как вторичный феномен у госпитализированных больных связана с аллергической реакцией на лекарственные препараты, наиболее вероятна реакция на антибиотики. Сроки возникновения сыпи могут совпадать с началом заболевания; кроме того, у госпитализированных больных в качестве вторичного заболевания может возникнуть любое из перечисленных в пунктах 2—5 расстройств. Лекарственная сыпь чаще всего предстает в виде эритематозно-пятнистой сыпи с локализацией на туловище и конечностях, но не затрагивающей ладони и подошвы ступней, либо в виде классических уртикарных аллергических проявлений. Синдром Стивенса— Джонсона представляет собой угрожающее жизни состояние, при котором сыпь появляется на слизистых оболочках, положительный эффект может быть получен при применении глюкокортикоидов.
2. Макулопапулезная сыпь, особенно у молодых женщин, использующих во время менструации тампоны, при наличии клиники септического шока требует исключения синдрома токсического шока; характерно, что при этом синдроме сыпь затрагивает ладони и подошвы ступней. Среди других причин возникновения макулопапулезной сыпи следует назвать корь и другие вирусные инфекции.
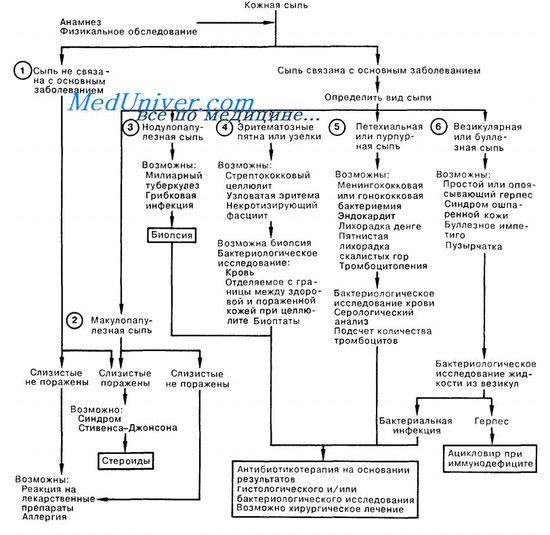
3. Нодулопапулезная сыпь при соответствующей клинической картине может быть признаком диссеминированного гранулематозного процесса, например милиарного туберкулеза (ТБ) или грибковой инфекции (например, кокцидиоидомикоз, криптококкоз, кандидамикоз). Для определения диагноза почти всегда показана биопсия с гистологическим и бактериологическим исследованием биоптата. В то же время следует избегать проведения биопсии у больного с нейтропенией.
4. Диагностика бактериального целлюлита (как правило, стрептококковой или стафилококковой этиологии, но иногда вызывается и грамотрицательными микроорганизмами) обычно несложна, за исключением случаев, когда клинические проявления напоминают узловатую эритему. При подозрении на узловатую эритему необходима биопсия пораженного участка.
Некротизирующий целлюлит и анаэробный фасцит требуют немедленного хирургического вмешательства и соответствующей антибактериальной терапии.
5. Петехиальная и пурпурная сыпи обычно сопровождают наиболее тяжелые, угрожающие жизни больного заболевания, среди которых менингококкемия занимает первое место в «тревожном» списке. Ключом к диагнозу являются результаты бактериологического исследования крови. Решающую роль может сыграть немедленное назначение антибиотиков; состояние, при котором появляется подобная сыпь, следует расценивать как неотложное. Пятнистая лихорадка Скалистых гор (американский клещевой риккетсиоз) и лихорадка ден-ге могут приводить к появлению пурпурной сыпи. При наличии петехиальной сыпи следует исключить вероятность не связанной с инфекцией тромбоцитопении.
6. Везикулярные либо буллезные кожные высыпания обычно указывают на диссеминированный опоясывающий или простой герпес у больного с иммунодефицитом; в этом случае показано лечение ацикловиром. Для определения диагноза достаточно сделать бактериологическое исследование жидкости из пузырей. Кроме диссеминированного герпеса, единственным другим вызывающим опасение диагнозом является стафилококковый токсический эпидермальный некролиз (СТЭН) (синдром ошпаренной кожи). Непрочные буллы при СТЭН лопаются и обнажают кожу; их легко отличить от везикулярных высыпаний при вирусных инфекциях. Важнейшее значение при этом синдроме имеет поиск первичной стафилококковой инфекции и антибиотикотерапии. Причиной сыпи считается вырабатываемый стафилококком токсин. Буллезные образования могут встречаться при целлюлите на границе между здоровой и пораженной кожей при стафилококковом и стрептококковом импетиго.
— Также рекомендуем «Осложнения у больного при онкологических заболеваниях.»
Оглавление темы «Неотложные состояния.»:
1. Гипотермия. Первая помощь при гипотермии.
2. Питание больного после неотложного состояния.
3. Сепсис. Первая помощь при сепсисе.
4. Инфекция в отделении интенсивной терапии.
5. Кожная сыпь. Первая помощь при кожной сыпи.
6. Осложнения у больного при онкологических заболеваниях.
7. Системная красная волчанка. Первая помощь при системной красной волчанке.
8. Делирий. Первая помощь при делирии.
9. Депрессия. Первая помощь при депрессии.
10. Отказ от реанимации. Смерть мозга.
Источник
Аллергия – болезнь коварная, может проявиться в любой момент. Поэтому сами аллергики, их близкие стараются всегда быть на чеку, держать в домашней аптечке запас лекарств экстренной помощи. Но если бы можно было предугадать все возможные ситуации! Нередко бывает так, что рядом с человеком, у которого развился какой-либо опасный аллергический симптом, оказываются совершенно неподготовленные люди. А ведь вовремя и правильно оказанная первая помощь при аллергии может спасти человеку жизнь.
Симптомы аллергии, при которых надо обязательно вызвать скорую помощь или немедленно обращаться в медицинское учреждение:
- — нарушение дыхания, появление одышки;
- — спазмы в области горла, ощущение закрытия дыхательных путей;
- — тошнота и рвота;
- — боли в животе;
- — охриплость, появление проблем с речью;
- — отечность, покраснение, зуд обширных участков тела;
- — слабость, сильное головокружение, ощущение тревоги;
- — учащение пульса и сильное сердцебиение;
- — потеря сознания.
Проявления аллергии могут быть легкими и тяжелыми. С проявлениями легкой формы аллергии — аллергическими конъюнктивитом, ринитом или ограниченной крапивницей больной и его родственники могут вполне справиться сами.
Симптомы легкой формы аллергической реакции:
- — легкий зуд на коже в районе контакта с аллергеном;
- — слезотечение и небольшой зуд в области глаз;
- — невыраженное покраснение ограниченного участка кожи;
- — небольшая припухлость или отечность;
- — насморк, заложенность носа;
- — постоянное чихание;
- — слабость, сильное головокружение, ощущение тревоги;
- — першение в горле, подкашливание;
- — появление волдырей в области укуса насекомого.

Как действовать при легкой
форме аллергии?
1. Тщательно промыть теплой водой зону контакта с аллергеном – нос, рот, кожу.

2. Исключить дальнейший контакт с аллергеном.
3. Если аллергическая реакция развилась на укус насекомого и в области укуса осталось жало, то его надо аккуратно удалить.

4. Наложить прохладный компресс, лед на зудящий участок тела.

5. Принять антигистаминный препарат.
6. Если в течение 2-3 часов состояние человека ухудшится, вызывайте «скорую помощь» или отправляйтесь в больницу.
К тяжелым формам аллергической реакции относятся:
- отек Квинке – спазм дыхательной мускулатуры и приступ удушья, достаточно распространенная форма аллергической реакции, чаще случается у молодых женщин;
- анафилактический шок – резкое снижение артериального давления, нарушения микроциркуляции крови в органах, может развиться вслед за отеком Квинке;
- генерализованная крапивница, экзема – признаки развития синдрома интоксикации организма.
Бывают и другие, более редкие, аллергические реакции, например синдром Лайелла – наиболее тяжелый вариант аллергического буллезного дерматита, чаще всего – это реакция на лекарственные препараты.
Симптомы тяжелой формы аллергической реакции:
1. Отек Квинке: нарушения дыхания, охриплость, кашель, эпилептический припадок, асфиксия (удушье), отечность кожных покровов и слизистых. Если вовремя не оказать медицинскую помощь, человек может умереть от удушья
2. Анафилактический шок: симптомы зависят от тяжести аллергической реакции, это может быть красная сыпь, сопровождающаяся сильным зудом; отечность в область глаз, губ и конечностей; сужение, отечность и спазмы дыхательных путей; ощущение комка в горле, тошнота и рвота; привкус металла во рту; страх, тревога; резкое снижение артериального давления, сопровождаемое головокружением, слабостью и потерей сознания.
3. Крапивница: волдыри ярко-розового цвета, сильное чувство жжения и зуда там, где появились волдыри, головная боль, лихорадка; симптомы могут быть постоянными или волнообразными в течение нескольких дней/месяцев.
4. Экзема/сильная сыпь: воспаление верхних слоев кожи, постоянный сильный зуд. Выраженная сыпь может проявляться в виде атопического дерматита с ярким покраснением отдельных участков кожи и сильным отеком тканей.
Как действовать при тяжелой форме аллергии
до приезда врачей?

Отек Квинке: лечение нельзя откладывать ни в коем случае, так как это состояние может предшествовать анафилактическому шоку.
- — прекратить поступление аллергена в организм;
- — отказ от приема пищи;
- — введение антигистаминных препаратов;
- — можно дать человеку сорбенты, сделать очистительную клизму.

- Анафилактический шок:
- — надо остановить доступ аллергена;
- — уложить человека таким образом, чтобы исключить западание языка и заглатывание рвотных масс;
- — если возможно — промыть желудок, сделать очистительную клизму;
- — наложить жгут выше места укуса насекомого;
- — дать активированный уголь.

- Крапивница:
- — остановить прием медикаментозных препаратов;
- — при аллергической реакции на продукты – принять сорбент;
- — можно дать слабительное и промыть желудок;
- — при укусе насекомого надо избавиться от источника яда;
- — при контактной аллергии – убрать раздражитель с поверхности кожи.

- Сильная сыпь:
- — до определения аллергена можно использовать местные средства для лечения аллергических высыпаний, чтобы снять отечность и зуд;
- — смочить пораженные участки холодной водой, наложить прохладный компресс.
- Очень важно, чтобы кожа контактировала только с натуральной хлопчатобумажной тканью.
Категорически запрещается делать:
- При развитии тяжелых аллергических реакций нельзя
- — оставлять человека одного;
- — подкладывать под голову какие-либо предметы, так как это может привести к усилению дыхательной недостаточности;
- — давать жаропонижающие средства при лихорадочных состояниях.
Источник
Содержание:
Одной из наиболее актуальных проблем современной педиатрической практики является крапивница, встречающаяся у 2,1-6,7% детей и подростков. По статистическим данным, пик заболеваемости приходится на возраст 14-40 лет, однако в настоящий момент все чаще встречаются случаи возникновения характерных высыпаний у детей ясельного и дошкольного возраста. Как выглядит крапивница у детей на фото? Каковы симптомы крапивницы и как ее лечить? Ответы на эти и другие вопросы вы найдете ниже.
Что собой представляет крапивница?
Крапивница – это собирательное название, включающее в себя группу гетерогенных патологий, характеризующихся возникновением диффузной или ограниченной сыпи с первичным морфологическим элементом папулой (зудящим волдырем различных размеров). Он представляет собой ограниченный отек дермального слоя кожи с характерной гиперемией по периферии и более бледным центральным участком. Размеры отека в диаметре могут колебаться от нескольких мм до нескольких см. Данное образование имеет временный характер, т. е. в течение суток может исчезать. В случае распространения отечности на более глубокие дермальные слои, подкожную клетчатку и слизистую оболочку формируется апоневротический отек (отек Квинке).
По длительности течения заболевания крапивница подразделяется на острую и хроническую. Длительность острой формы, характеризующейся спонтанным развитием, составляет не более 1,5 месяцев. В том случае, если высыпания у ребенка сохраняются более 6 недель, диагностируется хроническая крапивница.
Клинические формы крапивницы:
- спонтанная;
- физическая (возникающая под воздействием внешних факторов);
- контактная.
Классификация по номенклатуре аллергических болезней
- Аллергическая (IgE-опосредованная) крапивница.
- Неаллергическая (не IgE-опосредованная) крапивница.
Крапивница у детей чаще всего носит острый характер, может быть самостоятельной патологией, или же симптомом другого заболевания.
Причины возникновения крапивницы у детей
Факторы, провоцирующие развитие острой крапивницы:
- Продукты питания (морепродукты, орехи, цитрусовые, фрукты, пищевые добавки и пр.);
- Яд перепончатокрылых насекомых;
- Токсины жалящих и ядовитых растений;
- Вирусные инфекции;
- Непереносимость некоторых препаратов, рентгеноконтрастных веществ и компонентов крови.
Причины развития хронической крапивницы:
- Факторы внешней среды (вода, ветер, холодный воздух, инсоляция, вибрация, внешнее давление и проч.);
- Аутоиммунные патологии (коллагенозы);
- Глистные инвазии;
- Эндокринные патологии;
- Аллергические заболевания (атопический дерматит, бронхиальная астма, поллиноз);
- Хронические бактериальные, грибковые и вирусные инфекции.
Механизм развития крапивницы связан с активацией тучных клеток кожи и выходом содержащихся в них цитоплазматических гранул (дегрануляцией) в окружающие ткани. Входящий в состав гранул гистамин (медиатор воспаления) вызывает развитие клинических симптомов заболевания.
Симптомы крапивницы у детей
Крапивница – это заболевание, при котором кожные высыпания локализуются на любых участках тела, включая подошвы, ладони и волосистую часть головы. Следует подчеркнуть, что наибольшее количество тучных клеток находится в области головы и шеи, в связи с чем для данного участка характерен зуд наибольшей интенсивности.
Как правило, заболевание у детей начинается внезапно. Вначале на различных участках кожи возникает сильно выраженный зуд, а затем начинают формироваться волдыри. Как они выглядят вы видите на фото. Папулы могут образовываться не только на кожных, но и на слизистых покровах. Нередко высыпания сопровождаются отеком губ, век, конечностей и даже суставов. Так же, как и волдыри, отечность способна сохраняться до суток (от нескольких минут), но, в то же время, иногда она может задерживаться до 48-72 часов.
Самым серьезным и рискованным состоянием является формирование ангионевротического отека (отека Квинке), который некоторые клиницисты называют гигантской крапивницей. Данное состояние сопровождается более глубокой отечностью дермы и подкожной рыхлой клетчатки. Наибольшую опасность представляет отек слизистой оболочки дыхательных путей. К его характерным симптомам относят затрудненное, с присвистом, дыхание, цианоз (синюшность) носогубного треугольника и приступообразный сильный кашель. В такой ситуации ребенку требуется срочная медицинская помощь, так как при отсутствии адекватных лечебных мероприятий возможен летальный исход.
Если ангионевротический отек поражает слизистую пищеварительного тракта, у больного появляется тошнота, упорная рвота, возможна кратковременная диарея. При поражении внутреннего уха и мозговых оболочек развивается головная боль, головокружение, заторможенность реакций, тошнота и рвота.
Острая форма заболевания сопровождается подъемом температуры тела до 38-39°С, недомоганием, головной болью. Иногда возможно развитие отека Квинке. Если при соблюдении рекомендованной диеты и выполнении других врачебных рекомендаций кожные высыпания у ребенка не проходят, диагностируется хроническая крапивница. Данное состояние, протекающее с периодами обострений и ремиссий, при присоединении вторичной инфекции может перейти в хронический дерматит.
Диагностика крапивницы у детей
Диагностическое исследование включает в себя следующие мероприятия:
- Сбор анамнеза (выяснение причины, спровоцировавшей развитие заболевания и уточнение семейного анамнеза аллергических болезней);
- Физикальный осмотр (оценка характера высыпаний, локализации и размеров папул). Также в ходе консультации выясняются субъективные ощущения больного, время исчезновения волдырей и возможное наличие пигментации на месте сыпи.
- Оценка активности заболевания. Производится при помощи специально разработанной шкалы Urticaria Activity Score.
- Лабораторные исследования, необходимые для выяснения причины кожных высыпаний (клинические анализы крови и мочи, тесты с аутологичной сывороткой крови и с атопическими аллергенами, печеночные ферменты, уровень общего иммуноглобулина, фибриногена, эозинофильного катионного протеина и пр.).
Для подтверждения диагноза «холинергическая крапивница», возникающая на фоне повышенной температуры тела, проводится проба с динамической физической нагрузкой (провокационный тест);
- дермографизм подтверждается механическим раздражением кожи;
- солнечная крапивница – фототестированием;
- аквагенная крапивница – наложением водного компресса (+25 С);
- холодовая крапивница подтверждается Дункан-тестом (кубик льда на запястье);
- замедленная крапивница, возникающая через 6-8 часов после вертикального давления на кожу – тестом с подвешиванием груза;
- При необходимости, для выяснения причин, спровоцировавших возникновение кожных высыпаний, рекомендуется пройти расширенное обследование (на предмет выявления паразитарной, бактериальной, грибковой или вирусной инфекции, эндокринной или аутоиммунной патологии).
- Дополнительные диагностические исследования: УЗИ внутренних органов, рентген грудной клетки и придаточных пазух носа, ЭКГ, ЭГДС.
Если в ходе диагностического обследования не удалось выявить причину заболевания, крапивница считается идиопатической.
Первая помощь при крапивнице
Как правило, при острой форме крапивницы кожные высыпания проходят самостоятельно через несколько часов или 1-2 суток, без посторонней помощи. Однако в данной ситуации основной проблемой является не сыпь, а кожный зуд, который она вызывает. Поэтому при оказании первой помощи усилия родителей должны быть направлены на его устранение.
- Прежде всего, необходимо предотвратить действие раздражающего фактора (это может быть пища, медикаментозный препарат или домашнее животное). Далее, для снижения зуда, на кожу рекомендуется нанести негормональный противоаллергический крем, разрешенный к использованию у детей с самого раннего возраста (Фенистил, Гистан, Скин Кап, Элидел, Потопик, Деситин и др.). При отсутствии медикаментозного средства можно воспользоваться кремом от солнечных ожогов, также снимающим зуд, или наложить на пораженный участок кожи прохладный компресс (1 столовая ложка уксуса на 250 мл воды).
- При наличии высыпаний необходимо постоянно следить за тем, чтобы ребенок не расчесывал кожу, во избежание появления царапин коротко подстричь ногти. Хлопчатобумажная одежда также поможет снизить интенсивность зуда и раздражение.
- В случае развития отека и других негативных симптомов (тошнота, рвота, усиленное сердцебиение, нарушение дыхания, холодный липкий пот, обморок) необходимо срочно вызвать бригаду скорой помощи.
- До прибытия «Скорой», после прекращения контакта с аллергеном, обеспечить ребенку обильное питье (желательно минеральную слабощелочную воду или щелочной раствор, приготовленный в домашних условиях (1 гр пищевой соды на 1 л воды)) и дать энтеросорбент (препарат для связывания и выведения аллергена из пищеварительного тракта). В том случае, если ангионевротический отек возник после укуса насекомого или инъекции, необходимо туго забинтовать место выше укуса или укола.
Лечение крапивницы у детей
При выборе тактики лечения в первую очередь учитываются причины и формы заболевания. Основные принципы терапии, использующиеся в клинической практике при борьбе с крапивницей у детей, включают в себя элиминацию (исключение или ограничение воздействия провоцирующих факторов), прием лекарственных препаратов, а также лечение патологий, которые могут стать причиной кожных высыпаний.
В качестве препаратов базовой терапии используются таблетированные антигистаминные средства, купирующие симптомы острой крапивницы. При тяжелом течении заболевания пациентам показано парентеральное введение классических жирорастворимых антигистаминных препаратов первого поколения и глюкокортикостероидов.
На сегодняшний день педиатры достаточно редко назначают своим пациентам антигистаминные препараты первого поколения, отдавая предпочтение более современным блокаторам гистаминовых рецепторов. Это связано с тем, что даже кратковременный прием классических антигистаминов может привести к развитию побочных эффектов (сухости слизистой оболочки полости рта, повышению вязкости мокроты у детей с бронхиальной астмой, повышению внутриглазного давления, нарушению психомоторных и когнитивных функций, запорам, задержке мочеиспускания и проч.). В то же время антигистаминные средства II поколения характеризуются отсутствием побочных эффектов, обладают высоким уровнем безопасности и достаточно удобны в применении.
Если крапивница была спровоцирована пищевыми продуктами, наряду с приемом средств, подавляющих действие свободного гистамина, ребенку назначают сорбенты для очистки кишечника (Энтеросгель, Лактофильтрум, Смекту и пр.).
Лечение идиопатической крапивницы предусматривает неукоснительное соблюдение гипоаллергенной диеты и использование медикаментозных препаратов, рекомендованных при лечении других видов острой крапивницы. При проведении интоксикационной терапии ребенку назначаются мягкие сорбенты, Гемодез (капельно), и, в случае необходимости, пищеварительные ферменты. Параллельно проводится симптоматическое лечение.
Дети, страдающие хронической формой крапивницы, нуждаются в длительном частом приеме лекарственных средств, подавляющих действие свободного гистамина.
При тяжелом течении хронической аутоиммунной крапивницы больному ребенку требуется госпитализация. В данном случае лечение предусматривает проведение плазмафереза (метода экстракорпоральной гемакоррекции, основанного на удалении части циркулирующей плазмы вместе с функциональными антителами к иммуноглобулинам класса E). При резистентности к традиционной терапии показано внутривенное введение иммуноглобулина, активизирующего Т-супрессоры и циклоспорина А, подавляющего дегрануляцию тучных клеток.
Гипоаллергенная диета при крапивнице у детей (по А.Д. Адо)
Запрещенные продукты
- Морепродукты;
- Шоколад;
- Продукты с ароматизаторами, консервантами и искусственными пищевыми добавками;
- Копчености;
- Рыбные блюда;
- Приправы и специи (горчица, уксус, майонез и др.);
- Пряности;
- Яйца;
- Мед;
- Сдобная выпечка;
- Мясо птицы;
- Грибы;
- Баклажаны, томаты;
- Цитрусовые;
- Земляника и клубника;
- Орехи (миндаль, арахис);
- Кофе.
Разрешенные продукты
- Овощные и крупяные супы (на овощном или говяжьем бульоне);
- Отварная говядина;
- Отварной картофель;
- Масло (сливочное, оливковое, подсолнечное);
- Каши (гречневая, рисовая, овсяная);
- Свежие огурцы;
- Петрушка, укроп;
- Однодневные молочные продукты (творог, простокваша);
- Белый хлеб (без сдобы);
- Сахар;
- Компоты (вишневые, яблочные, сливовые, смородиновые, из сухофруктов);
- Яблоки (печеные);
- Чай.
Режим питания при крапивнице, спровоцированной пищевыми продуктами
Если причиной возникновения крапивницы является пищевой аллерген, в течение 3-5 дней рекомендуется придерживаться голодания. Параллельно проводят очищение кишечника при помощи очистительных клизм. Перед голоданием возможен одноразовый прием назначенного врачом слабительного средства. Средняя суточная потребность в жидкости в данный период составляет 1,5 литра.
По окончании голодания разрабатывается следующая схема питания ребенка:
первые два дня больному дают натощак по 100 граммов одного вида продукта, а затем еще по 200 граммов 4 раза в день. Через каждые 2-3 дня к назначенному ранее добавляется новый («чистый») продукт.
К примеру, в первые 2 дня — отварной картофель, затем к нему добавляют какой-нибудь другой отварной овощ, далее – молоко, затем хлеб, говядину и т. д. В последнюю очередь ребенку в рацион питания вводят тот продукт, который, вероятнее всего, мог спровоцировать возникновение высыпаний. Появление папулезной сыпи после потребления в пищу одного из исследуемых продуктов подтверждает его роль в развитии аллергической реакции. В этот день ребенку показан голод и очистительные клизмы без использования лекарственных препаратов. В последующие 2 дня разрешается использовать только ранее проверенные продукты.
Посредством элиминационных диет для каждого конкретного больного создается свой базовый пищевой рацион, включающий основные продукты питания. В обязательном порядке родители должны вести пищевой дневник, в котором будет отображаться состояние ребенка до и после приема пищи, а также после введение нового продукта питания.
Альтернативная диета при крапивнице
В том случае, если кожные высыпания появляются на фоне приема аспирина или НПВП (лекарственная крапивница) лечение, прежде всего, предусматривает отмену этих препаратов. Вместе с тем одновременно следует исключить из пищевого рациона продукты питания, содержащие в своем составе салицилаты природного происхождения (малину, клубнику, вишню, виноград, абрикосы, яблоки, персики, огурцы, помидоры, картофель, морковь), а также избегать продуктов с пищевыми добавками (Е102, Е210,212, Е320.321).
При физической крапивнице для снижения воспаления рекомендуется снизить потребление поваренной соли (в том числе, блюд, её содержащих).
Профилактика обострений крапивницы у детей
- Полное устранение контакта с аллергеном;
- проведение поддерживающих курсов аллергенспецифической иммунотерапии;
- соблюдение элиминационной диеты и исключение из рациона питания ребенка продуктов, вызывающих возникновение кожных высыпаний;
- отказ от применения лекарственных препаратов, провоцирующих развитие аллергических реакций;
- своевременное лечение патологий нервной системы и пищеварительного тракта.
Источник
