Пиодермия лица и угревая сыпь

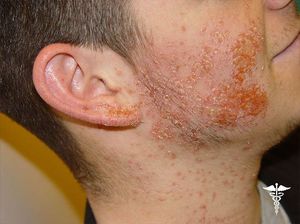 Пиодермия у взрослых и детей выражается распространением гнойничковых высыпаний на коже, появляющихся вследствие экзогенного действия гноеродной инфекции через травмированные участки кожного покрова. Помимо этого, пиодермит может появиться на фоне наличия на коже у каждого человека различных условно-патогенных микроорганизмов и бактерий.
Пиодермия у взрослых и детей выражается распространением гнойничковых высыпаний на коже, появляющихся вследствие экзогенного действия гноеродной инфекции через травмированные участки кожного покрова. Помимо этого, пиодермит может появиться на фоне наличия на коже у каждого человека различных условно-патогенных микроорганизмов и бактерий.
Причины возникновения инфекции
На покровах кожи любого человека находятся возбудители пиодермии (стрептококк, стафилококк и т. д. ). Во время нормального состояния иммунитета от этих бактерий большого вреда нет. Но при снижении общего и местного иммунитета вследствие неблагоприятных факторов, патогенные микроорганизмы активируются, поражая эпидермис.
Помимо этого, есть предрасполагающие факторы появления заболевания:
-
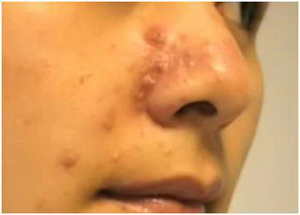 продолжительный прием кортикостероидов;
продолжительный прием кортикостероидов; - нарушение целостности кожных покровов;
- повышенная кислотность кожи;
- вирулентность микроорганизмов;
- хронические болезни;
- гиповитаминозы;
- нарушения работы ЦНС;
- нарушение состава сального секрета;
- нарушения эндокринного обмена;
- диабет;
- несоблюдение гигиены;
- дистрофия;
- избыточный вес;
- нарушение циркуляции крови;
- применение цитостатиков;
- гормональные нарушения.
Классификация заболевания
Клинические симптомы будут зависеть от типа и причины заболевания. Пиодермит классифицируют на три группы:
- Стрептококковая пиодермия — это поверхностная разновидность формы стрептококковой пиодермии, которая провоцирует появление импетиго и лишая на лице. При глубокой форме патологии стрептококк может вызвать появление рожистого воспаления и эктимы.
- Стафилококковая форма — выражается заражением поверхностных слоев кожи. К ее основным видам относятся фолликулиты, остиофолликулиты, викоз вульгарный и импетиго. Помимо этого, к стафилококковой форме относятся такие болезни, как гидраденит, фурункулез, абсцесс, карбункул.
- Смешанная форма — провоцирует появление эктимы и стрептостафилококкового импетиго. Во время хронического прохождения возможны шанкриформная, язвенная и вегетативная пиодермия. При поражении ног бактериями часто появляется гангренозная пиодермия.
Каждая из групп включает в себя 2 подгруппы, определяющиеся по степени глубины поражения кожи (глубокая и поверхностная).
Признаки и симптомы пиодермита
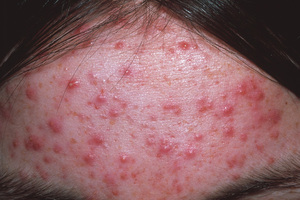 При первых признаках болезни многие пациенты в первую очередь спрашивают у врача, заразна ли инфекция? Довольно часто заболевание передается при контакте здорового и зараженного человека. Нужно сказать, что почти 60% всех людей — скрытые носители инфекции в носоглотке.
При первых признаках болезни многие пациенты в первую очередь спрашивают у врача, заразна ли инфекция? Довольно часто заболевание передается при контакте здорового и зараженного человека. Нужно сказать, что почти 60% всех людей — скрытые носители инфекции в носоглотке.
Чаще всего они являются источниками распространения бактерий. Нет никакой гарантии того, что во время проведения лечения, носитель избавится от пиококков, поскольку они устойчивы к разным видам антибиотикотерапии.
Даже во время отсутствия открытых повреждений на кожном покрове болезнетворные микроорганизмы могут в организм проникнуть через устье луковиц на волосистой части головы. В данном случае гнойно-экссудативная инфекция может проходить с явными сбоями циркуляции крови, отеком ткани на участке заражения и появлением гнойного экссудата вследствие процессов иммунного и микробного распада.
Стафилококковая форма заболевания выражается появлением в самом начале небольшого гнойничкового узла и симптом «ошпаренной кожи». У этих патологий микробы растворяются диффузно и выражаются поверхностными пузырчатками.
Симптомы и классификация пиодермий будут зависеть от вида микробов, которые вызвали заболевание.
- Фурункул. Самая распространенная форма пиодермии, которая сопровождается фолликулярным поражением с гнойным содержимым. Фолликулярный узел иногда увеличивается до размеров перепелиного яйца с появлением в центре гнойно-некротического стержня. В последующем фурункул вскрывается, а когда рана заживает на этом месте появляется рубцовая ткань.
- Сикоз — это рецидивирующий хронический гнойный процесс воспаления лица и волосистой части головы. Его развитие зависит с высокой активностью половых желез, нейроэндокринным нарушением и аллергической реакцией у пациента. Выражается небольшими гнойничковыми высыпаниями, которые со временем увеличиваются. В дальнейшем образуются инфильтраты с появлением корочек. Симптомы болезни протекают довольно длительно и зачастую сопровождаются рецидивами.
- Карбункул. Выражается значительным охватом инфицирования, в отличие от фурункула. Сопровождается глубокими флегмонами, способными достигнуть фасций, а также мышечных тканей и подкожной клетчатки. Процесс изначально аналогичен фурункулу, но в дальнейшем образуется отечность с выделениями из кожного покрова гнойного содержимого и проявлением глубоких язв. Симптомы этого заболевания протекают с общей интоксикацией организма, мучительной головной болью и выраженной гипертермией.
-
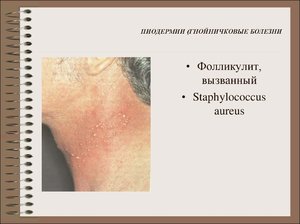 Фолликулит. Выражается глубоким процессом воспаления волосяных фолликул. Причем образуется розовая припухлость с гнойничками, в середине которых находится волос. В последующем болезнь может пройти сама либо трансформироваться в рубцовую язву.
Фолликулит. Выражается глубоким процессом воспаления волосяных фолликул. Причем образуется розовая припухлость с гнойничками, в середине которых находится волос. В последующем болезнь может пройти сама либо трансформироваться в рубцовую язву. - Стафилодермия новорожденных. Заболевание этой формы появляется только у новорожденных, среди взрослых никогда не встречается. Недуг выражается проявлением гнойной инфекции на коже. Вначале образуются пустулы, которые могут сливаться воедино и заражать глубокие слои дермы. Чаще всего болезнь отмечается у ослабленных детей.
- Гидраденит. Процесс воспаления потовых желез, возникающий в подмышечных впадинах, районе половых органов, перианальной зоне и паху. При этом образуется болезненный гнойный узел, который вскрывается самостоятельно. Болезнь похожа на фурункулез, однако при гидрадените нет в центре опухолевидного образования гнойного стержня.
- Множественные абсцессы кожи. Признаки болезни появляются во время недостаточного ухода за малышом. При этом на спине, шее и в области ягодиц образуются узелки размером с маленькую горошину. В последующем они могут в размерах увеличиваться и переходить в абсцесс с выделением гноя.
- Остиопорит. Это процесс воспаления у новорожденных выводного потового протока. Как правило, он появляется в подмышечной и паховой областях, а также на голове. Отмечается появление небольшой гнойничковой сыпи с образованием корочки. Провоцирующим фактором чаще всего является повышенное потоотделение вследствие перегрева ребенка.
- Стафилококковый симптом «ошпаренной кожи». Это довольно серьезная форма заболевания, которая сопровождается появлением на коже больших волдырей, напоминающих ожог. Болезнь выражается гиперемией ануса, рта и пупочной области. Волдыри после вскрытия начинают переходить в мокнущие экземы. При этой форме болезни отмечается общая интоксикация организма и лихорадочное состояние.
-
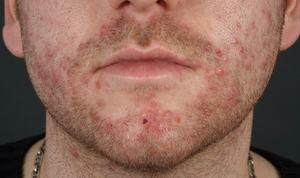 Эпидемический пемфигоид. Эта патология характеризуется повышенной контагиозностью и образованием в наружных слоях эпидермиса небольших волдырей тут же после появления ребенка на свет. Пузырьки имеют способность увеличиваться и самостоятельно вскрываться с дальнейшим появлением эрозии, которая довольно быстро заживает. Вероятны рецидивы.
Эпидемический пемфигоид. Эта патология характеризуется повышенной контагиозностью и образованием в наружных слоях эпидермиса небольших волдырей тут же после появления ребенка на свет. Пузырьки имеют способность увеличиваться и самостоятельно вскрываться с дальнейшим появлением эрозии, которая довольно быстро заживает. Вероятны рецидивы. - Опрелость. Чаще всего большие эрозивные новообразования с рваными границами появляются в складках кожи у пациентов с избыточным весом. Эрозии могут со временем увеличиваться в размерах с учетом продвижения к периферии.
- Импетиго. Эта болезнь является довольно распространенной. Симптомы появляются внезапно с образования фликтен (просовидных, водянистых пузырьков), которые в дальнейшем переходят в корочки желтого цвета и сильно чешутся. Во время слияния стафилококковой инфекции и корочек последние могут быть зеленого цвета. Чаще всего поражается голова и область лица. Необходимо сказать, что к импетиго относится появление пеленочного дерматита у детей. В этом случае процесс воспаления кожного покрова вызван раздражающим действием мочи и потовых желез.
- Эктима. Этот вид заболевания выражается глубокими некротическими изменениями в слоях дермы. При покраснении кожи образуется пузырь, который по размеру напоминает горошину. Пузырь со временем образует корочку. Во время ее удаления можно наблюдать глубокое язвенное образование. Чаще всего эктима образуется в области ягодиц и ног.
- Хроническая диффузная стрептодермия. Провоцирует болезнь стрептококк. Большие очаги поражения, как правило, образуются в области голени. На гиперемированных участках кожного покрова образуются фликтены, которые способны быстро покрываться гнойными и кровянистыми корочками. Во время ее снятия появляется мокнущая поверхность. Немаловажное значение во время развития болезни имеет состояние венозного тока нижних конечностей. Эту форму пиодермий довольно сложно вылечить.
Как лечить у взрослых
Лечение пиодермии у взрослых производится только под наблюдением квалифицированного врача. Чаще всего он прописывает лекарственные средства для внутреннего и наружного использования, включая восстановление иммунной системы. Непременно нужно соблюдать специальную низкоуглеводную диету. Для лечения разных форм пиодермии применяются такие медикаментозные средства:
-
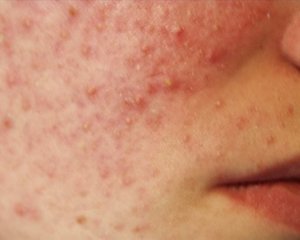 рекомендуется провести антибиотикотерапию с применением Пенициллина, полусинтетических макролитов, цефалоспоринов последнего поколения, аминогликозидов, Тетрациклина;
рекомендуется провести антибиотикотерапию с применением Пенициллина, полусинтетических макролитов, цефалоспоринов последнего поколения, аминогликозидов, Тетрациклина; - во время тяжелого развития болезни применяются глюкокортикостероидные средства (Метипред, Гидрокортизон и т. д. );
- прописываются цитостатики (Метотрексата);
- рекомендуется прием ангиопротекторов (Трентала, Актовегина);
- назначается использование гепатопротекторов (Силибор, Эссенциале форте).
Помимо этого, с учетом того, какое количество времени продолжается авитаминоз, прописывается курс витаминотерапии.
Лекарственные средства для местного лечения
В качестве антисептики эрозивных образований нужно применять мази с бактерицидным действием. Чаще всего во время лечения пиодермии применяются такие мази:
- левомеколь;
- салицилово-цинковая паста или цинковая мазь;
- линкомицин;
- тетрациклин;
- гиоксизон;
- эритромицин.
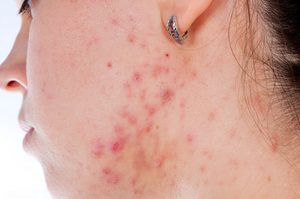 Кроме того, есть специальные лекарственные средства для комплексной терапии, которые оказывают противогрибковое, антивоспалительное и противобактериальное воздействие. Самыми популярными являются Тридерм и Тимоген.
Кроме того, есть специальные лекарственные средства для комплексной терапии, которые оказывают противогрибковое, антивоспалительное и противобактериальное воздействие. Самыми популярными являются Тридерм и Тимоген.
Если пиодермит начинает сопровождаться образованием язв, то после удаления струпа очаги воспаления необходимо промыть асептиками (Фурацилином, Танином, Хлоргексидином, Диоксидином, и борной кислотой).
При гидраденитах, фурункулах, карбункулах на область поражения можно накладывать стерильную повязку с Димексидом, Ихтиолом, Трипсином и Томицидом. Помимо этого, на пораженные участки тела не редко накладывается повязка с Химотрипсином.
Профилактика появления пиодермий
Чтобы не допустить появления пиодермии, нужно соблюдать определенные профилактические мероприятия, к ним относятся:
- Вовремя лечить хронические болезни (варикоз ног, диабет и т. д. ).
- Соблюдать личную гигиену.
- Соблюдать график медицинских осмотров.
- Непременная обработка поверхности ран, тем более в области ног.
- Соблюдать санитарный режим на предприятиях.
Чаще всего лечение пиодермии в средней и легкой стадии тяжести производится в домашних условиях. Но все-таки появившиеся признаки заболевания нуждаются в обязательном обращении к врачу, который разработает соответствующую схему лечения. В основе терапии в домашних условиях находится соблюдение режима гигиены, своевременная обработка ран и прием назначенных лекарственных средств. Четкое соблюдение назначаемых доз лекарств, регулярное обследование и консультирование у специалистов смогут помочь даже при очень тяжелых процессах.
Originally posted 2018-01-31 08:09:10.
Источник
Пиодермия, что это такое? Симптомы, причины и лечение
Пиодермия – дерматологическое заболевание, возникающее под воздействием гноеродных (пиогенных) бактерий. При различных формах пиодермии кожа покрывается гнойниками различного размера.
Высыпания, воспаление эпидермиса, краснота, зуд – результат деятельности патогенных микроорганизмов. Усиленное размножение стрептококков, стафилококков, грибов приводит к обширным поражениям кожных покровов.

Что это такое?
Пиодермия — это гнойничковые заболевания кожи, причиной которых являются гноеродные бактерии, главными из которых являются стафилококки и стрептококки, чуть реже — вульгарный протей и синегнойная палочка. Пиодермия чаще встречается в детском возрасте и у работников некоторых видов промышленности и сельского хозяйства.
Рост заболеваемости отмечается в осенне-зимний период — холодное и сырое время года. Влажный климат жарких стран является причиной большого количества больных с микозами и гнойничковыми заболеваниями кожи.
Причины возникновения
Ведущей причиной, вызывающей пиодермию, считается проникновение кокковых микробов в ткани волосяных фолликул, потовых и сальных желез с протоками, повреждений. Однако причины вторичных форм пиодермии, включая язвенные, гангренозные виды, до сих пор изучаются, поскольку в таких случаях обсеменение гноеродными агентами участков кожи — вторично, то есть, возникает уже после развития некой патологии.
Выделены ключевые факторы-провокаторы:
- наследственность;
- сдвиги в функционировании эндокринных органов («щитовидка», гипоталамус, гипофиз, надпочечники, половые железы), гормональные сбои;
- повреждения кожи (раны, уколы, ссадины, укусы, расчесы, ожоги);
- острое или долговременное снижение общего и местного иммунитета;
- кожные патологии, включая аллергозависимые дерматиты, клещевые поражения;
- сахарный диабет;
- занос гноеродной флоры при хирургических манипуляциях;
- повышенная чувствительность к аллергенам и реакция на пиококки;
- повышенная влажность, абсорбционная способность, щелочная реакция кожи;
- непереносимость определенных лекарств;
- частое переохлаждение или перегревание;
- расстройства неврологического характера и системы терморегуляции
- несоблюдение личной гигиены;
- периодическое травмирование кожи в определенных зонах;
- долговременные переживания и сильное физическое утомление;
- истощение, любые длительно текущие болезни;
- ожирение, расстройство обмена жиров и углеводов;
- загрязнение эпидермиса красками, керосином, растворителями, маслами, лаком, угольной пылью, бензином, цементом;
- сосудистые болезни, варикоз, тромбофлебит, расстройства кроветворения, желудочно-кишечные болезни;
- фокальные инфекции с воспалительным процессом в определенном органе или ткани, включая желудок, кишечник, носоглотку и область уха, репродуктивные органы.
Классификация
Основными микроорганизмами, вызывающими пиодермию, являются стрепто- (Streptococcus pyogenes) и стафилококки (Staphylococcus aureus). Процент заболеваний, вызванных другой микрофлорой (синегнойной или кишечной палочкой, псевдомонозной инфекцией, пневмококками и т.п.), очень невелик.
Поэтому основная классификация по характеру возбудителя разделяется на:
- стафилодермию — гнойное воспаление;
- стрептодермию — серозное воспаление;
- стрепто-стафилодермию — гнойно-серозное воспаление.
Кроме того, любая пиодермия различается по механизму возникновения:
- первичная — проявившаяся на здоровых кожных покровах;
- вторичная — ставшая осложнением других заболеваний (чаще всего сопровождающихся зудом).
Кроме того, пиодермию делят по глубине заражения. Поэтому общая классификация пиодермий выглядит таким образом:
- при поверхностной глубине заражения (импетиго стрептококковое, импетиго сифилидоподобное, импетиго буллезное, импетиго интертригинозное (щелевидное), импетиго кольцевидное, заеда стрептококковая, панариций поверхностный, стрептодермию сухую);
- при глубоком проникновении (целлюлит острый стрептококковый, эктиму вульгарную).
К стафилодермиям причисляют:
- при поверхностной глубине заражения (фолликулит поверхностный,остиофолликулит, угри обыкновенные, сикоз вульгарный, пузырчатку новорожденных эпидемическую);
- при глубоком проникновении (фолликулит глубокий, фурункул, фурункулез, карбункул, гидраденит).
К стрепто-стафилодермиям относят:
- при поверхностной глубине заражения (импетиго вульгарное);
- при глубоком проникновении (пиодермию язвенную хроническую, пиодермию шанкриформную).

Симптомы пиодермии, фото
Воспалительный процесс при пиодермии развивается в естественных порах кожного покрова — потовых или сальных проходах, волосяных фолликулах. В зависимости от вида микроорганизмов-возбудителей клиническая картина и симптоматика заболеваний слишком разнообразны.
Поэтому приведем основные симптомы пиодермии (см. фото):
- Импетиго. Эта форма заболевания является достаточно распространенным. Его симптомы возникают внезапно с появления фликтен (водянистых, просовидных пузырьков), которые впоследствии преобразуются в желтоватые корочки и сильно чешутся. При слиянии корочек и стафилококковой инфекции корочки могут быть зеленоватого цвета. Последствия их разрешения бывают в виде шелушащихся пятен, плохо поддающихся загару. Наиболее часто поражается область лица и голова.
- Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
- Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает. Эти образования могут быть одиночными или множественными. Иногда заболевание носит рецидивирующий характер.
- Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
- Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
- Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
- Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Эти пиодермии характерны для детей, у взрослых они не встречаются:
- Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
- Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Болезнь обычно возникает при избыточной потливости ребенка вследствие пеленания.
- Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Болезнь сопровождается лихорадкой и интоксикацией.
- Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Формы пиодермии многочисленны и разнообразны, но способы лечения по сути своей весьма схожи. Однако, прежде, чем браться за него, следует поставить точный диагноз.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены).
Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Дифференциальный диагноз проводится с кожными проявлениями туберкулеза, сифилиса, паразитарных и грибковых поражений эпидермиса, кандидозом, микробной экземой.

Осложнения
Тяжёлые последствия гнойничковых заболеваний наблюдаются при:
- несвоевременном обращении в лечебное учреждение;
- слабом иммунитете;
- прохождении неполного курса терапии;
- применении сомнительных методов лечения;
- плохой гигиене;
- сохранении провоцирующих факторов.
Осложнения:
- воспаление лимфоузлов;
- абсцессы;
- рубцы в местах самостоятельного удаления пустул; инфицирование костной ткани;
- заражение крови;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
[adsen]
Как лечить пиодермию?
Лечение пиодермии проводится под контролем квалифицированных специалистов. Как правило, врач назначает лекарственные препараты для наружного и внутреннего применения, включая восстановления иммунных сил.
Общие назначения:
- диагностика и терапия сопутствующих заболеваний (гормональный дисбаланс, сахарный диабет, иммунодефицит);
- устранение неблагоприятных воздействий на кожу (повреждение, загрязнение, воздействие высокой или низкой температуры);
- питание с ограничением рафинированных углеводов, преобладанием белков, растительной клетчатки, кисломолочной продукции;
- запрещение мытья (душ, ванна), мыть можно только локальные непораженные участки кожи с большой осторожностью, чтобы не разнести инфекцию;
- подстригание волос в очаге поражения;
- обработка кожи вокруг гнойников два раза в день раствором салицилового спирта.
Обязательно должна соблюдаться специальная низкоуглеводная диета. Для лечения пиодермий различного вида используются следующие медикаментозные препараты:
- рекомендуется проведение антибиотикотерапии с использованием полусинтетических макролидов, Пенициллина, Тетрациклина, аминогликозидов, цефалоспоринов последнего поколения);
- при тяжелом развитии заболевания используются глюкокортикостероидные препараты (Гидрокортизон, Метипред и т.д;
- при пиодермиях назначается прием гепатопротекторов (Эссенциале форте, Силибор и т.д.);
- рекомендуется употребление ангиопротекторов (Актовегина, Трентала);
- назначается прием цитостатиков (Метотрексата).
Для антисептики эрозивных изъязвлений необходимо использовать мази с бактерицидным воздействием. Наиболее часто при лечении пиодермий используются:
- мазь цинковая или салицилово-цинковая паста;
- Левомеколь;
- мазь тетрациклин;
- мазь линкомицин;
- мазь эритромицин;
- мазь гиоксизон и т.д.
Помимо этого, существуют препараты для комплексного лечения, оказывающие противобактериальное, антивоспалительное и противогрибковое воздействие. Наиболее востребованными являются мазь Тимоген и Тридерм.
Когда пиодермит сопровождается появлением язв, воспалительные очаги следует промыть асептиками после удаления струпа (Танином, Фурацилином, борной кислотой, Диоксидином, Хлоргексидином и др.).
При карбункулах, фурункулах, гидраденитах можно накладывать на область поражения стерильную повязку с Ихтиолом+Димексидом, Химотрипсином и Трипсином. Кроме того, на пораженные части тела часто накладывается повязка с Томицидом.

Профилактика
Соблюдение элементарных правил личной гигиены является главной профилактической мерой. Помимо этого, рекомендуется:
- правильно питаться;
- принимать солнечные ванны;
- избегать стрессов и переутомления;
- регулярно проводить витаминотерапию;
- соблюдать режим дня;
- обеспечить ребёнку полноценный сон;
- регулярно стричь ногти;
- укреплять иммунитет;
- своевременно обрабатывать любые повреждения детской кожи;
- бороться с чрезмерной потливостью.
Все профилактические меры, которые помогают избежать заражения детей пиодермией, знакомы родителям. Это их непосредственно родительские обязанности. Если ребёнку с детства прививать здоровый образ жизни, никакие кокки ему будут не страшны. Исключения составляют лишь непредвиденные внешние обстоятельства, которые предугадать невозможно (нечаянная микротравма кожного покрова, контакт с переносчиком возбудителя и т. д.).
Источник
