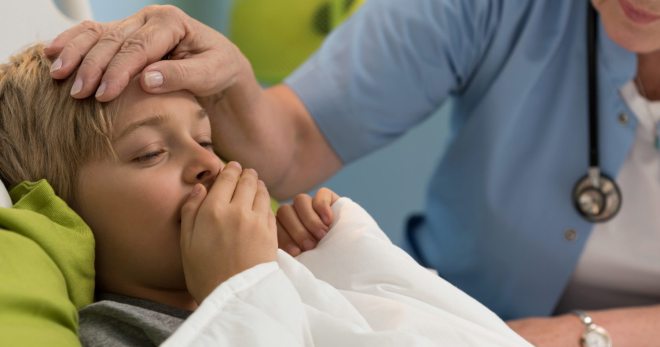
При коклюше бывает сыпь

Возбудитель коклюша (бактерия Bordetella pertussis) при взаимодействии с организмом человека приводит к развитию множества патологических процессов. Симптомы коклюша у детей и взрослых имеют свои особенности. Свои особенности имеют симптомы коклюша у детей до одного года. В последние годы увеличивается количество больных с атипичными и легкими формами заболевания, особенно среди детей 7 — 14 лет, представляющие опасность для детей младшей возрастной группы.
Рис. 1. Спазматический приступообразный кашель — доминирующий симптомом коклюша у детей.
Как развиваются симптомы коклюша
- Возбудители коклюша способны не только размножаться вне клеток, но и выживать внутри макрофагов.
- Бордетеллы, распространяясь по бронхам, проникают в бронхиолы и альвеолы.
- Благодаря адгезии (прилипанию, прикреплению) к клеткам реснитчатого эпителия, макрофагам и нейтрофилам, коклюшные палочки способны выживать в дыхательных путях человека. Этому способствуют фимбрии (пили, микроворсинки), которыми покрыты бактерии, а так же такие компоненты бактерий, как волокнистый гемагглютинин и пертактин.
- Из-за поражения ресничек в дыхательных путях скапливается много густой слизи, которая нарушает дыхательную функцию, особенно выдох. Это приводит к развитию эмфиземы и застою лимфы и крови в сосудах. Развивается гипоксия — тяжелейшее проявление коклюша. Гипоксия усиливает воздействие коклюшного токсина и играет огромную роль в развитии расстройств центральной нервной системы.
- Благодаря наличию фермента гиалуронидазы бактерии способны проникать в глубокие слои тканей респираторного отдела. Гиалуронидаза разрыхляет межклеточные соединения, лецитиназа расщепляет фосфолипидный слой мембраны клеток, коагулаза способствует свертыванию плазмы.
- Коклюшный токсин оказывает нейротоксическое действие, поражая афферентные волокна блуждающего нерва, импульсы по которым идут в дыхательный центр центральной нервной системы. В ответ возникает кашель, вначале обычный, а потом судорожный приступообразный. Развиваются тонические судороги дыхательной мускулатуры.
- Коклюшный токсин определяет клиническую картину заболевания — спазм бронхов и генерализованный спазм сосудов с последующим повышением артериального и венозного давления.
Рис. 2. Нарушенная дренажная функция бронхов, скопление слизи и образование слизисто-эпителиальных пробок являются причиной развития ателектазов и эмфиземы легких. На фото макропрепарат легкого. Стрелками указаны эмфизематозные пузыри, наполненные воздухом.
Кашель при коклюше: механизм развития и последствия
Спазматический приступообразный кашель — доминирующий симптом коклюша у детей.
Кашель является врожденной физиологической реакцией организма на безусловный раздражитель. Этот рефлекс вырабатывался в процессе эволюции. Он призван обеспечивать жизненно важные функции организма. Кашлевые рецепторы располагаются вдоль дыхательных путей. При кашле происходит очищение дыхательных путей и восстанавливается их проходимость.
- При коклюше в результате сильного и постоянного раздражения кашлевых рецепторов и туссигенных (особо чувствительных) зон в центральной нервной системе (продолговатом мозгу) возникает очаг доминантного (преобладающего) возбуждения.
- Очаг доминанты подчиняет («притягивает») к себе возбуждения, исходящие из других участков мозга, в результате чего приступы кашля могут развиться и на другие раздражения, например, возникающие при сильном звуке, инъекциях, осмотре зева и др.
- Доминантный очаг может существовать еще какое-то время после излечения, поэтому у выздоровевшего человека иногда возникают приступы судорожного кашля.
- Кашель при коклюше может возникать по типу безусловного рефлекса, например при виде врача, виде шпателя и др.
- В случае возникновения других более активных центров возбуждения, часто отмечается торможение доминантного очага и тогда приступы кашля прекращаются, например, при увлекательной игре ребенка, полетах на самолете и др.
- Кашель при коклюше является причиной появления язвы в области уздечки языка, которая возникает вследствие трения языка о передние зубы, либо вследствие прикуса языка во время приступа кашля. Большие изменения появляются в области голосовых связок и гортани.
Рис. 3. На фото слева вид нормального бронха. Его просвет широкий. Справа — вид бронха в состоянии спазма.
- Кашлевые пароксизмы являются причиной расстройства кровообращения. Часто появляющиеся периоды застоя крови в верхней полой вене в области шеи и головы приводят к появлению кровоизлияний в области конъюнктивы глаз, кожи в области внутренних углов глаз, слизистой оболочке носа, полости рта, внутреннем ухе и передней камере глаз.
Рис. 4. На фото один из симптомов коклюша — кровоизлияния в области конъюнктивы глаз и кожи в области внутренних углов глаз, которые появляются в результате кашлевых пароксизмов. В межприступный период отмечается одутловатость лица и отечность век — признак коклюша.
- Кашлевые пароксизмы являются причиной расстройства кровообращения в центральной нервной системе. Сосуды переполняются кровью, появляются кровоизлияния, развивается отек мозга. Недостаток кислорода, который появляется вследствие нарушения вентиляции легких, приводит к гипоксии мозга и последующим за этим гибелью нервных клеток, а так же судорогам.
- Гипоксия и гипоксемия приводят к развитию ацидоза — повышению уровня кислотности в организме ребенка, что негативно сказывается на работе центральной нервной системы. Гипоксия и гипоксемия особенно часто развивается при приступах кашля у детей первого года жизни.
Рис. 5. На фото стрелками указаны множественные кровоизлияния в ткань мозга.
Механизм развития вторичной инфекции
Недостаточная вентиляция легких и расстройства питания с последующим развитием гиповитаминозов приводят к развитию вторичной бактериальной флоры. Стафилококки, пневмококки и стрептококки являются обязательными участниками воспалительного процесса в воздуховодных путях и легочной ткани. В воздуховодных путях (гортани, трахее, бронхах и слизистой носа) развивается воспаление по типу серозного катара, иногда с фибринозным и некротическим компонентами. Воспаление мельчайших бронхов и бронхиол (бронхиолит) и пневмония при коклюше являются основной причиной смерти детей.
Воздействие коклюшного токсина на гемопоэз
Коклюшный токсин воздействует на гемопоэз. У больных детей отмечаются выраженные изменения клеточного состава в крови: высокое содержание лейкоцитов (лейкоцитоз) и лимфоцитов (лимфоцитоз).
к содержанию ↑
Признаки и симптомы коклюша у детей и взрослых
Признаки и симптомы коклюша у детей и взрослых имеют свои особенности:
- Болезнь развивается медленно. Ее кульминация достигает только спустя 2 — 3 недели после возникновения первых симптомов заболевания. Первичный токсикоз и выраженная температурная реакция вначале заболевания, характерные для многих детских инфекционных заболеваний, при коклюше отсутствуют.
- Кашель при коклюше имеет свои особенности. Он носит приступообразный характер.
- Коклюш имеет циклическое течение. Типичные случаи проявления заболевания длятся около 6 недель и имеют инкубационный период, предсудорожный, судорожный, периоды обратного развития и поздней реконвалесценции (выздоровления).
Рис. 6. На фото приступ судорожного кашля при коклюше у ребенка.
Инкубационный период коклюша
Продолжительность инкубационного периода при коклюше составляет 2 — 14 дней (в среднем 5 — 8 дней). Инкубационный период длится от момента попадания возбудителей коклюша в организм ребенка (взрослого) до появления первых симптомов заболевания.
Признаки и симптомы коклюша у детей в предсудорожный период
Предсудорожный (катаральный) период начинается постепенно с умеренного повышения температуры. Иногда температура повышается незначительно или бывает нормальной. Значительная температурная реакция регистрируется редко.
Вначале появляется сухой кашель. Вскоре он приобретает форму длительных приступов, которые чаще появляются ночью. Самочувствие ребенка остается удовлетворительным. Катаральный период у непривитых детей длится от 3 до 14 дней, у привитых детей первого года жизни он короче.
Симптомы, позволяющие заподозрить коклюш в предсудорожный период:
- кашель носит упорный характер и непрерывно прогрессирует;
- хрипы в легких не прослушиваются;
- из-за спазма периферических сосудов кожные покровы приобретают бледную окраску;
- лейкоциты в периферической крови повышаются до 15 — 40 х109/л, отмечается абсолютный лимфоцитоз, скорость оседания эритроцитов остается в пределах нормы.
Ребенок становится заразным сразу, как только появились приступы кашля, и остается заразным в последующие 2 — 4 недели.
Признаки и симптомы коклюша у детей и взрослых в период спазматического кашля
Судорожный спазматический кашель является главным симптомом коклюша у детей и взрослых. Он приобретает стойкий приступообразный характер. Вначале появляются короткие кашлевые толчки, которые следуют друг за другом на протяжении одного выдоха. Далее ребенок делает глубокий вдох. Возникший внезапный выдох сопровождается свистящим звуком (реприз). За один приступ регистрируется 2 — 15 и более таких циклов.
Во время приступа ребенок принимает вынужденное положение, у него краснеет лицо, резко расширяются сосуды в глазах («наливаются» кровью), язык при кашле выталкивается далеко вперед, кончик его загибается кверху, набухают вены на шее, лице и голове.
Рис. 7. На фото приступ спазматического кашля при коклюше у ребенка.
При приступе кашля травмируется уздечка языка, она надрывается, образуются язвочки. Большие изменения появляются в области голосовых связок и гортани.
После прекращения приступа выделяется густая, вязкая, стекловидная слизь или появляется рвота. В межприступный период отмечается одутловатость лица и отечность век. Кожные покровы становятся бледными. Под конъюнктивой иногда отмечаются точечные кровоизлияния, на лице появляется петехиальная сыпь.
Рис. 8. Коклюш у детей протекает с симптомами судорожного кашля, который становится причиной кровоизлияний под конъюнктиву глаз.
Тяжелые приступы приводят к тому, что ребенок становится вялым, адинамичным и раздражительным. Появляется страх перед появлением следующего приступа. Кашлевые пароксизмы являются причиной расстройства кровообращения. Часто появляющиеся периоды застоя крови в верхней полой вене приводят к гипертрофии стенок правого желудочка.
На второй неделе периода спазматического кашля приступы достигают своего максимума. На третей неделе появляются характерные для коклюша осложнения, на четвертой неделе — неспецифические осложнения.
Нарушенная дренажная функция бронхов, скопление слизи и образование слизисто-эпителиальных пробок являются причиной развития ателектазов и эмфиземы легких. Недостаточная вентиляция легких и расстройства питания с последующим развитием гиповитаминозов приводят к развитию вторичной бактериальной флоры и развитию вторичного иммунодефицита.
Длительность периода спазматического кашля составляет 2 — 8 недель.
Рис. 9. На фото специфические симптомы коклюша у детей. В результате кашля при коклюше часто развивается гиперпластический ларингит (фото слева) и появляется ранка в области уздечки (фото справа).
Признаки и симптомы коклюша у детей и взрослых в ранний период обратного развития заболевания
В период обратного развития заболевания (ранней реконвалесценции) приступы кашля становятся более редкими, он утрачивает типичный для заболевания характер. Самочувствие ребенка улучшается, постепенно нормализуется аппетит и сон. Длительность обратного периода составляет от 2 до 8 недель.
Признаки и симптомы коклюша у детей и взрослых в поздний период обратного развития заболевания
В период поздней реконвалесценции исчезают все симптомы коклюша. Однако у некоторых детей может сохраняться повышенная возбудимость и появляться следовые реакции — «рецидивы» судорожного спазматического кашля. Приступ может возникнуть при физической нагрузке или при присоединении острого респираторного заболевания.
Длительность периода поздней реконвалесценции составляет от 2 до 6 месяцев.
к содержанию ↑
Клинические формы коклюша
Типичные формы коклюша
Легкие формы
При легких формах коклюша количество приступов спазматического кашля не превышает 15-и, а общее состояние ребенка остается удовлетворительным.
Формы средней тяжести
При среднетяжелой форме коклюша количество приступов спазматического кашля в сутки составляет от 15 до 25. Общее состояние ребенка средней тяжести.
Тяжелые формы
Длительный инкубационный период, большая частота приступов кашля, появление цианоза лица на 1-й неделе заболевания, сохранение признаков гипоксии во вне приступного периода, появление осложнений со стороны сердечно-сосудистой и центральной нервной систем говорит о развитии у ребенка тяжелой формы коклюша.
При тяжелой форме коклюша количество приступов кашля достигает 30-и в сутки. Продолжительность приступов увеличивается до 15-и минут, количество реприз — до 10-и и более. Приступы спазматического кашля всегда заканчиваются рвотой. Ребенок плохо спит, он вялый, отсутствие аппетита быстро приводит к потере веса, нередко отмечается длительная лихорадка.
Коклюш у грудных детей может протекать тяжело даже при небольшом количестве приступов и малой их продолжительности.
Рис. 10. На фото коклюш у грудного ребенка. Спазматический приступообразный кашель — доминирующий симптомом заболевания.
Атипичные формы коклюша
Атипичные формы коклюша чаще всего регистрируются у привитых детей и взрослых.
Абортивная форма
Абортивная форма характеризуется появлением вслед катаральным периодом короткого (не более недели) периода спазматического кашля. Далее наступает выздоровление.
Бессимптомная форма
При бессимптомной форме клинические симптомы коклюша отсутствуют. При этом при бактериологическом исследовании выделяется возбудитель, а в крови нарастает титр специфических антител.
Стертая форма
При стертой форме коклюша отмечается сухой навязчивый кашель. Судорожный период заболевания отсутствует. Выделение возбудителей во внешнюю среду делает эту форму заболевания наиболее опасной в эпидемиологическом отношении. Стертая форма коклюша отмечается у детей, которые были неполноценно иммунизированы.
к содержанию ↑
Коклюш у грудных детей
- Коклюш у грудных детей протекает чаще всего в тяжелой или среднетяжелой формах. Большая вероятность летального исхода.
- Катаральный период короткий (1 — 2 дня) и часто протекает незамеченным. Период спазматического кашля, наоборот, удлинен и часто составляет 6 — 8 недель.
- У недоношенных и детей первых месяцев жизни отмечается слабый и малозвучный кашель. Язык при кашле высовывается редко. Часто вместо кашля можно наблюдать чихание, икоту, плач или крик.
- Мокроту, которая выделяется при кашле, дети заглатывают. Слизь при этом может выделяться через нос, что часто принимается за насморк.
- Очень часто при коклюше у грудных детей отмечается цианоз носогубного треугольника.
- Кровоизлияния под конъюнктиву глаза появляются редко, чаще отмечаются кровоизлияния в центральную нервную систему.
- В периодах между приступами у детей отмечается вялость, они плохо сосут и быстро теряют вес.
- Часто во время сна или после еды развивается грозное осложнение коклюша — остановка дыхания.
- Гематологические изменения сохраняются длительное время.
- На 2 — 3 неделе отмечаются признаки развития вторичного иммунодефицита.
- При коклюше у грудных детей очень рано развиваются пневмонии. Они имеют длительное течение и часто заканчиваются летально.
- После перенесенного заболевания у ребенка часто развиваются бронхолегочные заболевания с хроническим течением, неврозы, отмечается задержка психомоторного развития.
Рис. 11. На фото коклюш у грудных детей. Заболевание у них чаще всего протекает в тяжелой или среднетяжелой формах.
к содержанию ↑
Коклюш у привитых детей
Коклюш у привитых детей имеет свои особенности. Заболеваемость привитых от коклюша детей ниже, чем среди непривитых в 4 — 6 раз. Причиной заболеваемости привитых детей является недостаточная выработка иммунитета. Это подтверждается тем, что привитые дети чаще заболевают коклюшем спустя 3 года после прививки.
- У привитых детей коклюш чаще протекает в стертой или легкой формах (около 40%). Остальные случаи приходятся на среднетяжелые формы. Тяжелые случаи коклюша у привитых детей не регистрируются.
- У привитых детей инкубационный и катаральный периоды коклюша удлиняются, а период судорожного кашля укорочен и составляет не более 2-х недель.
- Репризы и рвота после приступа кашля регистрируются крайне редко.
- Геморрагии и отечный синдромы встречаются не более, чем в 0,4% случаев.
- Гематологические отклонения незначительные. Иногда регистрируется «изолированный» лимфоцитоз.
- Осложнения коклюша развиваются редко и не представляют опасности для жизни ребенка.
- Коклюш у привитых детей никогда не заканчивается летальным исходом.
Рис. 12. Периодические приступы судорожного кашля и длительность течения заболевания приводит в отчаяние родителей.
к содержанию ↑
Коклюш у взрослых
Взрослые в детстве приобретают довольно прочный иммунитет, поэтому заболевание у них встречается редко. Коклюш у взрослых продолжается от 3 до 5 недель.
- Симптомы коклюша у взрослых имеют свои особенности. Коклюш у взрослых начинается постепенно с небольшого першения в горле и сухого короткого кашля, который к концу 3-й недели становится приступообразным. Кашлевые толчки следуют один за другим, как при кашле у курильщиков. Лицо краснеет. Рвоты никогда не бывает. Лейкоцитоз и лимфоцитоз менее выражены.
- Коклюш у взрослых может протекать в стертой форме. Диагностика заболевания при этом значительно затруднена. Диагноз устанавливается только на основании бактериологических и серологических методов исследования.
- Осложнения коклюша у взрослых регистрируются крайне редко.
Рис. 13. Коклюш у взрослых встречается редко.
Статьи раздела «Коклюш»
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Источник
Начиная с 3-х месяцев, малышам несколько раз делают прививку АКДС. Один из ее компонентов – коклюшные микробные клетки (в мизерном количестве). Без вакцинации шансы ребенка заразиться указанными бактериями резко возрастают, как и риски развития опасных осложнений.
Коклюш – что это за болезнь?
Название патологии происходит от французского «la coqueluche», звукоподражательного слова, означающего крик петуха или клекот курицы. В медицине есть четкое определение, что такое коклюш – острое инфекционное заболевание верхних дыхательных путей, которое провоцируют специфические бактерии. Для болезни характерен катаральный процесс в сочетании со спастическими приступами сильного кашля.
Коклюш – причины
Рассматриваемое воспаление вызывает грамотрицательная палочка, которая легко передается воздушно-капельным путем. Возбудитель коклюша – аэробная бактерия Bordetella pertussis. Она не отличается устойчивостью к внешней среде, для ее жизнедеятельности оптимально подходят теплые и влажные условия, что объясняет сезонность патологии (преимущественно весна и осень). Важно своевременно обнаружить коклюш у детей, симптомы и лечение инфекции проще на ранних стадиях заболевания. В противном случае могут возникнуть тяжелые осложнения.
Коклюш – инкубационный период
После тесного контакта с больным человеком у ребенка не сразу появляются клинические признаки заражения. Коклюш у детей сначала протекает скрыто. Бактерии постепенно колонизируют слизистые оболочки дыхательных путей, и в процессе жизнедеятельности выделяют токсины, вызывающие специфическую симптоматику. Инкубационный период составляет около 5-9 суток, реже он увеличивается до 20 дней.
Чем опасен коклюш?
Без своевременной терапии описываемая патология провоцирует серьезные последствия. Особенно в младенческом возрасте опасен коклюш у детей, симптомы и лечение у грудничков тяжело диагностировать и подбирать. Среди малышей первых месяцев жизни высока вероятность даже летального исхода. Чем опасен коклюш у детей:
- пневмония;
- остановка дыхания;
- энцефалопатия;
- глухота;
- судороги;
- эпилептические припадки;
- спадение легкого или его доли;
- поражение уздечки языка;
- разрывы барабанной перепонки;
- подкожная эмфизема;
- спонтанный пневмоторакс;
- ацидоз;
- парезы черепно-мозговых нервов;
- грыжи (паховая, пупочная);
- бронхиолит и другие.

Признаки коклюша у ребенка
Клиническая картина сразу после инфицирования и во время инкубационного периода отсутствует. Первые признаки коклюша наблюдаются спустя 4-20 суток с момента заражения. Их выраженность и количество зависит от общего состояния ребенка и функционирования иммунной системы. Симптоматика патологии дополнительно соответствует этапу ее прогрессирования.
Периоды коклюша
Выделяют 3 активных стадии развития представленного заболевания. От того, в каком периоде прогрессирования находится коклюш у детей, зависят симптомы и лечение. В большинстве случаев ранние признаки патологии родителями игнорируются. Сначала болезнь коклюш напоминает стандартное ОРЗ или ОРВИ. Стадии инфекционного воспаления дыхательных путей:
- Катаральная (продромальная). Состояние детей удовлетворительное. Слегка повышается температура тела, наблюдается недомогание, беспокойство, нарушения сна. Присутствует сухой кашель и слабый насморк, периодическая головная боль.
- Спазматическая. Симптомы усиливаются, стандартное лечение не помогает. Для этого периода характерны приступы специфического кашля. Накануне ребенок ощущает першение в горле, чувство страха, давление в груди. Кашлевые толчки очень сильные, перемежаются свистящими и тяжелыми судорожными вдохами. Во время приступа у детей отекает лицо, набухают вены на шее, сосуды в глазах наливаются кровью, возникает слюно- и слезотечение, иногда кожа приобретает синюшно-бледный оттенок. После кашлевых спазмов отхаркивается небольшое количество вязкой прозрачной мокроты.
- Выздоровление (разрешение). При правильном лечении выраженность симптомов постепенно снижается. У детей реже возникают приступы, но слабость, раздражительность и покашливания присутствуют еще долго. Длительность данной стадии составляет 2-8 недель.
Кашель при коклюше
Интенсивность и характер указанного признака патологии зависят от периода ее течения. Сначала легкий сухой кашель сопровождает коклюш у детей, симптомы и лечение на ранней стадии часто игнорируются, потому что родители воспринимают недомогание малыша как простуду или переохлаждение. Постепенно клиническая картина усиливается. Заболевание коклюш провоцирует кашель со следующими особенностями:

- серии коротких интенсивных толчков (2-15 циклов);
- наличие реприз – судорожных вдохов, сопровождаемых свистом;
- синюшная окраска лица, одутловатость;
- развитие удушья;
- короткие остановки дыхания;
- набухание кровеносных сосудов на шее, лице в глазах;
- выделение густой стекловидной мокроты в конце приступа;
- язва на уздечке языка;
- охриплость голоса;
- рвота.
Сыпь при коклюше
Заметных или специфических кожных признаков у описываемой болезни нет. Крайне редко в некоторых участках визуально определяется коклюш, симптомы у грудничка иногда включают геморрагическую сыпь. Это мелкие точечные кровоизлияния, возникающие вследствие разрыва капилляров в эпидермальном слое во время кашлевых приступов. Они постепенно рассасываются самостоятельно.
Диагностика коклюша
Подтвердить прогрессирование рассматриваемой патологии можно несколькими способами. Сначала необходим осмотр врачей:
- терапевта;
- отоларинголога;
- инфекциониста.
После консультаций и сбора анамнеза специалисты направят ребенка на лабораторные или аппаратные исследования. Основным методом диагностики является анализ на коклюш с целью выделения возбудителя. В качестве материала для исследования берется мазок из зева или отхаркиваемая в процессе кашля мокрота. Этот анализ достоверен только в первые недели прогрессирования болезни. Спустя месяц после инфицирования выделить бактерию Bordetella pertussis не удается.
Дополнительно исследуется кровь на коклюш несколькими способами:
- Общий анализ. Необходим для выявления классических признаков воспалительного процесса в организме – повышенного уровня лейкоцитов и лимфоцитов.
- Иммуноферментный анализ (ИФА). Экспресс-тест, моментально подтверждающий или опровергающий наличие коклюша.
- Реакция прямой и непрямой гемагглютинации (РПГА и РНГА). Выявляются антитела к возбудителю патологии.
- Полимеразная цепная реакция (ПЦР). Выращивание бактерий в питательной среде в течение нескольких дней.
Коклюш – лечение

Стационарная терапия нужна только при средней и тяжелой форме заболевания, инфицировании грудничков. Стандартное лечение коклюша у детей выполняется в домашних условиях с соблюдением таких рекомендаций:
- Изоляция ребенка, пока он является заразным.
- Ежедневная санитарно-гигиеническая очистка комнаты малыша.
- Поддержание высокой влажности и температуры в помещении на уровне 18-20 градусов.
- Частое проветривание, обеспечение притока воздуха.
- Умеренные физические и психоэмоциональные нагрузки.
- Щадящая диета с достаточной калорийностью, содержанием витаминов и минералов. Желательно пюрировать пищу, давать ее только теплой.
- Обильное питье.
- Прогулки по 1-2 часа 1-2 раза в сутки (если ребенок не является источником инфекции).
Коклюш – что делать при приступе?
Если болезнь протекает без осложнений, никаких специальных действий предпринимать не нужно.
Простые способы, как облегчить кашель при коклюше
- Повысить влажность в помещении.
- Вывести ребенка на свежий прохладный воздух.
- Посадить малыша и наклонить его вперед.
- Потереть спинку для облегчения отхождения мокроты.
- Наложить холодный компресс на область носа.
При появлении признаков дефицита кислорода, удушья, необходимо сразу вызвать бригаду неотложной медицинской помощи. Специалисты используют более интенсивные методы, как лечить коклюш у детей:
- искусственная вентиляция легких;
- уколы высоких доз витаминов В1, В6 и С;
- внутривенное введение Седуксена.
Лекарства при коклюше
Медикаментозную терапию может подобрать и назначить только врач в соответствии с этапом развития патологии, ее тяжестью. Лечение коклюша у детей антибиотиками проводится исключительно в катаральный период. Позднее бактерии-возбудители самостоятельно выводятся из организма с помощью кашля и отделения мокроты. Используемые противомикробные средства:
- Флемоксин;
- Ампициллин;
- Эритромицин;
- Аугментин;
- Сумамед;
- Гентамицин и другие.
Дополнительные фармакологические способы, как лечить коклюш, предполагают применение следующих препаратов только по назначению врача:
- противокашлевые средства (Коделак, Синекод);
- нейролептики (Пропазин, Аминазин);
- бензодиазепины (Тизанидин, Баклофен);
- антигистаминные медикаменты (Супрастин, Пипольфен);
- кортикостероидные гормоны (Преднизолон, Метилпреднизолон).
Физиотерапия тоже помогает устранить коклюш у детей, симптомы и лечение облегчаются благодаря:
- кислородным ингаляциям;
- массажу спины и грудной клетки, улучшающему отхаркивание;
- дыхательной гимнастике;
- ингаляциям небулайзером.
Коклюш – народные методы лечения у детей
Все альтернативные способы терапии направлены на улучшение отхаркивания слизи, выведение возбудителя патологии из организма. Народное лечение коклюша производит следующие положительные эффекты:

- снятие спазмов дыхательных путей и голосовых связок;
- улучшение дыхания;
- облегчение симптомов заболевания;
- нормализация температуры тела;
- купирование воспалительного процесса.
Травяной сбор от коклюша у детей
Ингредиенты:
- корень девясила – 100 г;
- плоды кориандра – 100 г;
- ягоды и кора калины – 100 г;
- зверобой – 100 г;
- цветы календулы – 100 г;
- плоды шиповника – 100 г;
- листья эвкалипта – 100 г;
- мята перечная – 100 г;
- кипяток – 500 мл.
Приготовление, применение
- Смешать все компоненты.
- Поместить в термос 2 ст. ложки полученного сбора.
- Залить их кипятком.
- Настоять 8-10 часов, можно оставить на ночь.
- Процедить раствор.
- Давать малышу по трети стакана настоя 3-4 раза в сутки.
Напиток для лечения коклюша
Ингредиенты:
- молоко – 1 стакан;
- чеснок – 5 зубчиков;
- мед – 0,5 ч. ложки.
Приготовление, применение
- Очистить чеснок, нарезать мелкими кубиками.
- Прокипятить его в молоке в течение 3-5 минут (на медленном огне).
- Процедить напиток, подсластить медом.
- Давать ребенку небольшими порциями в течение дня.
Растительный отвар от симптомов коклюша у детей
Ингредиенты:
- листья подорожника – 1 ст. ложка;
- вода – 1 стакан;
- вишневое варенье – по вкусу.
Приготовление, применение
- Залить кипятком измельченную траву подорожника.
- Настоять 2 часа.
- Процедить лекарство.
- Подсластить вареньем (по желанию).
- Детям давать по 1 ст. ложке средства за 20 минут до приема пищи, 4 раза в сутки.
Профилактика коклюша
Единственный эффективный способ предупреждения инфицирования это своевременная вакцинация. Стандартная прививка от коклюша – АКДС. Помимо указанной болезни, она служит профилактикой дифтерии и столбняка. Первый укол делается в 3 месяца. Ревакцинация состоит из еще 2-х процедур, интервал между введениями прививок составляет 6 недель. Заменить АКДС можно другими препаратами:
- Тетракок;
- Инфанрикс;
- Триацелювакс;
- Пентаксим;
- Тетраксим.
Источник
