Причины сыпи у детей на теле фото
Высыпания у детей отличаются локализацией, цветом и формой. Внезапно появившаяся сыпь на теле у ребенка может быть признаком инфекционного заболевания. Возможно, причиной является дерматит аллергического происхождения. Локализация высыпания зависит от места контакта с раздражающим веществом, реакции организма на инфекцию и действия физических факторов (солнечной радиации, температуры).
Какие заболевания сопровождаются высыпаниями?
Сыпь у разных детей в случае одинакового диагноза существенно отличается. Появление внешне похожих элементов нередко обусловлено совершенно разными причинами. Поэтому, важно обратить внимание на весь комплекс признаков: место расположения высыпания, форму, цвет, наличие других симптомов.
Причины образования сыпи в детском возрасте:
- Вирусные инфекции, вызывающие корь, краснуху, ветряную оспу, опоясывающий лишай простой герпес, внезапную экзантему.
- Грибковая инфекция — дерматомикоз, трихофития, микроспория, кандидоз.
- Бактериальные инфекции — скарлатина, импетиго, рожистое воспаление.
- Аллергические реакции на продукты питания, лекарства, пыльцу.
- Аутоиммунные заболевания, такие как экзема и псориаз.
- Болезни внутренних органов.
- Атопический дерматит.
- Себорейный дерматит.
- Дефицит витаминов.
- Розовый лишай.
- Токсоплазмоз.
- Нейродермит.
- Токсидермия.
- Крапивница.
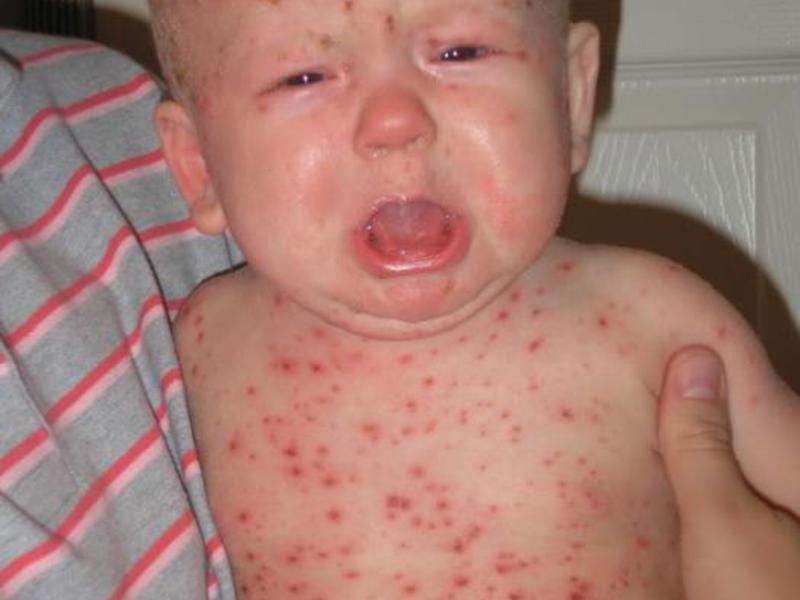
Высокая температура, кашель, рвота, сильная сыпь красного или розового цвета по всему телу — симптомы многих инфекционных заболеваний.
Родители обычно забывают, что на кожу ребенка оказывает влияние состояние всего организма. Образование сыпи может быть связано с паразитами, эндокринными проблемами, нарушениями обмена веществ, плохим пищеварением. Заражение глистами приводит к изменению работы внутренних органов, накоплению токсинов, дисбактериозу. Чувствительная детская кожа реагирует на негативные процессы. Точный диагноз помогут поставить наблюдения за состоянием малыша, его окружением, изучение результатов лабораторных анализов.
Сыпь на разных участках тела у детей — обзор
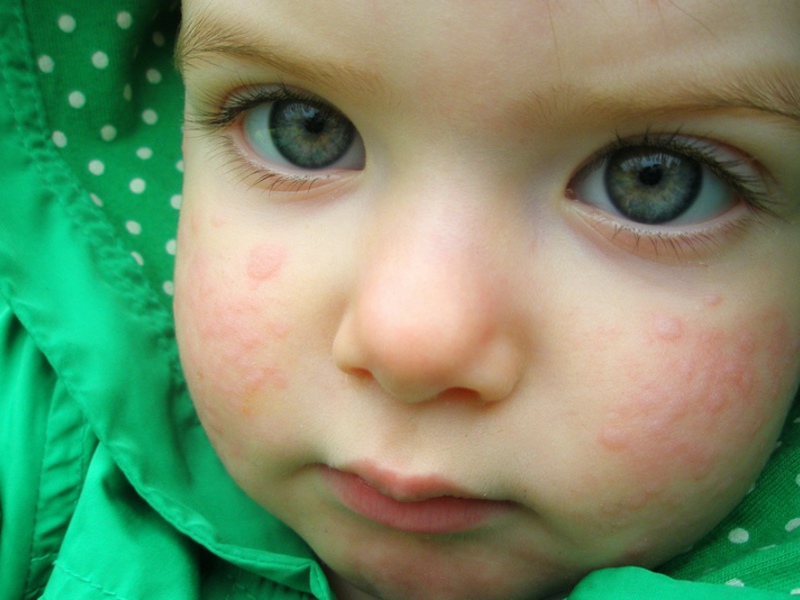
Покраснение на лице наблюдаются у малышей, заболевших ангиной, ОРВИ. В процессе лечения возможно появление сыпи из-за аллергии на жаропонижающие или антибактериальные препараты.
- Покраснение, узелки и корочки на щеках и подбородке, на веках — аллергическая реакция на лекарства или продукты питания.
- Красные точки, пятнышки, пузырьки сначала на лице, затем по всему телу — инфекционные заболевания.
- Мелкие и крупные пятна, волдыри, пузырьки на лице, на руке или на попе — реакция на прививку.
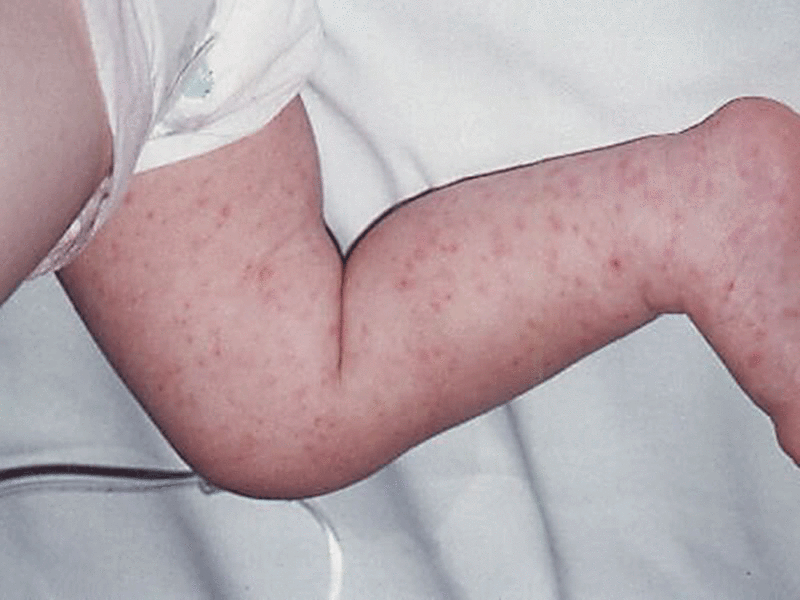
- Красные пятна, папулы на руках ниже локтя и на ногах ниже колен — аллергический дерматит.
- Яркие точки и «звездочки» красного цвета — последствия гриппа, ОРВИ, протекающих с высокой температурой.
- Папулы и пузырьки в районе подмышечных ямок, на грудной клетке — опоясывающий лишай.
- Узелковые высыпания и пузырьки между пальцами на руках, на запястье, в области пупка — чесотка.
- Покраснение между пальцами ног или рук, шелушение на стопах и ладонях — грибок кожи.
- Множественные мелкие высыпания на затылке у младенца, вокруг шеи и в складках тела — потница.
- Красные пузырьки на теле младенца — токсическая эритема, пузырчатка новорожденных.
- Сухая сыпь на предплечьях и бедрах — фолликулярный гиперкератоз («гусиная кожа»).
- Красные пятна, неприятный запах в складках тела — опрелости, дерматомикоз, кандидоз.
- Бляшки, шелушение в области локтевого и коленного сгибов — экзема, псориаз.
- Удлиненные волдыри на руках, спине, ногах — механическая крапивница.
- Крупные красные пятна, пузыри, корочки на лице и конечностях — экзема.
- Мелкие пятна, папулы на ногах и руках — укусы насекомых, дерматит.
Кольцевидные пятна, окруженные валиком из пузырьков и чешуек, с розовой кожей в центре появляются при заражении грибковой инфекцией. Разновидности заболевания — трихофития, микроспория. В народе такие поражения обычно называют «стригущим лишаем». Локализуется сыпь на голове, руках и ногах. Пятна розового лишая обычно располагаются по бокам тела.
Как узнать вероятную причину болезни по виду и цвету сыпи?
Участки тела младенца, которые испытывают перегрев, натираются подгузником и одеждой, краснеют, покрываются сыпью — потницей. На руках чаще появляются точки, пятна и бугорки в результате аллергической реакции. Типичная локализация высыпаний при экземе, себорейном дерматите — лицо.
Пятна и пузырьки образуются в результате заражения вирусами. Возбудитель проходит в организме период инкубации, поэтому высыпания образуются, а затем исчезают через определенный промежуток времени, характерный для инфекционного агента. Мелкая сыпь на теле у ребенка при ангине, гриппе, ОРВИ носит вторичный характер, появляется редко.
Белая сыпь на теле у ребенка образуется в результате гормональных изменений, гиповитаминозов, чрезмерной активности сальных желез. Пупырышки, «гусиная кожа» — результат накопления кератина в волосяных фолликулах на теле. Гиперкератоз связан с особенностями кожного покрова и метаболическими нарушениями в организме.
Спектр возможных причин высыпаний у новорожденных относительно небольшой. Мелкая бесцветная сыпь в форме узелков появляется на лице у детей в первый месяц после рождения как реакция на оставшиеся в организме материнские гормоны. Неонатальные угри в лечении не нуждаются, проходят самостоятельно за несколько дней или недель.
«Потницей» называют красную мелкоточечную сыпь на теле у ребенка в первый год жизни в местах складок, трения подгузником, бельем. Высыпания во время прорезывания зубов сопровождаются повышением температуры, беспокойством, ухудшением аппетита. Сыпь в таких случаях обычно появляется на шее, окрашена в яркие тона.
Для аллергических дерматозов характерно появление красных пятен, розовых узелков и волдырей. Кожа чешется, ребенок плохо спит, теряет аппетит. Яркие высыпания у детей до года связаны с неправильным введением прикорма, реакцией организма на аллергены в новых продуктах питания.
Раздражителями могут быть самые разные вещества, физические и климатические факторы. Участились случаи появления аллергических высыпаний у малышей, которых лечили антибиотики. Кожа детей, посещающих бассейны, реагирует на повышенные концентрации антисептиков в воде.
Сыпь в виде пятен
Розеолы и мелкие пятна по всему телу образуются при скарлатине. Это заболевание бактериальной природы протекает на фоне лихорадки, ухудшения общего состояния. В последние десятилетия число случаев резко сократилось благодаря профилактическим мероприятиям.
Образование мелко- и крупнопятнистой сыпи характерно для аллергического дерматита, экземы, стригущего и других типов лишая, фотодерматита. Детская кожа гораздо более чувствительна к высоким дозам ультрафиолетового излучения. После чрезмерного воздействия солнца на море у малыша появляется эритема, возникают мелкие волдыри на незащищенных участках тела.
Необходимо постепенно приучать организм ребенка к ультрафиолету, загорать до и после полудня.
Фотодерматит — повышенная чувствительность к УФ — излучению. Разновидность аллергии проявляется через несколько часов после пребывания на солнце. Типичная локализация сыпи — плечи, предплечья, задняя часть шеи, руки и лицо.
Папулезные высыпания
Бесцветная сыпь на лице и руках характерна для нейродермита, контактного дерматита. На локтях и коленях больного псориазом папулы сливаются между собой и образуют бляшки. Высыпания при нейродермите, экземе, псориазе возникают вследствие генетической предрасположенности к такой реакции организма на раздражители. Пораженная кожа становится сухой, покрасневшей, возникает зуд.
Причины нейродермита у детей:
- сниженная сопротивляемость организма инфекционным агентам;
- токсины, в том числе выделяемые глистами;
- заболеваний внутренних органов;
- нарушения обмена веществ;
- наличие очагов инфекции;
- лекарственные вещества;
- неправильное питание.
Подключаются нарушения на уровне нервной системы. При диффузной форме нейродермита появляется сыпь на руках, на лице. Заболевание сопровождается повышенной утомляемостью, апатией. В первую очередь необходимо выявить раздражающее вещество и беречь ребенка от контактов с ним.
Родители знающие, чем лечить аллергию, могут применить свой опыт в случае дерматита у ребенка. Наносят гормональные мази («Локоид», «Гиоксизон», «Синафлан»). Комбинированные препараты кортикостероид + антибиотик используют в случае инфицирования пораженного участка. Заживляют кожу мази «Бепантен», крем «Декспантенол». Для смягчения и дезинфекции делают ванночки с морской солью, лечебной глиной. Смазывают пораженные участки настойкой календулы или мяты. Антигистаминные препараты принимают внутрь.
Крапивница — разновидность дерматита аллергического происхождения
Отличительным признаком является сыпь из приподнятых волдырей, имеющих тенденцию к слиянию. В раннем детстве крапивница или уртикария протекает остро, сопровождается мучительным кожным зудом, местным повышением температуры, общим недомоганием, слабостью. Крапивная сыпь телесного цвета у ребенка неожиданно появляется на любом участке тела, сохраняется от нескольких часов до нескольких дней. В случае отека Квинке в области горла и ротовой полости ребенку требуется немедленная медицинская помощь.
Причины крапивницы — полиэтологического дерматоза:
- внешние воздействия (тепло, холод, давление);
- гриппозная инфекция, фарингит, отит;
- консерванты и красители в продуктах;
- гельминты, протозойная инфекция;
- лекарственные средства;
- физические нагрузки;
- пищевые продукты;
- укусы насекомых;
- перегрев, холод;
- стресс.
Крапивница не передается от больного человека к здоровому. Кожная реакция на раздражители проявляется в ответ на механическое воздействие на кожу (трение, давление, расчесывание укусов насекомых). Эта форма заболевания получила название «механическая крапивница».
Рекомендуется избегать повреждающих факторов, дать ребенку антигистаминные капли на основе цетиризина или дезлоратадина.
Редкая форма крапивницы — холинергическая — проявляется гиперемией кожи лица, шеи, грудной клетки. Покраснение наблюдается всего через несколько минут или в течение часа после купания в горячей воде, повышенного потоотделения, физических и эмоциональных нагрузок. Ребенок ощущает сильный зуд кожи. Образуется бледная сыпь, состоящая из волдырей различной формы. Обычно при обследовании больного аллерген не выявляется. Провоцирующим фактором для развития холинергической формы выступает медиатор ацетилхолин, вырабатываемый самим организмом.
Лечение крапивницы
Если появилась сыпь у ребенка, то дают антигистаминные препараты. Наружно применяются охлаждающие гели, противоаллергические мази. Дерматологи рекомендуют сочетать прием антигистаминного средства внутрь с наружным применением крема или геля с тем же действующим веществом. Родители опасаются, что такое лечение вызовет сонливость у ребенка, снизит успеваемость. Антигистаминные препараты «Фенистил», «Кларитин», «Эриус», «Зиртек» почти не оказывают седативного действия, лучше переносятся.
Гистамин высвобождается тучными клетками в крови и тканях, чтобы помочь иммунной системе защитить организм от патогенов и токсинов. Однако у некоторых людей аллергия приводит к чрезмерной защитной реакции, направленной на безвредные вещества. Антигистаминные препараты блокируют рецепторы гистамина, предотвращают либо ослабляют зуд, отек, покраснение кожи, слезотечение.
Наиболее эффективны противогистаминные средства для устранения сыпи при острой форме крапивницы. При хронической уртикарии такие препараты помогают лишь 50% пациентов.
Противоаллергическим и противовоспалительным действием обладают кортикостероидные мази. Наружно применяются препараты «Фенистил-гель», кремы и мази «Элоком», «Локоид», «Адвантан», «Синафлан», «Флуцинар». Детям дают пить энтерсорбенты, например, «Энтерос-гель» или «Лактофильтрум». Внутрь также принимают БАДы с лакто- и бифидобактериями.
- Наружно: теплые ванны и ванночки, примочки с пищевой содой, настоями череды, шалфея, ромашки.
- Внутрь: чайные напитки с листьями черной смородины, садовой малины, плодами шиповника, настой корня солодки, крапивы, свежий сок моркови, свеклы.
Необходимо лечить сыпь и удалить из окружения ребенка потенциальные аллергены. Относятся к этой группе бытовая пыль, грибки, сухой рыбий корм. Исключают из рациона больного цитрусовые, орехи, шоколад, цельное молоко, белый хлеб и кондитерские изделия.
Лечение экземы
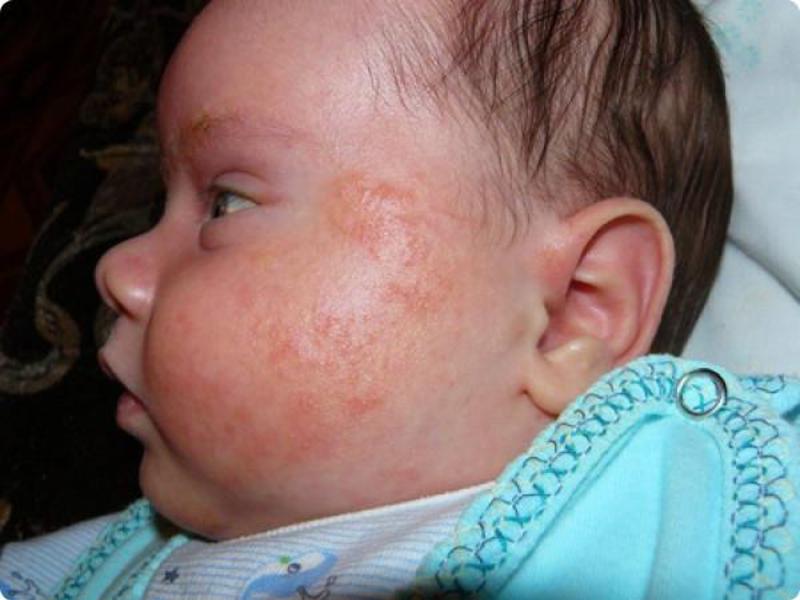
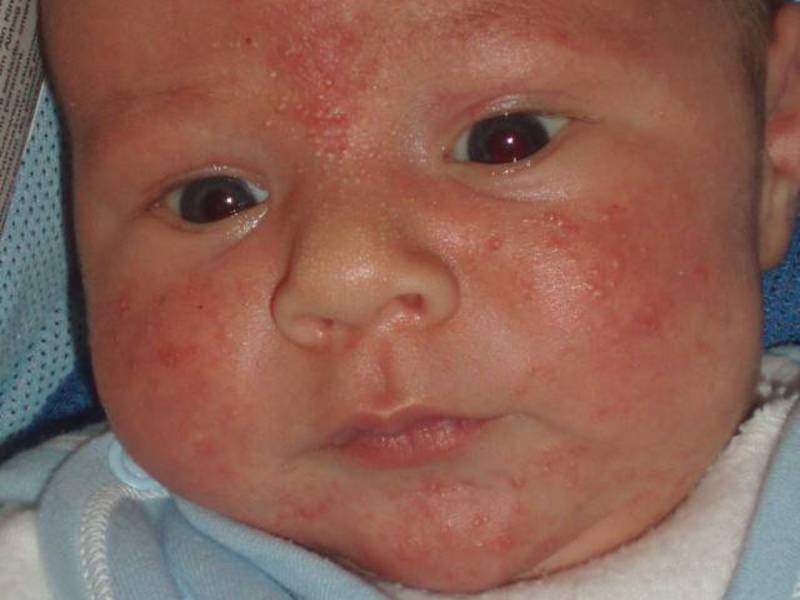
Перевод названия заболевания с древнегреческого звучит очень просто — «высыпания на коже». Младенческая экзема или атопический дерматит проявляется еще до 6-месячного возраста. На щеках у ребенка образуются плотные красные пятна, не имеющие четких границ. Заболевание проявляется зудом, воспалением и сухостью кожи на лице, на запястьях, под коленями
Покраснения, пузырьки, корочки, трещины кожи наблюдаются при всех типах экземы.
Острая фаза при идиопатической форме заболевания проявляется образованием множества пузырьков. Они вскрываются, начинается мокнутие, после чего остаются корочки и пятна. Типичная локализация истинной экземы — лицо, кисти, предплечья, стопы и коленки. Высыпания появляются на теле симметрично.
Идиопатическая, истинная экзема — то же самое, что, мокнущий лишай, хронический зудящий дерматоз. Шершавая сыпь на теле годовалого ребенка располагается на лице, руках и ногах, на груди и ягодицах. Отмечаются такие стадии экзематозного процесса как эритема, пузырьки, эрозии, корки.
Причины:
- аллергия на вещества в продуктах питания, выделения клещей, пыль, плесень, климатические изменения;
- болезни органов пищеварения, эндокринной системы;
- наследственная предрасположенность;
- стресс, психоэмоциональные травмы.
С переходом заболевания в хроническое течение кожа уплотняется, шелушится. Обостряются симптомы в неподходящем для ребенка климате, при чрезмерной сухости воздуха. Отмечается влияние постоянного или сезонного действия аллергенов.
Терапевтические методы и средства:
- Антигистаминные препараты, избавляющие от зуда и воспаления кожи, слизистых.
- Раствор резорцина для охлаждающих и вяжущих примочек.
- Противоаллергические мази, антисептические растворы.
- Настойка валерианы и другие успокаивающие препараты.
- Энтеросорбенты для очищения организма от аллергена.
- Мочегонные средства внутрь для уменьшения отеков.
- Гормональные мази (ГКС).
- Физиотерапия.
Кортикостероиды для наружного применения обладают противовоспалительным и антитоксическим эффектом. ГКС входят в состав мазей «Локоид», «Дермозолон», «Фторокорт» и «Сикортен». Комбинированные средства содержат ГКС и антибиотик, применяются при микробной экземе. Относятся к этой группе мази «Кортомицетин», «Гиоксизон».
Сыпь в виде язв
Заболевания вирусной природы часто сопровождаются стоматитом и сыпью на теле у ребенка, особенно маленького. Везиловирус — возбудитель энтеровирусного везикулярного стоматита — способен поражать кожу всего тела, слизистые носа, ротоглотки. Источник инфекции — больные люди, переносчиками являются насекомые.
После инкубационного периода возникают гриппоподобные симптомы, повышается температура тела. Появляется водянистая язвенная сыпь на внутренней поверхности губ, на щеках. Также везикулы могут образоваться на теле ребенка. Лечение пораженной слизистой во рту проводят гелем «Камистад», раствором люголя. Препараты «Мирамистин», «Холисал» наносят в соответствии с инструкцией в упаковке.
Зуд и воспаление проходят после употребления внутрь антигистаминных препаратов с действующими веществами лоратадин, цетиризин, дезлоратадин. Везикулы на теле и в ротовой полости можно обработать перекисью водорода. Дают ребенку для полоскания рта раствор фурацилина, разведенную водой настойку календулы, ромашковый чай.
Загрузка…
Источник
 При появлении сыпи у ребенка на теле многие родители ведут себя по-разному: первые начинают искать причины самостоятельно, другие вызывают врача и часто для подстраховки, давая ребенку ненужные лекарства, третьи вообще не уделяют этому симптому никакого внимания. Но все эти родители неправы. Надо знать, как выглядит сыпь при различных заболеваниях, чтобы принять верное решение в нужное время и не запустить болезнь.
При появлении сыпи у ребенка на теле многие родители ведут себя по-разному: первые начинают искать причины самостоятельно, другие вызывают врача и часто для подстраховки, давая ребенку ненужные лекарства, третьи вообще не уделяют этому симптому никакого внимания. Но все эти родители неправы. Надо знать, как выглядит сыпь при различных заболеваниях, чтобы принять верное решение в нужное время и не запустить болезнь.
Кроме известных, всем укусов насекомых в теплое время года и остающихся после них ранках в виде сыпи, аллергических кожных реакций, потницы, токсической эритемы новорожденных и акне новорожденных детей, существуют и опасные для жизни заболевания, первыми симптомами которых может быть сыпь. К таким заболеваниям можно отнести:
- Скарлатину, краснуху, корь.
- Мононуклеоз инфекционный.
- Эритему инфекционного характера.
- Внезапную экзантему.
- Оспу ветряную.
- Менингококковый сепсис.
- Импетиго.
Появление сыпи у новорожденного ребенка на теле
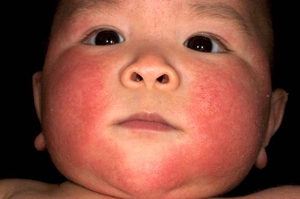 От высыпания токсической эритемы страдает около половины всех доношенных новорожденных детей. Проявляется эта сыпь желто-белыми прыщиками, окруженными красным ободком, с диаметром до двух миллиметров. Иногда могут появляться только красные пятна, незатрагивающие области ладоней и ступней. Появляется такая сыпь на второй день жизни и постепенно исчезает самостоятельно.
От высыпания токсической эритемы страдает около половины всех доношенных новорожденных детей. Проявляется эта сыпь желто-белыми прыщиками, окруженными красным ободком, с диаметром до двух миллиметров. Иногда могут появляться только красные пятна, незатрагивающие области ладоней и ступней. Появляется такая сыпь на второй день жизни и постепенно исчезает самостоятельно.
Фото токсической эритемы
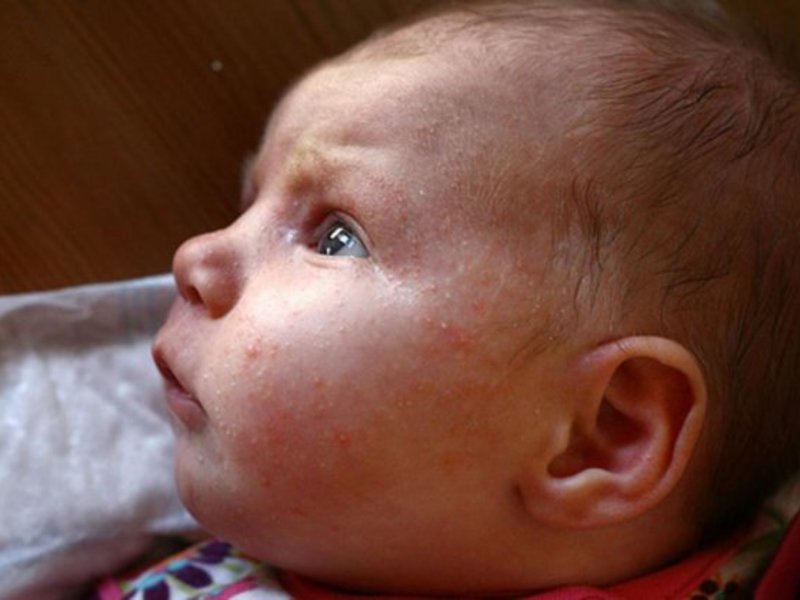
Акне новорожденных поражает около двадцати процентов детей грудного возраста, примерно, с третьей недели жизни. Сыпь, в виде красных воспалительных элементов локализуется главным образом на лице, редко затрагивая волосистую часть головы и шею. Активирование сальных желез материнскими гормонами является первостепенной причиной для появления этой сыпи.
Такая сыпь в большинстве случаев проходит без лечения, необходимо соблюдать гигиену и применять препараты-эмоленты для увлажнения кожи. Акне новорожденных обычно проходит до шестимесячного возраста.
Фото акне новорожденных
Появление у ребенка сыпи на теле в теплое время года может быть вызвано потницей. Появляется она на теле в результате повышенной влажности кожи младенца и ненадлежащего ухода, а также при затруднении вывода жидкости из организма потовыми железами. Локализуется сыпь чаще всего на ягодицах, лице, в паху и подмышечных впадинах. Эти пузырьки не склонны к воспалению и при правильном уходе за ребенком и соблюдении гигиенических норм проходят сами.
Фото потницы
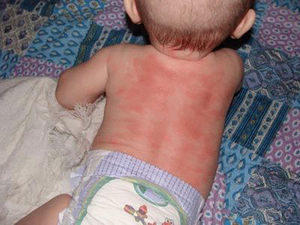 Нейродермит или атопический дерматит встречается почти у каждого десятого ребенка. Симптомы могут различаться. Одни испытывают сразу все неприятные симптомы: высыпания экземы, аллергический насморк, бронхиальную астму. Другие могут испытать проявление лишь одного симптома.
Нейродермит или атопический дерматит встречается почти у каждого десятого ребенка. Симптомы могут различаться. Одни испытывают сразу все неприятные симптомы: высыпания экземы, аллергический насморк, бронхиальную астму. Другие могут испытать проявление лишь одного симптома.
Дерматит поражает малышей на первом году жизни и проявляется высыпаниями на лице, локтевых и коленных сгибах, щеках. Сыпь сопровождается нестерпимым зудом, особенно в ночное время, а также при химических и температурных воздействиях на кожу. При острой стадии заболевания сыпь приобретает ярко-красный цвет и может становиться мокрой при расчесывании.
Подростки склонны часто расчесывать пораженные места, в результате чего возникает шелушение кожи и утолщение. Если у ребенка нет наследственной предрасположенности к этому заболеванию, то переносится атопический дерматит легко. В противном случае есть вероятность, что болезнь станет хронической и будет сопровождаться аллергическим насморком и астмой.
Аллергические высыпания возникают как следствие индивидуальной непереносимости некоторых продуктов или медикаментов. Такая сыпь у ребенка на теле может иметь разную форму и размер. Распространяется она по всему телу и часто сопровождается зудом. Отличительной чертой можно считать увеличивающиеся высыпания при действии аллергена и уменьшение красных пятен при исключении аллергенных продуктов.
Опасность аллергии заключается в возникновении тяжелой реакции организма – отеке Квинке. Отек способен полностью перекрыть гортань, что может грозить ребенку летальным исходом. При наследственной предрасположенности лучше исключить аллергенные продукты из повседневного рациона ребенка.
При укусах насекомых может появляться сыпь на теле, которая вызывает зуд и иногда отечность тела. Локализуются пятна на лице, руках, шее, ногах. Реакция организма на укусы насекомых возникает в результате реакции на токсины, вследствие механических травм кожных покровов, при занесении инфекции при расчесывании ранки, при инфекционных болезнях, возникающих в результате укусов.
Когда следует обращаться за медицинской помощью
При появлении сыпи у ребенка на теле необходимо вызывать врача, если:
-
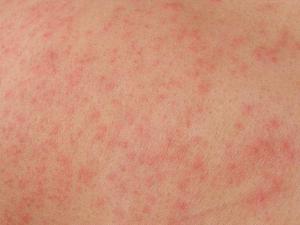 У ребенка поднимается температура выше 40 градусов, присутствует спутанность сознания.
У ребенка поднимается температура выше 40 градусов, присутствует спутанность сознания. - Сыпь мелких или крупных размеров локализуется по всему телу, вызывая сильный зуд.
- У ребенка при сыпи присутствует рвота, головная боль.
- На теле появляются кровоизлияния в виде звездочек.
- У ребенка появляется отечность и присутствует затрудненное дыхание.
Все эти факторы должны стать причиной для незамедлительного вызова скорой помощи, возможно, с последующей госпитализацией больного.
Чего не следует делать при появлении сыпи
Если появилась сыпь, то категорически нельзя:
- Вскрывать образовавшиеся на теле пузырьки.
- Выдавливать гнойничковые образования.
- Расчесывать высыпания на теле.
- Нежелательно прижигать сыпь зеленкой, чтобы врач по цвету пятен мог определить причину их появления.
Многие заболевания характеризуются появлением различной сыпи. Некоторые виды способны проходить самостоятельно, другие, наоборот, требуют срочного лечения и могут нести угрозу жизни ребенка. Поэтому не стоит заниматься самолечением и травмировать организм ненужными лекарствами.
Сыпь, возникающая при инфекционных болезнях
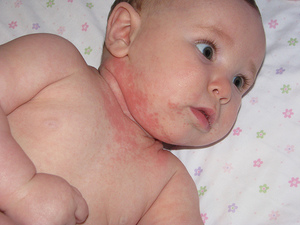 Вирусные или бактериальные инфекции становятся частыми причинами возникновения сыпи у малыша на теле. Можно выделить шесть основных заболеваний, которые возникают в результате поражения организма инфекциями.
Вирусные или бактериальные инфекции становятся частыми причинами возникновения сыпи у малыша на теле. Можно выделить шесть основных заболеваний, которые возникают в результате поражения организма инфекциями.
Эритема инфекционная, вызывается парвовирусом, который получил распространенность по всему земному шару. Способ передачи инфекции воздушно-капельный. Среди симптомов можно выделить:
- Длительность инкубационного периода до двух недель.
- Болезнь проходит при невысокой температуре, с умеренным кашлем и головной болью. Больной ребенок чувствует себя удовлетворительно.
- Высыпания начинаются с лица, переходя на тело, где пятна могут приобретать синеватый оттенок, а на последней стадии может появляться белая серединка в центре пятна.
Сыпь может держаться до трех недель, после чего происходит угасание пятен. Такие дети уже не заразны и не требуют изоляции.
Экзантема внезапная вызывается герпесом шестого вида. В группе риска находятся дети от десяти месяцев до двух лет. Передается воздушно-капельным путем, чаще всего от взрослых. Скрытый период может составлять до пятнадцати дней. Среди явных симптомов можно указать на повышенную температуру в сорок градусов. Дети чаще всего не проявляют беспокойства, но при высокой температуре могут возникать фебрильные судороги у некоторых малышей.
Температура начинает падать на третий день и на теле появляется мелкая сыпь. Сыпь имеет вид мелких розовых пятен, иногда приподнятых над поверхностью кожи. Пятна распространяются по туловищу, с переходом на другие части тела. Проходят высыпания через три дня, а некоторые дети страдают от сыпи всего несколько часов.
Это заболевание педиатры нередко присоединяют к прорезыванию зубов, что бывает характерно для этого возраста. Но следует помнить, что при прорезывании зубов температура тела не поднимается выше 38 градусов. Высокая температура может указывать на наличие другого заболевания.
Ветрянка или оспа ветряная возникает по причине заражения вирусом простого герпеса. Заражение происходит воздушным путем или при контакте с больным ребенком. Это заболевание детское и заражаются им чаще всего дети до пятнадцати лет. Заболевание имеет скрытый инкубационный период, который может составлять до 21 дня.
Общее недомогание начинается за 48 часов до появления высыпаний: температура повышается умеренно, может ощущаться головная боль и слабая боль в животе.
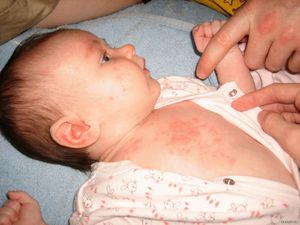 Сыпь покрывает все тело и внутренние органы. На коже сначала появляется красное пятнышко, которое затем возвышается над кожей и наполняется прозрачной жидкостью. На следующие сутки пузырек вдавливается и на нем образуется корочка. Нельзя разрешать детям расчесывать высыпания, чтобы на коже не осталось рубцов.
Сыпь покрывает все тело и внутренние органы. На коже сначала появляется красное пятнышко, которое затем возвышается над кожей и наполняется прозрачной жидкостью. На следующие сутки пузырек вдавливается и на нем образуется корочка. Нельзя разрешать детям расчесывать высыпания, чтобы на коже не осталось рубцов.
На этот вирус организм вырабатывает иммунную память и повторное заражение исключается. Хотя могут быть и осложнения в виде опоясывающего лишая, что характерно появлением пузырьков на пояснице и вдоль нервного ствола.
Менингококковая инфекция вызывается бактерией, которая в норме может встречаться у десяти процентов людей, но при определенных условиях у детей младшего возраста может вызывать заболевания опасные для жизни. Менингококк распространяется воздушным путем и поселяется в полости носа. При снижении иммунитета может переходить в активное состояние. Если анализ крови или спинномозговой жидкости выявляет наличие стрептококков, то лучше сразу пройти лечение в условиях стационара.
При попадании в кровь бактерия вызывает заражение крови, менингит или оба эти состояния. При заражении крови может наблюдаться безостановочная рвота и повышение температуры тела до 41 градуса. На коже могут появляться мелкие красноватые пятна, постепенно переходящие в звездочки. У маленьких детей нередко такая болезнь сопровождается возникновением шока, приводящим к летальному исходу. При менингите наблюдается боязнь света, нарушенное сознание, головная боль.
Не менее распространенное вирусное заболевание, которое встречается в отдельных регионах страны по причине массовой противопрививочной агитации. Дети очень восприимчивы к вирусу и при заболеваемости одного не привитого ребенка могут заразиться и остальные 90 процентов, непривитых детей.
Скрытый период заболевания может составлять до двенадцати дней. Заразным ребенок становится, примерно, к девятому дню заболевания. Общее недомогание наблюдается около пяти дней и начинается с внезапного повышения температуры, покраснения глаз, насморка, сухого кашля.
При росте температуры в сорок градусов начинают появляться за ушами пятнистые точки, вдоль роста волос и в течение суток покрывается все лицо. Сыпь постепенно переходит на грудь. Через три дня ребенок весь покрыт сыпью до ступней. На лице сыпь начинает бледнеть, сопровождаясь небольшим зудом.
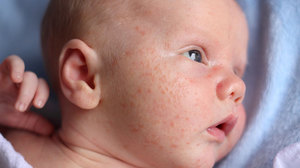 У непривитых детей могут наблюдаться осложнения в виде отита среднего уха, энцефалита, пневмонии. При отсутствии вакцины, состояние больного облегчается жаропонижающими препаратами и приемом витамина «А». Вакцинация способна защитить от неприятных последствий и не представляет опасности для ребенка.
У непривитых детей могут наблюдаться осложнения в виде отита среднего уха, энцефалита, пневмонии. При отсутствии вакцины, состояние больного облегчается жаропонижающими препаратами и приемом витамина «А». Вакцинация способна защитить от неприятных последствий и не представляет опасности для ребенка.
Вирусная инфекция, которой заражаются дети в основном от пяти до пятнадцати лет, получила название краснухи. Болезнь имеет инкубационный период до трех недель. Болезнь на этом этапе может себя не проявлять, но ребенок уже будет заразен.
Краснуха характеризуется общим недомоганием, незначительным подъемом температуры, увеличенными затылочными и заднешейными лимфатическими узлами. В силу таких симптомов многие не замечают начала заболевания. Далее, появляется мелкая сыпь бледно-розового цвета. Начинаются высыпания с лица и постепенно спускаются вниз по всему телу. Через три дня высыпания заканчиваются, редко сопровождаясь легким зудом.
Сложность постановки диагноза может заключаться при протекании краснухи без сыпи. В этом случае симптомы сходны с другими вирусными заболеваниями, что существенно осложняет задачу по назначению терапии. Большую опасность вирус представляет для беременных женщин. Заражение во время беременности грозит развитием аномалий плода и врожденным заболеванием. Поэтому до беременности желательно провести вакцинацию от краснухи.
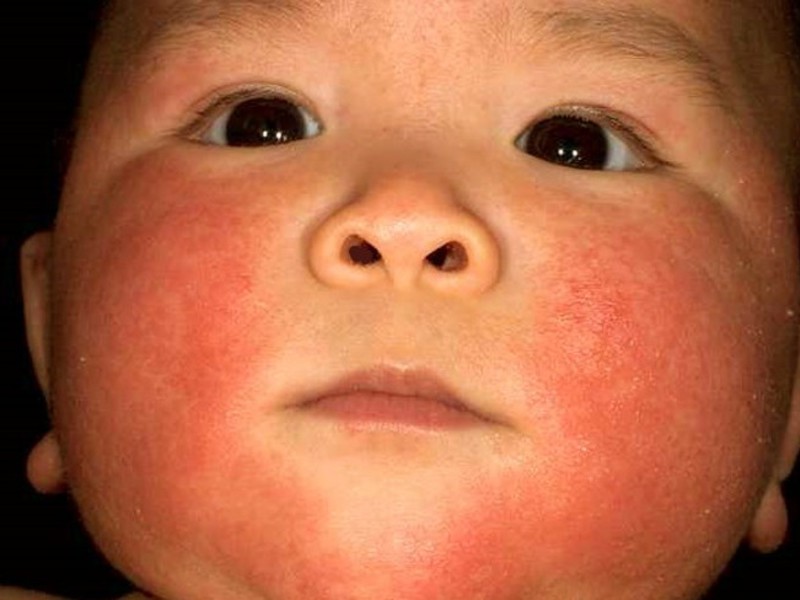
Скарлатина вызывается стрептококками группы «А». Передается это заболевание воздушно-капельным путем. Период скрытого заболевания может быть до семи дней. Начало болезни протекает остро и проявляет себя болью в горле острого характера, повышением температуры и общей слабостью.
Сыпь может появиться в течение первых или вторых суток, не локализующаяся в носогубном треугольнике. Места распространения на теле в основном составляют области складок кожи. Общий вид больного: бледный носогубный треугольник, красные щеки и блестящие глаза. Через неделю сыпь проходит, оставляя после себя шелушащуюся кожу. Язык больного ребенка приобретает малиновый цвет.
Мононуклеоз инфекционный можно отнести к возбудителям герпетической инфекции. Чаще всего болезнь поражает детей и подростков, протекая без ярко выраженных симптомов. Основными признаками болезни можно считать увеличение заднешейных лимфатических узлов и внутренних органов: печени и селезенки. К шестому дню заболевания может появляться сыпь разной формы и размера, которая впоследствии исчезает без следа.
Мелкая сыпь по телу новородженных





Источник
