Сыпь и желтые корочки у младенцев

Наконец-то этот день наступил — рождение малыша! Это счастье и невероятная радость. И в тоже время тревоги и серьезная ответственность, что крайне важно в первые месяцы жизни крохи. И самым трудным периодом ослабленной физически и в определенной мере опустошенной психологически после родов мамы (80% рожениц в первые недели жизни пребывают в состоянии послеродовой депрессии). А организм малыша в первые 28 дней жизни малыша (период новорожденности) адаптируется к новым для него условиям жизни. Именно поэтому в педиатрии это называется периодом адаптации.
Раньше ребенок находился в водной среде, которая отличалась постоянной температурой, а питание осуществлялось через пупочные сосуды (две вены и артерию), из которых от мамы малыш получал кислород и все необходимые питательные вещества, витамины, минералы и другие необходимые для его роста и развития элементы. Выведение отработанных токсических продуктов обмена осуществлялось с кровотоком через плаценту.
Все системы организма ребенка после рождения только начинают свое функционирование (дыхательная, пищеварительная и выделительная), а остальные изменяют свою работу и перестраиваются. Поэтому возможны сбои в или различные реакции под действием внутренних и внешних факторов.
Пока кроха и его мама находятся в роддоме – всегда можно проконсультироваться и даже если не получить исчерпывающие ответы на свои вопросы (увы это случается), то все же можно чувствовать себя спокойнее, ведь наблюдение за ребенком осуществляют медицинские работники: медсестры и врач-неонатолог.
А после выписки при наличии изменения в состоянии малыша, в большинстве случаев происходит на 3-4-е сутки сразу после выписки из родильного дома – молодые родители находятся в растерянности и не знают, как поступить.
Поэтому важно знать:
- что считается нормальным состоянием;
- на какие признаки нужно обращать внимание;
- к кому и куда обратиться в определенные моменты.
Физиологические состояния, которые появляются на первой неделе жизни малыша
Пограничные, транзиторные или переходящие состояния у новорожденного – это только функциональные особенности организма крохи, которые связаны с адаптацией и/или перестройкой систем и органов малыша.
Они происходят в первую неделю жизни (после 3 -5 суток жизни) и считаются вариантом нормы.
К ним относятся:
- физиологическая желтуха;
- гормональная сыпь («цветение» кожи);
- физиологическая диспепсия;
- половой криз;
- мочекислый диатез.
Физиологическая желтуха
Желтуха у новорожденных представляет собой одно из проявлений периода адаптации, который проявляется в виде окрашивания кожи и склер ребенка в желтый цвет. Физиологическая желтуха имеет различную интенсивность, которая обусловлена различными факторами.
Чаще всего выраженная и затяжная желтуха наблюдается если:
- у мамы отмечается стойкий гормональный дисбаланс с повышенным уровнем эстрогена в крови, который с грудным молоком поступает в организм крохи и чтобы вывести излишки гормонов, необходимы дополнительные усилия;
- кормящая мама питается неправильно, в ее рационе преобладают жирные, жареные блюда, сладости и аллергены;
- у малыша отмечается выраженная незрелость печени и желчевыводящей системы, особенно при недоношенности, внутриутробной гипотрофии, неврологической патологии .
Физиологическая или послеродовая желтуха наблюдается у новорожденных в первые дни после рождения — малыш становиться необычно смуглым или желтеет (от лимонного до оранжевого окрашивания кожи).
Важно понимать, что это нормальное состояние, которое связано с распадом плодного гемоглобина и резким накоплением в сыворотке крови билирубина. Именно это вещество и окрашивает кожу и видимые слизистые новорожденного ребенка в желтый цвет. Обычная длительность желтухи составляет от 2 недель до месяца с постепенным снижением интенсивности желтушного окрашивания кожи у детей. Именно в этом случае желтуха у новорожденных не требует терапии.
Но если интенсивность желтизны кожи и склер не уменьшается после 2 недель или наоборот увеличивается и спускается вниз и дистальнее (на стопы и кисти) – нужно обратить на это внимание участкового педиатра.
При этом состоянии билирубин накапливается в сыворотке крови и обеззараживается в печени, ее затяжное течение условлено незрелостью печеночных клеток, нарушением оттока желчи или обратным всасыванием продуктов обеззараживания в кишечнике.
Важно помнить, что высокая концентрация билирубина в крови ребенка вызывает интоксикацию и наиболее опасное и серьезное осложнение этой патологии – ядерную желтуху. Токсическое воздействие этого вещества на нейроны головного мозга и ядра ствола и вызывает развитие стойкой неврологической патологии у детей в период новорожденности.
Поэтому при затяжном течении послеродовой желтухи и отсутствии положительной динамики в течение 14 дней необходимо обязательно определить уровень билирубина в крови и контролировать динамику его снижения в дальнейшем.
Родителям необходимо знать, какие средства и методы помогут организму малыша справиться с этим состоянием:
- часто прикладывать ребенка к груди (если это не запретили в роддоме из-за конфликта по резус-фактору или группе крови) – все положительные факторы грудного молока, а особенно его белковые фракции связывают билирубин;
- при учащении кормлений у крохи отмечается послабление стула, а это стимулирует его выведение токсических продуктов из организма;
- фототерапия (сетотерапия) специальными лампами или солнечны ванны;
- правильная диета мамы, чтобы снять нагрузку с пищеварительной системы крохи и печени;
- сорбенты, при назначении участковым врачом;
- стимуляторы работы печеночных клеток (Галстена и другие препараты, но дозу и длительность определяет только педиатр).
Не менее опасны и другие виды неонатальной желтухи у детей:
- гемолитическая болезнь новорожденных, связанная с внутриутробным распадом гемоглобина;
- внутриутробные инфекции (TORCH-) и ее причиной является поражение клеток печени;
- аномалии пищеварительного тракта с нарушением оттока желчи (механическая желтуха); купания в отварах трав.
Милии, «цветение» или гормональная сыпь на лице и теле
Все высыпания в период новорожденности связаны со следующими причинами:
- постепенной адаптацией кожи крохи к новым условиям жизни;
- гормональными изменениями в организме;
- началом функционирования потовых и сальных желез новорожденного.
Но при этом нельзя исключать вероятность закупорки сальных протоков и инфицирования физиологической сыпи.
В норме высыпания появляются в виде:
- белых или желтоватых мелких прыщиков на лице (на крыльях носа, в области лба, на переносице и подбородке), реже на других частях тела их называют мили или сальные кисты;
- сальный ихтиоз;
- угревая (гормональная) сыпь – в виде единичных мелких гнойничков чаще на лице.
Причинами появления этих видов сыпи являются:
- адаптация кожных покровов малыша к воздействию различных факторов окружающей среды;
- нестабильность работы системы терморегуляции и его постепенная нормализация;
- гормональный дисбаланс, как в организме малыша, так и в организме кормящей мамы и переизбыток половых гормонов (эстрогенов) в крови новорожденного;
- начало функционирования потовых и сальных желез, их дисбаланс;
- другие адаптационные механизмы и особенности строения кожи малыша.
Все эти виды высыпаний можно считать нормой и они не требуют лечения.
Сальный ихтиоз (как бы устрашающе это не звучало) – это простое шелушение кожи малыша различной степени выраженности, возникающее чрез 3-4-5 суток после рождения и не представляющее никакой угрозы для малыша.
Иногда при этом физиологическом состоянии на коже спины могут появляться корочки со склеенными волосиками, так называемая «щетинка». Нужно знать, что это состояние также не требует никаких дополнительных вмешательств и пройдет самостоятельно. Малыш не испытывает никакого дискомфорта и все эти виды сыпи проходят самостоятельно в течение недели, максимум двух.
Кроме ежедневных купаний – не требует никаких дополнительных способов коррекции.
Кожа крохи нуждается в ежедневных умываниях и купания в кипяченной (отстоянной) воде или отварах трав (ромашка, календула).
Но все же могут возникнуть ситуации, при которых нужно проконсультироваться у педиатра, лучше вызвать доктора на дом:
- при множественных высыпаниях и подсыпаниях красного или розового цвета (потница или аллергия);
- сыпь в виде волдырей или папул – может быть признаком инфекционного процесса или крапивницы;
- гнойничковая сыпь – немедленно обратиться к участковому врачу.
Дополнительные симптомы, при появлении которых нужно вызвать врача:
- повышение температуры;
- капризность малыша;
- вялость, отказ от еды, срыгивания;
- насморк, заложенность носа, покашливания, увеличение лимфатических узлов.
Самостоятельная обработка антибактериальными или гормональными мазями изменившейся мили или ее удаление ватными палочками, обработка спиртовыми растворами категорически запрещено – это может привести к усугублению воспалительного процесса и присоединению гнойных и токсических осложнений.
Все эти симптомы и состояния возникают на первой неделе жизни, в норме не требуют лечения и проходят в начале или конце второй недели.
Источник
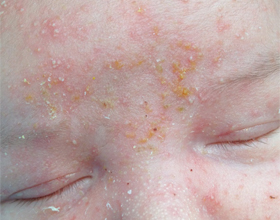
Грубые, чешуйчатые жёлтые корочки у грудничка (на бровях, лице, лбу, ушах) на коже волосистой части головы могут вызывать тревогу у молодых родителей, но, как правило, не стоит беспокоиться.
Проявления их на бровях
Скорее всего, они образовались на бровях из-за безобидного состояния, свойственного многим детям, называемого таким общим термином, как себорейный дерматит, себорея или перхоть, в случае детей старшего возраста и взрослых.
Это относительно распространенное состояние у новорожденных и детей до трёх лет, которое вызывает образование толстых белых или жёлтых корочек чаще всего на волосистой части головы. Иногда, заболевание может распространиться даже на веки, брови, уши, складки носа, заднюю часть шеи, области пеленания, или подмышки. В некоторых случаях, таких как у младенцев, которые подвержены экземе или имеют сухую кожу, себорейный дерматит может вызвать образование трещин кожи, возникновение зуда и того, что будет сочиться небольшое количество прозрачных желтых выделений.
Заболевание не является заразным и не относится к признакам плохой гигиены или аллергической реакции. В большинстве ситуаций, оно просто уходит само по себе. В тяжелых случаях или продолжительных, лечащий врач может рекомендовать применение лекарственного шампуня, крема или лосьона.
Причины появления на лице
 Хотя корочки на лице могут выглядеть не эстетично, или производить впечатление того, что они приводят к раздражению кожи, себорейный дерматит, как правило, не беспокоит детей.
Хотя корочки на лице могут выглядеть не эстетично, или производить впечатление того, что они приводят к раздражению кожи, себорейный дерматит, как правило, не беспокоит детей.
Точная причина себорейного дерматита, проявляющегося на лице не известна, хотя некоторые исследователи считают, что он развивается из-за перепроизводства кожного сала сальными железами и волосяными фолликулами.
Себорея бывает чаще всего у детей и подростков. Во время обоих этих периодов в жизни человека, уровень гормонов более высок, и он также может играть определенную роль в состоянии кожных покровов.
Некоторые факторы (экстремальные погодные условия, жирная кожа, проблемы с иммунной системой, стресс, кожные заболевания) могут повысить вероятность того, что ребенок заболеет себореей.
Себорейный дерматит может быть вызван дрожжами или грибками, которые растут в кожном сале. Себорея может появиться при изменениях в коже, стрессе и усталости, или неврологическом состоянии.
Симптомы себореи на лбу
Перхоть выглядит по-разному у каждого младенца. Это могут быть сгруппированные в пучки жёлтые корочки на лбу, или находящиеся далеко друг от друга на теле пятна.
Симптомы себореи могут включать в себя: сухость кожи, желтые или белые хлопья кожи, покраснение, воспаление, болезненность или зуд. Пораженные участки обычно имеют один или оба этих симптома:
- Толстые корки (особенно на волосистой части головы, но иногда на ушах, лбу, бровях, лице, носу, шее, в паху, подмышками).
- Жирные или масляные пятна на коже, часто покрыты белыми или желтыми чешуйками (перхотью).
В очень редких случаях, у младенцев с себорейным дерматитом на коже прослеживаются небольшие покраснения или зуд, а у некоторых, возможно, даже наблюдается потеря волос, которые обычно вырастают снова, после того как болезнь удаётся устранить или она сама проходит.
В большинстве случаев, себорею легко определить в домашних условиях. Тем не менее, вызвать врача для ребенка имеет смысл, если:
- У грудничка себорея в местах, где нет волос.
- Уже опробованные домашние процедуры не привели к достижению успеха в борьбе с проблемой.
- Сыпь становится хуже или покрывает большую часть тела.
- Сыпь вызывает потерю волос или становится более выражен зуд.
- Пострадавшая кожа становится твердой и красной, начинает сочиться из неё жидкость, или чувствуется локальное тепло (повышение температуры пораженного участка) – всё это явления, которые могли бы быть признаками инфекции.
- Грудничок имеет ослабленную иммунную систему, не препятствующую активному развитию себореи.
- Ребёнок, страдающий себорейным дерматитом, стал набирать вес.
Лечение жёлтых корочек на ушах
В то время как, в большинстве случаев, себорейный дерматит не требует никакого специального лечения, можно ослабить его пагубные проявления, особенно такие не эстетичные, как на ушах, и воздействие на ребенка.
 Это, как правило, может быть сделано путем мягкого массирования кожи ушей, бровей, лба, головы ребенка пальцами или деликатной мочалкой, и мытья волос, захватывая брови, уши и лоб ребенка один раз в день с мягким детским лечебным шампунем.
Это, как правило, может быть сделано путем мягкого массирования кожи ушей, бровей, лба, головы ребенка пальцами или деликатной мочалкой, и мытья волос, захватывая брови, уши и лоб ребенка один раз в день с мягким детским лечебным шампунем.
После исчезновения основной симптоматики, можно контролировать себорею шампунем, применяемым только два раза в неделю.
Если не удаётся устранить проблему лёгким путём, то полезным будет втирать в поражённую область небольшое количество минерального масла (не рекомендуется использовать оливковое масло). Потребуется подождать, пока масло впитается в течение нескольких минут, а затем можно начинать мыть участки кожи и волосы ребенка, как обычно. Особо внимательно необходимо отнестись к тщательному удалению остатков масла после процедуры, поскольку его не удалённый излишек может стать катализатором проблемы.
Лечебные шампуни для борьбы с этой болезнью содержат ингредиенты, такие как салициловая кислота, каменноугольный деготь, цинк, селен, и кетоконазол, которые могут помочь лечить сухость и шелушение. Некоторые сильные формы этих препаратов требуют рецепта.
Если используется один из этих лечебных шампуней, следует втереть небольшое количество шампуня в кожу головы ребенка и дайте ему впитаться в течение, по крайней мере, пары минут. Затем промыть шампунь и повторить процесс еще раз. Возможно, потребуется делать это ежедневно или два раза в неделю первое время лечения, но после того, как себорейный дерматит будет находиться под контролем, можно перейти на использование лечебного шампуня раз в месяц.
Для себореи на других частях тела, или если ребенок имеет раздраженную кожу, стероидные кремы, такие как гидрокортизон, могут эффективно помочь. Обязательно необходимо проконсультироваться с врачом, прежде чем использовать гидрокортизон.
Два типа препаратов используется в методах лечения: анти-грибковые и кортикостероиды. Анти-грибковые препараты проводят лечение, направленное на то, чтобы сократить производство дрожжей на пораженном участке, а кортикостероиды будут уменьшать воспаление и дискомфорт.
Проблема может исчезнуть в течение нескольких месяцев, а потом вдруг снова появиться, но, выполнив следующие действия выше, её удастся контролировать.
Источник
Цветение у новорожденных
Цветение у новорожденных
Приблизительно 20-25 % всех младенцев страдают особым видом гормональной сыпи, которая в народе получила название «цветение новорожденных». Эта сыпь на лице у ребенка является абсолютно нормальным неопасным явлением и зачастую не требует никакого лечения.
Но почему-то очень многие педиатры не только не считают нужным делиться данной информацией с новоиспеченными родителями, но даже сами не способны отличить гормональную сыпь у новорожденных, принимая ее за аллергию и другие виды сыпи. Неправильно поставленный диагноз приводит к тому, что ребенка попросту залечивают ненужными лекарствами, нанося большой урон маленькому организму. Вот почему каждый молодой родитель должен знать, что такое цветение у новорожденных и как его правильно пережить.
Что такое цветение новорожденных?
Цветение у новорожденных в медицине обозначается сложным для простого обывателя термином — неонатальный цефалический пустулез. Более простое и понятно для нас название — акне у новорожденных или угри новорожденных. Также встречаются и другие синонимы — трехнедельная сыпь, просяные пятнышки, милии новорожденных.
Все эти диагнозы обозначают состояние, при котором кожа младенца, преимущественно на лице, покрывается мелкой красной сыпью с белями пятнышками.
Цветение новорожденный начинается приблизительно на 2-3 неделе жизни малыша и самостоятельно исчезает к 3 месяцу. В среднем младенец «цветет» на протяжении от трех недель до полутора месяца.
В некоторых случаях гормональная сыпь образуется еще внутриутробно или остается на теле ребенка до 6- и даже 12-месячного возраста, а при тяжелых проявлениях даже дольше. Но в подавляющем большинстве случаев период цветения непродолжителен и заканчивается самопроизвольно, когда организм ребеночка адаптируется к новой среде, а желудочно-кишечный тракт достигает своей зрелости.
Цветение у новорожденных является формой проявления гормональных колебаний в организме младенца. Оно начинается вследствие избыточной активности сальных желез, что провоцируется высокой концентрацией женских половых гормонов эстрогенов. Эстрогены попадают в организм ребенка еще в период внутриутробного развития — от матери через пуповину — и продолжают поступать в первые недели после рождения вместе с материнским молоком. В течение периода, когда малыш будет очищаться от маминых гормонов, на его теле может появляться эта характерная для цветения сыпь.
Цветение у новорожденных является периодом очищения и адаптации: это физиологическая норма, которая не должна вызывать у родителей никаких волнений. Главное — суметь ее правильно диагностировать, потому как сыпь у ребенка, вызванная другими причинами, не должна оставаться без внимания.
Как распознать цветение у новорожденных?
Чаще всего гормональную сыпь путают с диатезом. Нередки случаи, когда при осмотре «цветущего» младенца педиатр «со знанием дела» покачивает головой и начинает корить мамочку, согрешившую в питании. Однако отличить цветение у новорожденных от аллергии в действительности не так уж и сложно.
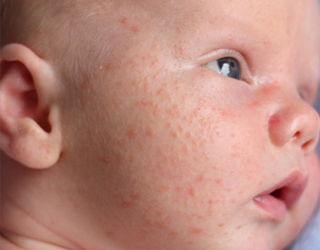
Цветение новорожденных сопровождается сыпью в виде папул и пустул белого с желтоватым оттенком цвета, как правило, с отсутствующими комедонами. Она выглядит как мелкие красные прыщики, которые имеют бело-желтые серединки, похожие на гнойнички, и могут сливаться между собой в большие группы.
Гормональная сыпь располагается в основном на лице ребенка: щеках, подбородке, лбу, на веках, в меньшей степени и реже — на волосистой части головы, за ушами, на шее, верхней части груди и спины, на плечах. У новорожденных мальчиков акне может поражать также половой член.
Это самое главное отличие цветения от аллергической сыпи, которая распространяется по всему телу, в частности на плечах, и почти всегда шелушится (чего не наблюдается при гормональной сыпи).
Источник
