Сыпь крапивница и температура
Крапивницу традиционно воспринимают как заболевание кожи, и это вполне справедливое и обоснованное представление о ней, так как основным признаком является возникновение многочисленных зудящих волдырей. Однако иногда диагностику затрудняют общие симптомы – в частности, лихорадка. Насколько типична высокая температура при крапивнице, какие особенности ее отличают? Давайте попробуем разобраться в этом.
Может ли быть температура при крапивнице у взрослых?
 Такой симптом действительно встречается; больше того, он является типичным для клинической картины заболевания и принадлежит к группе так называемых системных, или общих признаков. Крапивница (уртикария) влияет на весь организм и чаще всего становится проявлением реакции гиперчувствительности немедленного типа – аллергии.
Такой симптом действительно встречается; больше того, он является типичным для клинической картины заболевания и принадлежит к группе так называемых системных, или общих признаков. Крапивница (уртикария) влияет на весь организм и чаще всего становится проявлением реакции гиперчувствительности немедленного типа – аллергии.
Лихорадка (гипертермия) наблюдается при генерализованной форме поражения кожи.
Это значит, что сыпь покрывает большую площадь кожных покровов или даже все тело целиком. Возникновение лихорадки не приносит пользы; в отличие от инфекции, при которой высокая температура тела помогает бороться с болезнетворным агентом, гипертермия при кожной чувствительности рассматривается как один из рядовых, но при этом потенциально опасных симптомов.
Бывает ли лихорадка из-за высыпаний у детей?
Чем младше ребенок, тем выше вероятность подъема температуры тела до высоких цифр. Иногда это приводит к ошибочной диагностике инфекционного заболевания из-за наличия слабости, озноба, рвоты, диареи и других сопутствующих симптомов.
Как и у взрослых, лихорадка у ребенка при крапивнице не сохраняет своего изначально защитного предназначения. Она, скорее, выступает в роли фактора, утяжеляющего течение реакции – усиливает явления обезвоживания (дегидратации), может привести к развитию судорожного синдрома. Ситуация усугубляется, если пациент получает в большом количестве лекарства группы антипиретиков (жаропонижающих): в ответ на их поступление в организм вероятна повторная реакция аллергической природы.
Все, что нужно знать о крапивной лихорадке
Сыпь и высокая температура – это неспецифичные, то есть свойственные разным патологиям симптомы. При их появлении нужно задумываться не только об аллергии, но и об инфекции, интоксикации (отравлении) и ряде иных заболеваний. Поэтому важно знать особенности крапивной лихорадки, чтобы избежать путаницы при диагностике.
Причины развития
Температурная реакция при крапивнице чаще всего является следствием аллергии. Если организм контактирует с веществом, которое иммунная система воспринимает как чужеродное, а значит, опасное, запускаются защитные реакции с участием специальных белковых комплексов – антител и биологически активных веществ – гистамина, брадикинина и т.д. В качестве провокатора может выступать:
- Пищевой продукт.
- Лекарственный препарат.
- Химикат.
- Сок, пыльца и экстракты растений.
- Яд насекомых.
В основе развития лихорадки при крапивнице могут лежать также аутоиммунные реакции, воздействие физических стимулов (вибрации, давления, тепла). Иногда частота обострений зависит от условий климата. Так, жара опасна для больных, чувствительных к солнцу, а низкие температуры будут приводить к возникновению сыпи при холодовой форме заболевания.
Особенности гипертермии у взрослых
 Пациенты чаще всего сталкиваются с так называемой субфебрильной лихорадкой – повышением температурных значений в границах от 37,1 до 37,9 °C. Они переносят ее относительно легко; если площадь поражения кожи небольшая, гипертермии может не быть вовсе.Если же она возникает, то встречаются, как правило, и сопровождающие симптомы:
Пациенты чаще всего сталкиваются с так называемой субфебрильной лихорадкой – повышением температурных значений в границах от 37,1 до 37,9 °C. Они переносят ее относительно легко; если площадь поражения кожи небольшая, гипертермии может не быть вовсе.Если же она возникает, то встречаются, как правило, и сопровождающие симптомы:
- общая слабость;
- озноб;
- кожный зуд;
- боль в мышцах и суставах;
- головокружение;
- усталость;
- плохая переносимость физических нагрузок.
Состояние улучшается после исчезновения сыпи. Никакой серьезной угрозы для взрослых пациентов лихорадка при крапивнице обычно не несет; она появляется, как и волдыри, внезапно, быстро нарастает, но наиболее ярко выражена на начальном этапе развития острой реакции.
Особенности гипертермии у детей
Маленький ребенок переносит крапивницу тяжелее, нежели взрослый пациент. Но достаточно часто наблюдаются и легко протекающие эпизоды – с изолированным поражением кожи, без отека Квинке и повышения температуры тела. В ином случае больного беспокоит:
- слабость;
- боль в мышцах и суставах;
- озноб;
- кожный зуд;
- отсутствие аппетита;
- плохая переносимость физических нагрузок;
- головная боль.
Лихорадка может быть как субфебрильной, так и более высокой – от 37,9 до 39 °C. Конечно, чем ярче выражена температурная реакция, тем сильнее истощается организм. Усиливается потоотделение, а значит, теряется жидкость – и вместе с ней необходимые для нормального функционирования всех систем элементы под названием электролиты. Если ребенок к тому же страдает от рвоты и диареи, быстро наступает обезвоживание.
При наличии сыпи и высокой температуры нельзя до осмотра врача давать пациенту антибиотики.
Если больной переносит крапивницу, он может отреагировать на лекарства как на пусковой фактор (триггер) – новым эпизодом сыпи, повышением температуры тела, отеком Квинке или даже анафилактическим шоком.
Как помочь пациенту?
Повышение температуры при крапивнице – это лишь один из симптомов, поэтому изолированно лечить лихорадку не следует. Нужно выяснить причину ее возникновения и провоцирующие факторы (еда, лекарства и т.д.) и на основании этой информации разработать алгоритм действий.
Ограничительные мероприятия
Так как крапивница – болезнь, симптомы которой появляются при провокации веществом или физическим фактором, нужно оградить больного от контакта со значимым триггером. Для этого рекомендуется:
-
 Отмена лекарств (если нарушения связаны с медикаментозной терапией). Если от приема препарата по каким-либо причинам нельзя отказаться, следует подобрать безопасный аналог.
Отмена лекарств (если нарушения связаны с медикаментозной терапией). Если от приема препарата по каким-либо причинам нельзя отказаться, следует подобрать безопасный аналог. - Диета. Больному нельзя употреблять продукт, вызывающий реакцию, а также пищу, являющуюся потенциально аллергенной. Это цитрусовые, томаты, бананы, орехи, креветки, колбасы, консервы.
- Исключение контакта с агрессивными химикатами.
- Регулярная влажная уборка пыли.
- При необходимости – ограничение контакта с физическими стимулами (отказ от посещения пляжа, ношение свободной одежды вместо облегающих брюк, маек, использование солнцезащитных кремов).
Ограничения, то есть меры элиминации, соблюдаются даже после улучшения состояния больного.
Нужны ли жаропонижающие средства?
Эта группа препаратов называется также антипиретиками, или НПВС – нестероидными противовоспалительными средствами. Их широко используют при разных лихорадочных состояниях как симптоматические лекарства – болезнь они не лечат, но конкретный клинический признак – гипертермию – устраняют. Однако при крапивнице их назначение ограничено по нескольким причинам:
- кратковременное сохранение симптомов;
- высокий уровень риска провокации аллергической реакции;
- вероятность побочных эффектов.
Большинство жаропонижающих средств опасно для людей, страдающих лекарственными сыпями в результате аллергии. Чувствительность к одному препарату может обусловить перекрестную непереносимость по отношению к другому.
Происходит рецидив (повторный эпизод) реакции, есть риск тяжелого течения и даже анафилактического шока. Поэтому нежелательно принимать антипиретики при крапивной лихорадке – следует лечить не симптом, а болезнь. Рассмотрим, как это сделать, в следующем пункте.
Лекарственная терапия
Температура из-за крапивницы проходит вместе с сыпью и другими проявлениями клинической картины; в терапии применяются, в первую очередь, антигистаминные препараты:
- «Цетрин».
- «Зиртек».
- «Ролиноз»
- «Алерголик».
- «Зенаро».
- «Эриус».
- «Эдем».
Их назначают в стандартной терапевтической дозировке (зависит от вида препарата) на несколько дней (до 2 недель). При хронической крапивнице может потребоваться более длительный прием. В тяжелых случаях используют также глюкокортикостероиды: «Преднизолон», «Дексаметазон», «Гидрокортизон». Эта группа препаратов должна применяться только специалистами, так как требует тщательного подбора дозировки и может вызывать ряд опасных побочных эффектов.
Чтобы не допустить обезвоживания, давайте больному питье нейтральной температуры (до 2 л в сутки).
Это может быть чай, компот, вода – все, что пациент переносит. Нежелательны фруктовые соки и тем более газированные напитки. Если крапивница не обостряется при контакте с водой или холодом, можно использовать физические методы охлаждения при температуре выше 38 °C. Это влажная прохладная повязка на лоб, мешочки со льдом на область крупных сосудов. Если же лихорадка субфебрильная, сбивать ее никак не надо. Следует больше пить и принять антигистаминный препарат.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Повышение температуры тела вызывает не только воспалительный процесс в организме, это может быть крапивная лихорадка. Температура при крапивнице требует особого внимания, поскольку часто сигнализирует о вторичном инфицировании.
Общая характеристика и симптомы
Крапивница — распространенное заболевание, сопровождающееся высыпанием на коже, похожими по виду на ожог от крапивы. Большие красные пятна и волдыри быстро распространяются, вызывают сильный зуд и дискомфорт. Часто дерматит протекает без острых проявлений. Иногда может сильно подняться температура, появиться озноб, ангионевротический отек, тошнота и рвота. Обострение симптомов и жар при крапивнице вызывают аллергены:
- продукты питания,
- лекарства,
- укусы насекомых,
- бытовая химия,
- солнечные ожоги,
- пыльца цветущих трав,
- шерсть домашних животных.
Из-за нестерпимого зуда малыш и даже взрослый человек может до крови расчесать волдыри, в которые попадет вирусная инфекция. На фоне осложнений возникает жар, ухудшается самочувствие.
У аллергика или ребенка высока вероятность возникновения ангионевротического отека и анафилаксии.
Нужно внимательно следить за состоянием малыша. Если он начал капризничать, тяжело дышать, охрип или жалуется на головную боль, нужно немедленно вызвать доктора. В противном случае ситуация может закончиться летальным исходом.
Взрослые люди легче детей переносят болезнь, однако вероятность развития ангионевротического отека у них не исключена. Повышение температуры при крапивнице — не единственный сопутствующий симптом. У больного возможен кашель, чиханье и расстройство желудка.
Когда и как сбивать
Температура при крапивнице у взрослых повышается не сильно. Редко уровень на градуснике перешагивает отметку в 37 °С. Сбивать субфебрильную температуру не нужно: она свидетельствует о том, что организм начал бороться с болезнью. Взрослые нормально переносят повышение до 38,5 °С. При более высокой температуре жар нужно сбивать. Подойдут жаропонижающие препараты, которые есть в каждой аптечке:
- Парацетамол,
- Аскофен,
- Цитрамон,
- Ибупрофен.
Не стоит тратиться на дорогие порошковые жаропонижающие, они содержат много компонентов, которые способны сильно ухудшить состояние больного при крапивнице и вызвать аллергию.
Осторожно принимается Анальгин и Аспирин: у препаратов много побочных эффектов и противопоказаний. Особенно это касается людей с заболеваниями ЖКТ.
А вот температура у детей до 6 лет сбивается уже при 38 °С. Ребенку нужно дать Панадол в виде сиропа. Если жар не спадает 3—4 дня, вызывают скорую помощь и малыша госпитализируют.
Такая же ситуация с беременными женщинами и кормящими мамами. В этот период допускается прием только Парацетамола от мигрени и лихорадки. Беременные женщины всегда должны консультироваться с врачом относительно схемы лечения любого заболевания.
Другие методы борьбы с температурой
С крапивной лихорадкой борются не только медикаментами. Несколько простых советов помогут при ее лечении, а также обеспечат комфорт больному в период протекания болезни и выздоровления.
- В помещении не должно быть жарко, оптимальная температура воздуха около 20 °С. Нужно хорошо проветривать комнату и обеспечить приток свежего и прохладного воздуха.
- Влажность в помещении также играет большую роль. Оптимально, когда она не меньше 50%. При повышенной температуре тело человека теряет много жидкости, а в сухом помещении от дефицита влаги страдают слизистые оболочки органов. Пересохшая кожа вызывает дополнительный дискомфорт: сыпь сильнее зудит и чешется. Для увлажнения воздуха возле больного развешивают мокрые полотенца, каждые 3—4 часа делают влажную уборку, включают увлажнитель.
- Пациенту нужно пить много обычной воды (не минералку и не сладкие напитки). Подойдет горячий чай с вареньем или лимоном, компоты и морсы. Особенно важно обеспечить регулярный питьевой режим ребенку. Обезвоживание — одна из основных причин ангионевротического отека.
- Не нужно кушать, если нет аппетита. Это касается и детей и взрослых. Переваривание и усвоение пищи отнимает у организма много энергии, которую лучше направить на борьбу с болезнью.
- Меньше движений. Не стоит отягощать больного домашними делами, даже если у него невысокая температура. При крапивнице необходим отдых. Гиперактивность у детей часто приводит к лихорадке.
- Не стоит забывать о личной гигиене, иначе возможно присоединение к крапивнице бактериальной инфекции. При купании нельзя растирать поврежденную кожу мочалкой, избегать раскисания шелушащихся бляшек. После ванны тело промокают мягким полотенцем.
Причины повышения температуры бывают разными, но основные методы борьбы с ней одинаковы.
Отдых и обильное питье на первом месте. Лекарства принимают осторожно, особенно при беременности и в детском возрасте.
Источник
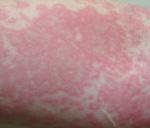
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.
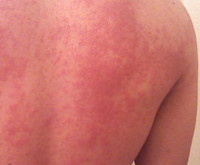
Температурная крапивница
Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая – сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная – локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная – генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит – шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму – вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Источник
