Сыпь на коленях при беременности

Атопический дерматит считается одним из наиболее распространенных заболеваний кожи. По статистике, чаще всего этим недугом страдают именно женщины. К тому же, атопический дерматит передается наследственным путем от матери к ребенку. Если оба родителя являются атопиками, риск получить такое заболевание у малыша возрастает в несколько раз.
В период беременности в организме будущей мамы происходит ряд значительных перестроек. К сожалению, иногда такие изменения могут привести к появлению различных патологий. Одним из последствий таких является атопический дерматит. Это аллергическое заболевание может годами «дремать» в организме и «проснуться» в самый счастливый момент в жизни каждой женщины — во время беременности.
Причины атопического дерматита
Атопический дерматит диагностируют не только у беременных женщин, эта болезнь встречается у людей разного возраста и пола практически в каждой стране мира. В последнее время количество атопиков резко возрастает.
Медики связывают такое массовое распространение атопического дерматита с различными причинами: загрязнением окружающей среды, качеством употребляемых нами продуктов питания, психоэмоциональными нагрузками. Аллергенами-катализаторами могут стать цветущие растения, синтетические или шерстяные изделия, домашние животные, парфюмерия, косметические средства. К тому же, современные матери все чаще сокращают сроки грудного вскармливания и очень рано переходят на искусственные смеси. Часто болезнь провоцируют токсикоз при беременности и погрешности питания мамы. Вызвать обострение заболевания могут различные вирусные, бактериальные и грибковые инфекции, стрессы. Причиной атопического дерматита даже может стать резкий перепад температур, влажность воздуха или недостаточность солнечного облучения светом.
Как показали последние исследования, в 90% случаев атопический дерматит диагностируют в течение первых пяти лет жизни. У 60% из них заболевание начинается уже на первом году жизни, чаще всего — сразу же после рождения ребенка. По данным медиков, примерно у 50% женщин, страдающих атопическим дерматитом, во время беременности происходит его обострение.
Почему же атопический дерматит может годами никак не проявляться и «проснуться» именно во время беременности? Такое явление легко объясняется тем, что в организме беременной женщины в большом количестве вырабатывается специальный гормон — «кортизол». Он играет важную роль в процессе формирования плода и отвечает за развитие аллергических реакций. После рождения малыша уровень кортизола в его крови стремительно падает, ребенок легко может подхватить любое аллергическое заболевание, в том числе атопический дерматит.
Если женщина и раньше имела атопический дерматит, то готовиться к беременности должна особенно тщательно. Ведь неизвестно, как поведет себя болезнь в дальнейшем и не унаследует ли ее ребенок. Чем серьезнее отнесется будущая мама к этой проблеме, чем раньше начнет профилактическую терапию еще до зачатия, тем больше у нее шансов родить абсолютно здорового малыша.
Итак, если вы знаете о своей склонности к атопическому дерматиту, прежде всего, проконсультируйтесь с вашим гинекологом и обратитесь к врачу-аллергологу. Даже если вы или отец ребенка никогда не были атопиками, нет гарантий, что ребенок не получит эту болезнь от ближайших родственников.
Симптомы атопического дерматита при беременности
Обычно атопический дерматит достаточно легко распознать. У беременной появляются зудящие высыпания на локтях, коленях, животе, в области шеи, груди. Медики различают три стадии развития этого заболевания при беременности:
- легкая форма. У будущей мамы наблюдают следующие симптомы:
- слабо выражены кожные высыпания на локтях, под коленками, на шее;
- отечность;
- кожа бело-розовой окраски, нормальной влажности, без шелушения;
- зуд кожи возникает периодически, чаще в вечерние часы.
- средняя форма. Это вторая стадия атопического дерматита, которую сопровождают следующие симптомы:
- зуд кожи усиливается;
- сыпь распространяется на лицо, спину, грудь, живот, внутреннюю поверхность бедер;
- возможна гиперпигментация век: кожа вокруг глаз приобретает более темный оттенок.
- тяжелая форма. Наиболее опасная стадия атопического дерматита. Возникает у тех женщин, которые ранее страдали этим заболеванием длительное время. Симптомы:
- сильный зуд, который может привести к нервному срыву и нарушению сна;
- на коже наблюдаются красные пятна и папулы (узелки);
- кожа шелушится и выглядит припухшей;
- на коже появились эрозии или образуются гнойнички.
Тяжелая форма нередко возникает в I и III триместрах, которые считаются критическими периодами беременности для женщины-атопика. Именно в это время и происходит обострение болезни. Дерматит распространяется по всему телу, женщина испытывает сильный зуд, особенно ночью. Поэтому она не может спокойно спать, страдает от бессонницы и стрессов.
Лечение атопического дерматита
Понятно, что будущая мама, которая имеет склонность к атопическому дерматита, еще до зачатия ребенка должна пройти предварительную профилактическую терапию. Ее женщине назначает и контролирует только лечащий врач. Если же атопический дерматит все-таки проявился во время беременности, вы должны понимать: большинство лекарственных препаратов, которые доктор выписывает не беременной женщине-атопику, во время беременности использовать нельзя, иначе эти средства могут отрицательно повлиять на здоровье не только женщины, но и будущего малыша.
На легкой стадии атопический дерматит лечат с помощью применения наружных средств.
Беременная должна соблюдать несколько основных правил, которые помогут снизить интенсивность проявления болезни:
- в первую очередь, вы должны исключить контакт с аллергеном, если он известен;
- два раза в день проводите влажную уборку дома, постоянно проветривайте помещение;
- вынесите из дома все комнатные растения, если они на данный момент цветут;
- старайтесь не загромождать свой дом коврами и мягкой мебелью. Ни пуха, ни пера, только синтетический наполнитель — таким должен стать ваш девиз при выборе постельного белья.
- ограничьте использование косметики и парфюмерии, препаратов бытовой химии;
- организуйте полноценный сон и отдых, откажитесь от вредных привычек. Беременная должна понимать, что вызвать атопический дерматит может также активное и пассивное курение. Никотин влияет на развитие плода, вызывает стресс и аллергические реакции у ребенка;
- чтобы уменьшить интенсивность кожного зуда, принимайте контрастный душ и пользуйтесь специально предназначенными кремами, в состав которых входят гипоаллергенные вещества. После душа не растирайте кожу полотенцем, только промакивайте ее;
- носите одежду из натуральных тканей. Никакой шерсти, нейлона или полиэстера! Они только усилят кожаный зуд;
- ограничьте или полностью исключите продукты-аллергены из вашего рациона. Иногда будущие мамочки «грешат» в питании, кода сильно «припечет»: так хочется чего-нибудь вкусненького! Часто именно эта «вкусняшка» и вызывает аллергию. Под наблюдением врача соблюдайте гипоаллергенную диету: готовьте пищу в пароварке, не употребляйте острые и соленые блюда, пряности, маринады, копчености.
Если у вас первая стадия атопического дерматита, исключите из пищи баранину, конину, огурцы, кабачки, патиссоны, репу. Попробуйте не есть тыкву, бананы, белую смородину, яблоки, сливы, арбуз, крыжовник и черешню.
На средней стадии дерматита придется забыть о свинине, индейке, картофеле, горохе, гречке, рисе. Также аллергологи не рекомендуют употреблять в пищу капусту, зеленый перец, кукурузу, персики, абрикосы, клюкву, красную смородину.
На тяжелой стадии заболевания откажитесь от коровьего молока, рыбы, морепродуктов, икры, грибов, куриного мяса, яиц, томатов и горчицы. Исключите из меню цитрусовые, мед, орехи, малину и клубнику, землянику и ежевику, дыню и ананасы, хурму, черную смородину, а также кофе, какао и шоколад.
Атопический дерматит средней степени тяжести при беременности лечат на дневном или круглосуточном стационаре. Лечение третьей стадии также проводят стационарно, но уже комплексно, с применением препаратов вовнутрь и наружно.
Будущей маме-атопику необходимо вести здоровый образ жизни, избегать стрессов, продуктов-аллергенов и настроиться оптимистично: при соблюдении нескольких совсем несложных правил ваш малыш обязательно родится здоровым!
Специально для beremennost.net Надежда Зайцева
Источник
| Ñûïü ïðè áåðåìåííîñòè | #990648 | íàâåðõ |
Àâòîð: Somebody_else Ðîâíî â 20 íåäåëü ïîÿâèëàñü ñûïü ïîä êîëåíêàìè. Ïîêà íå òðîãàþ — íå ÷åøåòñÿ. Áûëî ëè ó êîãî-òî ÷òî-òî ïîäîáíîå? Ñåé÷àñ óæå òðåòèé äåíü è íà÷àëè ïîÿâëÿòüñÿ îòäåëüíûå êðàïèíêè íà ðóêàõ, òîæå ÷åøóòñÿ. Íè÷åãî îñîáåííîãî íå åëà, íèêîãäà àëëåðãèÿìè íå ñòðàäàëà. | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #990655 | íàâåðõ |
Àâòîð: kotae Ìîæåò áûòü âñ¸ ÷òî óãîäíî îò ãàñòðèòà äî ïèùåâîé àëëåðãèè, ëèáî ê òåðàïåâòó íàäî èäòè, äàëüøå îí óæå íàïðàâèò, ëèáî ê ãàñòðîýíòåðîëîãó, ê àëåðãîëîãó. Òàêæå ýòî ìîæåò áûòü ïîáî÷íàÿ ðåàêöèÿ íà ïðèåì âèòàìèíîâ, äðóãèõ ëåêàðñòâ | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #990805 | íàâåðõ | ||
Àâòîð: _s_v_
ÿ áû ïîøëà è âðà÷ó ïîêàçàëà, âðÿä ëè ÷òî òî ñòðàøíîå, íî êîãäà âñå îáñûïåò óæå ñëîæíåå áóäåò èçáàâèòüñÿ äà è íåïðèÿòíî ýòî
ÿ | ||||
| Ïîäåëèòüñÿ: | ||||
| Re: Ñûïü ïðè áåðåìåííîñòè | #991097 | íàâåðõ |
Àâòîð: êë¸öêà òîæå áûëà ñûïü,îêàçàëàñü àëëåðãèÿ,õîòÿ äî áåðåìåííîñòè íèêîãäà íå ñòðàäàëà.ãëàâíîå âî âðåìÿ ê âðà÷ó îáðàòèòüñÿ è íå ñàìîëå÷èòüñÿ. | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #991331 | íàâåðõ |
Àâòîð: Íåêàÿ Ðûæàÿ Äàìà Àíàëîãè÷íî.Ïîñëå ïåðâîé Á ïîâûëåçàëè àëëåðãèè êîòîðûõ íèêîãäà íå áûëî-òîïîëèíûé ïóõ, ïàðàöåòàìîë… | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #991726 | íàâåðõ |
Àâòîð: Somebody_else Îòïèøóñü. Âäðóã êîìó-òî ïðèãîäèòñÿ. Ñõîäèëà ñåãîäíÿ ðàíåíüêî ñóòðà â Ïàðàöåëüñ íà Âèêóëîâà ê äåðìàòîëîãó. Òàì íè ðàçó íå áûëà, ïîøëà ïîòîìó ÷òî äåðìàòîëîã òàì áåç çàïèñè â ïîðÿäêå æèâîé î÷åðåäè è ýòî îêàçàëîñü ÷óòü ëè íè åäèíñòâåííîå ìåñòî êóäà ìîæíî áûñòðî ïîïàñòü. Ìíå ãëàâíîå áûëî ïîäòâåðäèòü ÷òî | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #991877 | íàâåðõ |
Àâòîð: kotae õîðîøî ÷òî ýòî âñåãî ëèøü ïî÷åñóõà, êàê ñ íåé áîðîòüñÿ? | ||
| Ïîäåëèòüñÿ: | ||
| Re: Ñûïü ïðè áåðåìåííîñòè | #992056 | íàâåðõ |
Àâòîð: Somebody_else Âðà÷ ñêàçàë:  òîì ÷èñëå ñëåäèòü çà àíàëèçàìè ÎÀÊ, áèîõèìèÿ (îáùèé áèëèðóáèí, ÀÑÒ, ÀËÒ, ùåëî÷íàÿ ôîñòîôàçà, ãëþêîçà, ÕÑ, îáùèé áåëîê). Ðåêîìåíäîâàíî åùå ñäåëàòü óçè áðþøíîé ïîëîñòè, Âîò ñòîëüêî âñåãî. ß ïîêà ÷òî äëÿ ñåáÿ ðåøèëà îãðàíè÷èòüñÿ äèåòîé è ñäàòü ÒÒÃ. ÎÀÊ è áèîõèìèþ âñå ðàâíî íà áóäóùåé íåäåëå ïëàíîâî ñäàâàòü. À òàì óæå ïîñìîòðèì. | ||
| Ïîäåëèòüñÿ: | ||
Âíèìàíèå! ñåé÷àñ Âû íå àâòîðèçîâàíû è íå ìîæåòå ïîäàâàòü ñîîáùåíèÿ êàê çàðåãèñòðèðîâàííûé ïîëüçîâàòåëü.
×òîáû àâòîðèçîâàòüñÿ, íàæìèòå íà ýòó ññûëêó (ïîñëå àâòîðèçàöèè âû âåðíåòåñü íà
ýòó æå ñòðàíèöó)
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
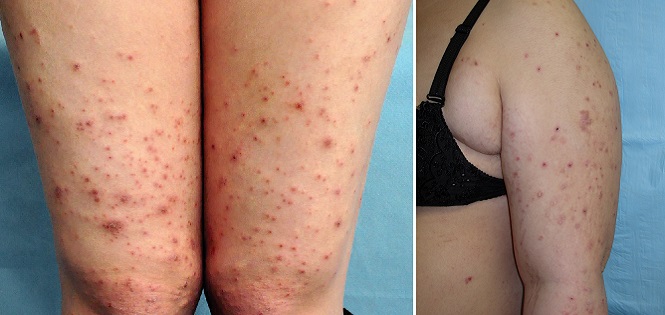
Атопический дерматит беременных
 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
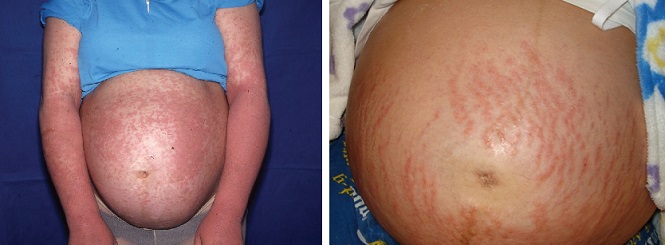 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
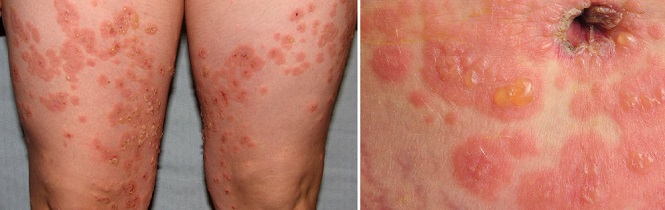 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
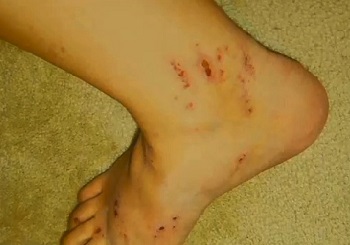 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
