Сыпь на теле после приема антибиотиков
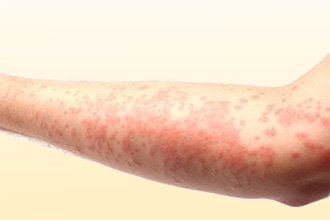
Лекарственные препараты могут провоцировать различные побочные эффекты – в том числе со стороны кожных покровов. Риск особенно высок при использовании противомикробных средств. Крапивница после антибиотиков считается распространенным вариантом патологии. Давайте попробуем разобраться в том, почему она возникает, как проявляется и что делать для лечения.
Причины
 Крапивница – это самостоятельное заболевание или вторичный синдром (комплекс симптомов), для которого характерно внезапное появление зудящей сыпи в виде волдырей на разных участках кожи (а в некоторых случаях – по всему телу). Ее возникновение действительно бывает обусловлено приемом антибактериальных средств, но связь между лекарством и патологией может объясняться разными причинами:
Крапивница – это самостоятельное заболевание или вторичный синдром (комплекс симптомов), для которого характерно внезапное появление зудящей сыпи в виде волдырей на разных участках кожи (а в некоторых случаях – по всему телу). Ее возникновение действительно бывает обусловлено приемом антибактериальных средств, но связь между лекарством и патологией может объясняться разными причинами:
- Реакция гиперчувствительности немедленного типа – аллергия. Она опосредована запуском иммунных механизмов и продукцией особых белковых защитных комплексов – антител.
- Высвобождение гистамина – основного медиатора (проводника) реакций чувствительности из тучных клеток. Это вещество отвечает за симптомы со стороны кожи и принимает участие в механизме развития (патогенезе) аллергии, однако в данном случае речь идет о неиммунной форме крапивницы, не сопровождающейся выработкой антител.
- Влияние на активность диаминооксидазы. Это фермент, отвечающий за распад гистамина. Если он не может выполнять свою функцию в полной мере, концентрация вещества нарастает, возникает зудящая сыпь.
- Дисбактериоз кишечника. Нарушение состава микрофлоры влияет на уровень медиаторов аллергии (способствует увеличению показателей), ослабляет иммунитет – все это приводит к развитию симптомов поражения кожи.
Антибиотики опосредованно повышают чувствительность организма к провокаторам, или триггерам реакции по типу крапивницы.
В их качестве могут выступать как сами противомикробные лекарства, так и другие вещества:
- пищевые продукты;
- фармакологические препараты любой группы (в том числе витамины);
- яд насекомых;
- химикаты.
Выделяют также крапивницу, обусловленную воздействием физических факторов. Это:
- солнечный свет;
- давление;
- вибрация;
- контакт с водой;
- холод;
- высокая температура;
- физическая нагрузка.
Кроме того, проявления крапивницы могут рецидивировать (обостряться) в стрессовых ситуациях – особенно в случаях, когда наблюдается обильное потоотделение.
Симптомы
Антибиотические препараты как причинно-значимый и провоцирующий (триггерный) фактор обусловливают возникновение классических признаков крапивницы. Как уже упоминалось, вызывать симптомы могут не только лекарства, но и другие вещества, а также физические воздействия. Об остром течении говорят, если длительность сохранения признаков менее или соответствует 6 неделям, о хроническом варианте – когда болезнь наблюдается дольше. При этом один эпизод крапивницы не продолжается более 24 часов.
Основные симптомы
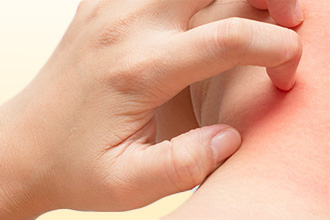 Это группа объективных нарушений, которая характеризует болезнь как патологию кожи. Крапивница от антибиотиков проявляется такими признаками как:
Это группа объективных нарушений, которая характеризует болезнь как патологию кожи. Крапивница от антибиотиков проявляется такими признаками как:
- Сыпь в виде волдырей. Имеют округлую или овальную форму, розовый либо фарфоровый цвет. Очертания могут становиться причудливыми при слиянии элементов в единый очаг. Размер – от нескольких миллиметров до 20 см.
- Зуд кожи. Чрезвычайно интенсивный, мешает отдыху, сну, сосредоточению на каких-либо задачах.
- Ощущение жжения. Может сочетаться с зудом.
Сыпь располагается на абсолютно любых участках кожи. Сохраняется не дольше суток, но обычно существует на протяжении нескольких часов. Она имеет мономорфный характер – то есть представлена только одним типом элементов.
Волдыри, или уртикарии при крапивнице представляют собой отек сосочкового слоя кожи.
В них не содержится экссудат (жидкость), у них нет полости, как у пузырей, поэтому ни эрозий, ни ранок, ни рубцов после исчезновения не остается.
Дополнительные симптомы
Пациенты, у которых крапивница развилась после приема антибиотиков, могут жаловаться на такие проявления как:
- слабость;
- головная боль;
- тошнота;
- рвота;
- насморк;
- отек век, слезотечение;
- боль в мышцах и суставах;
- чихание;
- повышение температуры тела до 37,5-39 °C;
- озноб;
- боль в животе;
- метеоризм;
- диарея.
Такие признаки более характерны для детей, но могут наблюдаться и у взрослых. Возникают, как и поражение кожи, остро, внезапно. Иногда служат поводом для ошибочной диагностики инфекционного заболевания – лихорадка в сочетании с сыпью может ввести в заблуждение даже опытного специалиста.
Осложнения
Крапивница не считается опасным заболеванием, если возникает изолированно (только с картиной поражения кожи) – во-первых, реакция быстро проходит, во-вторых, ее можно купировать (прекратить) с помощью лекарств. В то же самое время существуют «тревожные» признаки:
- Отек Квинке. Это припухлость в области зон, богатых подкожной жировой клетчаткой, и слизистых оболочек. Поражаются губы, щеки, веки, респираторный, мочевыделительный и желудочно-кишечный тракт. Иногда затрагиваются даже органы нервной системы. Вовлеченные в процесс участки увеличиваются в размерах, характерно затруднение речи и глотания, появление тошноты, рвоты, боли в животе, диареи, головокружения, в тяжелых случаях – судорог. Однако наиболее опасным считается отек гортани, препятствующий нормальному дыханию и обусловливающий риск асфиксии (удушья).
- Обезвоживание. Опасно, в первую очередь, для маленьких детей. Наблюдается при тяжелой форме крапивницы в результате рвоты, лихорадки и диареи – теряется жидкость и электролиты (элементы, необходимые для поддержания функциональной состоятельности организма). Возникает жажда, западают глазные яблоки, кожа становится сухой, утрачивает эластичность, снижается масса тела. Есть риск судорог, комы – нужна неотложная помощь.
- Инфицирование. Достаточно редкое, но возможное осложнение. Связано с постоянными расчесами пораженных областей до образования эрозий и ранок, которые представляют собой «входные ворота» для инфекционных агентов. Возникает покраснение, отек, могут появиться гнойные выделения.
Чтобы определить тяжесть течения изолированной (без отека Квинке) крапивницы, можно воспользоваться таблицей:
| Баллы | Симптомы | |
| Волдыри (за сутки) | Зуд | |
| Нет | Отсутствует | |
| 1 | Менее 20 | Легкий |
| 2 | От 20 до 50 | Умеренный |
| 3 | Более 50 или гигантские сливные очаги по всему телу | Интенсивный |
Если баллов 2 или менее, крапивница протекает легко. В случае, когда при подсчете их от 3 до 4 – говорят о форме средней степени, от 5 до 6 – о тяжелом варианте течения.
Диагностика
 Обследование состоит из нескольких этапов:
Обследование состоит из нескольких этапов:
- сбор анамнеза;
- очный объективный осмотр;
- лабораторные и инструментальные исследования.
Важно выяснить, какой патологический процесс был запущен в ходе антибиотикотерапии. Для этого проводится опрос пациента касательно видов принимаемых лекарств, пищевых привычек, характера занятости на рабочем месте. Осмотр при крапивнице не всегда позволяет выявить волдыри, так как они наблюдаются только в остром периоде реакции. С целью провокации симптомов используют кожные пробы:
- с аллергенами;
- с мешочком льда;
- с раздражением кожи шпателем;
- с накладыванием теплого компресса;
- со смачиванием водой;
- с вибрацией;
- с давлением.
Из лабораторных тестов наиболее востребованы:
- Общее исследование крови и мочи.
- Определение биохимических показателей (в частности, С-реактивный белок, ферменты печени).
- Иммуноферментный анализ (ИФА) для поиска аллергенов, антител к инфекционным агентам.
Для выявления дисбактериоза используется полимеразная цепная реакция (ПЦР), ИФА, бактериологический анализ фекалий.
Инструментальная диагностика включает методы рентгенографии, ультразвуковое исследование органов брюшной полости.
Лечение
Что делать при крапивнице, причиной которой стало употребление антибиотиков? Терапия, проводимая при острой реакции, направлена на купирование симптомов поражения кожи. Плановое лечение нужно для устранения первичной патологии – например, заболевания кишечника и дисбактериоза. Рассмотрим основные способы в таблице:
| Метод | |||
| Элиминация | Диета | Медикаментозная терапия | |
| Это прекращение контакта с аллергеном. Лечение – отмена антибиотиков, при необходимости подбор безопасного аналога. Если провокатором являются не только лекарства, следует разработать индивидуальный план ограничительных мероприятий. Например, избегать контакта с латексом, химикатами, какой-либо косметикой, регулярно убирать пыль. | Требует отказа от продуктов-триггеров, а в острый период исключения из меню высокоаллергенной пищи, даже если она не провоцировала реакции ранее. Это томаты, цитрусовые, орехи, арахис, цельное молоко. Также лучше убрать из рациона консервы, колбасные изделия, креветки. После стабилизации состояния пересматривают схему питания и с осторожностью возвращают продукты, разрешенные врачом. | Острый период | Плановая терапия |
| Базовые препараты – группа антигистаминных («Цетрин», «Зиртек», «Эриус», «Фексофенадин»). Также могут потребоваться глюкокортикостероиды («Дексаметазон», «Преднизолон», «Гидрокортизон»). При отеке Квинке, тяжелой реакции нужна помощь специалистов-медиков в экстренном порядке. | Включает прием противоаллергических средств («Дезлоратадин», «Кромогликат натрия»), восстановление микрофлоры кишечника («Йогурт», «Лацидофил»). Может потребоваться прием ферментов («Креон»), ветрогонных («Симетикон»). Нужно лечить патологии пищеварительной, эндокринной системы, избегать стрессов. | ||
Лечение острой крапивницы может проводиться в условиях стационара. Такая необходимость возникает, если есть угроза для жизни.
Что делать, если эпизод сыпи развивается дома или на улице, далеко от медицинского учреждения? Действуйте по алгоритму:
- прекратите употребление провокатора (лекарства, еды);
- если триггерное вещество нанесено на кожу (косметика, химикат), смойте его с помощью чистой воды;
- расстегните узкий воротничок и верхнюю одежду, мешающую дышать;
- дайте пациенту лекарство группы антигистаминных («Лоратадин», «Цетиризин», «Эдем», «Тавегил»);
- оцените его состояние: наличие одышки, отека губ и слизистых оболочек, лихорадки;
- вызовите «Скорую» или обратитесь в поликлинику в зависимости от тяжести симптомов.
Лечение крапивницы, спровоцированной физическими факторами, должно исключить влияние пускового механизма. Так, если сыпь вызвана контактом с водой, нельзя увлажнять кожу, при реакции на солнце следует увести больного в тень или закрытое помещение. Помните, что при тяжелой форме нарушений нет возможности сделать состояние пациента стабильным самостоятельно, ему требуется осмотр специалиста, инъекционное введение препаратов и госпитализация в стационар.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Антибиотик – популярный во всем мир препарат, который широко используется для лечения заболеваний, вызванных микроорганизмами – вирусами, бактериями и прочими. Ученые ежедневно создают новые антибиотические препараты, которые, к сожалению, могут негативно повлиять на иммунную систему младенца, в том числе, вызывать аллергию. Что делать родителям, если у ребенка появилась сыпь на теле у ребенка после антибиотиков? Куда обратиться за помощью и как вылечить малыша?
Целесообразность отмены или замены препаратов при аллергии на антибиотики
Аллергия – специфическая реакция организма на аллергены, которая вызывает ряд симптомов, таких как сыпь, чихание, отечность и прочие. Аллергическая реакция на медикаментозные препараты у детей очень частое явление, а реакция на антибиотики является самой частой формой. Взрослый человек страдает данной формой гораздо реже.
Аллергия на антибиотики у ребенка может проявиться как во время курса лечения, так и после него. Это может быть связано с генетической предрасположенностью, генетикой, ослабленным иммунитетом, после перенесенной инфекционного заболевания, или из-за слишком больших доз препарата. Именно поэтому прием, дозу и курс антибиотиков может назначить только лечащий врач.
Антибиотики помогают организму быстрее справляться с инфекциями, но также могут вызвать тяжелые аллергические осложнения, например, удушье или анафилактический шок. Поэтому нужно внимательно следить за состоянием ребенка во время лечения, и при ухудшении состояния – срочно обращаться к врачу. Только он сможет назначить новый вид препарата.
Полностью отменять антибиотики врачи не рекомендуют, особенно при тяжелых болезнях. Но, в случае, осложнений из-за аллергии на многие группы препарата, врачи могут отменить прием антибиотиков, и прибегнуть к альтернативному методу лечения болезни.
Причина реакции после приема лекарств
Единой причины появления аллергической реакции на антибиотики не выявлено, поэтому существуют только факторы, которые увеличивают шанс появления реакции. К ним относятся:
- Наличие другого вида аллергии у ребенка;
- Недавно перенесенные или хронические заболевания;
- Генетика.
Антибиотики убивают микрофлору желудочно-кишечного тракта, атакуют и иммунные клетки организма, поэтому ослабленный организм начинает воспринимать практически все компоненты из окружающего мира, как вредоносные чужеродные. В ответ он начинает вырабатывать антитела иммуноглобулины, которые и вызывают специфическую реакцию у ребенка.
Пенициллин – частый компонент многих лекарственных препаратов, поэтому при лечении обычной простуды или инфекции, у ребенка может сразу же проявится аллергия.
Список аллергенных антибиотиков
Антибиотики – это сильнодействующие препараты, которые всегда несут за собой последствия для организма, в том числе и аллергии. Даже незначительная доза антибиотиков, может повлечь за собой аллергическую реакцию. Особо аллергенными антибиотическими препаратами являются:
- Пенициллин;
- Цефалоспорин;
- Азлоциллин;
- Амоксициллин;
- Цефтриаксон;
- Зиннат;
- Суммамед
- Сульфаниламид.
Именно такие антибиотики врачи назначают с особой осторожностью, лечить ними можно только, в случае отсутствия специфической реакции.
Пенициллин: проба на пенициллин, аллергия на пенициллин, лечение пенициллином детей
Механизм аллергии у детей
Причиной появления аллергической реакции является личная непереносимость антибиотиков у маленького организма, а также сниженный иммунитет.
Важно! Аллергическая реакция на антибиотики у ребенка возникает не при первом контакте с аллергеном, а при повторном. Если реакция происходит сразу же при первом контакте, то это псевдоаллергия.
Механизм развития реакции в том, что: при первом действии лекарства на организм, тот в свою очередь не сразу реагирует. Иммунная система проявляет повышенную чувствительность, что в медицине называют термином сенсибилизация. В этом случае организм на антибиотик начинает вырабатывать специфические антитела – иммуноглобулины Е. А уже при повторном контакте лекарства с этими глобулинами, появляются симптомы болезни.
Длительный курс, а также высокие дозы препарата увеличивают риск появления сверхчувствительности. Также увеличивает шанс непостоянство курса, его прерывистость – один день даем лекарственный препарат, несколько отдыхаем.
Сенсибилизация может произойти еще во время внутриутробного периода, когда беременная мать принимает препарат, или кормящая грудью мама, принимающая лекарство.
Опасность последствий
При неправильном курсе лечения, или употребление аллергиком аллергических групп антибиотиков, существует большой риск возникновения тяжелых последствий болезни. Аллергия может развиться внезапно, поэтому при первых же симптомах, нужно обратиться к врачу.
К тяжелым последствиям заболевания относятся:
- Сыпь от антибиотиков у ребенка, которая может перерасти в струпья и отслоение кусков кожи;
- Тошнота, сопровождается сильной рвотой;
- Из-за отека горла, происходит удушье, а затем – анафилактический шок;
- Боли, при которых ребенок сильно плачет и сжимается;
- Ангионевротический отек, который ведет за собой даже отек мозга.
При таких осложнениях, резко снижается иммунная система, может возникать риск летального исхода.
Можно ли самостоятельно заменить препарат?
Дело в том, что аллергия может быть не на одну группу препаратов, а на несколько, а в редких случаях – практически на все. Поэтому самостоятельная резкая смена антибиотиков может только ухудшить состояние больного аллергика.
Сменить препарат, назначить другой курс или дозу, может только врач-аллерголог, только после лабораторных исследований и других методов диагностики.
Как проявляется аллергия от приема препаратов?
Если аллергия на антибиотики, как проявляется у детей? После вторичного приема препаратов у аллергика могут появляться признаки аллергической реакции – общие симптомы и местные признаки.
Основными симптомами являются сыпь, зуд, отечность, которые при неправильном лечении или его отсутствии, могут привести к тяжелым последствиям.
Общие симптомы
Аллергические признаки общего характера являются более редкой формой, и несут в себе тяжелый характер проявления, опасность для жизни малыша. К таким симптомам относят:
- Медикаментозная лихорадка – появляется из-за слишком продолжительного курса приема антибиотиков, характеризуется высокой температурой – до 40 градусов, которая не падает. Устранить ее можно лишь полной отменой препарата.
- Эпидермальный некроз – высыпание на теле развивается, и со временем перерастает в крупные волдыри с жидкостью, которые могут лопаться. В месте лопнувшего пузырька образуется ранка, в которую легко проникает инфекция.
- Сывороточный симптом – часто появляется у маленьких детей. Проявляется после остановки применения препарата, в виде сыпи на коже, высокой температурой и отеком лимфоузлов.
- Анафилактический шок – появляется вследствие отека гортани, который приводит к затрудненному дыханию и удушью. В этом случае нужна срочная медицинская помощь. В противном случае, анафилактический шок может привести к летальному исходу.
- Отек Квинке – характеризуется в том числе иногда и отеком головного мозга, и также может привести к смерти, поэтому требует безотлагательной квалифицированной помощи.
Местные признаки
К местным симптомам относятся легкие и средние степени проявления болезни, которые не несут опасности для жизни ребенка. К таким признакам относятся:
- Крапивница – проявление красных пятен по телу, а также появляется сильный зуд. Через некоторое время пятна могут слиться в одно большое пятно.
- Высыпания – мелкие красные прыщики находятся на разных участках кожи, чаще на щеках, шее, груди, ручках и ножках.
- Везикулы – новообразования на коже, которые содержат жидкость, их размер схож с размером горошины, чаще появляются на лице ребёнка.
Если после антибиотика появилась сыпь — это может быть мононуклеоз? — Доктор Комаровский
Диагностика
Чтобы подтвердить подозрения на аллергию, нужно обратиться к врачу. Только он соберет анамнез, спросит у родителей о самочувствии и наследственных болезнях ребенка, а после проведет первичный осмотр. И если аллерголог выявит подозрение на аллергическую реакцию, назначит методы исследований – аллергопробы.
Существует 2 методы диагностики реакции на антибиотик:
- Анализ крови – суть метода в том, чтобы обнаружить в крови иммуноглобулины Е, которые появляются как ответная реакция на аллерген;
- Кожные пробы – данный метод не используют для детей младше трех лет. Суть метода диагностики в том, что на участок кожи малыша капают антибиотик, а после делают небольшие надрезы. Если на коже появляется сыпь, реакцию считают положительной.
Только после подтвержденного диагноза, аллерголог может назначить нужно лекарство, и в случае необходимости, сменить или отменить препарат.
Что делать, если у ребенка сыпь на теле?
Если у ребенка аллергия на антибиотик, что делать? Для лечения болезни главное, что нужно сделать – это устранить аллерген, в данном случае, устранение антибиотика. Только врач сможет назначить другое лекарство, если в нем есть необходимость.
Врачи не рекомендуют использовать медикаментозное лечение препаратами, если в них нет острой необходимости.
Так при наличии сыпи, зуда и других признаков аллергии, специалист может назначить антигистаминные препараты, сорбенты, кремы и мази, а также методы народной медицины.
Особенности: обычно после отмены аллергичного препарата, симптомы проходят сами собой, в отсутствии лекарственного лечения, без осложнений для детского организма.
Антигистаминные препараты
Данные препараты используются только в случае крайней необходимости, они хорошо устраняют основные симптомы аллергической реакции. Для маленьких детей используют инъекции, капли или эмульсии, старшим дают сиропы или таблетки. Здесь применяют Лоратадин, Лорано, Цетрин, Супрасин, Зиртек.
Сорбенты
Это препараты, которые помогают нейтрализовать действие токсичных веществ аллергена, а также быстрее вывести их из организма. Самым маленьким деткам, в случае острой необходимости, применяют Энтеросгель, старшим можно давать активированный уголь или Полисорб.
При грудном вскармливании матери также необходимо принимать Энтеросгель, чтобы улучшить состояние новорожденного малыша.
Мази и кремы
Мази, гели и кремы используются для наружного применения для облегчения симптомов крапивницы, волдырей, пятен и зуда. Здесь используют Фенистил, Бепантен – негормональные препараты, которые можно применять даже для самых маленьких детей. В случае тяжелых кожных проявлений, например, струпьев, применяют гормональные препараты – Локоид, Адвантан.
Применять препараты нужно с высокой осторожностью, чтобы не повредить кожные покровы, и не вызвать еще большего раздражения.
Лучшее средство от аллергии?!
Народные рецепты
Как и для лечения многих болезней, здесь используют средства народной медицины. У них практически нет побочных действий, поэтому они используются чаще, чем медикаментозные препараты.
Среди народных средств используют настойки, отвары и ванночки из целебных трав, таких как зверобой, шалфей, петрушка, ромашка. Они являются отличными успокоительными препаратами, а в случае употребления отваров, отлично выводят токсины из организма.
Ванночки из ромашки и шалфея часто применяют для увлажнения и успокоения кожи, помогают снять покраснения и зуд. Также их используют в качестве примочек.
Употребление кефира, овощей и фруктов также помогает для выведения токсинов из организма и повышения иммунной системы организма.
Важно! Перед использованием средств народной медицины, нужно проконсультироваться с лечащим врачом-аллергологом.
Профилактика
К профилактике аллергии на антибиотики у детей относятся приемы повышения иммунитета ребенка, а также нормализации микрофлоры ЖКТ.
К способам профилактики болезни относят:
- Частые и длительные прогулки на свежем воздухе;
- Проведение лечебной гимнастики новорожденным грудничкам;
- Нормализации баланса микрофлоры в желудке и кишечнике с помощью молочных продуктов, либо лактобактерий;
- Правильный курс приема лекарственных препаратов, которые может назначить только лечащий врач;
- Избегание употребления лекарств, которые могут содержать аллергены;
- Повышение иммунитета посредством закаливаний или занятий спортом.
Антибиотики – эффективные препараты в лечении многих инфекционных болезней, однако они часто вызывают аллергическую реакцию у детей. Поэтому при их применении, родителям нужно внимательно следить за состоянием малышей во время лечения антибиотическими препаратами.
Препарат имеет широкий спектр побочных действий, а также может привести к тяжелым симптомам аллергии, поэтому при первых же симптомах болезни, необходимо немедленно обратиться к врачу за помощью. Основой лечения является исключение аллергена, а также устранение симптомов аллергии.
Лечение медикаментозными препаратами применяется очень редко, только в случае острой клинической картины. Чаще для лечения используют народные средства и методы профилактики, которые уменьшают риск возникновения рецидивов.
