Сыпь под носом во время беременности

Когда женщина ожидает малыша, то ее организм подвергается гормональной перестройке. Появившаяся сыпь на лице является явным признаком происходящих изменений. Прыщи на коже возникают у каждой второй беременной.
Иногда они появляются безболезненно, а в некоторых случаях высыпания доставляют дискомфорт и боль. Почему появляются прыщи на лице во время беременности?
Основные сведения
Если до беременности кожный покров женщины подвергался высыпаниям в виде прыщей или угревой сыпи, то в интересном положении проблема усугубится еще больше.
Обладательницы чистой и нормальной кожи тоже не избавлены от возможного появления похожих неприятностей.
Поэтому перед планированием беременности обязательно следует обсудить со специалистом профилактические меры и лечение возможных высыпаний на коже.
Когда дерматолог назначит женщине мазь от прыщей на лице, эффективная помощь будет заключаться не только в ее использовании, но и в применении всего комплекса профилактических мер.
Беременность девочкой или мальчиком?
При беременности, если у женщины появляется множество прыщей на лице, то окружающие говорят, что девочка красоту забирает. А если лицо чистое, и на нем отсутствуют различные высыпания, то соответственно, должен родиться мальчик.
Многие женщины задаются вопросом о том, а правда ли это.
В науке такие народные поверья вызывают несколько мнений. Одна часть ученых приходит к выводу, что это все просто совпадения. Другие склоняются к мнению, что это происходит из-за изменения гормонального фона женщины. Пол будущего ребенка оказывает незначительное влияние на этот аспект. И это происходит на более поздних сроках. А высыпания у женщин обычно появляются на начальных неделях беременности.
Причинами появления прыщей у будущей мамы могут стать многие факторы, характеризующие ее состояние. А будет это беременность девочкой или мальчиком — не суть важно.
Факторы, вызывающие появление прыщей
Появление угревой сыпи (акне) возможно у тех женщин, у которых имелись такие проблемы до беременности.
Факторы, вызывающие возникновение прыщей во время беременности:
- перестройка гормонального фона, что способствует увеличению уровня прогестерона, который способствует выработке кожного сала;
- повышенное количество вредной пищи для беременной женщины (жирная, острая и соленая);
- недостаток витаминов и минеральных веществ, которыми запасается плод;
- стрессовые ситуации, которые влияют на душевное равновесие и вызывают психологическую нестабильность у беременной женщины (постоянный плач, истерики);
- болезни печени;
- нарушение питьевого режима, т. е. уменьшение количества выпиваемой жидкости;
- отсутствие правильного ухода за кожным покровом;
- обострение хронических заболеваний ЖКТ;
- редкие прогулки на свежем воздухе.
Локализация прыщей во время беременности
Прыщи на лице во время беременности возникают от совокупного влияния многих факторов. При появлении большого количества высыпаний на лице и задержке месячных женщина делает предположение, что она ждет ребенка. В некоторых случаях эти предположения подтверждаются, а в некоторых нет.
Больше всего высыпаниям подвержены кожные покровы лица. Еще прыщи могут располагаться на шее, груди и верхней части спины.
Как уменьшить высыпания во время беременности?
Чаще всего прыщи появляются на начальном сроке беременности, когда наиболее активно происходит гормональная перестройка организма. Когда наступает 2 триместр, количество высыпаний на коже уменьшается.
Чтобы избавиться от проблем, нужно обратиться за помощью к хорошему дерматологу. Он сможет установить причины проблем. Возможное лечение будет заключаться в следующем:
- Обработке кожных покровов специальными средствами, не содержащими спирт.
- Приеме комплекса витаминов и минералов, направленных на уменьшение их дефицита в организме.
- Правильном питании, направленном на включение в рацион беременной женщины свежих фруктов и овощей.
- Употреблении в день не менее 1,5 литров воды.
- Обязательном присутствии в рационе полезных каш, кисломолочных продуктов.
- Ограниченном приеме в пищу острых, соленых или горьких блюд.
- Профилактике запоров.
Чтобы прыщи на лице во время беременности не появлялись в большом количестве, рекомендована косметика, содержащая фруктовые и гликолевые кислоты.
Не всеми средствами для борьбы с воспалениями сальных желез разрешено пользоваться. Лосьоны с салициловой кислотой при использовании беременной женщиной могут негативно повлиять на работу кровеносной системы будущего ребенка.
Как бороться?
Хорошо, если были определены факторы, которые вызвали высыпания, но и это не поможет убрать прыщи на лице женщины полностью.
Можно ли выдавливать прыщи на лице? Этого делать не рекомендуется. Их необходимо лечить, чтобы улучшить состояние кожи и предупредить дальнейшее появления высыпаний.
Изменять гормональный фон при беременности запрещено, если только гинекологом не будет назначена специальная терапия с применением гормонов.
Для нормализации состояния можно использовать несколько рекомендаций:
- применять глиняные маски, воздействовать на кожу с помощью фруктов или овощей;
- для быстрого сужения пор воспользоваться фруктовыми пилингами или кубиками льда с травяными отварами;
- следует проводить мероприятия по удалению кожного сала по 2-3 раза в день, не допуская пересушивания кожи;
- если необходимо, то следует применять мазь от прыщей на лице, эффективная помощь также будет заключаться в бережном увлажнении кожи и использовании средств с легкой текстурой;
- косметику использовать только специальную (для беременных), которая состоит из натуральных компонентов и благоприятно воздействует на кожу;
- тональный крем наносить не рекомендуется, но если возникает такая необходимость — только на короткое время;
- в средство для умывания не должны входить: спирт, отдушки и гормональные компоненты;
- умываться беременным стоит без применения жестких мочалок.
Все процедуры, используемые для кожи, могут улучшить ее состояние.
Способы лечения
Существует множество средств народной медицины, которые можно применять, если появились прыщи на лице во время беременности. Во время использования рекомендуется определить компоненты, которые могут вызвать аллергические реакции, и с осторожностью относиться к ним.
При отсутствии сведений об аллергии можно предотвратить осложнение с помощью проверенного метода: положить небольшое количество средства на запястье. В случае отсутствия реакции со стороны кожи можно приступать к косметическим процедурам.
- Корицу смешать с цветочным медом высокого качества в равных соотношениях, наложить на кожу, пораженную акне или прыщами. Если получиться, то выдержать в течение ночи.
- Протирать кожу кусочком тыквы, которую нужно заморозить в холодильнике.
- Небольшое количество масла чайного дерева наносить на прыщи, в случае сильного жжения удалить.
- Сок алоэ аккуратно выдавить из листа растения, нанести на участки с воспалением, смывать не нужно. Можно применять для борьбы с акне у беременных.
- Небольшое количество глины смешать с водой, наложить на лицо. Средство поможет сузить поры и уменьшить жирный блеск. Рекомендовано применять два раза в неделю.
- Смешать в равном количестве календулу и ромашку, залить горячей водой. Остывшие листья трав наложить на лицо на четверть часа.
- Оставшийся отвар трав (календула и ромашка) с добавлением двух таблеток «Фурацилина» наносить на места, подверженные высыпаниям. Делать процедуру можно в течение нескольких дней, в результате заметно снизится выраженность воспалений на коже.
Все средства рекомендуется использовать до достижения эффекта, но обязательно делать перерывы. При беременности женщина должна бережно относиться к своему здоровью, чтобы не навредить будущему малышу.
Что запрещено делать?
При беременности запрещаются всякие манипуляции с кожей, которые могут привести к негативным последствиям.
- Если на лице появился гнойный прыщ, что делать? Выдавливать его не рекомендуется, особенно на лице.
- Нельзя применять лекарственные препараты и народные средства, запрещенные для беременных.
- Не стоит постоянно пользоваться тональным кремом.
- Не рекомендуется использовать средства с такими компонентами, как пероксид бензоила, стероиды.
Можно ли предотвратить появление прыщей при беременности?
Точно сказать, что появились прыщи во время беременности, нельзя. Обычно они возникают и до этого состояния.
У некоторых девушек обычно чистая кожа без различных высыпаний при беременности на ранних сроках подвергается появлению прыщей. А обладательницы проблемной кожи в период вынашивания ребенка могут полностью очиститься от прыщей и угревой сыпи.
Точно спрогнозировать, как отреагирует организм женщины на все гормональные изменения, происходящие в нем, не удастся.
Когда исчезнут ли прыщи у беременной женщины?
Сказать точно, когда пройдут высыпания и угревая сыпь у беременной, сложно. Во многом это зависит от индивидуальных особенностей женского организма.
У одних девушек прыщики исчезают, когда они вступают во 2 триместр, других они сопровождают весь период беременности, и даже после рождения ребенка.
Во многом это связано с нормализацией гормонального фона женщины.
Профилактика высыпаний при беременности
Женщинам рекомендуется не ждать появления прыщей, а заниматься профилактическими мерами, направленными на предотвращение образования высыпаний или уменьшения объема пораженной кожи. Начинать профилактику лучше всего до наступления зачатия или на первых неделях беременности, потому что только начинаются гормональные изменения в организме, и кожные покровы еще не отреагировали на это высыпаниями.
Необходимо правильно ухаживать за кожей в период беременности. Рекомендуется для улучшения состояния кожи и приготовления ее к последующим изменениям обязательно умываться с гелем и очищать кожный покров тоником.
Особо тщательно нужно подойти женщинам в этот период к выбору косметики. Она должна быть сертифицирована, подходить к типу кожи и не быть просроченной.
Можно ли выдавливать прыщи на лице? Обязательно следует знать, что выдавливание приводит к отрицательному результату: инфекция может попасть на чистые участки кожи, а ослабление иммунитета повлияет на длительность заживления.
Специалисты рекомендуют беременным женщинам употреблять в пищу большое количество свежих овощей и фруктов. А продукты, которые не приносят пользу организму, по возможности полностью исключить из рациона (соленое, острое, жирное). Обязательно стоит выпивать в день не менее двух литров воды, что помогает наладить обмен веществ и уменьшить воспалительные процессы.
В большинстве случаев прыщи при беременности носят временный характер, и после рождения малыша и восстановления гормонального фона эта проблема полностью исчезнет. Для лечения высыпаний беременной лучше обратиться за квалифицированной помощью, а не заниматься самолечением.
Источник
Обострение аллергических реакций и образование различных дерматитов является частой проблемой среди беременных женщин. Причина кроется в особенностях функционирования организма в этот период. При любых заболеваниях будущей маме важно соблюдать правильное лечение, чтобы не только избавиться от аллергии, но и не навредить малышу.
Механизм образования
Аллергия — негативная реакция организма на различные внутренние и внешние раздражители. Из-за сбоя в работе иммунной системы он может принимать любые вещества как враждебные и бороться с ними. Как следствие, у человека проявляются побочные явления в виде насморка, головных болей, расстройств ЖКТ и т.д.

Во время беременности организм женщины претерпевает серьезные изменения. Гормональная перестройка и ослабление иммунитета могут привести к обострению аллергических реакций. Причем могут как обостряться существующие аллергии, так и появляться симптомы на новые аллергены.
Периоральный дерматит — это кожный воспалительный процесс в области рта, подбородка и щек. Чаще всего такая сыпь встречается у девушек до 25 лет, реже у детей. Высыпания характеризуются небольшими папулами, прыщиками, которые могут постепенно сливаться в крупные красные бляшки.
Причины
Периоральный дерматит также часто появляется у беременных женщин в связи с иммунодефицитом в этом период. Особенно подвержены заболеванию пациентки на первых месяцах беременности. Важно помнить, что в таких ситуациях необходим индивидуальный подход к лечению и осмотр врача.
Причины появления дерматита во время беременности связаны с физиологическими изменениями в организме женщины. На развитие заболевания могут повлиять следующие факторы:
- слабая иммунная система;
- наследственная предрасположенность к аллергии;
- гормональные изменения;
- чувствительная кожа лица;
- проблемы в работе эндокринной системы и ЖКТ.
Также причинами могут стать внешние воздействия, например:
- декоративная и уходовая косметика;
- смена климата и пагубное влияние природных факторов (сильный ветер, мороз или жара);
- применение наружных лекарственных средств, особенно кортикостероидов.
Особенность! Реакция может появиться вследствие воздействия нескольких факторов сразу, поэтому лечение и устранение причин должно быть системным.
Симптомы
В целом, периоральный дерматит не несет угрозы для будущей мамы и ребенка, однако заболевание может проявляться неприятными симптомами. Если в начале заболевания возникают небольшие красные прыщики и покраснения в области рта, то далее сыпь становится водянистой, начинает гноиться и распространяться все дальше и дальше. Основные признаки раздражения:

- зуд, жжение;
- болезненные ощущения на месте сыпи;
- высыпания постепенно группируются и становятся симметричными;
- постепенное возникновение гнойного очага;
- утолщение и огрубение кожи вокруг рта;
- пигментные и красные пятна;
- шелушение кожи.
Комплексное лечение поможет быстро устранить подобные симптомы на первых этапах и избежать рецидива заболевания.
Терапия
Чем лечить заболевание во время вынашивания ребенка интересует многих женщин. Известно, что большинство лекарственных препаратов в этот период противопоказаны. При подозрении на периоральный дерматит необходимо пройти полное обследование у врача, и только он сможет назначить индивидуальное лечение.
Медикаменты
Примерный комплекс терапии:
- Наружное лечение — гели и кремы на основе метронидазола, мазь Протопик, гель с эритромицином 2%, азелаиновая кислота, цинковая мазь.
- Антибиотики — Тетрациклин, Миноциклин, Доксициклин.
- Антигистамины — Лоратадин, Диазолин.
- Сорбенты — Энтеросгель, Смекта.
Также в качестве обязательной терапии выписываются витаминные комплексы для укрепления иммунитета, и составляется диета. Важно исключить из рациона жареное, жирное, острое, яйца, рыбу, икру, морковь, поваренную соль. Во время диетического питания рекомендуется добавить в рацион растительную клетчатку.
Важно! В первые 3 месяца беременности категорически запрещена лекарственная терапия, в частности, применение антибиотиков. Лечение медикаментами может быть выписано врачом только со второго триместра в маленьких дозах.
Обычно в первом триместре используется только обычная цинковая мазь без добавок либо Циндол — болтушка на основе цинка. Для устранения зуда и покраснений могут применяться кремаы Бепантен и Д-пантенол. В качестве дополнительной терапии могут быть применены народные средства.
Народные средства
Использование народных средств часто может стать единственным доступным вариантом лечения дерматита во время беременности. Народные рецепты несут гораздо меньше вреда для плода, чем лекарства. Однако стоит помнить, что запущенные стадии аллергии они устранить не помогут.
К наиболее популярным средствам можно отнести:

- умывания с теплым отваром из коры дуба;
- компрессы из березового сока;
- повязки из капустного листа;
- ванночки из крахмала (50 г крахмала добавить в ванную);
- примочки из сока каланхоэ;
- лечение чередой (залить 2 ст.л. сухой травы кипятком, настоять 2 часа и протирать область сыпи).
Советы
Длительность терапии зависит от многих факторов – степени проявления дерматита, срока беременности, состояния иммунной системы пациентки. Для скорейшего выздоровления, в первую очередь, следует прекратить пользоваться любой косметикой, приостановить использование уходовых и наружных лекарственных средств, вместе с врачом составить грамотный уход за лицом.
Важным условием лечения является полное избегание прямых солнечных лучей, использование солнцезащитных средств даже в тени. Беременной женщине следует полностью отказаться от применения любых кортикостероидов. Также поможет в лечении витаминотерапия и диетическое питание.
При выполнении всех рекомендаций улучшение будет наблюдаться уже через несколько дней. В качестве профилактики дерматита будущей маме необходимо следить за общим здоровьем своего организма и стараться избегать любых стрессовых ситуаций.
Вывод
Периоральный дерматит — это аллергическая реакция организма на определенные воздействия из внешней среды. У беременных женщин он часто возникает на фоне гормональных изменений или во время ослабления иммунной системы.
Дерматит не несет серьезной опасности для будущей мамы и ее малыша, однако может принести дискомфорт из-за появления косметического дефекта на коже и сильного зуда. Лечение следует составлять индивидуально с врачом в зависимости от состояния организма и срока беременности. В качестве терапии также подойдут народные средства.
(Пока оценок нет)
Загрузка…
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
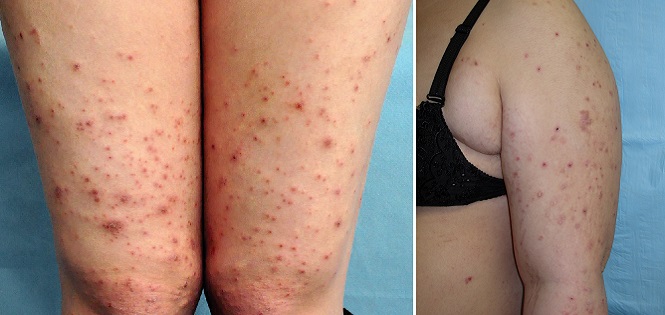 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
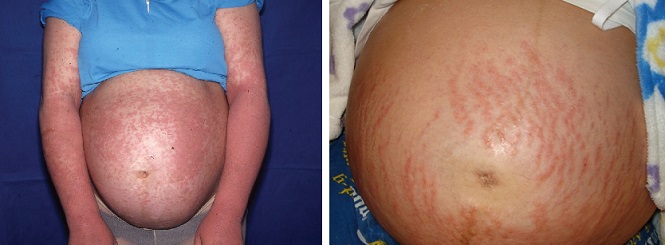 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
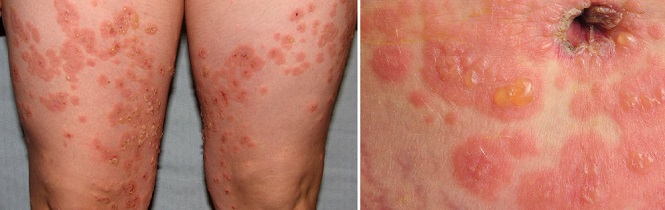 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
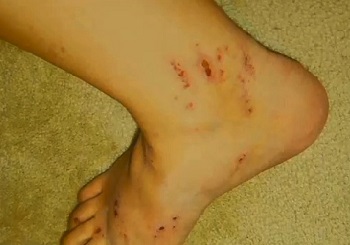 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник
