Сыпь после переливания крови
На сегодняшний день медицинскую практику нельзя представить без гемотрансфузий. Показаний к данной процедуре множество, главная цель – восстановление утраченного объема крови пациенту, необходимого для нормальной работоспособности организма. Несмотря на то, что она относится к разряду жизненно необходимых манипуляций, врачи стараются как можно дольше не прибегать к ней. Причиной служит то, что осложнения при переливании крови и ее компонентов встречаются часто, последствия которых для организма могут быть очень серьезными.
Положительная сторона переливания крови

Основным показанием к гемотрансфузии является острая кровопотеря – состояние, когда пациент за несколько часов утрачивает более 30% от ОЦК. Используют также эту процедуру, если наблюдается неостанавливающееся кровотечение, состояние шока, анемия, гематологические, гнойно-септические заболевания, массивные хирургические вмешательства.
Вливание крови стабилизирует пациента, процесс выздоровления после переливания крови проходит гораздо быстрее.
Посттрансфузионные осложнения
Посттрансфузионные осложнения при переливании крови и ее компонентов встречаются часто, эта процедура является очень рискованной и требует тщательной подготовки. Побочные эффекты возникают вследствие несоблюдения правил гемотрансфузии, а также индивидуальной непереносимости.
Все осложнения условно делятся на две группы. Первая включает пирогенную реакцию, цитратную и калиевую интоксикацию, анафилаксию, бактериальный шок, аллергию. Ко второй относятся патологии, вызванные несовместимостью группы донора и реципиента, это гемотрансфузионный шок, респираторный дистресс синдром, почечная недостаточность, коагулопатия.
Аллергическая реакция
После переливания крови наиболее часто встречаются аллергические реакции. Для них характерны следующие симптомы:
- зуд;
- сыпь на коже;
- приступы удушья;
- отек Квинке;
- тошнота;
- рвота.
Аллергию провоцирует индивидуальная непереносимость какого-то из компонентов либо же сенсибилизация к белкам плазмы вливаемых ранее.
Пирогенные реакции
Пирогенная реакция может проявиться в течение получаса после вливания препаратов. У реципиента развивается общая слабость, повышается температура, озноб, головная боль, миалгия.
Причиной этого осложнения служит попадание вместе с переливаемыми средами пирогенных веществ, появляются они из-за неправильной подготовки систем к трансфузии. Использование одноразовых наборов, значительно снижают эти реакции.
Цитратная и калиевая интоксикация

Цитратная интоксикация возникает вследствие воздействия на организм лимоннокислого натрия, который является консервантом гематологических препаратов. Чаще всего проявляет себя во время струйного введения. Симптомами этой патологии является снижение артериального давления, изменения на электрокардиограмме, клонические судороги, нарушение дыхания, вплоть до апноэ.
Калиевая интоксикация появляется при введении большого объема препаратов, которые сберегались более двух недель. Во время хранения уровень калия в трансфузионных средах значительно увеличивается. Для этого состояния свойственны вялость, возможны тошнота со рвотой, брадикардия с аритмией, вплоть до остановки сердечной деятельности.
В качестве профилактики этих осложнений перед массивной гемотрансфузией пациенту нужно ввести 10% раствор кальция хлорид. Рекомендовано вливать компоненты, которые приготовили не более десяти дней назад.
Гемотрансфузионный шок
Гемотрансфузионный шок – острая реакция на переливание крови, появляющаяся вследствие несовместимости групп донора с реципиентом. Клинические симптомы шока могут возникнуть сразу же либо на протяжении 10-20 минут после начала инфузии.
Это состояние характеризуется артериальной гипотонией, тахикардией, одышкой, возбуждением, покраснением кожи, болью в пояснице. Посттрансфузионные осложнения при переливании крови затрагивают и органы сердечно-сосудистой системы: острое расширение сердца, развивается инфаркт миокарда, остановка сердечной деятельности. Отдаленными последствиями такого вливания является почечная недостаточность, ДВС-синдром, желтуха, гепатомегалия, спленомегалия, коагулопатия.
Различают три степени шока, как осложнения после переливания крови:
- легкая характеризуется пониженным давлением до 90 мм рт. ст;
- средняя: систолическое давление снижается до 80 мм рт. ст;
- тяжелая – АД падает до 70 мм рт. ст.
При первых признаках гемотрансфузионного шока следует срочно остановить инфузию и оказать медикаментозную помощь.
Респираторный дистресс синдром

Развитие посттрансфузионных осложнений, их степень выраженности могут быть непредсказуемыми, даже угрожающими жизни пациента. Одним из самых опасных является развитие респираторного дистресс синдрома. Это состояние характеризуется острым нарушением дыхательной функции.
Причиной патологии может послужить введение несовместимых препаратов либо же несоблюдение техники инфузии эритроцитарной массы. Вследствие этого у реципиента нарушается свертываемость крови, она начинает проникать через стенки сосудов, заполняя полости легких и других паренхиматозных органов.
Симптоматически: пациент ощущает одышку, учащается сердцебиение, развивается шок легкого, кислородное голодание. При осмотре врач не может прослушать пораженную часть органа, на рентгенологическом снимке патология выглядит как темное пятно.
Коагулопатия
Среди всех осложнений, появляющихся после гемотрансфузии, не последнее место занимает коагулопатия. Характеризуется это состояние нарушением свертываемости, как результат – синдром массивной кровопотери с тяжелым осложнением для организма.
Причина кроется в быстром нарастании острого внутрисосудистого гемолиза, который возникает вследствие несоблюдения правил вливания эритроцитарной массы либо трансфузии не одногрупной крови. При объемной инфузии одних красных телец, соотношение тромбоцитов, отвечающих за свертываемость, значительно уменьшается. Вследствие этого кровь не сворачивается, а стенки сосудов становятся тоньше и проницательнее.
Почечная недостаточность
Одним из тяжелейших осложнений после гемотрансфузии является синдром острой почечной недостаточности, клинические симптомы которой можно разделить на три степени: легкие, средней тяжести и тяжелые.
Первыми признаками, указывающими на нее, является сильная боль в поясничной области, гипертермия, озноб. Далее у пациента начинает
выделяться красная моча, что свидетельствует о наличии крови, затем появляется олигоурия. Позже наступает состояние «шоковой почки», оно характеризуется полным отсутствием мочи у пациента. В биохимическом исследовании у такого больного будет резкое увеличение показателей мочевины.
Анафилактический шок

Анафилактический шок – самое тяжелое состояние среди аллергических заболеваний. Причиной появления являются продукты, входящие в состав консервированной крови.
Первые симптомы появляются мгновенно, сражу же после начала вливания. Для анафилаксии характерны одышка, удушье, учащенный пульс, падение АД, слабость, головокружение, инфаркт миокарда, остановка сердечной деятельности. Состояние никогда не протекает с повышенным давлением.
Наряду с пирогенными, аллергическими реакциями, шок является угрожающим жизни пациенту. Несвоевременно оказание помощи может привести к летальному исходу.
Переливание несовместимой крови
Самыми опасными для жизни пациента являются последствия перелитой не одногрупной крови. Первые признаки, гласящие о начале реакции, – слабость, головокружение, повышение температуры, снижение давления, одышка, учащенное сердцебиение, боль в пояснице.
В дальнейшем у пациента может развиться инфаркт миокарда, почечная и дыхательная недостаточность, геморрагический синдром с последующими массивными кровотечениями. Все эти состояния требуют мгновенной реакции медперсонала и оказания помощи. В противном случае пациент может умереть.
Лечение посттрансфузионных осложнений
После появления первых признаков посттрансфузионных осложнений, необходимо прекратить переливание крови. Медицинская помощь и лечение индивидуальна для каждой патологии, все зависит от того, какие органы и системы вовлечены. Гемотрансфузионный, анафилактический шок, острая дыхательная и почечная недостаточность требуют госпитализации пациента в реанимационное отделение.
При различных аллергических реакциях для лечения применяют антигистаминные средства, в частност:
- Супрастин;
- Тавегил;
- Димедрол.
Раствор хлористого кальция, глюкоза с инсулином, хлорид натрия, – эти препараты являются первой помощью при калиевой и цитратной интоксикации.
Что касается сердечно-сосудистых средств, применяют Строфантин, Коргликон, Норадреналин, Фуросемид. В случае почечной недостаточности экстренно проводится сеанс гемодиализа.
Нарушение дыхательной функции требует обеспечение подачи кислорода, введение эуфилина, в тяжелых случаях – подключение к аппарату ИВЛ.
Профилактика осложнений при переливании крови
Профилактика посттрансфузионных осложнений заключается в строгом выполнении всех норм. Процедура переливания обязательно должна проводиться врачом трансфузиологом.
Что касается общих правил, сюда можно отнести выполнение всех норм приготовления, хранения, транспортировки препаратов. Обязательно нужно проводить анализ на выявление тяжелых вирусных инфекций, передающихся гематологическим путем.
Самыми сложными, угрожающими жизни пациента, являются осложнения, вызванные несовместимостью переливаемой крови. Чтобы избежать подобных ситуаций, нужно придерживаться плана подготовки к процедуре.
Первое, что делает врач – определяет групповую принадлежность пациента, заказывает нужный препарат. После получения требуется тщательно осмотреть упаковку на наличие повреждений и этикетку, на которой указаны дата заготовки, срок хранения, данные о пациенте. Если упаковка не вызывает подозрений, следующим этапом должно быть определение группы и резуса донора, это нужно для перестраховки, так как возможна неправильная диагностика на стадии забора.
После этого проводится проба на индивидуальную совместимость. Для этого смешивается сыворотка пациента с кровью донора. Если все проверки прошли положительно, приступают к самой процедуре переливания, обязательно проводя биологическую пробу с каждым отдельным флаконом крови.
При массивных гемотрансфузиях нельзя прибегать к струйным методам вливания, желательно использовать препараты, которые хранятся не более 10 дней, нужно чередовать введение эритроцитарной массы с плазмой. При нарушении техники, возможны осложнения. При соблюдении всех норм, гемотрансфузия пройдет успешно и состояние пациента значительно улучшится.
Источник
Переливание крови – это безопасный метод терапии при соблюдении некоторых условий, нарушение их провоцирует осложнения и посттрансфузионные реакции. К ним ведут следующие ошибки: несоблюдение правил консервации крови, неправильное определение группы крови, неверная техника, непринятие во внимания противопоказаний к трансфузии. Таким образом, чтобы не допустить при переливании крови осложнений и реакций, следует неукоснительно выполнять определенный свод правил.
Показания к переливанию крови
Показания к этой манипуляции определяются целью, которую надо достичь: повышение активности свертывания крови при ее потерях, восполнение недостающего объема циркулирующей крови. К жизненным показаниям относятся:
- шок;
- кровотечение острого характера;
- анемия в тяжелой степени;
- травматичные оперативные вмешательства.
К иным показаниям относятся:
- интоксикации;
- патология крови;
- гнойно-воспалительные процессы.
Противопоказания
Среди противопоказаний выделяют такие недуги:
- септический эндокардит;
- гипертония третьей стадии;
- отек легких;
- гломерулонефрит в острой форме;
- нарушение сердечной деятельности;
- общий амилоидоз;
- бронхиальная астма;
- нарушение мозгового кровообращения;
- аллергия;
- тяжелая почечная недостаточность;
- тромбоэмболическая болезнь.
Анализируя противопоказания, особое внимание надо обратить на аллерго- и трансфузиологический анамнез. Однако при жизненных (абсолютных) показаниях к трансфузии кровь переливают, несмотря на наличие противопоказаний.
Алгоритм процедуры переливания
Для того чтобы избежать ошибок и осложнений при переливании крови, следует соблюдать следующую последовательность действий при проведении этой процедуры:
- Подготовка пациента к ней заключается в определении группы крови и резус-фактора, а также выявлении противопоказаний.
- За двое суток берут общий анализ крови.
- Непосредственно перед переливанием индивиду следует помочиться и опорожнить кишечник.
- Проводят процедуру натощак или после неплотного завтрака.
- Выбирают способ переливания и трансфузионную среду.
- Определяют пригодность крови и ее компонентов. Проверяют срок годности, целостность упаковки, условий хранения.
- Делают определение группы крови донора и реципиента, которое называется контрольным.
- Проводят проверку на совместимость.
- При необходимости определяют совместимость по резус-фактору.
- Готовят одноразовую систему для переливания.
- Проводят трансфузию, после введения 20 мл переливание останавливают и берут пробу на биологическую совместимость.
- Наблюдают за переливанием.
- После завершения процедуры делают запись в медицинских документах.
Классификация осложнений при переливании крови
Согласно систематизации, разработанной институтом гематологии и переливания крови все осложнения делятся на группы, в зависимости от факторов, которые их спровоцировали:
- переливание крови несовместимой по резус-фактору и группе;
- массивные гемотрансфузии;
- погрешности в технике переливания;
- перенесение возбудителей инфекции;
- посттрансфузионные метаболические нарушения;
- трансфузия некачественной крови и ее компонентов.
Классификация посттрансфузионных осложнений
Среди посттрансфузионных осложнений, связанных с переливанием крови, выделяют следующие:
- Гемотрансфузионный шок, причиной которого является переливание неподходящей крови. Это очень опасное осложнение и по степени тяжести бывает легким, средней тяжести, тяжелым. Определяющее значение имеет скорость введения и количество перелитой несовместимой крови.
- Посттрансфузионный шок – возникает при переливании совместимой в групповом отношении крови.
- Перенос инфекции вместе с кровью донора.
- Осложнения, возникающие вследствие ошибок, допущенных в технике переливания крови.

В настоящее время почти сведен к нулю риск развития гемотрансфузионного и посттрансфузионного шока. Добиться этого удалось правильной организацией процесса при переливании.
Симптомы посттрансфузионного шока
Симптомы осложнения после переливания крови проявляются уже после введения 30-50 мл. Клиническая картина выглядит следующим образом:
- звон в ушах;
- снижение давления;
- неприятные ощущения в области поясницы;
- стеснение в груди;
- головная боль;
- одышка;
- сильный болевой синдром в животе и усиливающиеся боли в поясничном отделе позвоночника;
- пациент кричит от боли;
- потеря сознания с непроизвольной дефекацией и мочеиспусканием;
- цианоз губ;
- частый пульс;
- резкое покраснение, а далее побледнение лица.
В редких случаях через десять-двадцать минут после переливания крови при осложнении такого характера может наступить летальный исход. Зачастую боли стихают, работа сердечной деятельности улучшается, сознание возвращается. В следующем периоде шока наблюдается:
- лейкопения, которая сменяется лейкоцитозом;
- желтуха мало выражена, может отсутствовать;
- повышение температуры до 40 и выше градусов;
- гемоглобинемия;
- нарушение работы почек, которое прогрессирует;
- олигурия сменяется анурией и в случае отсутствия принятия своевременных мер наступает гибель.
Для этого периода характерна медленно возникающая олигурия и выраженные изменения в урине – появление белка, увеличение удельного веса, цилиндра и эритроцитов. Легкая степень посттрансфузионного шока от предыдущих отличается медленным течением и довольно поздним проявлением симптомов.
Терапия при первых признаках гемотрансфузионного шока
При таком осложнении переливания крови рекомендуется сразу прервать процедуру и срочно начать усиленную терапию, используя следующие средства:
- сердечно-сосудистые – «Уабаин», «Коргликон»;
- «Норэпинефрин» для повышения давления;
- противогистаминные – «Супрастин» или «Дифенгидрамин», из кортикостероидов предпочтительней «Гидрокортизон» или «Преднизолон».
Вышеперечисленные средства замедляют скорость реакции антиген-антител и стимулируют сосудистую деятельность. Движение крови по сосудам, а также микроциркуляцию восстанавливают кровезаменителями, солевыми растворами, «Реополиглюкином».
С помощью препаратов «Натрия лактат» или «Натрия гидрокарбонат» выводят продукты разрушения красных кровяных телец. Диурез поддерживают «Фуросемидом», «Маннитолом». С целью снятия спазма почечных сосудов проводят паранефральную двустороннюю блокаду «Новокаином». При дыхательной недостаточности индивида подключают к аппарату ИВЛ.
В случае отсутствия эффекта от проводимой фармакотерапии острой почечной недостаточности, а также нарастания аутоинтоксикации (уремии) показана гемосорбция (удаление из кровотока токсических веществ), гемодиализ.
Бактериально-токсический шок
Такое осложнение при переливании крови и кровезаменителей встречается довольно редко. Провокатором его является зараженная в процессе заготовки и хранения кровь. Проявляется осложнение в период проведения трансфузии или спустя тридцать-шестьдесят минут после нее. Симптомы:
- сильный озноб;
- резкий скачок давления вниз;
- возбуждение;
- повышение температуры;
- потеря сознания;
- нитевидный пульс;
- недержание кала и урины.
Кровь, которую не успели перелить, направляют на бакисследование, при подтверждении диагноза начинают терапию. Для этого применяют препараты, оказывающие дезинтоксикационное, противошоковое и антибактериальное действие. Кроме того, используют цефалоспориновые и аминогликозидные антибактериальные средства, кровезаменители, электролиты, анальгетики, дезинтоксиканты, антикоагулянты и сосудосуживающие медикаменты.
Тромбоэмболия
Такое осложнение после переливания крови спровоцировано тромбами, которые оторвались из пораженной вены в результате переливания или кровяными сгустками крови, возникшими при ее неправильном хранении. Тромбы, закупоривая сосуды, провоцируют инфаркт (ишемию) легкого. У индивида появляется:
- боль в груди;
- сухой по типу кашель в дальнейшем переходит во влажный с выделением кровянистой мокроты.
На рентгеновском снимке видно очаговое воспаление легких. При появлении начальных признаков:
- процедуру останавливают;
- подключают кислород;
- вводят сердечно-сосудистые препараты, фибринолитики: «Стрептокиназу», «Фибринолизин», антикоагулянты «Гепарин».
Массивная гемотрансфузия
Если за небольшой промежуток (менее 24 часов) вливается кровь в объеме два или три литра, то такая манипуляция носит название массивной гемотрансфузии. В этом случае используется кровь от разных доноров, что совместно с ее длительным периодом хранения провоцирует возникновение синдрома массивной гемотрансфузии. Кроме того, на возникновение такого серьезного осложнения при переливании крови влияют и другие причины:
- попадание нитрата натрия и продуктов распада крови в больших количествах;
- негативное воздействие охлажденной крови;
- большой объем жидкости, поступившей в кровяное русло, перегружает сердечно-сосудистую систему.
Острое расширение сердца
Способствует появлению такого состояния довольно быстрое поступление большого объема консервированной крови при струйном введении или путем нагнетания давления. Симптомы этого осложнения при переливании крови проявляются:
- появлением болевого синдрома в правом подреберье;
- цианозом;
- одышкой;
- увеличением пульса;
- снижением цифр артериального и увеличением венозного давления.
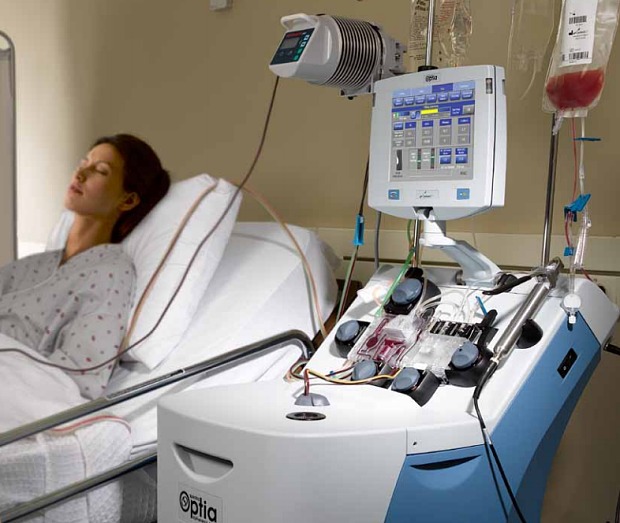
При появлении вышеперечисленных симптомов прекращают процедуру. Проводят кровопускание в количестве не более 300 мл. Далее начинают введение медикаментов группы сердечных гликозидов: «Строфантин», «Коргликон», сосудосуживающих препаратов и «Натрия хлорида».
Калиевая и нитратная интоксикация
При переливании консервированной крови, которая хранилась более десяти суток, в довольно большом объеме, может развиться калиевая интоксикация тяжелой формы, ведущая к остановке деятельности сердца. Для профилактики осложнений при переливании крови рекомендуется использовать ту, которая хранилась не более пяти суток, а также применять красные кровяные тельца, отмытые и размороженные.
Состояние нитратной интоксикации возникает при проведении массивной трансфузии. Доза 0,3 г/кг признана токсичной. Тяжелое отравление развивается в результате накопления у реципиента нитрата натрия и вступления его в химическую реакцию с ионами кальция, находящимися в крови. Проявляется интоксикация следующими симптомами:
- низким давлением;
- судорогами;
- увеличением пульса;
- аритмией;
- дрожанием.
При тяжелом состоянии к вышеперечисленным симптомам прибавляется отек мозга и легких, наблюдается расширение зрачков. Профилактика осложнений при переливании крови заключается в следующем. В период проведения гемотрансфузии необходимо ввести лекарственное средство под названием «Хлорид кальция». Для этих целей применяют 5 % раствор из расчета на каждые 500 мл крови 5 мл препарата.
Воздушная эмболия
Возникает такое осложнение при:
- нарушении техники переливания крови;
- неверном заполнении медицинского изделия для трансфузии, в результате в ней присутствует воздух;
- преждевременное завершение переливания крови под давлением.
Воздушные пузыри, попав в вену, далее проникают в правую половину сердечной мышцы и затем закупоривают ствол или ветви легочной артерии. Поступления двух или трех кубических сантиметров воздуха в вену вполне достаточно, чтобы возникла эмболия. Клинические проявления:
- давление падает;
- появляется одышка;
- верхняя половина тела становится синеватого цвета;
- в области грудины ощущается резкая боль;
- присутствует кашель;
- увеличение пульса;
- появляется страх, беспокойство.
В большинстве случае прогноз неблагоприятный. При появлении этих симптомов следует остановить процедуру и начать реанимационные манипуляции, включающие в себя искусственное дыхание и введение медикаментов.
Синдром гомологичной крови
При массивной гемотрансфузии возможно развитие такого состояния. При проведении процедуры используют кровь разных доноров, совместимую по группе и резус-фактору. У некоторых реципиентов из-за индивидуальной непереносимости белков плазмы развивается осложнение в виде гомологичного синдрома крови. Проявляется он следующими симптомами:
- одышкой;
- влажными хрипами;
- холодной на ощупь дермой;
- бледностью и даже синюшностью кожных покровов;
- снижением цифр артериального и повышением венозного давления;
- слабыми и частыми сердечными сокращениями;
- отеком легких.

При нарастании последнего у индивида наблюдаются влажные хрипы и бурлящее дыхание. Гематокрит падает, возмещение потери крови извне не может остановить резкое снижение ОЦК в организме. Кроме того, процесс свертывания крови замедлен. Причина синдрома кроется в микроскопических тромбах, неподвижности красных кровяных телец, в накоплении крови и сбоях микроциркуляции. Профилактика и лечение осложнения при переливании крови сводится к следующим манипуляциям:
- Необходимо вливать донорскую кровь и кровезаменители, т. е. проводить комбинированную терапию. В результате вязкость крови снизится, а микроциркуляция и текучесть улучшатся.
- Восполнять недостаток крови и ее компонентов, учитывая циркулирующий объем.
- Не стоит пытаться полностью восполнить уровень гемоглобина при массивной трансфузии, так как содержание его около 80 г/л вполне хватит для поддержки транспортной функции кислорода. Недостающий объем крови рекомендуется восполнить кровезаменителями.
- Переливать индивиду абсолютно совместимые трансфузионные среды, отмытые и размороженные красные кровяные клетки.
Инфекционные осложнения при переливании крови
При переливании вместе с кровью могут переноситься и различные возбудители инфекционных заболеваний. Зачастую такое явление связано с несовершенством лабораторных методов и скрытым течением имеющейся патологии. Наибольшую опасность представляет вирусный гепатит, которым заболевает индивид через два-четыре месяца после трансфузии. Передача цитомегаловирусной инфекции происходит вместе с белыми кровяными тельцами периферической крови, чтобы этого не произошло, надо использовать специальные фильтры, которые будут их задерживать, а переливаться будут только тромбоциты и эритроциты.
Такая мера существенно снизит риск возникновения инфекции у больного. Кроме того, опасным осложнением является ВИЧ-инфекция. Ввиду того что период, в течение которого образуются антитела, составляет от 6 до 12 недель, то полностью исключить опасность передачи этой инфекции невозможно. Таким образом, для исключения осложнений при переливании крови и ее компонентов надлежит выполнять эту процедуру исключительно по жизненным показаниям и со всеобъемлющим скринингом доноров на вирусные инфекции.
Источник
