Сыпь пузырьками с температурой у ребенка
Кожные высыпания являются наиболее распространенным симптомом в дерматологической практике. Благодаря форме, размеру и цветовой гамме патологических элементов, удается поставить верный диагноз. Сыпь в виде пузырьков у ребенка пугает всех родителей без исключения. И это оправдано, водянистые или плотные пузырьки могут являться сигналом о серьезной болезни.
Почему появляются водянистые пузырьки?
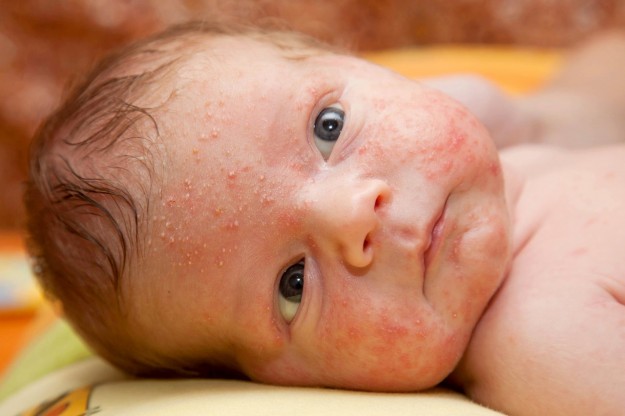
Сыпь в виде волдырей – патологическое состояние, изменяющее нормальную структуру кожного покрова. Этиология базируется на множестве различных факторов.
Причины образования пузырьков у малышей:
- Аллергия – ответ иммунной системы на какой-либо патоген – бытовая химия, продукты питания, косметические средства. Сыпь бывает плотной и водянистой. Чаще всего локализуется на теле и лице;
- Солнечные ожоги. Такое возможно при высокой температуре, когда ребенок провел длительное время под солнечными лучами. Дополнительные признаки: увеличение температуры тела, покраснения, зуд;
- Пеленочный дерматит возникает вследствие соприкосновения нежной кожи с мокрыми пеленками. Скопление пузырьков сконцентрировано в области ягодиц, промежности, на внутренней поверхности бедер;
- Опрелость. Проблемы в большинстве случаев наблюдается у новорожденных, водянистые пузырьки отмечаются в складках кожного покрова на ножках и ручках;
- Дисгидроз – пузырьковая сыпь на руках. Проявляется в весеннее время года, проходит самостоятельно в течение двух недель;
- Укус насекомых. Сначала образуется небольшая папула, затем она сменяется везикулой, которая наливается кровью.
Стоит знать: наиболее опасные заболевания, провоцирующие пузырьковую сыпь – это пузырчатка, буллезный пемфигоид, герпетиформный дерматит.
Это аутоиммунные патологии, которые связаны с нарушением деятельности иммунной системы, вследствие чего атакуются здоровые клетки организма.
Острая крапивница у ребенка: причины и симптомы
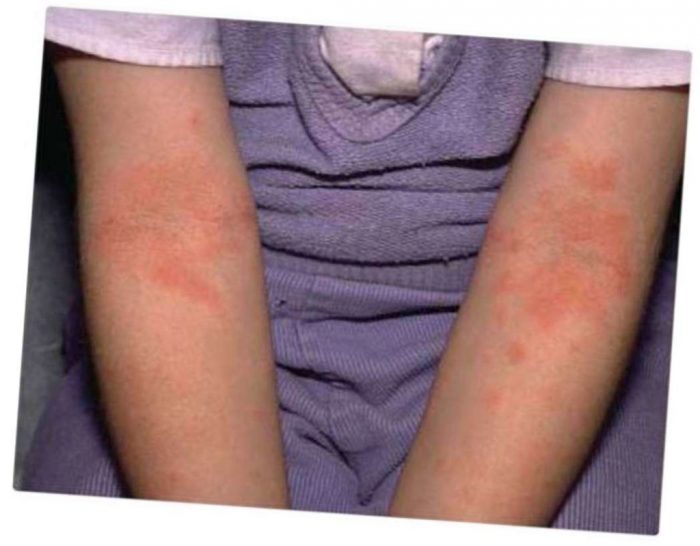
Крапивница предстает видом сыпи аллергической природы, возникает из-за кожных болезней. Появление волдырей обусловлено гистамином, выделяемым тучные клетки в кровеносных сосудах. Жидкость вытекает из них, оказывается под кожей, что приводит к образованию пятен и рубцевания.
Провоцирующие факторы:
- Аллергены (чаще всего) – пыльца, пыль, укусы насекомых, некоторые лекарственные препараты, пищевые продукты.
- Инфекции, вирусы, нарушение иммунитета.
- Паразитарные заболевания.
- Физические факторы – солнце, холод, вибрация, вода и пр.
Острая крапивница характеризуется высыпаниями в виде пузырьков, иногда наблюдаются белые участки в центре. Они бывают одиночные или множественные, вследствие чего образуют конгломераты.
Отличительные признаки:
- Возникновение пузырей, зуда;
- Мгновенное появление сыпи;
- Пятна сливаются по мере прогрессирования патологии;
- Сыпь наблюдается на всех участках тела.
Если признаки сопровождаются высокой температурой тела, затрудненностью дыхания, отечностью лица и учащенным сердцебиением, необходимо вызывать скорую помощь.
У деток до года заболевание проявляется мелкими пузырями красного цвета, появляющихся в больших количествах. Чаще всего поражаются ягодицы, плечи, ручки и лицо. Сыпь имеет свойство мигрировать в течение нескольких часов.
К сведению, крапивница в младенческом возрасте протекает на фоне плохого аппетита, поноса и рвоты.
Стрептодермия в детском возрасте
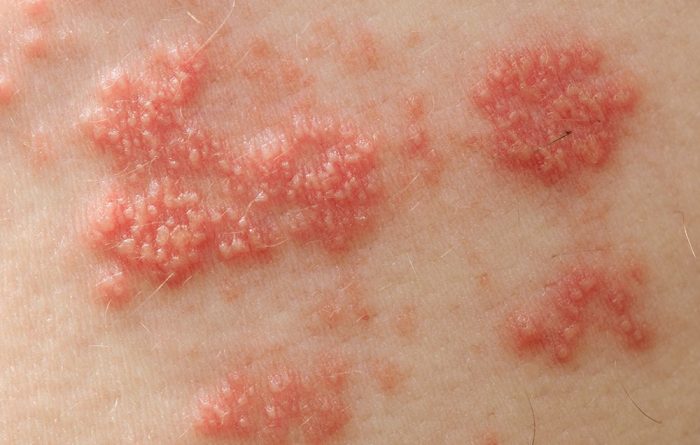
Заболевание провоцируется комбинацией инфекционных и аллергических факторов. Возбудитель – патогенные микроорганизмы семейства стрептококков. Они являются типичными представителями условно-патогенной микрофлоры. При нормальном иммунитете патология не развивается.
Клинические проявления заболевания:
- На поверхности кожи появляются экзантемы, наполненные прозрачным экссудатом, который быстро мутнеет.
- Зуд и жжение.
- Пигментация на месте старых очагов.
- Ухудшение общего самочувствия.
- Места локализации – спина, нижние и верхние конечности, лицо, нижняя часть тела.
Стрептодермию часто путают с крапивницей, атопической формой дерматита, отрубевидным лишаем, экземой, ветряной оспой, герпесом и др. патологиями.
В медицинской практике выделяется три стадии заболевания. Первая – пузырчатая. Высыпают пузырьки с прозрачной жидкостью, их количество растет в геометрической прогрессии. Размер самый разный. Вторая стадия – небуллезная. Волдыри плохо заживают, что приводит к образованию язв. Третья – возникают постоянно мокнущие высыпания.
Стрептодермия является опасным заболеванием вследствие высокого риска осложнений. К ним относят поражения суставов, кровеносных сосудов, нарушение работы сердца и почек. В медицине описываются случаи развития пороков сердца и ревматизма.
Дисгидроз: этиология и проявления
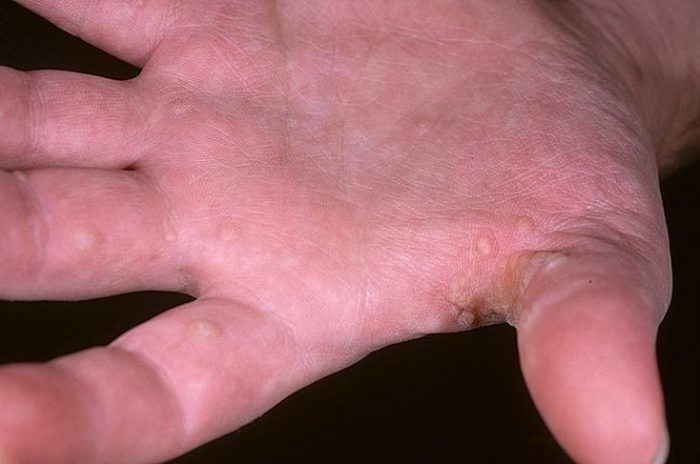
Дисгидроз – болезнь неинфекционной природы. Причины до конца не изучены, поэтому патология относится к полиэтиологическим заболеваниям. В детском возрасте развивается на фоне низкого иммунитета и склонности к аллергии.
Важно: у малыша, находящегося на грудном вскармливании, появление дисгидроза обусловлено аллергенами, поступающими в организм вместе с молоком матери.
Отличительные характеристики болезни:
- Патологический процесс начинается с чувства жара на коже рук, после возникает зуд и легкое жжение;
- На кожном покрове образуется утолщение, под которым возникают волдыри размером до 2-3 мм, наполненные прозрачным либо желтоватым экссудатом;
- Несколько пузырьков могут сливаться в один, образуя большой очаг поражения;
- Волдыри вскрываются самопроизвольно или просто высыхают, очаг поражения начинает шелушиться и облазить.
У ребенка при дисгидрозе выявляется повышенное беспокойство и тревожность, нарушается сон – бессонница. При расчесах существует риск присоединения инфекции, что приводит к гнойному воспалению кожи.
Ветряная оспа
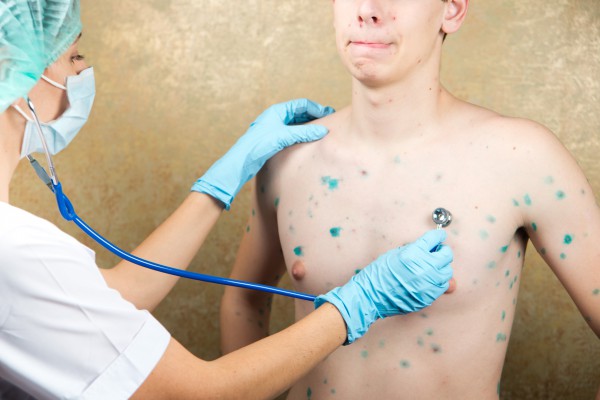
Ветрянка развивается вследствие активности вируса простого герпеса. Чаще всего диагностируется у детей 2-7 лет. В группу риска попадают дети, посещающие детский сад и школьные учреждения.
Высыпания на коже в виде пузырей – начальный этап заболевания. Они быстро распространяются по всему телу, вызывают сильнейший зуд. Спустя несколько дней пузыри лопаются, из них вытекает заразная жидкость. Язвочки затягиваются коркой, которая самостоятельно отваливается.
В медицине выделяется три формы ветрянки у детей:
- Легкая форма. У ребенка сыпь единична, температура тела нормальная, отсутствует ухудшение общего самочувствия. Пузыри наблюдаются в течение 2-3 дней.
- Средняя форма. Формирование волдырей на протяжении одной недели. Дополнительно выявляется высокая температура, нарушение сна, зуд, головная боль.
- Тяжелая форма. Высокий температурный режим тела провоцирует сильную тошноту и рвоту, лихорадочное состояние, галлюцинации. Папулы сохраняются в течение 8-10 дней включительно. Обнаруживаются на всем теле.
Примечание: груднички до года редко болеют ветрянкой, так как получают антитела против вируса вместе с грудным молоком.
Опоясывающий лишай
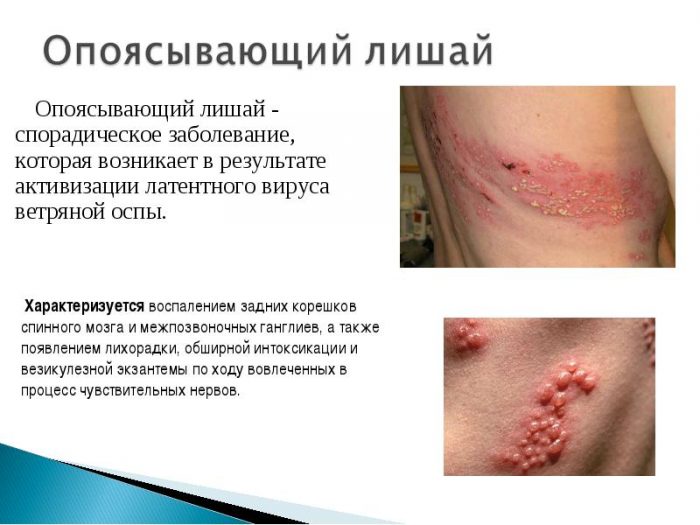
Инфекционное заболевание, поражающее кожный покров и центральную нервную систему, возбудитель – вирус герпеса третьего типа. Передается воздушно-капельным путем. Ребенку достаточно оказаться рядом с больным человеком, чтобы заразиться.
Патология проявляется по-разному. У некоторых детей наблюдается общее недомогание, увеличение температуры, зуд и жжение в области будущих высыпаний. У других малышей сыпь появляется сразу без ухудшения самочувствия.
Вдоль ребер появляются пятна красного цвета, которые спустя небольшое время трансформируются в пузырьки с прозрачной жидкостью. Выделяют несколько форм заболевания, характеризующихся наличием волдырей:
- Пузырная – волдыри достигают огромных размеров в диаметре;
- Геморрагическая – у малышей сыпь заполнена не только жидкостью, но и кровью.
При правильном лечении болезни волдыри уменьшаются, потом покрываются коричневой коркой. На их месте остается небольшая пигментация, которая со временем проходит сама.
Пузырчатка вирусной природы
Пузырчатка относится к детским болезням, поражает кожный эпителий и слизистые оболочки, может быстро прогрессировать по всему телу, требует своевременного и адекватного лечения препаратами. Чаще всего пузырьки поражают паховую зону, носовую и ротовую полость.
Заболевание представляет особую опасность для новорожденных малышей. Высока вероятность летального исхода при отсутствии медицинской помощи.
Симптоматические проявления:
- Водянистые пузыри большого размера.
- Сыпь на слизистых оболочках.
- Слабость, вялость.
- Высокая температура.
- Дискомфорт в горле.
Сыпь – симптом многих заболеваний. В ряде ситуаций самостоятельно исчезает, а иногда приводит к серьезным проблемам со здоровьем. Лучшее решение – посещение доктора, который поставит правильный диагноз и даст рекомендации по лечению.
Источник
Малыши нередко болеют простудными заболеваниями, при этом лихорадка у ребёнка – неизменный признак болезни. Но иногда, помимо обычных проявлений, у крохи возникает сыпь на теле. Такие симптомы могут указывать на различные заболевания, начиная от совершенно безобидных состояний и заканчивая серьёзными инфекционными болезнями.
Огромное значение в диагностике недуга играет время возникновения высыпаний. Сыпь, появившаяся после повышения температуры у ребёнка, может означать развитие вирусного заболевания – детской розеолы. Чтобы понять, как правильно вести себя родителям в случае обнаружения на коже малыша высыпаний, мамы и папы должны знать основные причины возникновения сыпей и проявления болезней.
О высыпаниях у малышей
Появление сыпей более характерно именно для детского возраста, поскольку кожный покров ребят имеет свои особенности. Кожа крох тоньше, чем у взрослых, более нежная и подвержена раздражениям. Повлиять на здоровье защитного покрова организма могут разные факторы: воздух, вода, аллергены, находящиеся в пище и в окружающей среде, лекарственные средства, принимаемые малышом, инфекционные агенты.
Кроме того, иммунная система детей несовершенная, не способна выполнять должным образом свою функцию. Поэтому и возникают инфекционные заболевания с кожными проявлениями, характерные именно для детского возраста, чрезмерная чувствительность к определённым веществам, аллергенам.
Хотя сыпей огромное множество, в зависимости от причины появления высыпаний, все они разделяются на 2 группы: инфекционные и неинфекционные.
Нужно успокоить родителей, отметив, что сочетание симптомов сыпь и температура у ребёнка, чаще всего не несёт серьёзных последствий и проходит самостоятельно. Нередко эти проявления являются следствием неинфекционных причин. Но, если родители обнаружили резкое повышение температуры, выраженное ухудшение общего состояния крохи и сыпь, нужно немедленно обратиться к специалисту. Такие симптомы могут указывать на развитие детских инфекций, как вирусных, так и бактериальных.
Основные неинфекционные причины сыпи и температуры у детей
Сыпь от укусов насекомых
Нередко у малышей возникают на теле небольшие зудящие прыщики – следы от укусов комаров, клопов, некоторых мошек. Иммунитет малыша реагирует на попадание в организм постороннего вещества, вызывая зудящую сыпь, небольшое повышение температуры.
Высыпания обнаруживаются на открытых участках тела и причиняют дискомфорт малышу. Ребёнок расчёсывает места укусов, тем самым распространяя процесс более глубоко. На повреждённую кожу может присоединяться микробная инфекция, вызывая воспалительную реакцию, ухудшая состояние малыша. Поэтому важно вовремя определить причину высыпаний и принять необходимые меры.
В пользу укусов насекомых говорит место распространения сыпи – руки, ножки и лицо малыша. Обычно это единичные, сильно зудящие прыщики. При тщательном опросе матери врач нередко узнает, что семья недавно пребывала на природе, не применяя соответствующих профилактических мер.
Токсические вещества, которые насекомые взбрызгивают в кровь, могут повышать температуру тела, часто это наблюдается при укусах ос, пчёл, шершней. Если малыш склонен к проявлениям аллергии, его организм более остро реагирует на чужеродные вещества, вызывая выраженную общую и местную реакцию на укус любого насекомого.
Чтобы помочь крохе, нужно обработать поражённые участки специальными средствами – «Фенистил-гелем» или «Псилобальзамом». Если общие симптомы выражены значительно, стоит применять противоаллергические, жаропонижающие препараты.
Аллергические заболевания
Хотя реакции гиперчувствительности нечасто вызывают лихорадку у взрослых, у малышей всё же встречается этот симптом. К наиболее распространённым аллергическим заболеваниям, при которых возможно повышение температуры тела относятся:
- острая крапивница.
Этот недуг характеризуется появлением сыпи, внешне похожей на ожог от травы крапивы, отсюда болезнь и получила своё название. Высыпания в виде зудящих волдырей возникают внезапно по всему телу. Нередко крапивница сочетается с повышением температуры до 39°C, слабостью, сильнейшим дискомфортом. Иногда болезнь приводит к бронхоспазму, отёку лица и анафилаксии.
Появление высыпаний у младенцев обычно связано с введением новых пищевых продуктов в рацион. Опасность для малышей представляют цитрусовые, орехи, коровье молоко, морепродукты. У ребят старше 2-летнего возраста крапивница может сопровождать инфекционное заболевание, глистную инвазию. В таких случаях бывает сложно определить, что первоначально вызвало повышение температуры, требуется тщательный сбор анамнеза заболевания и обследование ребёнка.
Крапивница – опасное состояние, особенно если недуг сопровождается отёчным синдромом. Появление припухлости на лице, щеках, веках, губах, требует незамедлительной госпитализации ребёнка в стационар.
- лекарственная аллергия.
При применении некоторых лекарств, возможно развитие гиперчувствительность с повышением температуры тела. Чаще всего малыши реагируют на антибиотики, некоторые противовоспалительные и цитостатические средства. Это состояние ещё называют «лекарственной лихорадкой».
Через 3 – 4 дня от начала приёма лекарства, у малыша растёт температура тела, достигая 39 — 40°С, возникает сыпь на теле. При детальном обследовании ребёнка в анализе крови врач замечает повышение уровня эозинофилов, а мать рассказывает о проводимом лечении малыша. Всё это свидетельствует об аллергической природе заболевания. Проявления болезни проходят при отмене злополучного лекарства.
- сывороточная болезнь.
Возможно развитие отсроченной аллергической реакции на введение препарата, который в своём составе содержит белки животного происхождения – вакцину, сыворотку, препарат крови, гормоны. В таком случае, высыпания сперва появляются в месте введения препарата, а по прошествии инкубационного периода, через 7 – 14 дней, возникает крапивница, повышается температура тела до 38 – 39 °С.
Сывороточная болезнь не ограничивается появлением сыпи и температуры. Кроме того, заболевание сопровождается поражением суставов, сердечно-сосудистой, мочевыделительной, нервной и других систем организма.
- реакция на прививку.
Лихорадка нередко возникает, как реакция иммунитета крохи на введение вакцины. Если температура после проведения прививки поднялась умеренно, а состояние крохи не нарушено, то переживать не о чем. Обычно такие проявления сохраняются в течение 48 часов и проходят бесследно.
При введении вакцины против кори, краснухи и паротита, кроме лихорадки часто возникают высыпания, катаральные проявления – насморк, слезотечение, небольшой кашель. Эти симптомы появляются на 4 – 15 день после проведения вакцинации и вскоре проходят самостоятельно. Такие симптомы не относятся к осложнениям, а связаны с действием живой вакцины.
Инфекционные заболевания у детей, сопровождающиеся сыпью и температурой
Детская розеола
Хотя с этой болезнью сталкивался практически каждый малыш, диагноз внезапная экзантема слышали очень немногие, болезнь «маскируется» под лекарственную аллергию или другие детские инфекции.
Причиной развития заболевания служит вирус герпеса 6 типа. Возбудитель вызывает у ребёнка резкое повышение температуры тела до 39°С, насморк, кашель, головную боль, понос, высыпания на теле. Лихорадка сохраняется в течение 3 дней, затем появляются высыпания в виде ярких пятен, папул. Сыпь обнаруживается на лице, шее, туловище крохи, кроме того у малыша нередко увеличиваются шейные лимфоузлы, возникают отёки вокруг глаз и красные пятна на мягком нёбе.
Отличительная особенность этого недуга – появление сыпи у малыша после падения высокой температуры.
Недуг проходит доброкачественно, а возникновение сыпи указывает на выздоровление крохи. Кожные симптомы исчезают по прошествии нескольких дней. Поскольку главным симптомом этой инфекции является возникновение сыпи после температуры у ребёнка, болезнь нередко путают с аллергией на лекарственный препарат.
В отличие от реакции гиперчувствительности, высыпания при экзантеме у ребёнка не сопровождается зудом.
Ветряная оспа
Ветрянка – инфекционное заболевание, возбудитель которого тоже относится к вирусам герпеса, но в отличие от внезапной экзантемы, 3 типа. Болезнь очень широко распространена и высоко заразна. Возбудитель передаётся аэрогенно и может перемещаться на большие расстояния во время кашля, чихания. Но заразиться ветрянкой через контактных лиц, предметы обихода нельзя.
После выздоровления у малыша вырабатывается стойкий длительный иммунитет, хотя в последнее время всё чаще встречаются случаи повторных эпизодов ветряной оспы.
После инкубационного периода у малыша возникают симптомы ОРЗ, слабость, потеря аппетита, лихорадка до 39°С. Иногда наблюдается течение болезни с небольшим подъёмом температуры или вовсе без неё. Затем появляются первые высыпания – красные пятна, которые быстро трансформируются в папулы, кожные бугорки небольшого размера. По прошествии времени сыпь принимает форму везикул – пузырьков, наполненных жидкостью, которые подсыхают и покрываются корочкой.
Высыпания при ветрянке сопровождаются сильным зудом, малыши часто пытаются расчесать возникшие элементы. Этого делать категорически нельзя, повреждённые везикулы могут инфицироваться с образованием гнойничков, а затем и рубцов. Если высыпания не были подвержены вторичной бактериальной инфекции, они бесследно исчезают через 2 – 3 недели.
Первые элементы сыпи чаще появляются на коже головы, шеи, лица, но могут возникнуть на любой части тела. При ветрянке можно увидеть одновременное присутствие разных элементов сыпи, поскольку постоянно происходит возникновение новых элементов, «подсыпание».
Сыпь можно обнаружить на волосистой части головы, в ротовой полости, на конъюнктиве, но кожа ладоней и подошв остаётся чистой.
Обычно недуг протекает легко и требует только симптоматической терапии. Родителям необходимо следить, чтобы малыш не расчёсывал элементы сыпи. Опасность болезнь представляет для беременных женщин и малышей до года. У младенцев заболевание чаще протекает в тяжёлой форме и грозит развитием осложнений, самое грозное из которых – поражение головного мозга и его оболочек.
Скарлатина
Это заболевание вызвано бактерией – стрептококком группы А и протекает с выраженной интоксикацией, поражением ротоглотки и характерной сыпью. Появлению неприятных симптомов всегда предшествует контакт с больным скарлатиной. Через 1 – 10 дней после встречи с возбудителем инфекции у малыша возникают признаки заболевания – резкое повышение температуры, слабость, рвота.
Ребёнок жалуется на боль в горле, а при осмотре ротовой полости врач замечает характерные признаки скарлатины – ангину, значительную гиперемию миндалин, глотки, нёба, так называемые «пылающий зев», «малиновый язык».
Сыпь при скарлатине возникает в первый – второй день от начала заболевания и имеет вид мелких точек на фоне общего покраснения кожи. Высыпания обильно располагаются в местах кожных складок, боковой поверхности туловища.
Хотя сыпь покрывает практически всё тело, в носогубном треугольнике элементы сыпи отсутствуют, там наблюдается бледность кожного покрова.
Через 3 – 5 дней от начала лечения, состояние крохи улучшается. Сыпь начинает бледнеть, оставляя после себя участки шелушения, которые наиболее выражены на ладонях и стопах ребёнка.
Скарлатина – опасная бактериальная инфекция и должна лечиться антибиотиками под контролем врача.
Корь
Возбудитель данного заболевания – вирус кори, который вызывает у ребёнка катаральные проявления, лихорадку и типичную сыпь. После инкубационного периода, длительностью до 2 недель, резко растёт температура тела и появляются признаки интоксикации. В первые дни заболевания у малыша обнаруживается сухой кашель, насморк, отёк век, конъюнктивит.
Характерный симптом кори – развитие светобоязни. Малышу сложно находиться в светлом помещении, его глаза слезятся, кроха начинает щуриться, плакать.
После катарального периода, который длится до недели, на коже ребёнка появляются элементы сыпи. Первые высыпание можно обнаружить на голове и лице крохи, верхней части тела. На следующий день сыпь распространяется на туловище и плечи, а затем и на нижние конечности.
Высыпания при этой инфекции имеют вид средних и крупных (10 – 20 мм) ярких пятен и папул, возвышающихся над поверхностью кожи и склонных к слиянию.
Одним из диагностических признаков кори является появление на слизистой оболочки щёк пятен Филатова-Коплика-Вельского. Они представляют собой белесоватые участки, окружённые венчиком гиперемии, покраснения слизистой оболочки.
Выздоровление наступает через 7 — 10 дней от начала заболевания, а на месте высыпаний остаются участки пигментации и шелушения, которые со временем исчезают полностью.
Корь опасна развитием тяжёлых осложнений – воспалением головного мозга, потерей слуха и зрения, поэтому диагностику и лечение заболевания должен проводить врач.
Краснуха
Эта вирусная инфекция сопровождается высокой температурой тела, развитием характерной сыпи, умеренной интоксикацией и поражением лимфатических узлов.
Начинается болезнь с явлений лихорадки, умеренных катаральных проявлений и общих симптомов. Нередко у ребят появляется насморк, слезотечение, першение в горле, увеличиваются затылочные и шейные лимфоузлы.
Через несколько дней от начала болезни возникает кожный зуд и высыпания. Мелкая пятнистая сыпь появляется одновременно по всему телу за исключением тонкой кожи ладоней и подошв. Во время высыпаний температура тела увеличивается незначительно или остаётся в пределах нормы. Через 4 – 5 дней кожные проявления исчезают, не оставляя и следа.
Хотя краснуха обычно не вызывает тяжёлых осложнений, инфекция крайне опасна для беременных женщин. Вирус способен поражать плод, вызывая выкидыши и пороки развития у ребёнка.
Менингококковая инфекция
Эта болезнь по праву считается самой опасной для ребёнка инфекцией. Бактериальное заболевание встречается редко, но у детей до 1 года недуг нередко приводит к тяжёлым осложнениям – воспалению головного мозга и его оболочек, сепсису, заражению крови. По данным статистики до 20% заболевших младенцев во всем мире умирают.
Резкое появление у крохи лихорадки и звёздчатой сыпи, которая не меняется от прикосновений – повод немедленно вызвать скорую. Вовремя оказанная помощь может спасти жизнь малыша.
Выводы
Такие клинические проявления, как лихорадка и высыпания, могут указывать на огромное число заболеваний. Некоторые из них совсем безопасны и проходят самостоятельно, даже без лечения, другие – влекут тяжёлые последствия и осложнения. Разобраться в многообразии клинических проявлений детских болезней и определить правильное лечение – непростая задача.
В определении причины появления этих симптомов доктору может помочь мама, ведь только родители знают всё о своих крошках и могут в подробностях описать диету и режим карапуза, заподозрить контакт с источником инфекции. Мамам и папам важно знать, какие опасные ситуации могут маскироваться под привычные симптомы, и когда нужно немедленно обратиться к специалисту, чтобы сохранить здоровье своего малыша.
Источник
