Виды геморрагической сыпи классификация
Экзантема (сыпь)— дискретное патологическое образование кожи, её ответ на воздействие
токсинов и метаболитов возбудителя.
К первичным морфологическим элементам относятся: пятно, волдырь, узелок, узел, бугорок, пузырек, пузырь, гнойничок.
Вторичные морфологические элементы включают: вторичные гипо- и гиперпигментации (вторичные дисхромии), чешуйки, корки, трещины, эрозии, язвы, рубцы, вегетацию, лихинификацию,
экскориации.
Критерии классификации экзантем:
- вид элементов сыпи: розеола, макула, эритема, папула, бугорок, узел, уртикария, везикула, пустула, булла, петехия, экхимоз;
- размеры: мелкая — до 2, средняя — до 5, крупная — свыше 5 мм в диаметре;
- форма: правильная, неправильная;
- однородность элементов сыпи: мономорфная (все элементы относятся к одному виду и имеют одинаковые размеры); полиморфная (элементы сыпи резко различаются по форме, размерам,
или имеются элементы различного вида); - локализация элементов: симметричная и асимметричная, преимущественно в той или иной области кожного покрова;
- обилие сыпи: единичная (до 10 элементов), необильная (элементы можно сосчитать) и обильная (множественная);
- метаморфоз сыпи: появление элемента, его развитие, часто с переходом элемента одного вида в другой, и угасание сыпи;
- сроки появления: ранние — 1-2-й, средние — 3-4-й и поздние — после 5-го дня болезни. При характеристике сыпи указывают фон кожи (бледная, гиперемированная).
Первичные морфологические элементы
- Пятно (macula) — ограниченный участок кожи измененной окраски, без изменений ее рельефа и консистенции.
Пятно находится на одном уровне с окружающей кожей. Пятна бывают сосудистые, пигментные и искусственные. Причины появления пятен — гипопигментация или депигментация (например, витилиго) и
гиперпигментация — накопление меланина (например, пятно типа «кофе с молоком» при нейрофиброматозе, монгольское пятно или гемосидирин), аномалии развития сосудов кожи (например, капиллярная
гемангиома), временное расширение капилляров.
Эритемой, или гиперемическим, называют пятно, обусловленное временным расширением капилляров.
Размер пятен бывает от 1 до 5 см и более в
диметре.
Эритематозное пятно до 1 см в диаметре называется розеолой (например, сифилитическая розеола). При диаскопии гиперемическое пятно исчезает.
Пятна, образованные за счет выхода эритроцитов за пределы сосудов, называются геморрагическими.
Мелкие геморрагические пятна называются петехиями, крупные — экхимозами.
- Узелок (papula)— первичный бесполосной поверхностный морфологический элемент, характеризующийся изменением окраски кожи, консистенции и разрешающийся
без формирования рубца. Папулы обычно выступают над поверхностью окружающей кожи, их можно пропальпировать.
Поверхность папулы может быть гладкой (например, красный плоский лишай) либо покрытой чешуйками (например, псориаз). Узелки могут быть воспалительные и невоспалительные.
При ряде дерматозов происходит периферический рост папул или их слияние и формирование более крупных элементов — бляшек (например, грибовидный
микоз).
Бляшка (plax) — уплощенное образование, приподнятое над уровнем кожи и занимающее относительно большую площадь. Как правило, бляшки имеют четкие границы.
- Бугорок (tuberculum) — первичное бесполосное образование, возникающее вследствие развития в дерме гранулематозного инфильтрата (гранулемы).
Клинически имеет довольно большое сходство с папулами.
Бугорок имеет четкие границы, возвышается над уровнем окружающей кожи. Диаметр бугорков — от 5 мм до 2-3 см, цвет — от розовато-красного до желто-красного, медно-красного, бронзового,
синюшного.
При диаскопии цвет бугорков может изменяться (туберкулезные бугорки).
Бугорки имеют плотную или тестоватую консистенцию. Они возникают на ограниченных участках кожного покрова, имеют тенденцию к группировке (например, сифилис) или слиянию (например, туберкулез).
В отличие от узелков на месте бугорков остается рубец (в случае его распада — с образованием язвы) или рубцовая атрофия (при рассасывании бугоркового инфильтрата).
- Узел (nodus) — первичное бесполосное инфильтративное образование круглой или овальной формы, расположенное в глубоких отделах дермы или подкожной
клетчатке.
Узел отличается от папулы большими размерами (от
2 до 10 см и более в диаметре) к глубиной.
- Пузырек (vesicula) — первичное полостное образование, содержащее серозную или серозно-геморрагическую жидкость и возвышающееся над уровнем кожи в виде
полушаровидных или круглых очертаний элемента величиной 1,5-5 мм.
Пузырек имеет стенку, полость и дно. Стенки пузырька настолько тонки, что сквозь пик просвечивает содержимое — плазма, лимфа, кровь или внеклеточная жидкость.
- Гнойничок (pustula) — первичный полосной морфологический элемент, содержащий гнойный или гнойно-геморрагический экссудат.
Гнойный экссудат может быть белого, желтого или желто-зеленого цвета.
Пустула развивается вокруг волосяных фолликулов (чаще — стафилококковая) либо на гладкой коже (чаще — стрептококковая).
Размеры и форма пустул различны. Пустула, приуроченная к волосяному фолликулу, называется фолликулитом.
- Волдырь (urtica) — первичный бесполосной морфологический элемент (папула или бляшка) с плоской поверхностью, возникающий при отеке верхних отделов
сосочкового слоя дермы.
Патогномоничным признаком волдыря является его эфемерность: обычно они существуют не дольше нескольких часов и сопровождаются зудом и жжением.
Волдыри могут иметь ровную гладкую поверхность, круглую, кольцевидную или неправильную форму.
Из-за перемещения отека дермы форма и размер волдырей быстро меняются.
Цвет элемента — бледно-розовый.
Источник
Виды геморрагической сыпи. Инфекционные причины геморрагической сыпиГеморрагическая сыпь наблюдается при менингококкцемии: от мелкоточечных петехий до обширных кровоизлияний, распространяющихся по всему кожному покрову, особенно она обильна на ягодицах, бедрах, руках, несколько меньше на туловище, веках, склерах и на коже лица. Элементы сыпи носят «звездчатый» характер или напоминают «чернильные брызги». Геморрагическая сыпь нередко с гнойным размягчением и западением в центре может быть у больных сепсисом. Она возможна также при септических формах чумы и сибирской язвы, возбудителей которых относят по этой причине к группе вызывающих геморрагические септицемии. Мелкоточечная геморрагическая сыпь на гиперемированном фоне характерна для скарлатины. Скарлатинозная сыпь локализуется преимущественно в подмышечных и паховых областях, в шейных, локтевых и подколенных сгибах. В естественных складках группируются мелкие кровоизлияния (симптом Пастиа). Через 3-4 дня после высыпания сыпь угасает, наблюдается пластинчатое шелушение. Типичны бледный носогубный треугольник, малиновый язык. В крови лейкоцитоз, нейтрофиллез, в поздние сроки-эозинофилия, увеличенная РОЭ. Скарлатиноподобной сыпью могут сопровождаться отдельные случаи стафилококковой инфекции, когда некоторые штаммы стафилококка обладают соответствующей фракцией экзотоксина (типа эритрогенина). Близка с скарлатинозной по характеру и по локализации сыпь при иерсиниозах, что дало основание называть одну из его форм дальневосточной скарлатиноподобной лихорадкой, теперь именуемой псевдотуберкулезом. На гиперемированном фоне сыпь появляется на коже лица, шеи, верхней части туловища (симптом капюшона).
Выражены также гиперемия и отечность ладоней — тыльных поверхностей кистей и подошв (симптом красных перчаток и носков). В случаях кишечного иерсиниоза возможно появление сыпи в виде крупных синюшно-багровых пятен и узловатых элементов (erythema nodosum) преимущественно на нижних конечностях. Возможны повторные высыпания и смена характера сыпи, чего не бывает при геморрагической лихорадке. Геморрагическая сыпь в виде перчаток и носков наблюдается у отдельных больных туляремией, при которой обязательно наличие увеличенного воспаленного периферического лимфоузла (бубона), иногда ангины, бронхоаденита или мезаденита. По наблюдениям А.Ф. Билибина геморрагическая сыпь встречается в некоторых случаях брюшного тифа (геморрагическая форма). Этим больным присущи все клинические проявления брюшного тифа: бледность, лихорадка, головная боль, вздутый живот; увеличение печени и селезенки с 8-10-го дня болезни. При брюшном тифе как специфические осложнения (на 3-й неделе болезни) возможны кишечное кровотечение и прободение подвздошной кишки. Кишечное кровотечение проявляется примесью алой крови к испражнениям, появлением мелены. В отличие от этих форм брюшного тифа, при ГЛ кровотечения отмечаются с первых дней заболевания. Различные варианты геморрагической сыпи появляются иногда при малярии. Решающее диагностическое значение при этом, помимо характерной клинической картины (резкий озноб, сильная потливость, субиктеричность, увеличение печени и селезенки), имеет обнаружение в толстой капле крови плазмодиев малярии. При дифференциальной диагностике инфекционных болезней, протекающих с ГСм, следует иметь в виду и «неинфекционные» геморрагические болезни, которые создают, особенно при наличии высокой лихорадки, немалые диагностические трудности. — Также рекомендуем «Неинфекционные причины геморрагической сыпи. Сыпь Шенлейна-Геноха» Оглавление темы «Дифференциация причин геморрагической сыпи»: |
Источник
Геморрагический васкулит считается заболеванием, которое является разновидностью иммунного васкулита малых сосудов и характеризуется повышенным образованием иммунных комплексов, увеличением проницаемости сосудистых стенок.
Данная патология может развиться через 2-3 недели после острого тонзиллита, гриппа или скарлатины. Геморрагический васкулит у детей встречается более часто, чем у взрослых.
Особенно подвержены заболеванию дети от 4 до 12 лет. Мальчики болеют в 2 раза чаще девочек.
Причины
Почему возникает геморрагический васкулит, и что это такое? Геморрагическим васкулитом называют также болезнь Шенлейна-Геноха или капилляротоксикозом. Заболевание представляет собой асептическое (без участия инфекции) воспаление капилляров, вызванное повреждающим действием иммунных комплексов. Проявляется капилляротоксикоз геморрагиями (кровоизлияниями), нарушением внутрисосудистой свертываемости крови и расстройством циркуляции крови в мелких кровеносных сосудах.
Причины геморрагического васкулита у взрослых и детей делятся на несколько типов:
- осложнения после инфекционного заболевания (ангина, грипп и ОРВИ, скарлатина и ветрянка), вызываемые вирусами, бактериями или паразитами;
- пищевая или лекарственная аллергия;
- переохлаждение или индивидуальная непереносимость вакцины;
- генетическая предрасположенность.
Принцип механизма развития геморрагического васкулита заключается в образовании иммунных комплексов. Во время циркуляции по крови эти комплексы способны откладываться на внутренних поверхностях стенок мелких сосудов и тем самым вызывать повреждение с возникновением последующего асептического воспаления.
При воспалении сосудистой стенки происходит снижение ее эластичности. Как результат, она становится проницаемой и образует просветы, что ведет к отложениям фибрина и тромбов. Исходя из этого, патологический признак васкулита – микротромбоз и геморрагический синдром (кровоподтеки).
Классификация
В зависимости от клинического варианта течения геморрагический васкулит бывает:
- кожным;
- суставным;
- абдоминальным (то есть со стороны живота);
- почечным;
- комбинированным. Возможны любые комбинации. Чаще всего встречается кожно-суставной вариант, который иначе называется простым.
В зависимости от варианта течения заболевание может быть:
- молниеносным (в течение нескольких дней);
- острым (до 30-40 дней);
- затяжным (в течение 2 месяцев и более);
- рецидивирующим (повторное появление признаков заболевания 3-4 раза и более на протяжении нескольких лет);
- хроническим (клинические симптомы сохраняются более 1,5 лет и более) с частыми или редкими обострениями.
Степень активности заболевания:
- малая;
- средняя;
- высокая.
Клинические проявления
Частота основных клинических проявлений геморрагического васкулита у детей и взрослых:
- пятнистые высыпания на коже (кожная геморрагическая сыпь) — 100%;
- суставной синдром (боль в голеностопных суставах) — 70%;
- абдоминальный синдром (боли в животе) — 60%;
- поражение почек — 30-35%;
При этом заболевании могут поражаться сосуды любой области, в том числе почек, легких, глаз, мозга. Геморрагический васкулит без поражения внутренних органов – самое благоприятно протекающее из всей этой группы заболевание.
Симптомы геморрагического васкулита
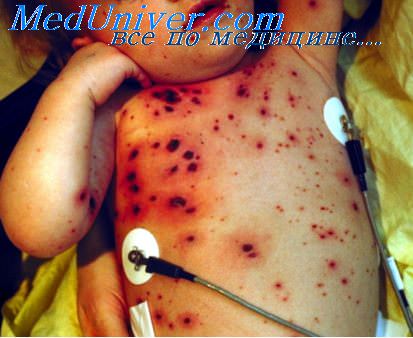
В случае возникновения геморрагического васкулита симптомы очень разнообразны, но у всех заболевших наблюдается поражение кожи. Оно может проявить себя в самом начале заболевания, так и после появления других признаков. Наиболее типичным является появление пурпуры — мелкопятнистых (1−3 мм) геморрагий, которые пальпируются. Эта сыпь симметрична и находится изначально на ступнях и голенях, в дальнейшем она может распространяться выше. Кроме пурпуры возможно появление и других элементов сыпи (везикулы, петехии, эритемы и даже участки некрозов).
У 70% больных обнаруживаются такие симптомы геморрагического васкулита, как поражение суставных поверхностей. Данный признак часто возникает вместе с высыпаниями на первой неделе заболевания. Поражение суставов может быть незначительно и вызывать недолгие болезненные ощущения, но бывает и более обширным, когда поражаются не только крупные (голеностопные и коленные), но и мелкие суставные поверхности. Возникает отечность и меняется форма суставной поверхности, а болезненные ощущения могут держаться от 2 часов до 5 суток. Однако заболевание не вызывает сильной деформации суставных поверхностей.
Тяжелее всего протекает поражение желудочно-кишечного тракта. Иногда боли в животе появляются даже раньше сыпи. Они возникают при появлении геморрагий на стенке кишечника и носят схваткообразный характер. Часто такие боли возникают в области пупка, в правой подвздошной, подреберной области и напоминают картину острого живота, вызванного аппендицитом, кишечной непроходимостью или перфорацией язвы. Боли держатся в основном три дня. Но иногда и до десяти дней. Нередко они сопровождаются тошнотой и кровавой рвотой, а также появлением крови в кале. В некоторых случаях развивается кишечное кровотечение, которое сопровождается резким снижением артериального давления и коллапсом.
К более редким признакам васкулита можно отнести поражение почек в виде гломерулонефрита и легочный синдром, который проявляется кашлем и одышкой.
Отличие симптомов у детей и взрослых
У взрослых:
- Начало болезни стертое, симптомы более мягкие.
- Абдоминальный синдром встречается всего у 50% больных и редко сопровождается тошнотой и рвотой.
- Поражение почек ведет к развитию хронического диффузного гломерулонефрита, с формированием хронической почечной недостаточности.
У детей:
- Более, чем у 30% детей развивается лихорадка.
- Характерно острое начало и течение болезни.
- Абдоминальный синдром сопровождается жидким стулом с прожилками крови.
- Часто в процесс уже с самого начала вовлекаются почки, с выявлением в анализах мочи гематурии и протеинурии.
Геморрагический васкулит: фото
Как выглядит геморрагический васкулит на ногах, предлагаем к просмотру подробные фото симптомов.
Осложнения
К возможным осложнениям геморрагического васкулита относят:
- кишечная непроходимость;
- панкреатит;
- перфорация язв желудка и кишечника;
- перитонит;
- постгеморрагическая анемия;
- ДВС-синдром с тромбоцитопенией;
- тромбозы и инфаркты в органах;
- церебральные расстройства, невриты.
Осложнения при геморрагическом васкулите встречаются только в случаи несвоевременного лечения, поэтому очень важно как можно быстрее начать лечение. Известно, что любое заболевание намного проще лечить в начале его развития. Самолечение, бесконтрольный прием лекарственных препаратов или средств народной медицины приведет к ухудшению состояния больного.
Диагностика
При подозрении на геморрагический васкулит врач проводит осмотр пациента, собирает анамнез, назначает лабораторные и диагностические обследования, которые помогут составить полную картину болезни и назначить соответствующее лечение.
Основными методами диагностики геморрагического васкулита считаются следующие обследования:
- Коагулограмма.
- Выявление циркулирующих иммунных комплексов (ЦИК).
- Определение иммуноглобулинов классов A (повышены) и G (снижены), криоглобулинов и компонентов системы комплемента.
- Биохимический анализ (белковые фракции, СРБ, антистрептолизин О, серомукоид).
- Общий (развернутый) анализ крови с подсчетом абсолютных значений показателей лейкоцитарной формулы.
Лечение геморрагического васкулита
Легкие проявления кожного синдрома могут предполагать амбулаторный (но постельный!) режим с обязательным соблюдением особой диеты (исключение мяса, рыбы, яиц, облигатных аллергенов, новых продуктов) и назначением медикаментозного лечения. Однако острый период требует нахождения в стационаре, постоянного врачебного контроля, а в случае вовлечения внутренних органов в патологический процесс — применения большого количества лекарственных средств, назначаемых по специальным схемам и в определенных дозировках.
Характер лечения при геморрагическом васкулите различается в зависимости от фазы болезни:
- дебют, рецидив, период ремиссии;
- клинической формы – простая (кожная), смешанная, с поражением почек;
- степени тяжести клинических проявлений – легкая (удовлетворительное самочувствие, необильные высыпания, возможны боли в суставах), среднетяжелая (множественные высыпания, боли в суставах или артрит, периодические боли в животе, следы крови или белка в моче), тяжелая (сливные высыпания, элементы некроза, рецидивирующие ангионевротические отеки, упорные боли в животе, желудочно-кишечное кровотечение, кровь в моче, нефротический синдром, острая почечная недостаточность);
- характера течения болезни – острое (до 2 месяцев), затяжное (до 6 месяцев), хроническое (рецидивирующее или развитие нефрита Шенлейна – Геноха).
Схема медикаментозного лечения включается в себя:
- Дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно.
- Гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
- Активаторы фибринолиза — никотиновая кислота.
- При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
- В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
Длительность лечения геморрагического васкулита у детей и взрослых зависит от степени тяжести заболевания и от его клинической формы. Обычно оно занимает 2-3 месяца при легком течении, 4-6 месяцев при среднетяжелом и до года при тяжелом течении болезни Шенлейна-Геноха, сопровождающемся рецидивами и нефритом.
Терапия больных геморрагическим васкулитом осложнена тем, что сейчас не существует лекарственных препаратов, эффективно подавляющих основной патологический процесс независимо от его локализации. Необходимо исключить воздействие заведомо активных антигенных воздействий, особенно тех, которые хронологически совпадали с клиническими проявлениями болезни.
Диета
Очень важно во время лечения предотвратить дополнительную сенсибилизацию больного. Поэтому требуется соблюдение диеты, исключающей экстрактивные вещества, шоколад, кофе, цитрусы, клубнику, яйца, промышленные консервы, а также продукты плохо переносимые пациентом.
Специальные диеты назначаются дополнительно при выраженных абдоминальном или почечном синдромах. Так, при тяжелых нефритах рекомендуется соблюдение диеты № 7 без соли и мяса.
К какому врачу обратиться
Геморрагический васкулит у детей и взрослых лечит врач-ревматолог. При поражении различных органов необходима консультация профильных специалистов: дерматолога (кожа), гастроэнетролога (кишечник), невролога (головной мозг), нефролога (почки), кардиолога (сердце), пульмонолога (легкие). Желателен осмотр иммунолога для своевременной диагностики осложнений после приема лекарственных препаратов.
Прогноз
При геморрагическом васкулите прогноз довольно благоприятный. В редких случаях смерть может наступить в острой фазе болезни вследствие осложнений со стороны желудочно-кишечного тракта (кровотечение, инвагинация, инфаркт кишки). Смертельный исход может также быть следствием острой почечной недостаточности или поражения центральной нервной системы.
У некоторых больных геморрагическим васкулитом может развиться хроническое заболевание почек. Примерно у 25% больных с поражением почек в острой фазе болезни изменения в осадке мочи сохраняются в течение ряда лет; окончательный исход заболевания у таких больных неизвестен.
Источник
