Кашель и сыпь на ножках у ребенка
Кашель является защитной реакцией организма, позволяющей произвести очистку дыхательных путей. Но у детей кашель часто сопровождается сыпью, вызывающей беспокойство родителей. Сочетание этих симптомов может присутствовать при самых разных патологиях. Чтобы не допустить прогрессирования болезни, нужно знать, о чем могут свидетельствовать кашель и сыпь, и в каких случаях необходимо сразу же обращаться к врачу.
Причины сочетания кашля и сыпи
Кашель и сыпь на теле у ребенка могут указывать на болезни инфекционного и неинфекционного характера. Наиболее распространенным неинфекционным заболеванием, сопровождающимся подобными симптомами, является аллергический бронхит. Среди инфекционных недугов чаще всего встречаются:
- корь;
- краснуха;
- скарлатина;
- ветряная оспа, более известная как ветрянка.
Все эти патологии могут сопровождаться и другими проявлениями, в том числе повышением температуры тела.
Особенности течения и лечение аллергического бронхита
Распознать бронхит аллергического характера можно по спонтанным спастическим выдохам. Болезнь сопровождается и другими симптомами, появление которых связано с индивидуальными особенностями человека. К характерным проявлениям аллергического бронхита относятся бронхоспазмы и высыпания.

Аллергический бронхит
Болезнь развивается при взаимодействии с раздражителем, вызывающим рефлекторные спазмы дыхательных путей. Клиническая картина усиливается в ночное время суток, когда ребенок в течение продолжительного времени находится в горизонтальном положении.
Аллергический бронхит чаще всего развивается на фоне инфекционных заболеваний, когда организм малыша ослаблен. Поэтому к бронхоспазмам могут присоединиться насморк, влажный кашель и сыпь. Иммунная система реагирует на раздражитель повышением температуры. Данный показатель, как правило, не превышает 38°С.
Основное лечение этой болезни заключается в устранении раздражителя. Бронхоспазмы помогают снять паровые ингаляции. А сыпь устраняется антигистаминными препаратами, которые допускается принимать только по назначению врача.
Особенности течения и лечение кори
Корь – это острое инфекционное заболевание, развивающееся при попадании в организм РНК-вируса. Основными симптомами болезни являются:
- повышение температуры до 40,5°С;
- боль в горле;
- насморк;
- конъюнктивит;
- сыпь на теле, которая со временем сливается в крупные пятна;
- общая интоксикация организма.
Во внешней среде вирус быстро погибает. Но заразиться корью можно только воздушно-капельным путем от другого человека.
Корь – это детское заболевание, поражающее малышей с 4 месяца жизни. В первые три месяца у малыша имеется сформированный иммунитет против кори, переданный ему от матери. Благодаря своевременной вакцинации, взрослые болеют корью крайне редко.
Человек, переболевший корью, приобретает пожизненный иммунитет. Повторное заражение возможно только при болезнях, характеризующихся значительным снижением функций иммунной системы.
Признаки кори схожи с гриппом. К ним относятся:
- продолжительная головная боль;
- насморк;
- покраснение глазных склер;
- сонливость;
- повышение температуры;
- отсутствие аппетита;
- общая слабость.
Сухой кашель и сыпь появляются не сразу, а через несколько дней. Высыпания на теле при кори имеют характерную форму. Они выглядят как плоские пятна, сливающиеся в крупные очаги. Сама по себе сыпь не вызывает зуда, но за несколько дней покрывает все тело. Как минует острый период, сыпь начинает сходить, не оставляя следов. При отсутствии осложнений болезнь полностью отступает.
Корь вызывается вирусом, поэтому никакого специфического лечения не требуется. Ребенку назначаются лишь препараты, устраняющие симптомы болезни. К ним относятся:
- жаропонижающие средства;
- муколитики;
- противовоспалительные препараты местного применения.
Особенности течения и лечение краснухи
Краснуха – это вирусное заболевание, которым болеют преимущественно в детском возрасте. С момента заражения и до появления первых признаков болезни проходит от 2-х до 3-х недель.

Краснуха сопровождается повышением температуры
На начальной стадии болезни незначительно повышается температура. Ребенок может жаловаться на головную боль, боль в горле. Происходит увеличение шейных лимфоузлов. Возможно появление кашля с сыпью без температуры.
Спустя двое суток, появляется сыпь на теле, которая в отдельных местах сливается в крупные красные пятна. Сыпь не сопровождается зудом и сохраняется на протяжении 2-3 дней. Помимо сыпи, на коже присутствует шелушение.
Болезнь передается воздушно-капельным путем и сопровождается следующими сопутствующими симптомами:
- насморком;
- покраснением глазных склер;
- увеличением лимфоузлов в области шеи и основания черепа.
Как и любое другое вирусное заболевание, краснуха не требует лечения, так как проходит самостоятельно. Если болезнь сопровождается высокой температурой, больному назначаются препараты на основе парацетамола.
Особенности течения и лечение скарлатины
Скарлатина – это инфекционное заболевание, возбудителем которого является стрептококк. Болезнь сопровождается болью в горле, сухим кашлем и сыпью. У больного человека повышается температура, и наблюдаются признаки общей интоксикации, появляющиеся в результате жизнедеятельности бактерий.
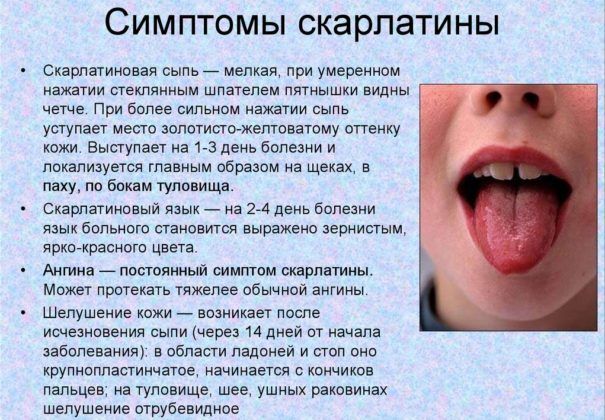
Признаки и симптомы скарлатины
При скарлатине повышается температура, а тело и слизистые оболочки покрываются красной сыпью. Язык становится зернистым и обретает характерную малиновую окраску.
В былые времена скарлатина являлась частой причиной смерти. Но с появлением антибактериальных препаратов вероятность летальных исходов снизилась до минимума. Теперь лечение болезни занимает не более 2-х недель. Стрептококк уничтожают с помощью препаратов, относящихся к пенициллиновой группе.
Наиболее эффективными являются защищенные пенициллины, сочетающиеся с клавулановой кислотой. К ним относятся:
- Аугментин;
- Амоксиклав;
- Экоклав;
- Панклав.
Для снятия тяжелых признаков интоксикации внутривенно вливается раствор глюкозы.
Особенности течения и лечение ветряной оспы
Ветрянка – это наиболее распространенное инфекционное заболевание. Чаще всего им болеют дети. В зрелом возрасте болезнь переносится гораздо тяжелее. Ветряная оспа передается от человека воздушно-капельным путем. Возбудителем болезни является вирус, поэтому специфического лечения не требует.
Основными признаками ветрянки являются повышение температуры тела, головная боль и сыпь. На начальной стадии болезни сыпь имеет вид красных пятнышек. В дальнейшем пятна преобразуются в пузыри, которые зудят.

Ребенок с ветрянкой
Ветрянка – это заразная болезнь, передающаяся от одного человека другому при разговоре, кашле и чихании. Но наиболее заразным человек является до появления сыпи, то есть в то время, когда отсутствуют характерные признаки болезни.
Лечение ветрянки сводится к соблюдению постельного режима. Проявление активности возможно только после снижения температуры тела. Если у ребенка проявляются признаки интоксикации, проводится дезинтоксикационная терапия.
Необходимо следить за тем, чтобы малыш не расчесывал высыпания на теле, так как велика вероятность образования шрамов. Если зуд нестерпимый, ребенку назначают антигистаминные препараты. Также нужно следить, чтобы ребенок не потел. В противном случае зуд начнет усиливаться, и его не удастся снять никакими лекарствами.
Чтобы избежать присоединения вторичной инфекции, пораженные места рекомендуется смазывать антисептическими растворами, например, зеленкой или хлорофиллиптом. Некоторые специалисты утверждают, что признаки болезни ослабевают после приема Ацикловира – противовирусного препарата.
Заключение
Кашель и сыпь могут присутствовать при самых разных заболеваниях. Кашель указывает на воспаление респираторного тракта, а сыпь – на реакцию иммунной системы. Поэтому при их появлении нужно сразу же обратиться к врачу, который проведет обследование и в случае необходимости назначит лечение.
Видео по теме: Лечение кашля у ребенка
Источник
Любые признаки болезни ребенка вызывают опасения и тревогу родителей. Особенно страшно становится тогда, когда, помимо привычных соплей или кашля, тело ребенка покрывается сыпью. Если температуру наглядно не видно, о ней какое-то время мама может не вспоминать, то сыпь придает ребенку особенно болезненный вид и не дает забыть о проблеме ни на минуту.
Высыпания
Причины возникновения кашля и сыпи
Кашель, как и сыпь, не является болезнью. Нельзя однозначно выбирать лечение только потому, что ребенок начал кашлять, а потом еще появилась сыпь на коже. Первое, что нужно сделать родителям, когда у ребенка появилась сыпь на лице или теле и кашель, – обратиться к врачу, чтобы он поставил диагноз. Только специалист сможет определить причину возникновения комплекса симптомов. Источником заболевания могут быть:
- бактериальная или вирусная инфекция;
- аллергия;
- заболевание крови.
Важно! Тактика лечения для каждого случая своя, поэтому не стоит затягивать с обращением к врачу.
Инфекционные высыпания
В природе существует множество вирусов и бактерий, являющихся возбудителями заболеваний, которые проявляются комплексом симптомов, включающих одновременно кашель и высыпания на коже. Болезни являются заразными, с широким радиусом поражения, именно поэтому их названия всем хорошо известны. Среди вирусных инфекций, сопровождаемых высыпаниями, можно выделить:
- корь;
- краснуху;
- ветрянку;
- внезапную экзантему.
Особенность лечения вирусных инфекций заключается в том, что лечить их в основном нечем. Медицина перед вирусами в подавляющем большинстве случаев бессильна. Исключения составляют лишь ветряная оспа и герпес, как разновидность ветрянки. Только против этого вируса удалось создать препарат. С остальными – организму придется бороться самостоятельно, если заранее не сделать прививку.
Следует отметить! В детском возрасте эти заболевания переносятся значительно легче, чем во взрослом. Поэтому взрослым, не болевшим, например, ветрянкой в детстве, целесообразно сделать от нее прививку, потому как форма, в которой будет протекать заболевание, может оказаться смертельно тяжелой.
Бактерии вызывают ряд других, не менее известных инфекций:
- скарлатину;
- менингит;
- брюшной тиф.
Спасаться от бактериальных инфекций разумнее с помощью специальных препаратов – антибиотиков, которые в кротчайшие сроки поборют возбудителя.
Вакцина
Важно! От многих опасных бактериальных инфекций также существуют вакцины. Неразумно рисковать жизнью ребенка, отказываясь от прививок, так как некоторые из них (инфекции) могут за считанные часы превратить ребенка в инвалида или вовсе лишить его жизни.
Сыпь неинфекционного характера
Сыпь, не связанная с внешними возбудителями-микробами, может быть проявлением аллергической реакции. Чаще всего кожа так реагирует на пищу или физический контакт с аллергеном. Например, часто можно увидеть красными щеки, ягодицы, внутреннюю поверхность локтевых суставов после злоупотребления сладким, цитрусами или белковой пищей.
Контактный дерматит может проявиться после того, как кожа ребенка терлась о ткань, окрашенную агрессивными красителями, или, если на малыша надели синтетические, не дышащие вещи. В комплексе с кашлем вероятнее всего проявится аллергия на стиральные средства, которыми обрабатывали детское белье. Отдушки вызовут спазм дыхательных путей или спровоцируют раздражение слизистых оболочек, из-за чего возникнет кашель, а кожа от контакта с тканью, на которой осталась химия, покраснеет, и образуется сыпь.
Когда внезапно возникли сыпь и кашель у ребенка что это именно аллергическая реакция, родители не всегда могут сообразить. Самым частым продуктом, вызывающим сухой и раздражающий кашель, сопровождаемый сыпью, является мед. Он своей сладостью и входящими в состав компонентами раздражает слизистые оболочки даже взрослых людей, сложный состав природного происхождения нередко становится провокатором дерматитов.

Малыш и мед
Как отличить аллергию от инфекции
Основные отличия аллергических реакций от инфекционных болезней приведены в таблице ниже.
Различия аллергических и инфекционных заболеваний
| Симптом | Вирусная или бактериальная инфекция | Аллергия |
|---|---|---|
| Контакт с больным инфекцией | Да | Нет |
| Озноб, повышение температуры | Да | Нет |
| Насморк | Да | Возможно |
| Кашель | Да | Возможно |
| Общая слабость | Да | Нет |
| Потеря аппетита | Да | Нет |
| Понос/нарушение пищеварения | Возможно | Возможно (на молочные продукты) |
Внимание! Если родители отметили аллергическую реакцию ребенка на какой-то продукт, нужно быть внимательным с его применением, так как каждая следующая реакция организма на него может быть гораздо более выраженной, чем предыдущая.
О возможных заболеваниях
Опытный врач, проанализировав все обстоятельства и первичные симптомы, сможет быстро поставить диагноз и назначить лечение.
Краснуха
Исходя из самого названия, несложно догадаться, что первый признак краснухи – покраснения. Сыпь мелкая и неяркая, пятна не сливаются воедино. Появляются сначала на лице, уже через несколько часов рассыпаются по всему телу. Одновременно с кожными реакциями возникает незначительное повышение температуры – около 37˚C, появляются насморк, иногда – головная боль. Именно насморк при краснухе становится причиной кашля – слизь, стекая по задней стенке глотки, раздражает ее. Доктор отличит краснуху от других диагнозов по увеличенным лимфоузлам на затылке и шее.
Корь
Начало болезни проявляется насморком, кашлем, повышением температуры. Отличительная особенность – воспаление глаз в виде слезотечения, покраснения, опухания век. Сыпь появляется на третий-шестой день после проявления первых симптомов, преимущественно за ушами и на лице. Она постепенно спускается по телу и через пару-тройку дней покрывает ноги.
Скарлатина
Первыми симптомами становятся боль в горле и существенное повышение температуры. Спустя некоторое количество часов на теле появляется яркая сыпь, которая состоит будто из двух частей: неяркого фона и ярких точек. Особенно обильны высыпания на боках, а также сгибах руг и ног. Характерные отличия сыпи – на лице яркие щеки контрастируют с белым носогубным треугольником. Язык приобретает ярко-малиновый оттенок, а его сосочки заметно увеличиваются в размерах. Миндалины красные, с гнойным налетом. Кожа при скарлатине становится сухой и грубой, к концу болезни шелушится. Это связано с тем, что гибнет огромное количество клеток эпидермиса.
Внимание! Сыпь, кашель и температура у ребенка чаще всего возникают именно из-за скарлатины.
Ветряная оспа
Популярная вирусная сыпь, поражающая все тело, сопровождается слабостью, головными болями и температурой. Кашель не является симптомом ветрянки, но может присутствовать как отдельная проблема со здоровьем, не связанная с поражением организма вирусом ветряной оспы.
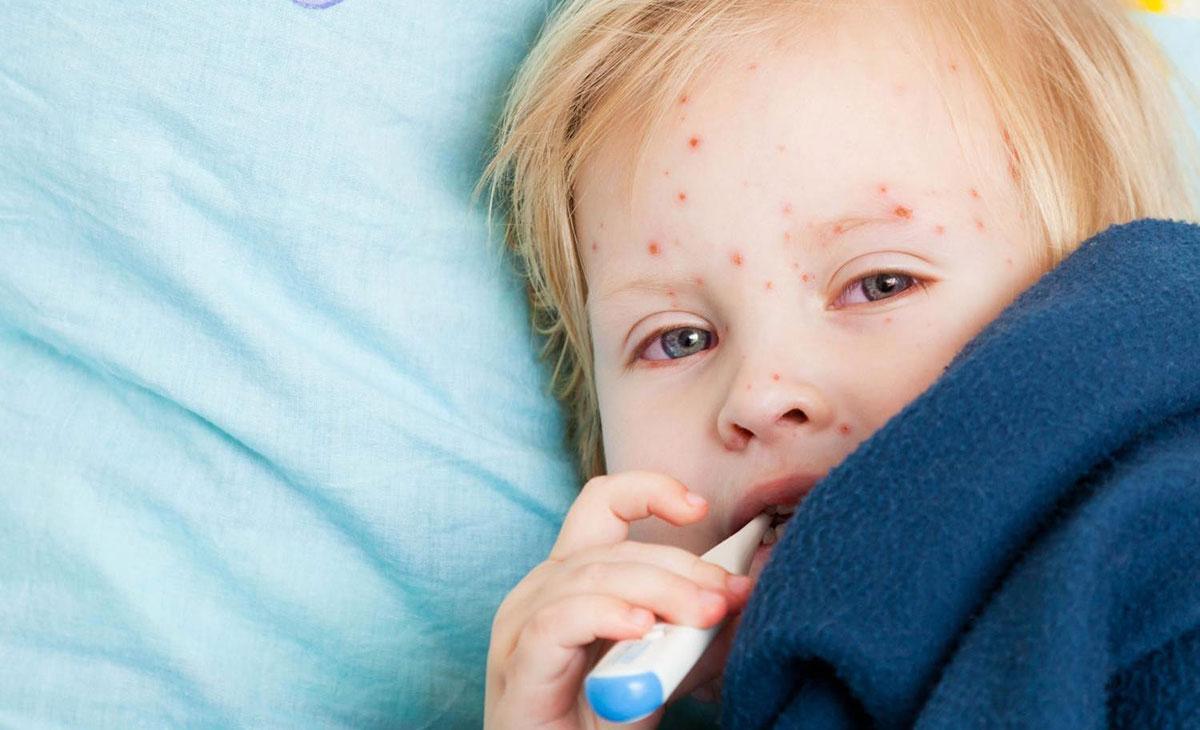
Ветрянка
Аллергический бронхит
Поражение слизистых оболочек нижних дыхательных путей происходит при вдыхании воздуха с примесями:
- табачного дыма;
- пыли;
- паров химикатов;
- частиц ароматизатора.
Если ребенок дышит грязным воздухом, бронхи могут воспаляться, в результате диагностируют аллергический бронхит. Сыпью бронхит не сопровождается. Однако, если ребенку успели дать лекарство, на которое возникла аллергическая реакция, вполне вероятно одновременное проявление симптомов аллергического кашля и сыпи.
Кашель и глисты
В диагностике поражения человеческого организма гельминтами не существует признаков, однозначно определяющих связь между наличием у человека глистов и кашля.
Сыпь, опасная для жизни
Если покраснения на коже имеют вид мелких кровоизлияний, состояние ребенка резко ухудшилось, присутствуют рвота и высокая температура, нужно как можно скорее доставить ребенка в больницу. Это типичные симптомы менингококковой инфекции – менингита. Согласно медицинской статистике, с момента появления симптомов до летального исхода может пройти всего несколько часов.
Чего делать нельзя
Первое, что должны помнить здравомыслящие родители, – любую сыпь нужно показывать врачу. Хотя бы потому, что лечение зависит от диагноза, а сыпь – это симптом, но не диагноз.
Важно также знать, что при ветрянке ни в коем случае нельзя сбивать температуру аспирином. Сам по себе аспирин не опасен, но именно в сочетании с ветрянкой дает серьезные осложнения.
У родителей есть прекрасная возможность оградить ребенка от контактного дерматита и аллергического бронхита. Для этого достаточно не использовать агрессивную химию при уборке помещения и одевать малыша в одежду из натуральных тканей нейтральных цветов. От вирусов и бактерий гарантированно защититься невозможно, поэтому не стоит затягивать обращение к педиатру, которое существенно ускорит выздоровление.
Видео
Источник
Содержание:
- Ветрянка, или ветряная оспа
- Простой герпес
- Синдром «рука-нога-рот»
- Розеола
- Краснуха
- Корь
- Инфекционная эритерма, или пятая болезнь
- Скарлатина
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, «пузырьками»; или «бляшками» — она всегда одинаково пугает родителей, ведь найти причину «высыпаний» порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Инкубационный период: 4-6 дней.
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром «рука-нога-рот»
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Возбудитель: энтеровирусы.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится 3-5 дней, нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится 3-7 дней, после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса 6-го типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период: 3-7 дней.
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через 3-5 дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Вирус герпеса обостряется на фоне стресса или инфекций, например ОРВИ.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с 7-го дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше 2-3 суток, а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Корь
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые 6-12 месяцев жизни.
Инкубационный период: 9-21 день.
Заразный период: С двух последних дней инкубационного периода до 5-го дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На 2-й день сыпь появляется на туловище, на 3-й — на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 6-14 дней.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение 7-10 дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему «поправиться», как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют «гирлянды» на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: 1-7 дней.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через 3-7 дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Ликбез
Инкубационный период — период, когда заражение уже произошло, но болезнь еще не развилась.
Заразный период — время, когда заболевший человек может заразить окружающих.
Принято различать шесть «первичных» заболеваний с сыпью: первая болезнь — корь, вторая болезнь — скарлатина, третья болезнь — краснуха, четвертая болезнь — инфекционный мононуклеоз, пятая болезнь — инфекционная эритема, шестая болезнь — детская розеола (внезапная экзантема).
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Источник
